अंतर्गर्भाशयी संक्रमण: कारणों से प्रभाव तक
अक्सर, अंतर्गर्भाशयी संक्रमण के बारे में सुनकर, माता-पिता शायद ही सोच सकते हैं कि यह क्या है। अगर गर्भवती महिला को फ्लू है, तो क्या यह संक्रमण है या नहीं? और अगर एक थ्रश है - क्या एक बच्चा संक्रमित हो सकता है? यह लेख भ्रूण के अंतर्गर्भाशयी संक्रमण और उनसे बचने के तरीके पर चर्चा करेगा।
यह क्या है?
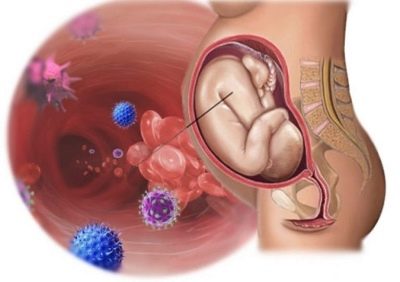
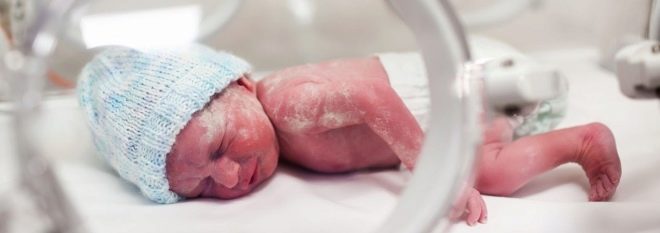
अंतर्गर्भाशयी संक्रमण को भ्रूण और नवजात crumbs के रोगों का एक बड़ा समूह कहा जाता है। गर्भावस्था के दौरान (उसके अंतर्गर्भाशयी रहने के दौरान) और साथ ही प्रसव के दौरान बच्चे को संक्रमित करने के परिणामस्वरूप ऐसे संक्रमण संभव हो जाते हैं। इस तरह के संक्रमण से जन्म से पहले बच्चे की मृत्यु हो सकती है, साथ ही बच्चे के विकास में भी कमी हो सकती है। महिलाओं में अंतर्गर्भाशयी संक्रमण की उपस्थिति से गर्भपात और समय से पहले जन्म की संभावना बढ़ जाती है। महान जोखिम बच्चे के गठन की विसंगतियां और विकृतियां, उसके अंगों और प्रणालियों को नुकसान, विशेष रूप से नर्वस।
वायरल एजेंट, रोगजनक बैक्टीरिया, कवक और कभी-कभी कुछ परजीवी गर्भ में और जन्म के दौरान भ्रूण की बीमारी का कारण बन सकते हैं। ट्रांसमिशन पथ हमेशा ऊर्ध्वाधर होता है, अर्थात यह बीमारी मां से बच्चे में जाती है। यह कहना मुश्किल है कि इस तरह के संक्रमण कितनी बार होते हैं, कम या ज्यादा विश्वसनीय आंकड़े नहीं हैं, हालांकि, विश्व स्वास्थ्य संगठन के अनुसार, हर दसवें नवजात शिशु को अंतर्गर्भाशयी संक्रमण से अवगत कराया गया है।
रूस में एक चौथाई शिशुओं की मृत्यु में, अंतर्गर्भाशयी संक्रमण "दोषी" हैं। वे कुछ विचलन के साथ पैदा हुए लगभग 80% बच्चों में विसंगतियों और घोर दोषों का भी कारण बनते हैं। विकास की जन्मजात विसंगतियों के साथ, एक की उम्र तक पहुंचने से पहले मरने वाले बच्चों में, लगभग 30% मामलों में त्रासदी का मुख्य कारण अंतर्गर्भाशयी संक्रमण भी होता है।
हम किस तरह के संक्रमणों के बारे में बात कर रहे हैं? यह आमतौर पर TORCH संक्रमण (TORCH) में होता है। यह कमी 1971 में विश्व स्वास्थ्य संगठन के विशेषज्ञों द्वारा पेश की गई थी:
- टी - टोक्सोप्लाज्मोसिस;
- ओ - मायकोप्लाज्मा, सिफलिस, हेपेटाइटिस, स्ट्रेप्टोकोकल संक्रमण (स्ट्रेप्टोकोकी), कैंडिडा और अन्य वायरल और बैक्टीरियल संक्रमण;
- आर - रूबेला;
- सी, साइटोमेगालोवायरस;
- एच - दाद।
इसके अलावा, सभी संक्रामक रोगजनकों को अलग-अलग समूहों में विभाजित किया गया है:
- वायरस: रूबेला (रूबेला), साइटोमेगालोवायरस, हर्पेटिक वायरस, वायरल हेपेटाइटिस;
- बैक्टीरिया: सिफलिस, लिस्टेरियोसिस, तपेदिक, यौन संचारित रोग, सेप्सिस;
- परजीवी: टोक्सोप्लाज़मोसिज़ और कुछ अन्य;
- कवक: कैंडिडा और अन्य;
- सह-संक्रमण, कई अलग-अलग रोगजनकों के कारण।
कारण, तरीके और ट्रांसमिशन के तंत्र
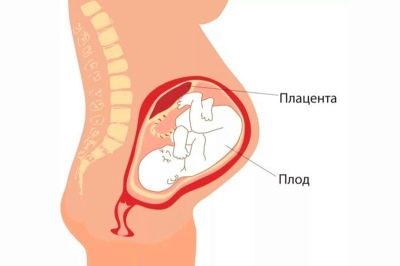
जन्म से पहले या प्रसव की प्रक्रिया के दौरान मां से संक्रमण के मामले में ये संक्रामक रोग भ्रूण में विकसित होते हैं। लगभग हमेशा संक्रमण का स्रोत एक महिला है। जन्म से पहले, एक बच्चा संक्रमित एमनियोटिक जल के माध्यम से माँ-प्लेसेंटा-भ्रूण प्रणाली में रक्त के संचार से संक्रमित हो सकता है। जन्म की प्रक्रिया में - संपर्क और आकांक्षा द्वारा। संक्रामक संक्रमण बच्चे को निर्धारित इनवेसिव प्रीनेटल निदान के साथ भी प्रभावित कर सकता है: गर्भनाल, एमनियोसेंटेसिस, कोरियोनिक विलस बायोप्सी के साथ-साथ गर्भनाल के माध्यम से बच्चे को रक्त प्लाज्मा और अन्य दवाओं को शामिल करने वाली प्रक्रियाओं के दौरान।
जन्म प्रक्रिया में, मां की जन्म नहर में संक्रमण की उपस्थिति के कारण संक्रमण होता है।नाल केवल प्रकृति द्वारा भोजन के लिए नहीं, बल्कि वायरस, बैक्टीरिया, कवक से बच्चे की रक्षा के लिए बनाई गई है। और अधिकांश रोगजनकों के लिए, प्लेसेंटा वास्तव में एक दुर्गम बाधा है। लेकिन केवल अगर "बच्चों की जगह" क्षतिग्रस्त नहीं है, तो यह सामान्य रूप से कार्य करता है।
यदि एक महिला में भ्रूण की अपर्याप्तता का निदान किया जाता है, तो बच्चे के संक्रमण को बिल्कुल भी बाहर नहीं रखा जाता है।
जोखिम में गर्भवती महिलाएं शामिल हैं जिन्हें महिलाओं के स्वास्थ्य के साथ समस्याएं हैं, उदाहरण के लिए, कोल्पाइटिस, एन्डोकेर्विसाइटिस या यौन संचारित रोग। एक बच्चे को एक अंतर्गर्भाशयी संक्रमण से संक्रमित होने की संभावना बढ़ जाती है यदि महिला को गर्भपात का खतरा है, तो प्रीक्लेम्पसिया, यदि वह, पहले से ही एक दिलचस्प स्थिति में है, तो उपरोक्त संक्रमणों का तीव्र रूप में सामना करना पड़ता है। समय से पहले जन्म लेने वाले शिशुओं में अंतर्गर्भाशयी संक्रमित होने का अधिक खतरा होता है।
यदि गर्भावस्था के पहले 2-3 महीनों के दौरान एक बच्चा ऑर्गोजेनेसिस के चरण में संक्रमित हो जाता है, तो गर्भावस्था आमतौर पर गर्भपात में समाप्त हो जाती है, क्योंकि कई विकृतियां जीवन और आगे के विकास के साथ असंगत हैं। यदि संक्रमण 12 सप्ताह से पहले होता है, तो अक्सर यह मृत शिशु या गंभीर दोष वाले बच्चे के जन्म की ओर जाता है। यदि संक्रमण गर्भकालीन अवधि के बीच में या अंतिम तीसरी तिमाही में होता है, तो आमतौर पर घाव एक अंग तक सीमित होता है या संक्रमण सामान्य हो जाता है।
यदि एक गर्भवती महिला एक वायरल बीमारी या रोगजनक बैक्टीरिया के कारण होने वाली बीमारी से गंभीर रूप से बीमार है, तो इसका मतलब यह नहीं है कि बच्चा गंभीर रूप से बीमार है, और, इसके विपरीत, उम्मीद की जाने वाली मां की एक हल्की बीमारी यह गारंटी नहीं देती है कि उसके बच्चे को अंतर्गर्भाशयी संक्रमण है। रिसाव की गंभीरता अच्छी तरह से मेल नहीं खा सकती है।
लक्षण और संकेत
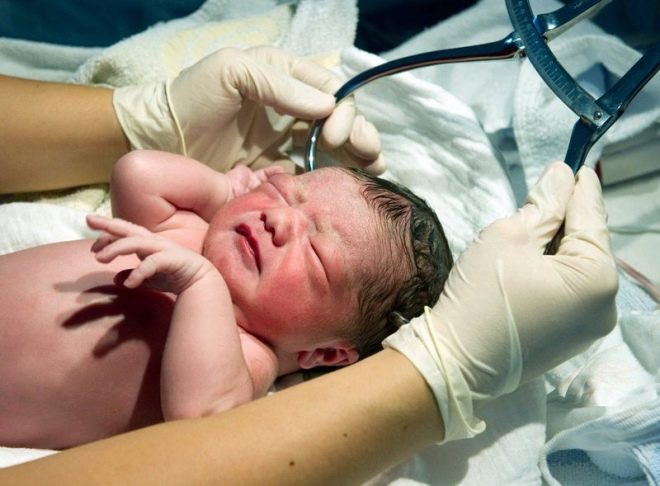
अंतर्गर्भाशयी संक्रमण की संभावित उपस्थिति पर crumbs चिकित्सा कार्यकर्ता पहले से ही जन्म प्रक्रिया के दौरान अनुमान लगा सकते हैं। मेकोनियम अशुद्धियों के साथ अपारदर्शी, टर्बिड एम्नियोटिक पानी उन्हें इस तरह के विचार के लिए प्रेरित करेगा। आमतौर पर, गहरे हरे रंग का मूल मल जन्म के बाद भ्रूण की आंत से बाहर निकलता है, लेकिन जब संक्रमित होता है, तो शौच अक्सर गर्भ में रहते हुए अनैच्छिक रूप से होता है, इसलिए पानी में एक गहरा रंग और बहुत स्पष्ट गंध गंध होता है।
तथ्य यह है कि संक्रमण का खतरा अधिक है, प्रसूति और "बच्चों के स्थान" की विशेषताओं से संकेत मिलता है। अंतर्गर्भाशयी संक्रमण के साथ नाल में फुफ्फुस के लक्षण होते हैं, माइक्रोट्रॉम्बी होते हैं, नेक्रोटिक प्रकृति के क्षेत्र होते हैं।
अंतर्गर्भाशयी संक्रमण वाले कई बच्चे एस्फिक्सिया के साथ पैदा होते हैं, उनके पास आवश्यक से कम वजन होता है, एक हाइपोट्रॉफ़िक काया के संकेत होते हैं। उनके पास थोड़ा बढ़ा हुआ जिगर है, कुछ विकास संबंधी असामान्यताएं देखी जा सकती हैं, कभी-कभी जन्म के समय माइक्रोसेफली या हाइड्रोसिफ़लस मनाया जाता है।
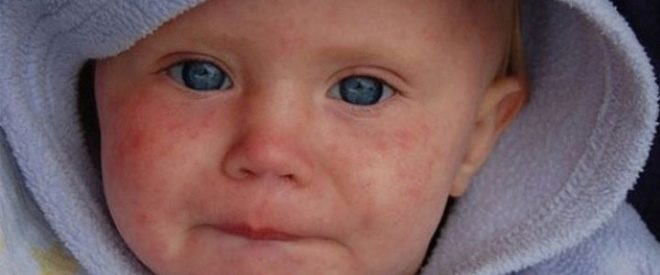
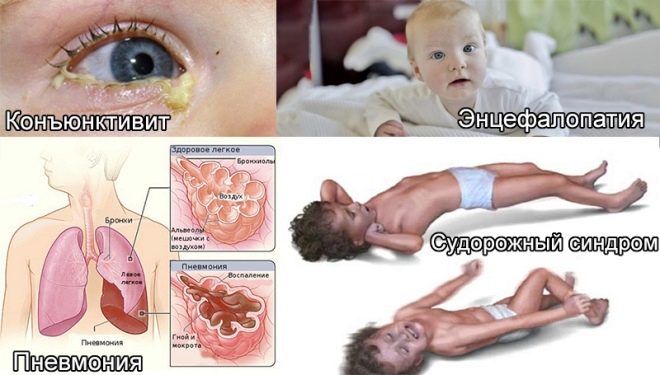
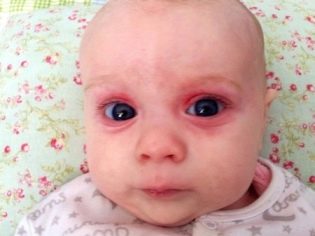
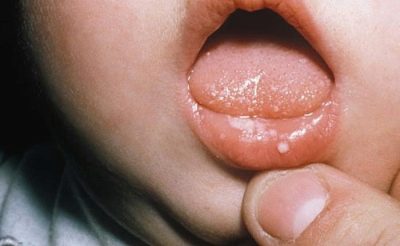
जीवन के पहले घंटों से, इन बच्चों को पीलिया होता है, त्वचा पर pustules हो सकते हैं, गुलाब या पुटिकाओं के रूप में विभिन्न विस्फोट, बुखार और बुखार, ऐंठन, सांस लेने में समस्या हो सकती है। पहले दिनों से, निमोनिया, ओम्फलाइटिस, हृदय की मांसपेशियों की सूजन विकसित हो सकती है, बच्चे के रक्त में हीमोग्लोबिन की मात्रा कम हो जाती है, आंखें अक्सर नेत्रश्लेष्मलाशोथ या केराटोकोनजिक्टिवाइटिस से प्रभावित होती हैं, त्वचा पर कई रक्तस्राव हो सकते हैं - रक्तस्रावी सिंड्रोम। प्रसूति अस्पताल में परीक्षा जन्मजात ग्लूकोमा, मोतियाबिंद, हृदय और संवहनी दोष, मस्तिष्क के साथ समस्याएं दिखा सकती है।
अंतर्गर्भाशयी संक्रमण वाले नवजात शिशुओं को नियमित रूप से बर्प करते हैं, यह प्रचुर मात्रा में है, उनकी मांसपेशियों को कमजोर किया जाता है, केंद्रीय तंत्रिका तंत्र के अवसाद के संकेत हैं, त्वचा में एक ग्रे टिंट है। अंतर्गर्भाशयी संक्रमण वाले सभी बच्चों के लिए ये सामान्य संकेत हैं। लेकिन प्रत्येक विशिष्ट संक्रमण का अपना, विशिष्ट नैदानिक अभिव्यक्तियाँ हो सकता है।
टोक्सोप्लाज्मोसिस - जन्मजात रूप
यदि गर्भ में एक बच्चा एककोशिकीय परजीवी - टोक्सोप्लाज्मा से प्रभावित होता है, तो इससे गंभीर परिणाम होते हैं, जो एक महत्वपूर्ण विकास संबंधी देरी, मस्तिष्क के विकृतियों, दृष्टि के अंगों, हृदय और कंकाल की हड्डियों में प्रकट होते हैं।
जन्मजात टोक्सोप्लाज़मोसिज़ के साथ एक बच्चा पैदा होने के बाद, उसे बुखार, गंभीर पीलिया, एडिमा, एक्जेंथेमा द्वारा त्वचा का लाल होना, रक्तस्रावी दाने, ढीले मल, ऐंठन और हृदय की मांसपेशियों, गुर्दे, फेफड़ों की सूजन है। बहुत कुछ संक्रमण के समय पर निर्भर करता है। यदि यह हाल ही में हुआ था, और बच्चे की बीमारी का एक सबका्यूट कोर्स है, तो यह आमतौर पर मैनिंजाइटिस या एन्सेफलाइटिस द्वारा प्रकट होता है।
यदि बच्चा अपेक्षाकृत लंबे समय से संक्रमित हो गया है, और बीमारी पुरानी हो गई है, तो हाइड्रोसिफ़लस, मस्तिष्क की मात्रा में कमी, सबसे अधिक बार मनाया जाता है। अक्सर बच्चे ऑप्टिक तंत्रिका के पूर्ण या आंशिक शोष के साथ पैदा होते हैं।
जन्मजात टोक्सोप्लाज़मोसिज़ के परिणाम ओलीगोफ्रेनिया हो सकते हैं, मिर्गी और अंधापन का विकास।
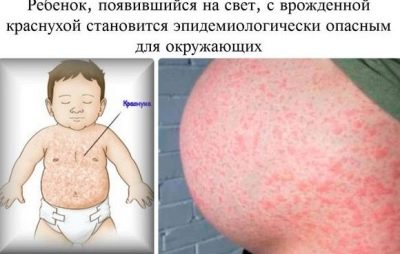
रूबेला
एक बच्चे को इस संक्रामक बीमारी के साथ पैदा किया जा सकता है जब उसकी मां गर्भ की अवधि के दौरान रूबेला से बीमार हो गई। आपको यह जानना होगा कि बच्चे को भी होने वाले जोखिम सीधे विशिष्ट अवधि पर निर्भर करते हैं:
- प्रारंभिक शर्तों पर - जोखिम का अनुमान 85% या अधिक है;
- दूसरी तिमाही - संभावना लगभग 20% है;
- तीसरे में - लगभग 10%।
बच्चे को रूबेला के किसी भी चरण में शिशु की मृत्यु के कारण गर्भपात हो सकता है।
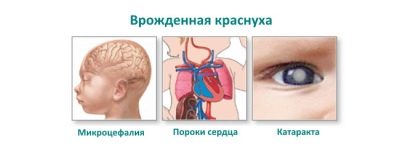
जन्मजात रूबेला के साथ गर्भ में जीवित रहने के लिए पर्याप्त भाग्यशाली बच्चे कम शरीर द्रव्यमान के साथ पैदा होते हैं, प्रसव आमतौर पर समय से पहले की स्थिति को सहन करते हैं। पहले घंटों में उनके शरीर पर रक्तस्रावी रक्तस्राव होता है, लाल रक्त कोशिकाओं के टूटने से जुड़ा पीलिया होता है, यह लंबे समय तक रहता है। एक नियम के रूप में, सह-रुग्ण संक्रमणों को त्रय कहा जाता है, क्योंकि वे आम तौर पर एक डिग्री या दूसरे को प्रस्तुत किए जाते हैं।
ये हो सकते हैं:
- दृष्टि के अंगों की असामान्यताएं: मोतियाबिंद, ग्लूकोमा या माइक्रोफथाल्मिया;
- दिल को नुकसान: विभिन्न दोष, उदाहरण के लिए, खुले धमनी वाहिनी या फुफ्फुसीय धमनी के स्टेनोसिस;
- श्रवण असामान्यताएं: श्रवण नसों और बालों की कोशिकाओं की जन्मजात असामान्यताएं, जन्मजात सुनवाई हानि या बहरापन।
यदि एक महिला ने रूबेला को लंबे समय तक पहले से ही अनुबंधित किया है, तो कोई जन्मजात हृदय रोग नहीं हो सकता है, और लक्षणों का सेट केवल दृष्टि और सुनवाई के अंगों को नुकसान के लिए सीमित होगा।
ये संकेत बुनियादी हैं। वे रूबेला के जन्मजात रूप के साथ नवजात शिशुओं के विशाल बहुमत में पाए जाते हैं। लेकिन अन्य लक्षण भी हैं जो देखे जा सकते हैं - उदाहरण के लिए, मस्तिष्क की मात्रा में कमी, मस्तिष्क शोफ, फांक तालु, कंकाल की हड्डी की खराबी, मूत्र अंगों के असामान्य विकास और प्रजनन प्रणाली।
इस तरह के जन्मजात रोग के साथ एक बच्चा अपने साथियों से एक महत्वपूर्ण अंतराल के साथ विकसित होता है, जबकि वह शारीरिक और मानसिक दोनों रूप से पीछे रहता है।
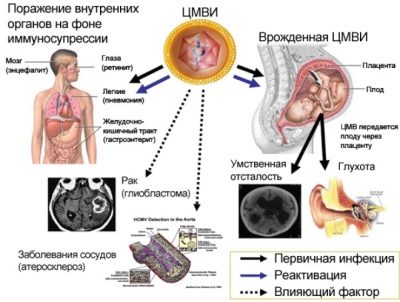
CMV संक्रमण (साइटोमेगाली)
जन्म के बाद साइटोमेगालोवायरस वाले गर्भ में बच्चे का रोग कई अंगों की व्यक्तिगत या व्यापक असामान्यताओं की हार से प्रकट होता है। इस वायरस को रोग प्रतिरोधक क्षमता में कमी, पीप और सेप्टिक प्रभाव के कारण होता है।
साइटोमेगालोवायरस अक्सर एक बच्चे के मस्तिष्क की मात्रा में कमी, रेटिनोपैथी के विकास और मोतियाबिंद का मुख्य कारण होता है। पहली तिमाही में संक्रमण आमतौर पर इस तथ्य की ओर जाता है कि बच्चों में हृदय दोष और संवहनी प्रणाली है। जन्म के बाद, आमतौर पर द्विपक्षीय निमोनिया और गुर्दे की क्षति विकसित होती है। इस वायरस और नसों से पीड़ित: दृश्य और श्रवण। इसलिए, अंधापन, बहरापन की घटना को बाहर नहीं किया जाता है।
जन्मजात दाद संक्रमण
हरपीज वायरस बच्चे के शरीर को विभिन्न तरीकों से प्रभावित कर सकता है: एक सामान्यीकृत संक्रमण लगभग आधे मामलों में विकसित होता है, तंत्रिका तंत्र हर पांचवें मामले में पीड़ित होता है20% मामलों में त्वचा और श्लेष्मा झिल्ली प्रभावित होती है।
दाद संक्रमण के सामान्यीकृत रूप के साथ दुनिया में पैदा हुआ बच्चा, आमतौर पर सहज सांस लेने के साथ महत्वपूर्ण समस्याओं का सामना करना पड़ रहा है - तथाकथित संकट सिंड्रोम विकसित हो रहा है। इसकी स्थिति निमोनिया, यकृत वृद्धि और थ्रोम्बोसाइटोपेनिया से जटिल है। जब तंत्रिका अंत प्रभावित होते हैं, तो एन्सेफलाइटिस और मेनिंगोएन्सेफलाइटिस सबसे अधिक बार विकसित होते हैं। जब बच्चे की त्वचा का रूप पुटिकाओं के प्रकार के विपुल चकत्ते के साथ पैदा होता है, तो चकत्ते से प्रभावित न केवल त्वचा, बल्कि श्लेष्म झिल्ली, और आंतरिक अंग होते हैं। यदि इस रूप में एक जीवाणु संक्रमण जोड़ा जाता है, तो सेप्सिस आमतौर पर विकसित होता है।
हरपीज वायरस मस्तिष्क की मात्रा, अंधापन, चरम सीमाओं के हाइपोप्लेसिया और मानसिक और साइकोमोटर मंदता का कारण बन सकता है।
क्लैमाइडिया - जन्मजात रूप
क्लैमाइडिया संक्रमित मां लगभग 45-50% मामलों में अपने बच्चों को संक्रमित करती हैं। क्लैमाइडिया के साथ पैदा होने वाले हर पांचवें बच्चे को निमोनिया विकसित होता है, लगभग सभी को क्लैमाइडिया आंख की क्षति होती है। जन्म के समय जन्म नहर से गुजरने के दौरान शिशुओं को मुख्य रूप से संक्रमित किया जाता है। और संक्रमण के पहले लक्षण प्रसव के 1-2 सप्ताह बाद दिखाई देते हैं।
हर चौथे बच्चे, डॉक्टरों ने नासोफेरींजिटिस का पता लगाया, हर तीसरे - नेत्रश्लेष्मलाशोथ, जिसे किसी भी एंटीबायोटिक दवाओं के साथ इलाज नहीं किया जा सकता है, एक छोटा सा प्रभाव केवल टेट्रासाइक्लिन देता है। 15% मामलों में, एक मजबूत खांसी के साथ निमोनिया विकसित होता है। कम सामान्यतः, रोग गैस्ट्रोएन्टेरिटिस द्वारा प्रकट होता है। 15% मामलों में, बच्चे के मूत्र अंग भी प्रभावित होते हैं - लड़कियों में दोनों लिंगों के बच्चों में वुल्विटिस और मूत्रमार्ग होता है।
mycoplasmosis
बच्चा प्रसव के दौरान मायकोप्लाज्मा से संक्रमित हो जाता है। यदि गर्भवती महिला में मायकोप्लाज्मा का पता चला है, तो उपचार को 16 सप्ताह के समय के बाद किया जाना चाहिए, जो बच्चों में संक्रमण की घटनाओं को कम करने में मदद करता है।
नवजात शिशुओं में माइकोप्लाज्मोसिस खुद को निमोनिया महसूस करता है, जो बहुत धीरे-धीरे विकसित होता है। बच्चा पीला है, सांस की तकलीफ दिखाई देती है और धीरे-धीरे बढ़ती है। जीवन के पहले महीनों में लगभग 15% बच्चे ऐसे निमोनिया से मरते हैं।
कैंडिडिआसिस - जन्मजात रूप
जन्मजात कैंडिडिआसिस को पहचानना सबसे मुश्किल है, क्योंकि यह अक्सर छिपे हुए कार्य करता है, और निदान देर से किया जा सकता है। ज्यादातर बार, फंगल घाव उन शिशुओं में पाए जाते हैं जो समय से पहले जन्म लेने की जल्दी में होते हैं, साथ ही उन बच्चों में भी जिनकी माताएँ गर्भकाल के दौरान मधुमेह से पीड़ित थीं।, भविष्य की मां के विश्लेषण में कैंडिडिआसिस की उपस्थिति में।
कवक विभिन्न प्रकार के घावों को जन्म दे सकता है: त्वचा, श्लेष्म घाव, सामान्यीकृत कैंडिडल संक्रमण देखा जा सकता है। कैंडिडा संक्रमण आंत का हो सकता है, हृदय की मांसपेशी, यकृत और गुर्दे के फंगल संक्रमण के साथ। रोग आसानी से और कठिन प्रवाह कर सकता है।
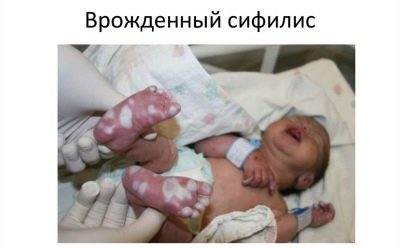
जन्मजात उपदंश
जिस बच्चे ने अभी-अभी जन्म दिया है, उस बच्चे में बीमारी का कारण बच्चे की प्रतीक्षा करते समय माँ में होने वाली एक ऐसी ही बीमारी है। यही कारण है कि सभी गर्भवती माताओं को शिशु को ले जाने के दौरान आरवी पर तीन गुना परीक्षा दी जाती है।
बच्चा में जन्मजात सिफलिस के लक्षण तुरंत प्रकट नहीं हो सकते हैं, लेकिन जीवन के पहले दो वर्षों के दौरान। आमतौर पर, रोग खुद को सिफिलिटिक राइनाइटिस, पेम्फिगस, ऑस्टियोपोरोसिस और यकृत वृद्धि को महसूस करता है।
यदि गर्भावस्था के दौरान, भविष्य की मां को सिफलिस का निदान किया गया था, तो बच्चे को जन्म के तुरंत बाद गर्भनाल रक्त के विश्लेषण के लिए लिया जाता है। जन्मजात उपदंश को एक प्लेसेंटल पैथोलॉजिकल रूप से बढ़े हुए और इसकी संरचना द्वारा संशोधित किया जा सकता है।
निदान
शिशु के लिए इस तरह के संक्रमण के संभावित परिणामों की गंभीरता को देखते हुए, स्वास्थ्य कार्यकर्ता संक्रामक रोगों की पहचान करने में शामिल होते हैं जैसे ही एक महिला "स्थिति में" पंजीकृत होने के लिए अस्पताल आती है। टोर्च-जटिल परीक्षण, माइक्रोफ़्लोरा पर योनि स्मीयर, बच्चे की प्रतीक्षा अवधि के दौरान कई बार किया जाता है, पहली तिमाही से शुरू होता है।
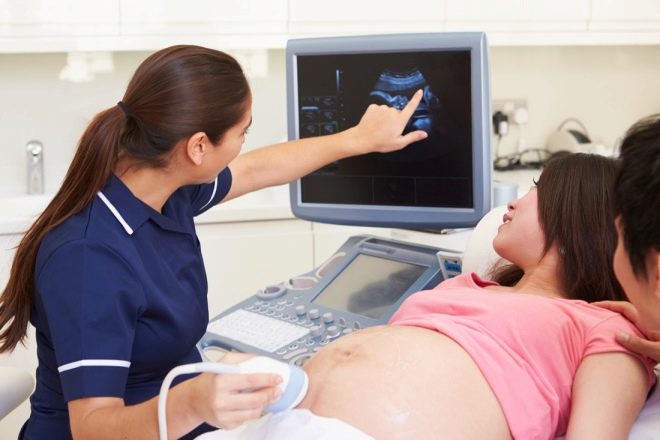
डॉक्टर को किसी भी समय एक बच्चे में अंतर्गर्भाशयी संक्रमण का संदेह हो सकता है। इस मामले में, महिला को आक्रामक निदान की प्रक्रिया के लिए एक रेफरल दिया जाएगा। इन विट्रो अध्ययन (इन विट्रो - "इन विट्रो") के बाद भ्रूण का गर्भनाल या एमनियोटिक द्रव का एक नमूना। बच्चे को संक्रमण है या नहीं, इस सवाल का सटीक उत्तर दे पाएगी।
ऐसे मार्कर हैं जो अल्ट्रासाउंड पर दिखाई देते हैं। बहुत बार, crumbs के अंतर्गर्भाशयी संक्रमण के साथ अम्निओटिक तरल पदार्थ की मात्रा में अधिक या कम पक्ष में परिवर्तन होता है, इसलिए कम पानी या पॉलीहाइड्रमनिओस के मामले में एक संभावित संक्रमण का सवाल जरूरी है। अल्ट्रासाउंड के पानी में अक्सर तथाकथित निलंबन पाया जाता है।
नाल का समयपूर्व परिपक्वता, साथ ही साथ भ्रूण का एडिमा, जो भ्रूण माप के परिणामों से स्पष्ट हो जाता है, एक बच्चे में संक्रमण का संकेत देता है।
अल्ट्रासाउंड डायग्नॉस्टिक्स का एक अनुभवी डॉक्टर निश्चित रूप से गर्भनाल, प्लेसेंटा में रक्त प्रवाह को बिगड़ा हुआ करने के लिए शिशु के कुछ आंतरिक अंगों की विकासात्मक असामान्यताओं पर ध्यान देगा। गर्भधारण के 29-30 सप्ताह के बाद सीटीजी पर, भ्रूण की संभावित संक्रामक बीमारियां पीएसपी मानकों से बदलाव और विचलन का संकेत दे सकती हैं।
बच्चे के जन्म के बाद, स्वास्थ्य कार्यकर्ताओं के निपटान में निदान के लिए बहुत अधिक अवसर होंगे - यह प्रयोगशाला परीक्षणों की पूरी श्रृंखला है, दोनों बैक्टीरियोलॉजिकल और वायरोलॉजिकल। प्लेसेंटल ऊतकों के ऊतक विज्ञान को एक बहुत ही जानकारीपूर्ण विधि माना जाता है।
संदिग्ध अंतर्गर्भाशयी संक्रमण के साथ एक नवजात शिशु के पहले दिन के दौरान, एक न्यूरोलॉजिस्ट, एक हृदय रोग विशेषज्ञ, एक नेत्र रोग विशेषज्ञ, तीसरे दिन नवजात शिशु के साथ श्रवण समारोह द्वारा जांच की जानी चाहिए।
इलाज
अंतर्गर्भाशयी संक्रमण के साथ पैदा हुए सभी शिशुओं को तुरंत उपचार मिलना शुरू हो जाता है। यदि घाव वायरल पंजीकृत है, तो इंटरफेरॉन के साथ उपचार, इम्युनोग्लोबुलिन निर्धारित है, और इम्युनोमोड्यूलेटर बच्चे को प्रशासित किया जाता है। हरपीज वायरस को एक विशेष दवा के उपयोग की आवश्यकता होती है जो उनके खिलाफ विकसित की गई थी - "एसाइक्लोविर"। यदि बच्चे में संक्रमण एक जीवाणु प्रकृति का है, तो एंटीबायोटिक उपचार निर्धारित है।
इन सभी उपायों को शरीर को खत्म करने और बेअसर करने के लिए डिज़ाइन किया गया है, जो संक्रमण और सभी रोग प्रक्रियाओं के लिए जिम्मेदार है। मुख्य दवा के अलावा, निर्धारित और रोगसूचक उपचार। और यह इस बात पर निर्भर करता है कि संक्रमण के साथ बच्चा का क्या विशिष्ट लक्षण है।
यह समझना आवश्यक है कि कुछ प्रभावों में सर्जिकल हस्तक्षेप की आवश्यकता होती है, उदाहरण के लिए, जन्मजात हृदय दोष। और बहरेपन वाले बच्चों के लिए, कर्णावत आरोपण और श्रवण दोष को ठीक करने के अन्य तरीकों का संकेत दिया जाता है।
कोई भी डॉक्टर इस सवाल का आत्मविश्वास से जवाब नहीं दे पाएगा कि एक बच्चे के लिए भविष्यवाणियां क्या हैं जो अंतर्गर्भाशयी संक्रमण के साथ पैदा हुआ था।- यह सब बीमारी की प्रकृति, छोटे जीव को नुकसान की डिग्री, उसकी अपनी प्रतिरक्षा और यहां तक कि बच्चे के जीवित रहने की इच्छा पर भी निर्भर करता है। लेकिन आंकड़े बताते हैं कि एक सामान्यीकृत जन्मजात संक्रमण के साथ 80% मामलों में, बच्चे की मौत इस बात की परवाह किए बिना होती है कि मातृत्व अस्पताल और बच्चों का विभाग तकनीकी रूप से कितनी अच्छी तरह से सुसज्जित है।
चिकित्सा आसानी से व्यक्तिगत अंगों के घावों का सामना कर सकती है, लेकिन व्यावहारिक रूप से सीएनएस घावों का पर्याप्त सुधार मौजूद नहीं है। और फिर भविष्यवाणियां इस बात पर निर्भर करेंगी कि मस्तिष्क की कार्यप्रणाली में कितनी गड़बड़ी है, मस्तिष्क की संरचनाएं कितनी क्षतिग्रस्त हैं।
निवारण
भ्रूण के अंतर्गर्भाशयी संक्रमण से बचने का मुख्य तरीका गर्भावस्था से पहले एक महिला की विस्तृत परीक्षा माना जाता है। समय में निर्धारित करना आवश्यक है, एक महिला और उसके यौन साथी में सभी संभावित संक्रमणों की पहचान करने के लिए, कई बीमारियों को आसानी से और काफी जल्दी से इलाज किया जाता है, मुख्य बात यह है कि परीक्षण पर दो धारियों के प्रकट होने से पहले यह किया जाना चाहिए; बच्चे।
एक महिला जो गर्भावस्था की योजना बना रही है, साथ ही साथ उसके दिल के नीचे एक बच्चा है, उसे संक्रामक रोगियों के साथ संचार और संपर्क को बाहर करना चाहिए। शरीर में अधिकांश संक्रमणों ने एंटीबॉडी फार्म को पुनः प्राप्त कर लिया है, जो कि रीइन्फेक्शन से बचाता है, जैसा कि रूबेला और चिकनपॉक्स से होता है। और अगर एक महिला जो मां बनने की योजना बनाती है, तो इससे पहले कि इस तरह की बीमारियों से चोट न पहुंचे, उसे गर्भावस्था से 3-4 महीने पहले किया जाना चाहिए उपयुक्त टीकाकरण। यह शिशु की प्रतीक्षा करते समय संक्रमण से बचने में मदद करेगा।
पहली तिमाही में एक संक्रामक बीमारी से पीड़ित होने के बाद, चिकित्सक चिकित्सा कारणों से गर्भपात की पेशकश कर सकता है। यह भी बच्चों में अंतर्गर्भाशयी संक्रामक रोगों की रोकथाम के तरीकों में से एक है।
यदि यह स्पष्ट हो जाता है कि बच्चे का संक्रमण हुआ है, जो परीक्षणों और आक्रामक निदान द्वारा पुष्टि की जाती है, तो महिला और उसके परिवार को यह तय करना चाहिए कि गर्भावस्था को समाप्त करना है या नहीं। सभी को सहमत और मना करने का अधिकार है।
महिलाओं के लिए और भविष्य के बच्चे के लिए कौन से अंतर्गर्भाशयी संक्रमण खतरनाक हैं, इसकी जानकारी के लिए, निम्न वीडियो देखें।