गर्भावस्था के दौरान तीसरी जांच: समय और मानक
गर्भावस्था अंत तक आती है। अंतिम बार रुके महीने, और उम्मीद की माँ पहले से ही अपने बच्चे से मिलने की उम्मीद कर रही है। यह इस कठिन अवधि में है कि अंतिम प्रसवपूर्व स्क्रीनिंग गिर जाती है। बहुत से लोग पहले से जानना चाहते हैं कि इस अवधारणा के पीछे क्या है और यह क्या परिणाम दे सकता है।
यह क्या है?
तीसरी स्क्रीनिंग विकास संबंधी विसंगतियों वाले बच्चे के जन्म के संभावित बढ़े हुए जोखिमों की पहचान करने के उद्देश्य से जन्मपूर्व व्यापक अध्ययन पूरा करती है। सभी गर्भवती महिलाओं को स्वास्थ्य मंत्रालय की सिफारिश पर जांच की जाती है।
पहली परीक्षा 10-13 सप्ताह की अवधि के लिए निर्धारित है और इसे सबसे अधिक जानकारीपूर्ण माना जाता है, इसमें मां के रक्त की भ्रूण की अल्ट्रासाउंड और प्रयोगशाला परीक्षा ("दोहरा परीक्षण") शामिल है। दूसरा 16 से 20 सप्ताह तक किया जाता है और इसका अर्थ प्रयोगशाला निदान ("ट्रिपल टेस्ट") और अल्ट्रासाउंड स्कैनिंग भी है। अंतिम तीसरी स्क्रीनिंग अंतिम है, यह परिणामों के गहन अभिन्न विश्लेषण को जोड़ती है पहले और दूसरे का अपने स्वयं के डेटा के साथ चित्र का सर्वेक्षण और संकलन करता है।
एंटेना स्क्रीनिंग अनुसंधान का प्राथमिक कार्य मोटे क्रोमोसोमल विसंगतियों के साथ बच्चे के जन्म की संभावना की गणना करना है। डाउन सिंड्रोम, एडवर्ड्स सिंड्रोम, टर्नर की बीमारी, पटौ सिंड्रोम जैसी आनुवंशिक विकृति के लिए एक महिला के मार्कर और पूर्वसूचना का मूल्यांकन किया जाता है, तंत्रिका ट्यूब के संभावित दोषों का पता लगाया जाता है। इन सभी विसंगतियों को लाइलाज माना जाता है, इनमें से कई घातक हैं।
दूसरे, एक स्क्रीनिंग अध्ययन हमें यह स्थापित करने की अनुमति देता है कि किसी छोटे व्यक्ति का जन्मपूर्व जीवन कैसे आगे बढ़ता है: क्या पर्याप्त पोषण और ऑक्सीजन है, उसके सामान्य स्वस्थ विकास के लिए कोई बाधा नहीं है।
तीसरे स्क्रीनिंग को विशेष माना जाता है, क्योंकि शिशु के संभावित विकास विकृति के अलावा इसके साथ आप गर्भावस्था की कुछ जटिलताओं को निर्धारित कर सकते हैंयह सामान्य प्राकृतिक प्रसव के साथ हस्तक्षेप कर सकता है। बच्चे के जन्म के लिए सही रणनीति चुनने के साथ-साथ उनकी तारीखों को स्पष्ट करने के लिए बाद का अध्ययन भी आवश्यक है।
दिनांक
तीसरा अध्ययन गर्भावस्था के 30 से 36 सप्ताह की अवधि के लिए निर्धारित है। ज्यादातर प्रसूति-स्त्रीरोग विशेषज्ञ शब्द पर एक गर्भवती महिला को परीक्षा के लिए भेजने की कोशिश करते हैं 32 से 34 सप्ताह तक। यह समय शांति से सबसे उपयुक्त माना जाता है। शर्तें गर्भावस्था के दौरान और शिशुओं के विकास की ख़ासियत के कारण हैं।
यह तीसवें सप्ताह के बाद होता है, जब भ्रूण का वजन काफी बढ़ जाता है, और सोमरसॉल्ट्स या अन्य आंदोलनों के लिए गर्भाशय में बहुत कम जगह होती है, गर्भाशय के संचलन का जोखिम बहुत बढ़ जाता है। प्लेसेंटा खुद 30 सप्ताह के बाद "बूढ़ा होना" शुरू होता है, और बच्चे की भलाई सीधे उसकी उम्र बढ़ने की दर पर निर्भर करेगी।
तीसरी तिमाही - बच्चे के दिल और रक्त वाहिकाओं की स्थिति का आकलन करने का सही समय, उसके फेफड़ों की परिपक्वता की डिग्री निर्धारित करने के लिए, मस्तिष्क की तत्परता "नियंत्रण और नियंत्रण" करने के लिए यदि पिछले स्क्रीनिंग अध्ययनों के पारित होने के दौरान किसी भी विचलन की पहचान की गई थी, तो अब गतिशीलता का आकलन करने का समय है।
यदि शिशु में आंतरिक अंगों की खराबी पाई गई, तो यह विशेषज्ञ-स्तरीय डिवाइस पर की गई तीसरी स्क्रीनिंग है, बच्चे के जन्म के तुरंत बाद बच्चे की मदद कैसे करें, यह तय करने में बाल रोग विशेषज्ञों की मदद करेंगे।
क्या शोध आ रहा है?
पहले दो अध्ययनों के विपरीत जो पहली और दूसरी तिमाही में आयोजित किए गए थे, तीसरी स्क्रीनिंग नैदानिक उपायों की एक अनिवार्य सूची नहीं है। क्या वास्तव में इस विशेष महिला की स्क्रीनिंग परीक्षा में शामिल किया जाएगा उसका फैसला प्रसूति-स्त्रीरोग विशेषज्ञ द्वारा उपस्थित होना है।
यह निर्णय महिला के इतिहास पर, पिछले अवधियों में गणना के जोखिम पर, उसकी भलाई पर और गर्भावस्था के पाठ्यक्रम की ख़ासियत पर आधारित है। तीसरे स्क्रीनिंग अध्ययन के दौरान, केवल दो अध्ययन सभी अपेक्षित माताओं को दिखाए जाते हैं - अल्ट्रासाउंड और सीटीजी.
बाकी की सिफारिश की जाती है और स्थिति के अनुसार नियुक्त की जाती है।
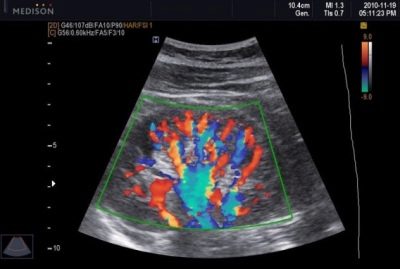
डॉपलर
आज, प्रत्येक गर्भवती महिला द्वारा इस तरह के निदान की जोरदार सिफारिश की जाती है, क्योंकि एंटेना के लिए एक अलग क्लिनिक की यात्रा करने की आवश्यकता नहीं होती है, एक अल्ट्रासाउंड स्कैन के दौरान डॉपलर परीक्षा सीधे की जा सकती है। विधि अंतर्निहित सिद्धांत अल्ट्रासाउंड स्कैनिंग के समान है।
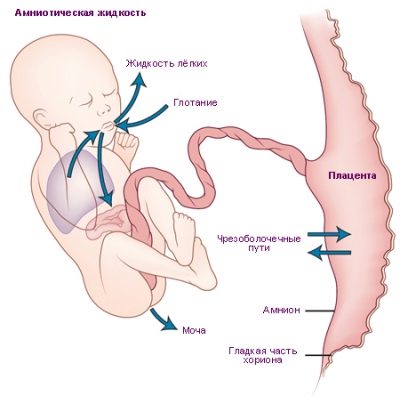
केवल एक प्रक्रिया के दौरान मॉनिटर पर एक महिला अपने बच्चे को नहीं देखती है, लेकिन कई बहु-रंगीन स्पंदन स्ट्रिप्स: वाहिकाओं को अलग-अलग रंगों में रंगा जाता है, जिसके माध्यम से रक्त प्रवाह की गति अलग होती है।
यह विधि आपको यह निर्दिष्ट करने की अनुमति देती है कि ऑक्सीजन के साथ समृद्ध पोषक तत्वों और मातृ रक्त के साथ बच्चे को कितनी अच्छी तरह से प्रदान किया जाता है, चाहे बच्चों के रक्त की मां की वापसी के साथ कोई समस्या हो जो चयापचय उत्पादों के साथ हो। डॉपलर नाल, गर्भनाल, गर्भनाल के सभी तीन जहाजों की जांच करता है (आम तौर पर इसमें ठीक 3 पोत होते हैं)।
यदि डॉक्टर को भ्रूण हाइपोक्सिया या प्लेसेंटल अपर्याप्तता का संदेह है, तो USDG को गर्भावस्था के 20 वें सप्ताह से शुरू किया जा सकता है।, लेकिन इसकी सूचना सामग्री 32 से 36 सप्ताह की अवधि में अधिक है, जब नाल इसकी क्षमताओं की सीमा पर काम करती है।
UZDG की तीसरी स्क्रीनिंग, और शायद एक से अधिक बार भी, आवश्यक रूप से प्रीक्लेम्पसिया, सूजन और उच्च रक्तचाप के लक्षण वाली महिलाएं शामिल हैं, आरएच-नकारात्मक माताएं जो आरएच पॉजिटिव बच्चे को ले जा रही हैं, खासकर अगर रक्त परीक्षण से पता चलता है कि आरएच- संघर्ष, जो महिलाओं ने पिछले अध्ययनों में गर्भनाल या प्लेसेंटा की विसंगतियों का खुलासा किया था।
विधि यह स्पष्ट रूप से बताती है कि रक्त वाहिकाएं और बच्चे के हृदय कैसे काम करते हैं, इसका मस्तिष्क धमनी कैसे कार्य करता है।
यह परीक्षा उन महिलाओं के लिए बहुत महत्वपूर्ण मानी जाती है जो जुड़वाँ या ट्रिपल ले जाती हैं।क्योंकि कई गर्भधारण के मामले में, प्रत्येक भ्रूण का अपना रक्तप्रवाह होता है, और सभी शिशुओं को एक ही डिग्री में सबसे अच्छा नहीं मिलता है - पोषक तत्व, विटामिन, बहुत सारी ऑक्सीजन।
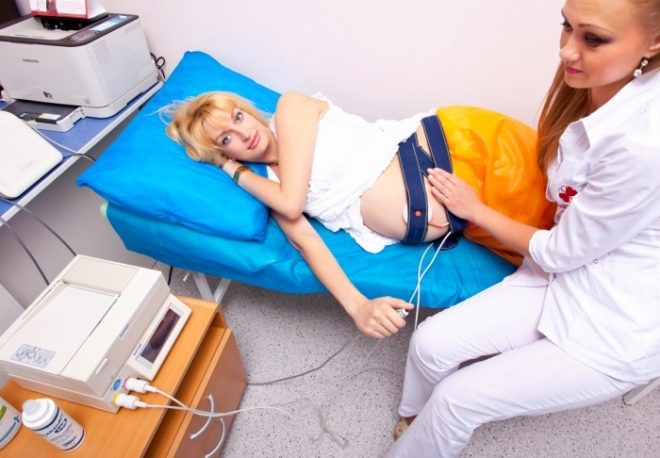
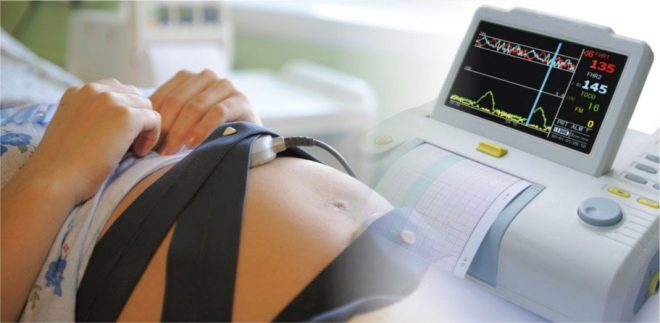
cardiotocography
यह एक बहुत ही सरल और सस्ती विधि है, और यह तीसरी तिमाही में सभी गर्भवती महिलाओं को कम से कम 3 बार, और जोखिम वाली महिलाओं को भी निर्धारित किया जाता है - हर बार जब वे एक प्रसूति-स्त्री रोग विशेषज्ञ का दौरा करते हैं। आज, महिलाओं के परामर्श में, केटीजी उपकरणों को उन कार्यालयों में स्थापित किया जाता है जहां रिसेप्शन हो रहा है, और एक महिला को परीक्षा के लिए कहीं जाने की आवश्यकता नहीं है। विधि का सार है भ्रूण के आंदोलनों, हृदय गति और गर्भाशय की दीवार के संकुचन के पंजीकरण में, जिसे विशेष सेंसर द्वारा मापा जाता है।
वे बच्चे के सीने की कथित खोज के क्षेत्र में एक गर्भवती महिला के पेट से जुड़े होते हैं। प्रक्रिया आधे घंटे से 2 घंटे तक रहती है।यह सब इस बात पर निर्भर करता है कि बच्चा कितनी जल्दी अपनी "क्षमताओं" का प्रदर्शन करता है। यदि बच्चा सीटीजी के समय सो रहा है, तो कंप्यूटर प्रोग्राम के लिए जानकारी पर्याप्त नहीं होगी, और वह माप जारी रखने की पेशकश करेगी।
संकेतक एक कंप्यूटर मॉनीटर पर दर्ज किए जाते हैं, और कार्यक्रम खुद ही भ्रूण की स्थिति पर डेटा प्रदर्शित करता है, अंकों की संख्या में व्यक्त किया गया है। सीटीजी एक काफी स्पष्ट विचार देता है कि बच्चा गर्भ में कैसा महसूस करता है।
इस तरह की सबसे आवश्यक परीक्षा आरएच-संघर्ष, प्रीक्लेम्पसिया, कम पानी या उच्च पानी, उच्च रक्तचाप से पीड़ित गर्भवती महिलाओं के लिए होती है, जो समय से पहले जन्म के खतरे के साथ होती हैं।
इस पद्धति को बाद में प्रसूति अस्पताल में लागू किया जाएगा, क्योंकि प्राकृतिक प्रसव की प्रक्रिया, भले ही वे जटिलताओं के बिना आगे बढ़ें, नियंत्रित नहीं होती हैं CTG उपकरण हर 3 घंटे ताकि डॉक्टर यह पता लगा सकें कि बच्चा जन्म के दौरान कैसा महसूस करता है, क्या उसे तीव्र हाइपोक्सिया है, जिससे केंद्रीय तंत्रिका तंत्र में अपरिवर्तनीय परिवर्तन हो सकते हैं।
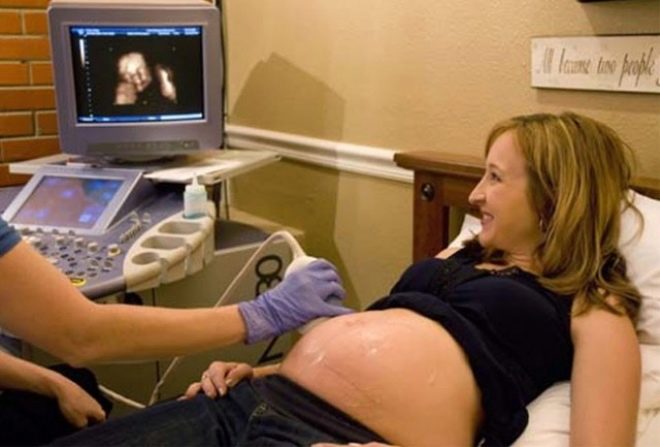
अल्ट्रासाउंड
तीसरी स्क्रीनिंग में अल्ट्रासाउंड को पूर्वकाल पेट की दीवार के माध्यम से गर्भपात किया जाता है। गर्भाशय बड़ा है, पानी की मात्रा दृश्य को स्पष्ट करती है। स्कैनिंग पर टुकड़ों के भ्रूण के मापदंडों का मूल्यांकन - हड्डियों की लंबाई, सिर, छाती, पेट परिधि का आकार। डॉक्टर बच्चे के आंतरिक अंगों की सावधानीपूर्वक जांच करते हैं।
वे पूरी तरह से गठित और कार्य कर रहे हैं। परिपक्वता की डिग्री, मोटाई और नाल का स्थान, और गर्भाशय ग्रीवा की स्थिति का मूल्यांकन किया जाता है।
गर्भाशय ग्रीवा नहर की परीक्षा के लिए, यदि समय से पहले जन्म का खतरा है, तो एक आंतरिक विधि का उपयोग किया जा सकता है जब सेंसर को योनि में रखा जाता है।
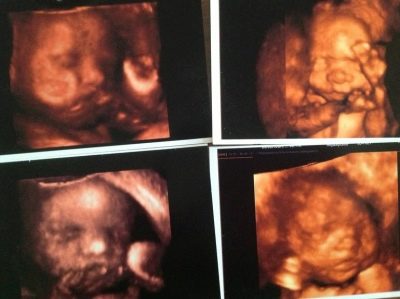
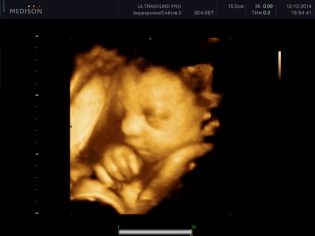
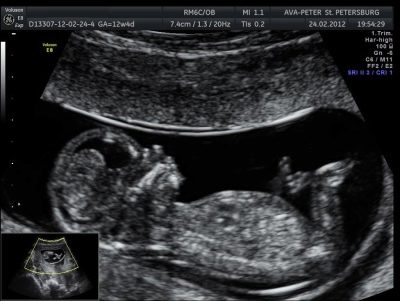
30-36 सप्ताह में 3 डी अल्ट्रासाउंड आपको बच्चे को सबसे छोटे विस्तार से देखने की अनुमति देता है। यह लगभग ऐसा लगता है कि यह अपने जन्म के बाद दिखाई देगा। इस तरह के अल्ट्रासाउंड स्कैन पर ली गई तस्वीरें एक परिवार के होम एल्बम को सजा सकती हैं। लेकिन तीसरी स्क्रीनिंग के दौरान बच्चे के लिंग का पता लगाना काफी मुश्किल है। यदि पहले किसी कारण से बच्चे का लिंग निर्धारित करना संभव नहीं था, तो अब इसके लिए सबसे अच्छा समय नहीं है। बच्चा बहुत बड़ा है, यह पहले से ही गर्भाशय गुहा में कॉम्पैक्ट रूप से "कर्लडेड" है, सिर प्रीविया पर टक टक, या श्रोणि के साथ तल पर बैठे।
किसी भी मामले में, जननांग पैर, हैंडल, गर्भनाल छोरों से ढंके हुए हैं, और उन पर विचार करना असंभव है। इस स्क्रीनिंग के दौरान गर्भाशय में बच्चे की बहुत स्थिति महत्वपूर्ण जानकारी है जो प्रसव के मोड का चयन करने के लिए आवश्यक है। बेशक, सही स्थिति लेने के लिए टुकड़ों में अभी भी कुछ सप्ताह बाकी हैं। लेकिन अगर वह इस अवसर का उपयोग नहीं करता है, डॉक्टर 38-39 सप्ताह की अवधि के लिए सिजेरियन सेक्शन का निर्णय ले सकते हैं।
जैव रासायनिक रक्त परीक्षण
हर किसी को तीसरी स्क्रीनिंग में रक्त दान करने की आवश्यकता नहीं है। आमतौर पर, 32-34 सप्ताह की गर्भावस्था में एक उपचार कक्ष का संदर्भ महिलाओं में होता है, जो स्क्रीनिंग के परिणामों के अनुसार पहली और दूसरी तिमाही में आनुवंशिक विकृति के उच्च जोखिम होते हैं। रक्त को महिलाओं को पारित करने की सिफारिश की जा सकती है, जिसमें पिछले अध्ययनों के परिणाम सामान्य थे, लेकिन अंतिम अल्ट्रासाउंड में भ्रूण के असामान्य विकास, विकृतियों का पता चला।
जैव रासायनिक विश्लेषण गर्भवती एचसीजी, एएफपी, प्लाज्मा प्रोटीन पीएपीपी-ए के रक्त एकाग्रता का पता चलता है। यदि एक "चौगुना परीक्षण" किया जाता है, तो सूचीबद्ध पदार्थों में प्लेसेंटल लैक्टोजेन की एकाग्रता का एक निर्धारण जोड़ा जाएगा।
तैयारी और प्रक्रिया
एक महिला से तीसरे नियोजित स्क्रीनिंग की विशेष तैयारी की आवश्यकता नहीं है। एक अल्ट्रासाउंड पर जा रहे हैं, मूत्राशय को भरने के लिए बड़ी मात्रा में तरल पदार्थ पीना आवश्यक नहीं है, क्योंकि स्कैनर मॉनिटर पर एक स्पष्ट तस्वीर प्रदान करने के लिए पानी की मात्रा पहले से ही काफी बड़ी है। आंतों के गैसों पर युद्ध की घोषणा करने की कोई आवश्यकता नहीं है, जो छोटे श्रोणि के अंगों को निचोड़ सकता है, क्योंकि गर्भाशय बहुत बड़ा है और इसकी स्थिति को प्रभावित नहीं कर सकता है।
केवल एक चीज जो आगे होनी चाहिए, वह है अल्ट्रासाउंड और डॉपलर अनुसंधान पर जाना - रुमाल या छोटा तौलियानिदान के बाद जेल से पेट को पोंछना।
CTG से पहले एक छोटा चॉकलेट बार खाना सबसे अच्छा है। मीठा, एक बार एमनियोटिक द्रव में, उसे एक सुखद स्वाद देगा, बच्चा सोएगा नहीं, बल्कि गतिविधि और यहां तक कि हिचकी दिखाना शुरू कर देगा, जो कार्यक्रम को बच्चे की गतिविधियों और उसके दिल की धड़कन को गतिविधि की स्थिति में जल्दी से साजिश करने देगा।
इसी उद्देश्य के साथ, कार्यालय में प्रवेश करने से पहले जहां सीटीजी पारित किया जाना है, यह थोड़ा लायक है सड़क पर टहलें, अस्पताल के गलियारे में टहलें, गहरी सांस लें, ताकि बच्चे को अधिक ऑक्सीजन मिले और वह अधिक सक्रियता से व्यवहार करे।
यदि एक जैव रासायनिक रक्त परीक्षण निर्धारित किया जाता है (यह ऐसा अक्सर नहीं होता है, लेकिन फिर भी यह संभव है), आवश्यकताओं को पिछले स्क्रीनिंग अध्ययनों के समान है। उपचार कक्ष में आने के लिए जहां रक्त एकत्र किया जाता है, आपको आवश्यकता होती है एक खाली पेट पर, विश्लेषण के कुछ दिनों पहले आपको वसायुक्त, तले हुए, स्मोक्ड और मसालेदार भोजन नहीं खाने चाहिए, साथ ही साथ मीठे की एक बड़ी मात्रा। चिकित्सा सुविधा की यात्रा से पहले अंतिम भोजन आयोजित किया जाना चाहिए बाद में 6 घंटे से ज्यादा नहीं।
रक्तदान के दिन तापमान को मापना आवश्यक है।क्योंकि एक उच्च तापमान रक्त के जैव रासायनिक मापदंडों को विकृत कर सकता है। यदि ठंड या बीमारी के संकेत हैं, तो आपको निश्चित रूप से अपने डॉक्टर को इसकी सूचना देनी चाहिए। कुछ मामलों में, बीमार गर्भवती या गर्भवती माताएं जो तंत्रिका टूटने का अनुभव करती हैं या निदान की पूर्व संध्या पर कोई दवा लेती हैं, विश्लेषण नहीं करती हैं।
व्याख्या - औसत मानक
यद्यपि प्रत्येक विधियों के अपने परिणाम हैं, उनका मूल्यांकन किया जाता है, जैसा कि पिछले स्क्रीनिंग अध्ययनों में, केवल एक साथ।
अल्ट्रासाउंड
अल्ट्रासाउंड स्कैनिंग पर, उसने जो देखा, उसके मापदंडों को एक अलग रूप में दर्ज किया गया है - तीसरी तिमाही का स्क्रीनिंग प्रोटोकॉल। इस दस्तावेज़ में मुख्य संक्षिप्त विवरण इस प्रकार हैं:
- बीपीआर - द्विध्रुवीय सिर का आकार;
- एलजेडआर - फ्रंटो-ओसीसीपिटल सिर का आकार;
- ओजी - सिर परिधि;
- शीतलक - पेट की परिधि;
- DBK फीमर की लंबाई है;
- डीकेजी - पैर की हड्डियों की लंबाई;
- डुओडेनम - ह्यूमरस की लंबाई;
- डीकेपी - प्रकोष्ठ की हड्डियों की लंबाई।
बच्चे की फेटोमेट्री तीसरी स्क्रीनिंग है। नीचे एक तालिका है, सभी आयाम मिलीमीटर में हैं:
अवधि सप्ताह | बीडीपी | LZR | निकास | OJ | DBK | DKG | KDP | डीसीटी |
30 | 75 | 97 | 285 | 264 | 56 | 53 | 53 | 46 |
31 | 77 | 101 | 294 | 274 | 58 | 55 | 55 | 48 |
32 | 79 | 104 | 304 | 286 | 60 | 56 | 56 | 49 |
33 | 81 | 107 | 311 | 296 | 62 | 58 | 58 | 50 |
34 | 83 | 110 | 317 | 306 | 64 | 60 | 59 | 52 |
35 | 86 | 112 | 322 | 315 | 66 | 61 | 61 | 53 |
36 | 88 | 114 | 326 | 323 | 68 | 62 | 62 | 54 |
यदि बच्चा आंतरिक अंगों के साथ ठीक है, और डॉक्टर हृदय, फेफड़े, पेट और आंतों, गुर्दे और मूत्राशय की जांच करता है, तो प्रोटोकॉल इंगित करता है - "आदर्श" या "जांच की गई।" 35 सप्ताह तक की जटिलताओं के बिना एक सामान्य गर्भावस्था में "बेबी सीट" की परिपक्वता -1 है, फिर यह एक दूसरी डिग्री प्राप्त करता है। इस अवधि के दौरान नाल का सामान्य स्थान एक स्वतंत्र प्राकृतिक जन्म को पूरा करने की संभावना पर फैसले के लिए एक महत्वपूर्ण भूमिका निभाता है। प्लेसेंटा और एम्नियोटिक द्रव औसत सामान्य मूल्य हैं, नीचे दी गई तालिका में दिखाया गया है:
गर्भावधि अवधि, पूरे सप्ताह | एमनियोटिक द्रव का आईएजी-सूचकांक, मिमी | नाल की मोटाई, मिमी |
30 | 145 | 30,48 |
31 | 144 | 31,33 |
32 | 144 | 32,18 |
33 | 143 | 33,04 |
34 | 142 | 33,89 |
35 | 140 | 34,74 |
36 | 138 | 35,59 |
ऊंचाई और अनुमानित भ्रूण के वजन की तालिका (औसत मूल्य) इस प्रकार है:
प्रसूति शब्द, सप्ताह | अनुमानित वजन, जी | ऊँचाई, सेमी |
30 | 1500-1650 | 40-42 |
31 | 1650 – 1800 | 41- 43 |
32 | 1800 – 1950 | 42-43,5 |
33 | 1950 -2100 | 43- 44,5 |
34 | 2100 -2300 | 44,5 — 45,5 |
35 | 2300 – 2500 | 45 — 46,5 |
36 | 2500 – 2650 | 46 – 48 |
अल्ट्रासाउंड में असामान्यताएं
तालिकाओं में दिखाए गए औसत दरों और एक महिला के लिए वास्तविक आंकड़ों के बीच छोटे अंतर चिंता का कारण नहीं होना चाहिए। तीसरी तिमाही में, बच्चे अलग-अलग गति से बढ़ते हैं, उनके पास पहले से ही एक व्यक्तिगत उपस्थिति होती है, और इसलिए एक बच्चे का सिर, पैर, हाथ और पेट दूसरे से बड़ा हो सकता है।
शिशु के संभावित नुकसान के दृष्टिकोण से खतरनाक 14 दिनों से अधिक के औसत सांख्यिकीय मूल्यों का अंतराल या अग्रिम है।
समान मूल्य तक भ्रूण द्वारा आकार में कमी अप्रत्यक्ष रूप से टुकड़ों की वृद्धि और विकास, हाइपोक्सिया की एक संभावित स्थिति और आरएच-संघर्ष में एक अंतराल का संकेत देती है।कुछ मामलों में, अस्पताल में भर्ती होने या समय से पहले सिजेरियन सेक्शन की आवश्यकता होती है, यदि स्थिति को मूंगफली के लिए जीवन के लिए खतरा माना जाता है।
तीसरे अल्ट्रासाउंड स्कैन के बाद, गर्भवती महिलाओं के कम प्लेसेंटेशन और इस अस्थायी सहायक शरीर की प्रस्तुति, समय से पहले मोटा होना और अपरा संरचनाओं की उम्र बढ़ने, और स्पष्ट पॉलीहाइड्रमनिओस या कम प्रवाह वाली गर्भवती महिलाओं को बहुत जन्म तक अस्पताल में अवलोकन के लिए भेजा जाता है।
CTG
संकेतक का मूल्यांकन निम्नलिखित मानदंडों के अनुसार किया जाता है:
बाल अवस्था | PSP (भ्रूण की स्थिति सूचक) | एचआर हृदय गति (प्रति मिनट धड़कता है) |
बच्चा ठीक है | 0.8 तक | 119-160 - अकेले 130-190 - ड्राइविंग करते समय |
कुछ उल्लंघन हो सकते हैं | 1.05 से 2.0 तक | 100-119 या 160 और उच्चतर से |
बच्चे की हालत गंभीर है, जान का खतरा संभव है। | 2.01 से 3.0 तक | 100 या उससे कम या 180 या उससे अधिक |
पीएसपी भ्रूण की स्थिति का एक संकेतक है - पूरे अध्ययन का मुख्य सारांश बिंदु। यह निदान के पारित होने के दौरान प्राप्त आंकड़ों के आधार पर कार्यक्रम द्वारा गणना की जाती है। सीएपी के सामान्य मूल्य (0.8 तक) से अधिक बार-बार सीटीजी के लिए आधार है, संभवतः शरीर की एक अलग स्थिति में (यदि महिला बैठी है, तो आपको लेटने की आवश्यकता है)। यदि नकारात्मक परिणाम दोहराया जाता है, तो गर्भवती महिला को अस्पताल में भर्ती कराया जाता है और पहले से ही अस्पताल में वे अतिरिक्त शोध करते हैं और आगे की रणनीति का चुनाव करते हैं।
डॉपलर अध्ययन (USDG)
संकेतक:
| प्रसूति शब्द, सप्ताह | संवहनी प्रतिरोध सूचकांक | धड़कन सूचकांक |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
जैव रासायनिक अध्ययन (30-34 सप्ताह)
अनुयायी इस प्रकार हैं:
एचसीजी सामग्री | PAPP-A सामग्री | एएफपी सामग्री | लैक्टोजन सामग्री (PL) |
2700-78100 | 0.5 - 2.0 एमM, डबल के साथ - 3.5 एमएम तक | 100-250 यू / एमएल | 3 - 12 मिलीग्राम / एल |
गर्भावस्था के दौरान प्रयोगशाला परीक्षणों में कोई असामान्यताएं एक अनुभवी चिकित्सक को बहुत कुछ बता सकती हैं, इसलिए आपको परिणामों को स्वयं समझने की कोशिश नहीं करनी चाहिए। तीसरी स्क्रीनिंग में, हार्मोन और प्रोटीन के मात्रात्मक संकेतक को पहले और दूसरे स्क्रीनिंग में उतना महत्व नहीं दिया जाता है, और इसलिए तालिका में प्रस्तुत मानदंडों की सीमा इतनी व्यापक है।
प्रयोगशाला चित्र द्वारा पूरक सभी प्रकार के निदान के परिणामों का केवल एक व्यापक मूल्यांकन, डॉक्टर को किसी विशेष असामान्यता या रोग स्थिति के सही कारणों का पता लगाने में मदद कर सकता है।
संभावित समस्याएं
तीसरी स्क्रीनिंग और इस महत्वपूर्ण मामले से पहले, महिलाओं के पास कई सवाल हैं कि इस नवीनतम नैदानिक अभियान के परिणाम किन समस्याओं की ओर इशारा कर सकते हैं। सबसे सामान्य और गंभीर निम्नलिखित स्थितियां और लक्षण हैं:
- रीसस संघर्ष - पेट की परिधि को भ्रूण द्वारा बढ़ाया जा सकता है, यदि रोग का रूप एडेमेटस है, तो शरीर के बाकी हिस्सों के साथ मूल्यों का एक महत्वपूर्ण अतिरिक्त मनाया जाता है।
- आनुवंशिक विकृति - गर्भावस्था के अंतिम चरण में बच्चे के विकास में अधिकांश सिंड्रोम और असामान्यताएं पहले से ही अल्ट्रासाउंड पर स्पष्ट रूप से दिखाई देती हैं। वे खुद को कई विकासात्मक दोषों के रूप में प्रकट करते हैं, लगभग हमेशा - एक हृदय दोष, चेहरे की हड्डियों की विकृति, जांघ और निचले पैर की हड्डियों का छोटा होना।
- भ्रूण हाइपोक्सिया - इसे USDG और CTG इंस्टॉल करने की अनुमति दें। यदि बच्चे को ऑक्सीजन की कमी है, तो यह सभी ऑक्सीजन भुखमरी के चरण पर निर्भर करता है। प्रारंभिक चरण के हाइपोक्सिया को टॉडलर के चिकित्सा समर्थन की आवश्यकता होती है, क्योंकि बच्चा अभी भी पैदा होने के लिए बहुत जल्दी है। गंभीर हाइपोक्सिया - आपातकालीन सर्जरी के लिए एक संकेत - एक बच्चे के जीवन को बचाने के लिए एक सिजेरियन सेक्शन।
- कम अपरा। जब "बेबी सीट" कम होती है, तो समय से पहले जन्म के जोखिम बढ़ जाते हैं। लगभग हमेशा, बाद के चरणों में गर्भाशय गुहा में प्लेसेंटा के स्थान के साथ समस्याओं के साथ, डॉक्टर एक गर्भवती महिला को अस्पताल में भर्ती करते हैं ताकि वह और बच्चा विशेषज्ञों द्वारा निरंतर पर्यवेक्षण के अधीन हो सकें।
- अंतर्गर्भाशयी संक्रमण। डॉक्टर उसे एमनियोटिक द्रव की बढ़ी मात्रा पर शक कर सकते हैं।यदि अंतिम स्क्रीनिंग में सूचकांक काफी सामान्य था, और तीसरे अल्ट्रासाउंड स्कैन में पॉलीहाइड्रमनिओस दिखाया गया है, तो रोगी को अंतर्गर्भाशयी संक्रमण के प्रकार का पता लगाने और बच्चे की मदद करने के तरीके के बारे में पता लगाने के लिए अस्पताल में भर्ती कराया जाता है।
अनुसंधान सटीकता
स्क्रीनिंग अपने आप में एक सटीक निदान उपाय नहीं है, जिसके परिणामों के अनुसार कुछ निर्विवाद निदान अपेक्षित मां या उसके बच्चे के लिए किया जाएगा। स्क्रीनिंग केवल भविष्यवाणी करता है और संभावित जोखिमों को दिखाता है, और यहां तक कि बीमार बच्चे को जन्म देने के उच्च जोखिमों पर भी, एक टुकड़ा स्वस्थ पैदा हो सकता है। खुद के लिए न्यायाधीश, टर्नर की बीमारी के लिए 1: 100 का एक उच्च जोखिम का मतलब है कि इस तरह के एक सिंड्रोम के साथ एक सौ शिशुओं में से एक ही सटीक जोखिम के साथ पैदा होगा। खतरनाक अनुमानों के बावजूद, 99 अन्य स्वस्थ पैदा होंगे।
तीसरी तिमाही में अल्ट्रासाउंड की सटीकता अधिक है - लगभग 90%। पैथोलॉजी, यदि कोई हो, तो डॉक्टर देख पाएंगे। जुड़वा या तीनों का निरीक्षण करने पर ही सटीकता कम हो जाती है - प्रत्येक व्यक्तिगत बच्चे के शरीर के सभी हिस्सों की जांच करना हमेशा संभव नहीं होता है।
सामान्य तौर पर, तीसरी स्क्रीनिंग पिछले दो की तुलना में आसान और सरल महिलाओं को दी जाती है, यदि आप समीक्षाओं पर विश्वास करते हैं, तो गर्भवती महिलाएं परीक्षा के दौरान कम नसों का खर्च करती हैं, और नवीनतम शोध बहुत कम परिणाम देते हैं।