विभिन्न उम्र के बच्चों में एपेंडिसाइटिस: लक्षण और उपचार
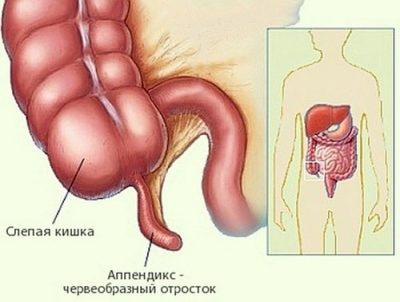
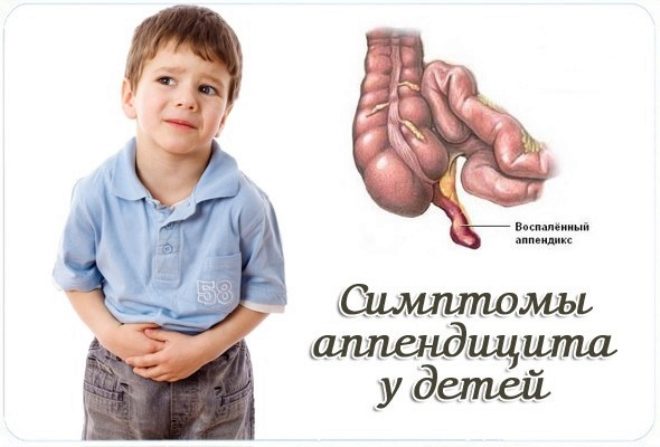
सेकुम के अंतिम खंड में भड़काऊ प्रक्रिया को एपेंडिसाइटिस कहा जाता है। यह बीमारी विभिन्न उम्र के लोगों में होती है। वे आसानी से बीमार छोटे बच्चों और किशोरों को पा सकते हैं। समय पर चिकित्सा देखभाल के बिना, यह बीमारी घातक हो सकती है या गंभीर जटिलताओं का कारण बन सकती है।
कारण और उत्तेजक कारक
एपेंडिसाइटिस के कारण पूरी तरह से अलग बाहरी कारक हो सकते हैं। एक नियम के रूप में, हाइपोथर्मिया या कम प्रतिरक्षा के बाद सूजन होती है। पाचन तंत्र की पुरानी बीमारियां होने पर एक बच्चा भी इस बीमारी से ग्रस्त हो सकता है।
अनुचित आहार कम गुणवत्ता वाले उत्पाद भी आसानी से आंतों में सूजन पैदा कर सकते हैं। बड़ी मात्रा में अनुपचारित फाइबर का कारण हो सकता है तीव्र सेकुम के अंतिम खंड की सूजन, जिससे बीमारी होती है।
शिशुओं में, तथाकथित यांत्रिक (या प्रतिरोधी) कारण एपेंडिसाइटिस का एक सामान्य कारण हो सकता है। इस मामले में, आंत का लुमेन किसी प्रकार की यांत्रिक बाधा को ओवरलैप करता है। शिशुओं में, यह अक्सर विदेशी घटकों (निगलने वाले खिलौने या अन्य वस्तुओं) को पेट में प्रवेश करने का परिणाम होता है, और फिर आंतों, साथ ही कीड़े और अन्य परजीवी, मल पत्थर। ऐसे शिशुओं में जिन्हें बार-बार कब्ज होने या मल के असामयिक स्राव होने का खतरा होता है, आंतों में मल जमा हो सकते हैं, जिससे सेकुम की दीवार में सूजन आ जाएगी और यहां तक कि एपेंडिसाइटिस भी हो सकता है।
एपेंडिसाइटिस का सबसे दुर्लभ कारण जन्मजात आंत्र रोग हो सकता है। इस मामले में, बच्चा पहले से ही एक संशोधित आंत के साथ पैदा होता है। यह लंबाई का एक छोटा छोटा हिस्सा हो सकता है, साथ ही दीवार के कई मोड़ या मोड़ भी हो सकते हैं। इस मामले में, बाहरी कारकों के संपर्क में आने पर एपेंडिसाइटिस भी अक्सर विकसित हो सकता है।
एपेंडिसाइटिस का समय पर निदान क्यों महत्वपूर्ण है इसे अगले वीडियो में देखा जा सकता है।
प्रकार
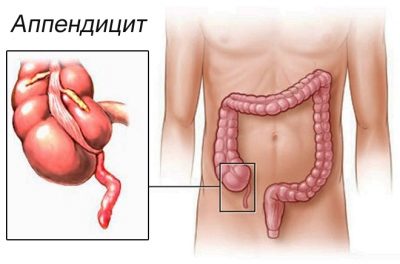
किसी भी भड़काऊ बीमारी की तरह, एपेंडिसाइटिस कई रूपों में हो सकता है। यदि रोग पहली बार उत्पन्न हुआ और काफी गंभीर नैदानिक लक्षणों के साथ आगे बढ़ता है, तो इस रूप को तीव्र कहा जाता है। यदि उपचार के बाद, जिसमें अपेंडिक्स को हटाया नहीं गया था, एपेंडिसाइटिस की पुनरावृत्ति होती है, तो रोग के इस रूप को क्रॉनिक कहा जाता है। भविष्य के खतरनाक लक्षणों को रोकने के लिए इसे अपेंडिक्स को हटाने की आवश्यकता होती है।
रोग के सभी तीव्र रूपों को कई प्रकारों में विभाजित किया जा सकता है:
- रोग का रूप। इस मामले में, रोग यथासंभव शांत हो जाता है और, एक नियम के रूप में, जीवन-धमकाने वाली जटिलताओं का कारण नहीं बनता है। इस रूप में, भड़काऊ प्रक्रिया सेकुम की दीवार को पकड़ती है और एपेंडिसाइटिस के पहले विशिष्ट लक्षणों की उपस्थिति को भड़काती है। यदि समय पर सर्जिकल ऑपरेशन किया गया, तो बच्चा पूरी तरह से ठीक हो जाता है।
- रोग का कफज रूप। यह पहले से ही अधिक खतरनाक है, यह जीवन-धमकाने वाली जटिलताओं का कारण बन सकता है। रोग के पाठ्यक्रम के इस प्रकार में, आंतों की दीवार की एक मजबूत सूजन पहले से ही होती है। सेकुम की आपूर्ति करने वाले जहाजों का घनास्त्रता भी संभव है।
- गैंग्रीनस रूप। बीमारी का सबसे खतरनाक संस्करण। इस बीमारी के दौरान सूजन के दौरान, आंतों की दीवार मर जाती है।यह विकल्प जीवन-धमकी की जटिलताओं का कारण बन सकता है: दीवार की एक सफलता और आंत की पूरी सामग्री को पेट में जारी करना (पेरिटोनिटिस और सदमे के गठन के साथ)। इस मामले में, अंग को हटाने के साथ तत्काल सर्जरी की आवश्यकता होती है। केवल इस उपाय से शिशु के जीवन को बचाने में मदद मिलेगी।
पहले संकेत
हर माँ को इस बीमारी की अभिव्यक्तियों से परिचित होना बेहतर है ताकि घर पर एक खतरनाक समस्या को आसानी से पहचाना जा सके। इस बीमारी को निर्धारित करना हमेशा आसान नहीं होता है।
अक्सर माता-पिता सोचते हैं कि परिशिष्ट दाईं ओर है। हालाँकि, यह पूरी तरह सच नहीं है। वर्मीफॉर्म प्रोसेस बहुत मोबाइल है। शारीरिक रूप से, यह न केवल दाईं ओर स्थित हो सकता है। 20% शिशुओं में, यह बाईं ओर है। 10 में से प्रत्येक 9 बच्चे को नाभि के पास भी स्थित किया जा सकता है।
रोग की शुरुआत काफी गैर-विशिष्ट हो सकती है। कई शिशुओं में, बीमारी की शुरुआत आम सर्दी की आड़ में होती है। पहले दिनों में, शरीर का तापमान 37 डिग्री तक बढ़ जाता है, कमजोरी दिखाई देती है, कम बार ठंड लग जाती है। बच्चा सुस्त हो जाता है, बुरी तरह से खाता है, खेलने से इनकार करता है। आदतन गतिविधियाँ उसे कोई आनंद नहीं देती हैं। बच्चा नींद में है, अधिक बार झूठ बोलता है, पेट को फैलाता है।
पहले दो दिनों के दौरान, माता-पिता अक्सर एपेंडिसाइटिस पर संदेह नहीं कर सकते हैं और फ्लू या तीव्र श्वसन संक्रमण के साथ बच्चे को बुखार के लिए दवाएं देना शुरू कर सकते हैं। हालांकि, शुरू किए गए उपचार के बावजूद, प्रभाव पर ध्यान नहीं दिया जाता है। इस बीच, बच्चा खराब हो रहा है। इस बीमारी के लिए पहले से ही अधिक विशिष्ट लक्षण हैं। शरीर का तापमान 38-39 डिग्री तक बढ़ जाता है। बच्चा पेट में दर्द की शिकायत करता है।
पहले दो दिनों में, नाभि के पास के क्षेत्र में दर्द शुरू होता है। फिर वह धीरे-धीरे कमर या शरीर के दाहिने आधे हिस्से में जाती है। शरीर की स्थिति बदलने से दर्द काफी बढ़ जाता है। एक बच्चे को मतली या यहां तक कि उल्टी हो सकती है। हालांकि, यह एक अनिवार्य एपेंडिसाइटिस लक्षण नहीं है।
एपेंडिसाइटिस में दर्द की प्रकृति पर ध्यान देना महत्वपूर्ण है। यह अलग हो सकता है। कुछ शिशुओं को अचानक वृद्धि के बिना, मध्यम तरीके से दर्द महसूस होता है। अन्य - ऐंठन। इस मामले में, दर्द पहले बढ़ जाता है, फिर थोड़ा कम हो जाता है। एक नियम के रूप में, ज्यादातर मामलों में, कुर्सी का उल्लंघन नहीं होता है। केवल पुरानी आंतों या पेट की बीमारियों वाले शिशुओं को कभी-कभी कब्ज या दस्त हो सकते हैं, लेकिन ये बीमारी के विशिष्ट लक्षण हैं।
क्या यह समान रूप से प्रकट है?
विभिन्न उम्र के बच्चों में, बीमारी का कोर्स काफी भिन्न हो सकता है। नवीनतम वैज्ञानिक अध्ययनों के अनुसार, चोटी की घटना 10 वर्ष, 12 वर्ष की आयु में होती है। ज्यादातर मामलों में, शिशु इस बीमारी से प्रभावित नहीं होते हैं। 5 साल तक के बच्चे भी अपेक्षाकृत कम बीमार पड़ते हैं।
सांख्यिकीय चिकित्सा आंकड़ों के अनुसार, एपेंडिसाइटिस से पीड़ित हर पांचवां व्यक्ति 6 वर्ष, 7 वर्ष का बच्चा है। बच्चों में अपेंडिक्स की सूजन के सभी मामलों में से आधे से अधिक जूनियर और मिडिल स्कूल उम्र में होते हैं। एक नियम के रूप में, ये सात से 14 साल के बच्चे हैं।
चूंकि तीन वर्षीय बच्चे का शरीर स्पष्ट रूप से अलग है, उदाहरण के लिए, नौ वर्षीय स्कूली बच्चे के शरीर से, बीमारी का कोर्स भी अलग है।
पाँच साल तक
इस उम्र के बच्चों के लिए रोग के क्रमिक विकास की विशेषता है। शरीर का तापमान अपेक्षाकृत कम बढ़ जाता है। अक्सर, मतली या गैगिंग हो सकता है। बच्चे अक्सर मूडी हो जाते हैं, खराब खाने लगते हैं, बहुत बेचैन रहते हैं।
तीन साल तक के शिशुओं में अक्सर प्यास और निर्जलीकरण के सभी लक्षण होते हैं। त्वचा और होंठ सूख जाते हैं। बच्चा पेट को छोड़ना शुरू कर देता है, जांच या स्पर्श करने की अनुमति नहीं देता है। जीवन के पहले दो वर्षों में crumbs अक्सर कब्ज या बहुत पतले एक-बार मल दिखाई दे सकते हैं।
दस साल तक
बच्चों में, शरीर का तापमान 37.5-38 डिग्री तक बढ़ जाता है। बीमारी के अधिक गंभीर रूप में - 39 डिग्री तक भी। बच्चा अक्सर बीमार होता है, उल्टी या असामान्य मल के साथ, एक नियम के रूप में, नहीं होता है।
पेट में गंभीर दर्द द्वारा विशेषता। जब देखा जाता है या पेट को छूने की कोशिश की जाती है, तो इसे बहुत बढ़ाया जाता है। बच्चा घायल पक्ष पर झूठ नहीं बोलने की कोशिश करता है, क्योंकि इससे दर्द बहुत बढ़ जाता है।
12 साल से अधिक उम्र के किशोर
कई मामलों में, इस उम्र में एपेंडिसाइटिस व्यावहारिक रूप से वयस्कों के समान ही होता है। पहले कुछ दिनों में, पेट के दाहिने आधे हिस्से में या कमर में क्रमिक गति के साथ गर्भनाल क्षेत्र में विशेषता दर्द होते हैं। अक्सर शरीर का तापमान 37-37.5 डिग्री तक बढ़ जाता है। दर्द अक्सर गंभीर ऐंठन के बिना, पैरॉक्सिस्मल होता है।
मल, मतली या गैगिंग के उल्लंघन की विशेषता नहीं है। लेकिन काफी बार निर्जलीकरण के संकेत हैं। एक बच्चे की भूख कम हो जाती है या लगभग अनुपस्थित है, और कमजोरी दिखाई देती है।
रोग के सभी लक्षण गैर-विशिष्ट हैं। अक्सर, खुद को एपेंडिसाइटिस निर्धारित करना काफी मुश्किल होता है। इस मामले में, आपको निश्चित रूप से एक बाल रोग विशेषज्ञ से पेशेवर चिकित्सा सलाह लेनी चाहिए।
निदान
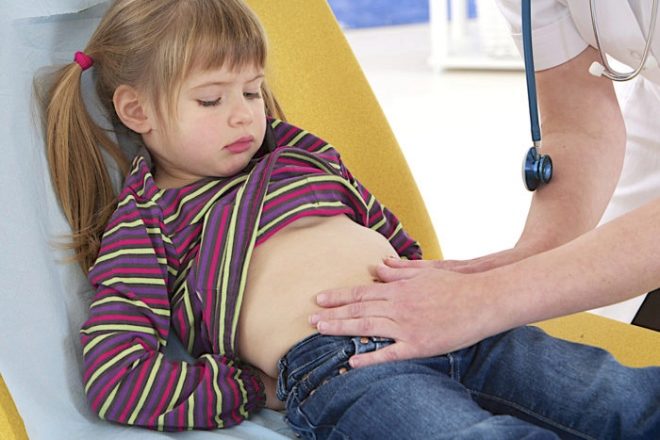
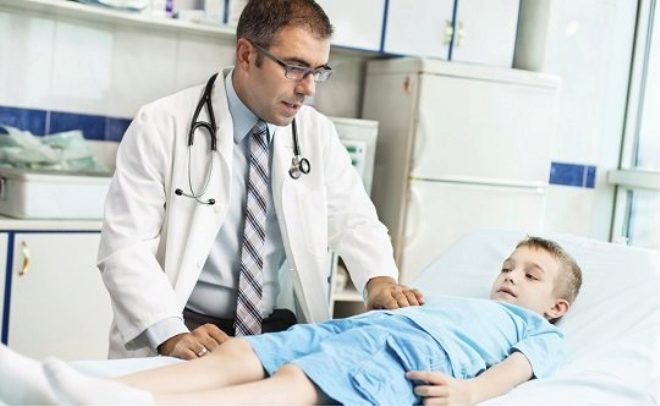
रोग के पहले लक्षणों की उपस्थिति अभी तक निदान की एक सौ प्रतिशत विधि नहीं है। एपेंडिसाइटिस की पुष्टि केवल डॉक्टर कर सकते हैं। ऐसा करने के लिए, डॉक्टर पहले बच्चे की जांच करेंगे, सभी विशेष चिकित्सा परीक्षण करेंगे, जिससे घर पर बीमारी की पुष्टि करने के लिए पर्याप्त सटीकता हो सके।
एक सटीक निदान के लिए, आपको बच्चे को अस्पताल ले जाने की आवश्यकता है। असफल होने के बिना, वह कई परीक्षण करेगा। एक रक्त परीक्षण दिखाएगा कि क्या सूजन है, साथ ही बीमारी की गंभीरता भी है।
मुश्किल मामलों में, जब एपेंडिसाइटिस का निदान स्थापित करना मुश्किल होता है, तो डॉक्टर निदान के अतिरिक्त तरीकों का सहारा लेते हैं। सबसे पहले, सर्जन बच्चे को देखेंगे। तब पेट के अंगों का एक अल्ट्रासाउंड किया जा सकता है। यह परीक्षण परिशिष्ट की स्थिति को दिखाएगा, चाहे सूजन हो।
एपेंडिक्स को हटाने के लिए सर्जरी करने से पहले, डॉक्टर अतिरिक्त परीक्षणों के लिए बच्चे से रक्त लेंगे। यह भविष्य के संज्ञाहरण और सर्जरी के लिए आवश्यक है।
उपचार के तरीके
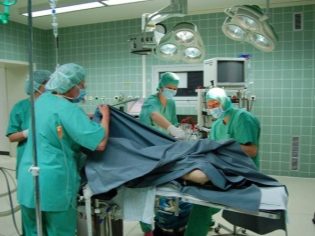
अपेंडिक्स की सूजन एक सर्जिकल बीमारी है। ज्यादातर मामलों में, निदान की पुष्टि करते समय, सूजन वाले अंग को शल्य चिकित्सा से हटा दिया जाना चाहिए। इस मामले में होम मोड बेहद खतरनाक है। समय पर योग्य चिकित्सा देखभाल के प्रावधान के बिना, बच्चे की मृत्यु भी हो सकती है।
अस्पताल में रहने के दौरान, बच्चे को सभी आवश्यक तत्काल नैदानिक परीक्षण और विश्लेषण दिए जाएंगे। निदान की पुष्टि करने के बाद, परिशिष्ट को हटाने के लिए ऑपरेशन काफी कम समय में किया जाएगा। कई मामलों में एक ऑपरेशन को स्थगित करना बहुत खतरनाक है। यह एक बच्चे में पेरिटोनिटिस या सेप्टिक सदमे के विकास को जन्म दे सकता है।
सर्जरी से रिकवरी आमतौर पर 10-14 दिनों तक रहती है। इस समय, बच्चे को एक विशेष आहार सौंपा जाता है, जठरांत्र संबंधी मार्ग के अंगों को बख्शता है। विटामिन थेरेपी बच्चे की प्रतिरक्षा को जल्दी से बहाल करने में मदद करेगी। ऑपरेशन के एक महीने बाद सभी शारीरिक गतिविधियों (और इससे भी अधिक खेल वर्गों का दौरा) की अनुमति है, पहले नहीं। इस मामले में, सभी शारीरिक गतिविधि धीरे-धीरे शुरू की जानी चाहिए। 5 किलोग्राम से अधिक भारी वस्तुओं को उठाना सख्त वर्जित है (तीन महीने के लिए)।
संभव जटिलताओं
एपेंडिसाइटिस की सबसे लगातार जटिलताओं में शामिल हैं:
- पेरिटोनिटिस का विकास। यदि चिकित्सा सहायता समय से पहले प्रदान की गई थी या रोग आक्रामक और खतरनाक रूप में बढ़ता है, तो पेरिटोनियम की सूजन हो सकती है। इससे प्रैग्नेंसी काफी बिगड़ जाती है और इसके लिए जरूरी सर्जरी की जरूरत होती है।
- सेप्टिक झटका। कुछ मामलों में, एपेंडिसाइटिस बैक्टीरिया या वायरस के कारण भी हो सकता है। कम प्रतिरक्षा के साथ, एक बच्चे को झटका विकसित हो सकता है। इस मामले में, रक्तचाप तेजी से गिरता है और नाड़ी तेज हो जाती है। बच्चा भी होश खो सकता है। सदमे का विकास एक जीवन-धमकी की घटना है।
- सेकुम की दीवार का टूटना। यदि बीमारी देर से संदिग्ध होती है (या समय पर एक शल्य चिकित्सा ऑपरेशन नहीं किया जाता है), गंभीर सूजन के कारण, आंतों की सामग्री पेट की गुहा में डाल सकती है। यह एक बहुत ही खतरनाक स्थिति है जो कुछ ही मिनटों में पेरिटोनिटिस या सेप्टिक शॉक का कारण बन सकती है।
- शॉक (निर्जलीकरण के कारण)। जब नशा के व्यक्त लक्षण निर्जलीकरण के मजबूत लक्षण दिखाई देते हैं। इससे हृदय और रक्त वाहिकाओं पर एक बड़ा भार पड़ता है। बच्चा टैचीकार्डिया या अतालता विकसित कर सकता है।
एपेंडिसाइटिस की जटिलताएं बीमारी के लगभग किसी भी पाठ्यक्रम में हो सकती हैं। यदि किसी बच्चे को पुरानी बीमारियां हैं, तो प्रतिरक्षा कम हो जाती है, या उसे कॉर्टिकोस्टेरॉइड हार्मोन प्राप्त होता है, जटिलताओं का जोखिम कई बार बढ़ जाता है।
पोषण के सिद्धांत
अस्पताल में रहते हुए एक परिशिष्ट को हटाने के लिए सर्जरी के बाद, बच्चे को एक विशेष, संयमित आहार निर्धारित किया जाएगा। पहले कुछ दिनों में, शिशुओं को केवल शुद्ध और कम वसा वाले खाद्य पदार्थ खाने की अनुमति होती है। सभी व्यंजन तैयार करने की विधि है। एक नियम के रूप में, मेनू में केवल अनाज, जमीन श्लेष्म सूप और भाप दुबला मांस शामिल हैं।
अस्पताल से छुट्टी के समय, उपस्थित सर्जन मम्मी को सिफारिशें देते हैं कि आप ऑपरेशन के बाद बच्चे को खा सकते हैं। एक से दो महीने तक चिकित्सीय आहार का पालन करने की सलाह दी जाती है। यह सूजन वाली आंत की दीवार को जल्दी से ठीक करने की अनुमति देगा, कमजोर बच्चों के शरीर को मजबूत किया जाएगा।
सर्जरी के बाद नैदानिक पोषण के मूल सिद्धांत:
- भोजन के छोटे हिस्से। शिशुओं को दिन में छह बार (मॉडरेशन में) खाना चाहिए। भोजन की मात्रा और मात्रा उम्र तालिकाओं के अनुसार मापी जाती है। पश्चात की अवधि में अति खतरनाक है! इससे आंतों की फिर से सूजन हो सकती है और जटिलताओं की घटना भड़क सकती है।
- बहुत फैटी, तली हुई खाद्य पदार्थों की अनुपस्थिति। स्मोक्ड या मैरीनेड वाले सभी उत्पादों को भी बाहर रखा गया है। सभी भोजन को केवल हल्का नमकीन होना चाहिए। मसालेदार और अत्यधिक उज्ज्वल मसाला निषिद्ध हैं। पहले महीने में, आप भोजन में केवल थोड़ा नमक जोड़ सकते हैं। ऑपरेशन के बाद पांचवें सप्ताह से, आप थोड़ी काली मिर्च जोड़ सकते हैं। आप मीठे व्यंजनों में चीनी, वेनिला या थोड़ा दालचीनी मिला सकते हैं।
- ऑपरेशन के बाद पहले दो हफ्तों के दौरान, ताजे फल और सब्जियां गर्मी उपचार के बाद ही खाए जा सकते हैं। छिलके के साथ कच्चा फल सख्त वर्जित है। दालचीनी या पीसा हुआ चीनी के साथ जोड़ने के बाद सेब और नाशपाती स्वादिष्ट होते हैं। बच्चे के आहार में कच्चे फाइबर की एक बड़ी मात्रा को सीमित करने का प्रयास करें।
- धीरे-धीरे फाइबर दर्ज करें।। एक बच्चे के लिए पहले दो हफ्तों के लिए आहार का आधार अच्छी तरह से उबला हुआ दलिया है, साथ ही साथ मांस उत्पादों या मुर्गी पालन। आप मछली का उपयोग कर सकते हैं।
- खाना पकाने का एक सौम्य तरीका चुनें। ग्रिल पर ग्रिलिंग और कुकिंग तब तक करें जब तक बच्चा पूरी तरह से ठीक न हो जाए। खाना पकाने के सबसे सही तरीके उबलते हैं या धीमी कुकर में पकाने वाले होते हैं, एक डबल बॉयलर।
- नियमित कार्बोहाइड्रेट के रूप में उबले हुए अनाज का उपयोग करें। सप्ताह में 1-2 बार से अधिक नहीं, आप थोड़ा पास्ता या नूडल्स जोड़ सकते हैं। सर्जरी के बाद पहले दो हफ्तों में, गैर-डेयरी अनाज तैयार करें। डेयरी उत्पादों को जोड़ने से मल, दस्त का उल्लंघन हो सकता है।
- पर्याप्त पानी का सेवन। गंभीर निर्जलीकरण के बाद, बच्चों के शरीर को पानी की बहुत आवश्यकता होती है (खोए हुए भंडार को फिर से भरने के लिए)। अपने बच्चे के आहार में फल और बेरी फ्रूट ड्रिंक, कॉम्पोट्स, चाय और सादा उबला पानी शामिल करें।
निवारण
एपेंडिसाइटिस के खिलाफ बीमा लगभग असंभव है। किसी भी उम्र में, इस बीमारी को आश्चर्य से लिया जा सकता है। मगर जब निम्नलिखित स्थितियां पूरी हो जाती हैं, तो आपके बच्चे में अपेंडिसाइटिस की संभावना कुछ हद तक कम हो सकती है:
- खाद्य स्वच्छता। अधिक मात्रा में मोटे फाइबर का सेवन न करें। फलों और सब्जियों में, उपयोग करने से पहले त्वचा को हटाने के लिए वांछनीय है।छिलके में बहुत अधिक फाइबर होता है, जो बड़ी मात्रा में एपेंडिसाइटिस का कारण बन सकता है।
- हेलमनिथिक आक्रमणों की रोकथाम और नियंत्रण। कीड़े की उपस्थिति के लिए नियमित रूप से मल विश्लेषण करें। यह सभी परजीवी रोगों को समय पर ठीक करने की अनुमति देगा। पांच साल से कम उम्र के शिशुओं के लिए देखें, वे अक्सर पिनवार्म दिखाई देते हैं। अपने बच्चे को सही आदतें सिखाएँ: भोजन से पहले और बाद में, शौचालय के उपयोग से पहले और बाद में अपने हाथों को धोना सुनिश्चित करें। यह जाँचना अनिवार्य है कि सड़क पर चलने या किसी सार्वजनिक स्थान पर जाने के बाद छोटों ने अपने हाथ धोए या नहीं।
- बिखरे हुए खिलौने के लिए बाहर देखो! तीन साल से कम उम्र के बच्चे अक्सर उनके स्वाद के लिए सभी अपरिचित वस्तुओं को अपने मुंह में खींच लेते हैं। यदि विदेशी वस्तुओं को निगल लिया जाता है, तो यह सेकुम के रुकावट का कारण बन सकता है और एपेंडिसाइटिस को भड़का सकता है।
- इम्युनोडिफीसिअन्सी और अन्य बीमारियों वाले सभी शिशुओं को अपनी प्रतिरक्षा में काफी कमी करनी चाहिए एक इम्यूनोलॉजिस्ट द्वारा देखा जाना सुनिश्चित करें। सक्रिय और मजबूत प्रतिरक्षा विभिन्न बैक्टीरियल संक्रमणों के खिलाफ उत्कृष्ट सुरक्षा की गारंटी है, जो एक बच्चे में एपेंडिसाइटिस को भी भड़का सकता है।
- जठरांत्र संबंधी मार्ग की पुरानी बीमारियों की उपस्थिति में एक गैस्ट्रोएंटेरोलॉजिस्ट द्वारा नैदानिक पर्यवेक्षण। यदि बच्चे को पाचन तंत्र की बीमारी है जिसका समय पर इलाज नहीं किया जाता है, तो किसी भी समय सूजन हो सकती है। विशेष रूप से अक्सर एपेंडिसाइटिस क्रोनिक कोलाइटिस या कोलेसिस्टिटिस वाले बच्चों में हो सकता है।
एपेंडिसाइटिस का उपचार समय पर और त्वरित होना चाहिए। इस बीमारी के लिए चिकित्सा देखभाल प्रदान करने में देरी अस्वीकार्य है! केवल एक आपातकालीन सर्जरी करने से समय पर बीमारी को ठीक करने और आपके बच्चे के जीवन को बचाने में मदद मिलेगी। आप स्वयं इस बीमारी पर संदेह कर सकते हैं, लेकिन आपको एम्बुलेंस या बाल रोग विशेषज्ञ डॉक्टर को जरूर बुलाना चाहिए।
बच्चे के पेट में दर्द का संकेत क्या हो सकता है, निम्न वीडियो देखें।