एक बच्चे में ब्रोन्कियल अस्थमा: लक्षण और उपचार
श्वसन संबंधी विकार, जिसमें ब्रोन्कियल चालन बिगड़ा हुआ है, ब्रोन्कियल रुकावट के विकास की ओर जाता है। एक लंबे पाठ्यक्रम के साथ, यह स्थिति अस्थमा में बदल जाती है।
यह क्या है?
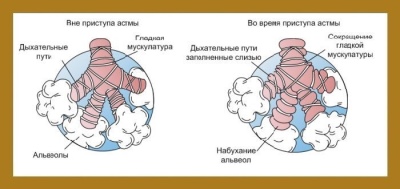
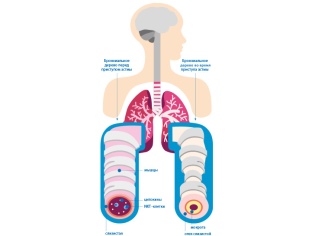
कई अलग-अलग कारणों से श्वसन संबंधी विकारों का विकास होता है। ब्रोन्कियल अस्थमा में, कुछ पदार्थों के लिए ब्रोन्कियल प्रतिक्रियाशीलता बढ़ जाती है, जो ब्रोन्कियल रुकावट (रुकावट) के विकास की ओर जाता है। इसमें घुली हुई ऑक्सीजन वाली हवा संकरी ब्रोंची से अच्छी तरह से नहीं गुजरती है। अंत में, यह रक्त, फेफड़े के ऊतकों और पर्यावरण के बीच बिगड़ा वायु विनिमय की ओर जाता है।
विभिन्न उत्तेजक कारकों के संपर्क में आने के बाद, ब्रोन्कियल चालकता का उल्लंघन है। इस स्थिति को ब्रोंको-ऑब्सट्रक्टिव सिंड्रोम कहा जाता है। यदि यह प्रक्रिया लंबे समय तक चलती है, तो रोग का कोर्स पुराना हो जाता है। इस मामले में, ब्रोन्कियल रुकावट सिंड्रोम ब्रोन्कियल अस्थमा बन जाता है।
आंकड़ों के अनुसार, यह रोग 10% बच्चों में होता है। लड़के लड़कियों की तुलना में थोड़ा अधिक बार बीमार होते हैं। चोटी की घटना 4-10 वर्ष की आयु में होती है।
ब्रोन्कियल अस्थमा न केवल बाल चिकित्सा में पाया जाता है। वयस्क भी बीमार हो सकते हैं। रोग के पहले लक्षण किसी भी उम्र में हो सकते हैं।
ब्रोन्कियल अस्थमा का कोर्स लहराती है। छूटने की अवधि को कमीशन द्वारा प्रतिस्थापित किया जाता है। शांत अवधि की अवधि भिन्न हो सकती है। यह मुख्य रूप से प्रतिरक्षा प्रणाली की स्थिति और बच्चे में सहवर्ती पुरानी बीमारियों की उपस्थिति पर निर्भर करता है। कमजोर बच्चों को नियमित पुनर्वास से गुजरने वाले बच्चों की तुलना में बहुत अधिक है।
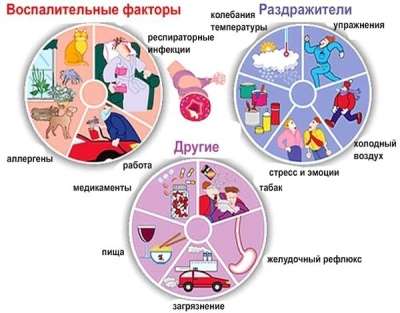
जोखिम कारक
विभिन्न उत्तेजक दवाओं से अस्थमा का विकास हो सकता है। कुछ स्थितियों में, एक बार में कई उत्तेजक कारकों के प्रभाव का अधिक स्पष्ट प्रभाव होता है, जिससे लगातार ब्रोन्को-अवरोधक सिंड्रोम होता है।
सबसे महत्वपूर्ण जोखिम कारकों में से हैं:
- आनुवंशिक प्रवृत्ति। यदि माता-पिता में से किसी एक को अस्थमा है, तो बीमार बच्चे होने का जोखिम 25% है। ऐसे मामलों में जब पिता और माँ दोनों बीमार होते हैं, श्वसन विफलता वाले बच्चे का जोखिम पहले से ही 75% है। आनुवंशिक गड़बड़ी के सभी मामलों में बीमारी का विकास नहीं होता है। यदि बच्चा अन्य प्रतिकूल कारकों पर कार्रवाई नहीं करता है, तो वह जीवन भर बीमारी का विकास नहीं कर सकता है।
- प्रदूषित हवा। जो बच्चे औद्योगिक संयंत्रों और कारखानों के साथ-साथ प्रमुख राजमार्गों के करीब रहते हैं, उनमें अस्थमा विकसित होने का खतरा अधिक होता है। जहरीले उत्पादों के सबसे छोटे कणों को लंबे समय तक हवा में संग्रहित किया जा सकता है। जब वे ऊपरी श्वसन पथ के श्लेष्म झिल्ली को मारते हैं, तो वे आसानी से सूजन का कारण बनते हैं, जिससे ब्रोन्कियल रुकावट होती है।
- धूल और घरेलू घुन जो तकिए और कंबल में रहते हैं। ये, पहली नज़र में, हानिरहित कारक अक्सर ब्रोन्कियल रुकावट के लगातार लक्षणों के विकास का कारण बनते हैं। छोटी माइट्स लगातार त्वचा के संपर्क में रहती हैं, जिससे गंभीर एलर्जी होती है। अंततः, यह एक स्पष्ट श्वसन विफलता की ओर जाता है।
- पशु। सबसे खतरनाक पालतू जानवर जो घर पर रहते हैं।ऊन, फुलाना और जानवर का भटकना अक्सर एक स्पष्ट एलर्जी प्रतिक्रिया का स्रोत बन जाता है। यह न केवल त्वचा पर विशिष्ट चकत्ते की उपस्थिति से प्रकट होता है, बल्कि बिगड़ा हुआ श्वास की उपस्थिति से भी होता है।
- खाद्य उत्पादों। विशेष रूप से औद्योगिक तरीके से पकाया गया भोजन। ऐसे उत्पादों में बहुत सारे कृत्रिम योजक, रंजक और सुगंधित घटक होते हैं। एक बार जठरांत्र संबंधी मार्ग में, वे गंभीर एलर्जी प्रतिक्रियाओं का कारण बनते हैं। यह प्रणालीगत प्रतिकूल लक्षणों के विकास में योगदान देता है: सांस लेने के दौरान थूक और घरघराहट के साथ खांसी।
- घरेलू रसायन। कई सिंथेटिक उत्पादों में विभिन्न सुगंधित योजक और सुगंध की एक उचित मात्रा होती है। इन पदार्थों का श्वसन पथ के अंगों पर स्पष्ट अड़चन प्रभाव होता है। इस तरह के उत्पादों के लंबे समय तक संपर्क में रहने से, बच्चे में ब्रोन्कियल रुकावट के विकास का जोखिम बार-बार बढ़ता है।
- फूल जड़ी बूटियों के लिए व्यक्तिगत संवेदनशीलता। आमतौर पर, इस स्थिति के साथ अस्थमा के हमलों में स्पष्ट मौसमीता होती है। बच्चे की सेहत वसंत और शरद ऋतु में खराब हो जाती है। यह इस समय है कि घास और घास के मैदान खिलते हैं, साथ ही साथ विभिन्न पेड़ और झाड़ियाँ भी।
- कमरे में उच्च आर्द्रता और आर्द्रता। यह स्थिति मोल्ड कवक के विकास को भड़काती है। गीली और गीली स्थितियों में, वे जल्दी से बढ़ते हैं और गुणा करते हैं। मोल्ड कवक की बड़ी कॉलोनियां एक बच्चे में गंभीर श्वसन विफलता का कारण बन सकती हैं।
- वायरस और बैक्टीरिया के साथ संक्रमण। आजकल, डॉक्टरों ने तेजी से ब्रोन्कियल अस्थमा के वायरल-प्रेरित रूप को पंजीकृत करना शुरू कर दिया है। ब्रोंको-ऑब्सट्रक्टिव सिंड्रोम का विकास अक्सर कम प्रतिरक्षा वाले अक्सर बीमार बच्चे में एक वायरल संक्रमण का परिणाम बन जाता है। इसके अलावा कुछ मामलों में, और बैक्टीरिया के संक्रमण से दमा के श्वसन संबंधी विकार होते हैं।
- तंबाकू के धुएं का अंतर्ग्रहण। ब्रोन्कियल अस्थमा के विकास पर निष्क्रिय धूम्रपान के प्रभाव को वैज्ञानिक रूप से सिद्ध किया गया है। यदि माता-पिता में से कोई एक अपार्टमेंट या कमरे में लगातार धूम्रपान करता है जहां बच्चा स्थित है, तो अस्थमा के विकास का खतरा काफी बढ़ जाता है।
- मजबूत शारीरिक परिश्रम, थकावट के लिए अग्रणी। अत्यधिक प्रशिक्षण, गलत उठाया, प्रतिरक्षा प्रणाली में व्यवधान पैदा कर सकता है। लंबे समय तक तनाव के बाद, बच्चे को सांस की समस्या और सांस की तकलीफ होती है।
के कारण
ब्रोन्कियल अस्थमा अक्सर एक बच्चे में मूल रूप से मौजूद एक आनुवंशिक गड़बड़ी के साथ विकसित होता है। प्रतिकूल पर्यावरणीय कारकों के अतिरिक्त जोखिम के साथ, रोग पाठ्यक्रम बिगड़ जाता है और पुराना हो जाता है।
दमा श्वसन संबंधी विकारों का विकास होता है:
- हाइपरलर्जेनिक खाद्य पदार्थ खाना। सबसे अधिक बार यह होता है: खट्टे फल, चॉकलेट, मिठाई, समुद्री भोजन, मछली, शहद और अन्य। शरीर में एलर्जीनिक उत्पादों का अंतर्ग्रहण एक एलर्जी प्रतिक्रिया के विकास की ओर जाता है। यह विशेष रूप से और गंभीर ब्रोन्कियल रुकावट सिंड्रोम में खुद को प्रकट कर सकता है।
- प्रदूषित वायु का साँस लेना। जहरीले औद्योगिक उत्पादों और निकास गैसों का ऊपरी श्वसन पथ के उपकला कोशिकाओं पर विषाक्त प्रभाव पड़ता है। ये पदार्थ ब्रांकाई की एक मजबूत ऐंठन का कारण बनते हैं, जो उनके लुमेन और श्वसन विफलता की संकीर्णता की ओर जाता है।
- एलर्जी के रोग। अक्सर ये विकृति माध्यमिक होती हैं और सहवर्ती पुरानी बीमारियों में पृष्ठभूमि के रूप में विकसित होती हैं। लगातार डिस्बैक्टीरियोसिस, गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के विकृति, पित्ताशय की थैली डिस्केनेसिया और क्रोनिक हेपेटाइटिस से अस्थमा का विकास होता है।
- दवा का उपयोग डॉक्टर की पूर्व सलाह के बिना या गलत चुना गया। सभी दवाओं के दुष्प्रभाव हो सकते हैं। उनमें से कई लगातार ब्रोन्कियल अवरोध पैदा कर सकते हैं।यदि बच्चे में ब्रोन्कियल अस्थमा के लिए आनुवंशिक प्रवृत्ति है, तो इससे रोग का विकास हो सकता है।
- मजबूत तनावपूर्ण स्थिति या तनाव। निवास के एक नए स्थान पर जाने के बाद बीमारी के विकास के मामले, माता-पिता के तलाक, साथ ही शुरुआती बचपन में करीबी रिश्तेदारों की मृत्यु का उल्लेख किया जाता है। गंभीर तनाव हार्मोन की एक बढ़ी हुई मात्रा के उत्पादन में योगदान देता है। वे ब्रांकाई के संकुचन का कारण बनते हैं, जिससे श्वसन विफलता होती है।
- पुरानी सांस की बीमारियों का अनुचित उपचार। बार-बार ब्रोंकाइटिस, विशेष रूप से एक स्पष्ट ब्रांको-अवरोधक घटक के साथ होता है, अंततः अस्थमा के विकास की ओर जाता है। यदि किसी बच्चे को अक्सर खांसी होती है और उसे वर्ष में 4-5 बार सर्दी होती है, तो माता-पिता को बच्चे में ब्रोन्कियल अस्थमा की उपस्थिति के बारे में सोचना चाहिए।
वर्गीकरण
एलर्जी अस्थमा के सभी रूपों को कई समूहों में विभाजित किया जा सकता है। यह वर्गीकरण रोग के कारणों पर आधारित है। यह विभाजन बाल चिकित्सा पल्मोनोलॉजी में बहुत महत्वपूर्ण है। यह वर्गीकरण डॉक्टरों को सही उपचार निर्धारित करने में मदद करता है।
ब्रोन्कियल अस्थमा के प्रमुख कारण हो सकते हैं:
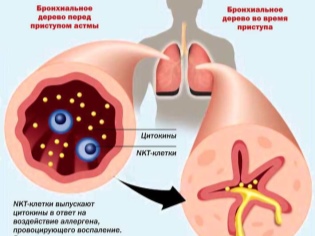
- एलर्जी। रोग के इस रूप का विकास एलर्जी के शरीर में प्रवेश के परिणामस्वरूप होता है जो प्रतिकूल प्रणालीगत अभिव्यक्तियों के विकास को उत्तेजित करता है। एक बच्चे में विदेशी पदार्थों के लिए व्यक्तिगत अतिसंवेदनशीलता की उपस्थिति में, इम्युनोग्लोबुलिन ई का स्तर बढ़ जाता है। इन घटकों से ब्रांकाई का एक स्पष्ट ऐंठन होता है, जो खांसी की उपस्थिति से प्रकट होता है।
- गैर ऐटोपिक। रोग के इस रूप में, ब्रोंची में ऐंठन किसी भी जोखिम के कारण होता है, लेकिन एक एलर्जीन नहीं। अस्थमा का यह प्रकार गंभीर तनाव, हाइपोथर्मिया या अत्यधिक और अनुचित शारीरिक गतिविधि के परिणामस्वरूप विकसित होता है।
- मिश्रित। एलर्जी और गैर-एटोपिक दोनों कारणों के संपर्क में आने के कारण हो सकता है। यह कई लक्षणों की उपस्थिति की विशेषता है। बीमारी का कोर्स आमतौर पर सबसे अधिक आराम से होता है। छूट की अवधि काफी लंबी हो सकती है।
- अस्थमा की स्थिति। यह अत्यंत खतरनाक आपातकालीन स्थिति ब्रोन्कियल अस्थमा के एक अलग रूप में उजागर की जाती है। शिशु के जीवन के दौरान ऐसे कई हमलों का अनुभव हो सकता है। यह एक अत्यंत गंभीर स्थिति है जिसमें सांस की विफलता के लक्षण तेजी से बढ़ जाते हैं। इस मामले में, आपातकालीन उपचार की आवश्यकता होती है।
ब्रोन्कियल अस्थमा का कोर्स अलग हो सकता है। यह एक साथ कई कारकों से प्रभावित होता है:
- जिस उम्र में बच्चे ने पहली बार बीमारी के लक्षण दिखाए थे;
- राज्य उन्मुक्ति;
- सहवर्ती पुरानी बीमारियों की उपस्थिति;
- निवास का क्षेत्र;
- चयनित उपचार की पर्याप्तता।
रोग के सभी रूपों को कई समूहों में विभाजित किया जा सकता है, विशेष गंभीरता को ध्यान में रखते हुए:
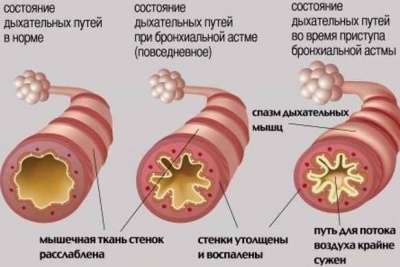
- एक मामूली एपिसोड के साथ। इसके साथ श्वसन क्रिया का रूप नहीं देखा जाता है। बिगड़ा हुआ श्वास के हमलों को सप्ताह में एक बार से कम बार होता है। बरामदगी के बिना अवधि काफी लंबी हो सकती है।
- थोड़े से लगातार प्रवाह के साथ। सप्ताह के दौरान कई बार बिगड़ा हुआ साँस लेने के लक्षण दिखाई देते हैं। सेहत बिगड़ने की नौबत नहीं आती। जब कोई हमला होता है, तो श्वास में गड़बड़ी होती है, एक हैकिंग खांसी दिखाई देती है, और सांस की तकलीफ बढ़ जाती है। स्पिरोमेट्री कोई असामान्यता नहीं दिखाती है।
- एक मध्यम पाठ्यक्रम के साथ। भलाई की हानि लगभग हर दिन होती है। इस तरह के हमलों के दौरान, बच्चा नींद से परेशान है, और सांस लेने में गंभीर समस्याएं देखी जाती हैं, जिससे सांस की गंभीर कमी होती है। स्थिति के उपचार में ब्रोन्कोडायलेटर्स के दैनिक उपयोग की आवश्यकता होती है। स्पिरोमेट्री में 20–40% तक असामान्यताएं दिखाई देती हैं।
- भारी करंट के साथ। एक दिन में कई हमलों का खतरनाक विकास। इस तरह की गिरावट रात में भी हो सकती है। लघु-अभिनय ब्रोन्कोडायलेटर्स के साथ थेरेपी एक स्पष्ट प्रभाव नहीं लाती है।रोग के पाठ्यक्रम को नियंत्रित करने के लिए हार्मोन की नियुक्ति की आवश्यकता होती है। स्पाइरोमेट्री सामान्य श्वसन दर से 40% से अधिक विचलन दिखाती है।
बच्चों में ब्रोन्कियल अस्थमा क्या है, डॉ। कोमारोव्स्की अगले वीडियो में विस्तार से बताएंगे।
लक्षण
प्रारंभिक स्तर पर ब्रोन्कियल अस्थमा को पहचानना काफी मुश्किल है। अक्सर, माता-पिता का मानना है कि एक बच्चे को सिर्फ एलर्जी या ब्रोन्को-अवरोधक ब्रोंकाइटिस है। इंटरकिटल अवधि में, कभी-कभी एक अनुभवी चिकित्सक भी अक्सर एक बच्चे में अस्थमा का निर्धारण नहीं कर सकता है। रोग के आगे के विकास के लक्षण प्रतिकूल लक्षणों के विकास से प्रकट होते हैं जो माता-पिता को सचेत करना चाहिए।
बुझाने की अवधि में ब्रोन्कियल अस्थमा के लिए विशेषता है:
- सांस की तकलीफ की उपस्थिति। वह एक एक्सपोज़र कैरेक्टर है। इस मामले में, साँस छोड़ना काफी मुश्किल है। आप सांस की तकलीफ और घर पर अकेले जाँच कर सकते हैं। यह एक मिनट में श्वसन आंदोलनों की संख्या में 10% से अधिक की उम्र के प्रमाण से स्पष्ट है।
- कठिन शोषण के साथ खांसी। अधिकतर यह लक्षण दिन के दौरान बच्चे को परेशान करता है। रात में, खांसी कुछ हद तक कम हो जाती है। ब्रोन्कियल अस्थमा के साथ कफ काफी चिपचिपा होता है, "कांचयुक्त।" यदि आप इसे खांसी करने की कोशिश करते हैं, तो एक बच्चे को छाती में खराश भी हो सकती है।
- दिल की धड़कन बढ़ जाना। यहां तक कि शारीरिक तनाव की अनुपस्थिति में, बच्चे को टैचीकार्डिया है। यह लक्षण आमतौर पर सांस की तकलीफ से जुड़ा होता है। यह जितना अधिक स्पष्ट है, प्रति मिनट दिल की धड़कन की संख्या में वृद्धि उतनी ही अधिक है।
- साँस लेने के दौरान सूखी घरघराहट की उपस्थिति। गंभीर मामलों में, स्टेथोस्कोप का उपयोग किए बिना, इस तरह की श्वसन आवाज़ पक्ष से श्रव्य हो जाती है। झुनझुने ज्यादातर सूखे और सीटी वाले होते हैं। यह माना जाता है कि ब्रोन्कियल अस्थमा में, छाती में एक अकॉर्डियन बजता है।
- टक्कर के दौरान बॉक्सिंग ध्वनि की उपस्थिति। निदान को स्पष्ट करने के लिए यह विधि की जाती है। जब उंगलियों को छाती पर टैप किया जाता है, तो एक विशिष्ट ध्वनि सुनाई देती है, एक खाली बॉक्स पर हमले जैसा दिखता है। इस लक्षण की उपस्थिति रोग के दूरस्थ चरणों में प्रकट होती है और हवा के साथ फेफड़े की बढ़ती हुई भरने का संकेत देती है।
- पारंपरिक दवाओं के प्रभाव की कमी, खांसी को खत्म करने के लिए इस्तेमाल किया। केवल ब्रोन्कोडायलेटर्स और हार्मोनल एजेंटों का एक दृश्य चिकित्सीय प्रभाव होता है। एलर्जी ब्रोन्कियल अस्थमा में, एंटीहिस्टामाइन का स्पष्ट प्रभाव होता है।
किसी हमले के लक्षण
- बीमारी के बिगड़ने के दौरान बच्चे के स्वास्थ्य की स्थिति बहुत खराब हो जाती है बच्चा और अधिक डरावना हो जाता है, डर जाता है। कुछ बच्चे, विशेष रूप से जन्म के बाद पहले महीनों में, अपने हाथों में अधिक मांगने के लिए, रोना शुरू करते हैं। बच्चे लगभग पूरी तरह से गायब हो जाते हैं, वे खाने से इनकार करते हैं।
- एक हमले के दौरान, बच्चे को श्वसन संबंधी डिस्पेनिया विकसित होता है। इस स्थिति को कम करने के लिए, अक्सर बच्चा एक मजबूर मुद्रा लेता है। वह बहुत आगे की ओर झुक गया। सिर थोड़ा ऊपर-नीचे हो सकता है।
- अक्सर एक हमले के दौरान अस्थमा के मरीज एक कुर्सी पर या बिस्तर की एक रेलिंग पर अपने हाथों को झुकाने की कोशिश करें। इस तरह की एक मजबूर स्थिति कुछ हद तक बलगम निर्वहन की सुविधा देती है और श्वास को बेहतर बनाती है।
- एक गंभीर हमले के साथ बच्चे में श्वसन विफलता के लक्षण हैं। होंठ पीले हो जाते हैं, और कुछ मामलों में भी धुंधला हो जाता है। हाथ और पैर - स्पर्श करने के लिए ठंडा। बच्चे में विरोधाभासी नाड़ी होती है। इस ताल गड़बड़ी के साथ, साँस लेना और साँस छोड़ने के दौरान दिल के संकुचन की संख्या में परिवर्तन होता है।
- कुछ बच्चे बैठने की स्थिति लेने की कोशिश करते हैं। यह उन्हें बेहतर सांस लेने में मदद करता है। यहां तक कि सांस लेते समय सहायक सांस की मांसपेशियों की भागीदारी देखी जा सकती है। बच्चा गहरी और अक्सर साँस लेता है। गंभीर खांसी से हालत बढ़ जाती है। कुछ मामलों में, यह इस तथ्य की ओर भी जाता है कि बच्चा रोना शुरू कर देता है।
- हमले के बाद, बच्चा अभिभूत महसूस करता है। कुछ बच्चे लंबे समय तक शांत नहीं रह सकते। उन्होंने नींद में खलल डाला है। हमले की अवधि अलग हो सकती है। इनहेलर्स के देर से उपयोग से खतरनाक और जानलेवा स्थिति पैदा हो सकती है - दमा की स्थिति। इस स्थिति में, घर पर प्रतिकूल लक्षणों के उन्मूलन के साथ सामना करना असंभव है - चिकित्सा आपातकाल की आवश्यकता है।
यह शिशुओं में कैसे प्रकट होता है?
एक शिशु में ब्रोन्कियल अस्थमा का कोर्स भी अलग-अलग तरीकों से आगे बढ़ सकता है: हल्के गंभीरता से सबसे गंभीर तक। शिशुओं में अक्सर किण्वित दूध उत्पादों और मोल्ड कवक पर अस्थमा के हमले होते हैं। आवृत्ति में दूसरा है खाद्य एलर्जी.
आमतौर पर, शिशु में अस्थमा के पहले लक्षण 5-6 महीने की उम्र तक दिखाई देते हैं। इस समय, बच्चे को भोजन के रूप में नए खाद्य पदार्थ प्राप्त होने लगते हैं। यदि किसी बच्चे में किसी पदार्थ के लिए व्यक्तिगत असहिष्णुता या अतिसंवेदनशीलता है, तो वह ब्रोन्कियल रुकावट के लक्षण विकसित कर सकता है।
एक शिशु में ब्रोन्कियल अस्थमा का एक प्रमुख लक्षण खांसी की घटना है। बच्चा दिन-रात खांसने लगता है। कुछ मामलों में, सांस की तकलीफ मिलती है। बिस्तर में रहते हुए भी, शारीरिक परिश्रम के बिना, बच्चे को प्रति मिनट सांसों और हृदय के संकुचन की संख्या में वृद्धि होती है।
बच्चे बुरी तरह से चूसना शुरू कर देते हैं, स्तनपान की प्रभावशीलता कम हो जाती है। ऐसे बच्चे शारीरिक विकास के मामले में अपने साथियों से वजन कम करते हैं और पिछड़ जाते हैं। जीवन के पहले वर्ष में एक बच्चे में मूक रोना भी ब्रोन्कियल अस्थमा के लक्षणों में से एक है। बच्चा सुस्त हो जाता है, खराब तरीके से उसके हाथ मांगता है। कुछ बच्चे खराब सो जाते हैं और अक्सर रात की नींद के दौरान जागते हैं।
निदान
एक सही निदान करने के लिए केवल एनामनेसिस इकट्ठा करना और एक डॉक्टर द्वारा एक बच्चे की जांच करना पर्याप्त नहीं होगा। लगातार ब्रोन्कियल रुकावट की पहचान करने के लिए अतिरिक्त परीक्षणों और परीक्षाओं की आवश्यकता होती है। केवल विभिन्न नैदानिक परीक्षण करने से सही निदान स्थापित करने में मदद मिलेगी।
ब्रोन्कियल अस्थमा के निदान के लिए आवश्यकता होगी:
- सामान्य रक्त परीक्षण। वृद्धि हुई ल्यूकोसाइट्स और मध्यम ईोसिनोफिलिया (ल्यूकोसाइट सूत्र में ईोसिनोफिल की संख्या में वृद्धि) वृद्धि हुई एलर्जी का संकेत देती है। इस तरह के परिवर्तन मुख्य रूप से ब्रोन्कियल अस्थमा के एलर्जी के रूप के लिए विशेषता हैं।
- स्पुतम परीक्षण। विशिष्ट चारकोट-लेडेन क्रिस्टल की खोज, कुर्शमैन सर्पिल, desquamated उपकला कोशिकाओं की संख्या में वृद्धि, साथ ही साथ ईोसिनोफिल का एक बढ़ा स्तर लगातार ब्रोन्कियल अवरोध की उपस्थिति का संकेत देता है।
- रक्त गैसों के अनुपात पर अनुसंधान का संचालन। लंबे समय तक ब्रोन्कियल अस्थमा के साथ, भंग ऑक्सीजन की सामग्री में कमी और कार्बन डाइऑक्साइड में मामूली वृद्धि होती है। इस तरह के परिवर्तन शरीर में गंभीर हाइपोक्सिया या ऑक्सीजन भुखमरी की उपस्थिति का संकेत देते हैं।
- स्पिरोमेट्री। बाह्य श्वसन के संकेतकों को दर्शाता है। फेफड़ों की क्षमता के मजबूर समाप्ति और सामान्य संकेतकों का आकलन शरीर में लगातार ब्रोन्कियल रुकावट की पहचान करने में मदद करता है, जिससे फेफड़ों के श्वसन समारोह के मापदंडों में बदलाव होता है। इन मापदंडों में कमी का अनुमान आयु मानदंड के प्रतिशत के रूप में लगाया जाता है।
- आचरण नमूने का परीक्षण करें। वे सभी संभावित एलर्जी की पहचान करने में मदद करते हैं जो एक बच्चे में ब्रोन्कियल रुकावट के विकास का कारण बनते हैं। अध्ययन केवल एक एलर्जिस्ट द्वारा किया जाता है। परीक्षण केवल पांच साल से बड़े बच्चों में ही किया जा सकता है।
- छाती की रेडियोग्राफी। यह ब्रोन्कियल रुकावट के माध्यमिक संकेतों को स्थापित करने में मदद करता है: फेफड़ों की बढ़ी हुई वायुता और बड़े ब्रांकाई के व्यास में परिवर्तन।
- ब्रोंकोस्कोपी। इसका उपयोग सीमित मामलों में किया जाता है, मुख्यतः विभेदक निदान के लिए होता है ताकि होने वाली बीमारियों को बाहर किया जा सके, साथ ही ब्रोन्कियल अस्थमा के लक्षणों के साथ ब्रोन्कियल अस्थमा।
जटिलताओं
ब्रोन्कियल अस्थमा के प्रतिकूल प्रभावों का विकास कई कारकों पर निर्भर करता है। उनमें से सबसे महत्वपूर्ण समय पर निदान और सही ढंग से निर्धारित उपचार है। अपर्याप्त रूप से चयनित उपचार आहार के साथ, बच्चे को रोग के कई प्रतिकूल प्रभावों का अनुभव हो सकता है।
ब्रोन्कियल अस्थमा की सबसे अधिक बार दर्ज की गई जटिलताओं में:
- विकास दमा स्थिति।
- लक्षणों की अचानक शुरुआत तीव्र श्वसन विफलता।
- सहज न्यूमोथोरैक्स। इस स्थिति में, एक कैप्सूल फट जाता है, फेफड़ों के बाहर को कवर करता है। यह स्थिति आमतौर पर एक गंभीर हमले के दौरान होती है।
- शॉक बिल्डअप। तीव्र श्वसन विफलता का विकास रक्तचाप में तेज गिरावट की ओर जाता है। यह स्थिति बेहद प्रतिकूल है और अस्पताल में आपातकालीन उपचार और अस्पताल में भर्ती होने की आवश्यकता होती है।
- निमोनिया। बैक्टीरियल वनस्पतियों की सूजन प्रक्रिया में शामिल होने पर प्रकट होता है। यह एक बल्कि भारी पाठ्यक्रम की विशेषता है। लक्षणों को खत्म करने के लिए एंटीबायोटिक्स की आवश्यकता होती है।
- फुफ्फुसीय वातस्फीति। अनुभव के साथ अस्थमा के रोगियों में विकसित। यह फेफड़े के ऊतकों की बढ़ी हुई वायु सामग्री की विशेषता है। यह फेफड़ों के श्वसन समारोह को महत्वपूर्ण रूप से कम कर देता है, जिससे श्वसन विफलता के लक्षण दिखाई देते हैं।
- हृदय विफलता का गठन। यह एक अत्यंत प्रतिकूल जटिलता है। इस स्थिति में, कार्डियक ग्लाइकोसाइड सहित कई प्रकार की दवाओं की नियुक्ति।
इलाज
अस्थमा के उपचार के लिए नैदानिक दिशानिर्देशों के अनुसार, रोग के विभिन्न रूपों की चिकित्सा को वर्गीकृत किया जाना चाहिए। आधुनिक चिकित्सा मानक दवाओं के क्रमिक प्रशासन के लिए प्रदान करते हैं।
आवश्यक दवाओं का चयन बच्चे की व्यापक जांच के बाद ही किया जाता है। इससे पहले कि आप आवश्यक इन्हेलर या गोलियों का चयन करें, आपको ब्रोन्कियल अस्थमा के रूप की सही पहचान करनी चाहिए और बीमारी की गंभीरता को निर्धारित करना चाहिए।
अस्थमा से पीड़ित बच्चे का उपचार पल्मोनोलॉजिस्ट द्वारा किया जाता है। एक बच्चे के एलर्जी के रूप के मामले में, एलर्जीवादी को दिखाना अनिवार्य है यह डॉक्टर प्रतिरक्षा प्रणाली की ख़ासियत को ध्यान में रखते हुए अधिक व्यक्तिगत उपचार करने में मदद करेगा।
फुफ्फुसीय क्लिनिक में उपचार केवल बीमारी के कठिन मामलों में किया जाता है। एक हल्के पाठ्यक्रम के मामले में, क्लिनिक के नियमित दौरे और डॉक्टरों के साथ आउट पेशेंट परामर्श काफी पर्याप्त हैं।
ब्रोन्कियल अस्थमा के उपचार में कई बुनियादी सिद्धांत शामिल हैं:
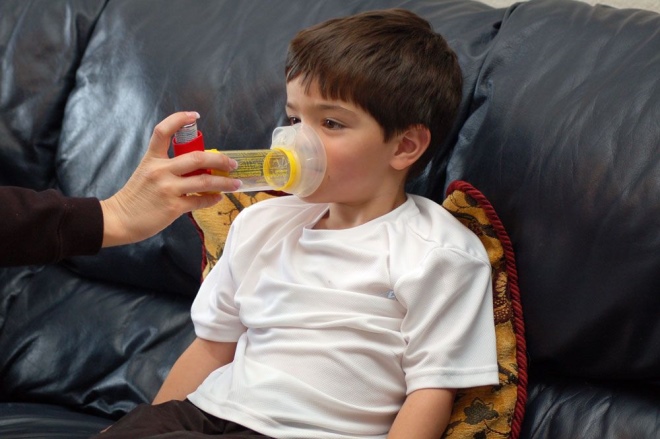
- रोगसूचक एजेंटों की नियुक्ति। इस मामले में, दवाओं का उपयोग केवल एक हमले के दौरान किया जाता है, ताकि उत्पन्न होने वाले तीव्र प्रतिकूल लक्षणों को समाप्त किया जा सके। आमतौर पर, इन उद्देश्यों के लिए विभिन्न इनहेलर्स का उपयोग किया जाता है।
- बुनियादी चिकित्सा का चयन। ये धन पहले से ही एक स्थायी रिसेप्शन को सौंपा गया है। वे नए दौरे को रोकने में मदद करते हैं और बीमारी के पाठ्यक्रम में सुधार करते हैं। स्पाइरोमेट्री का उपयोग करके दवाओं की प्रभावशीलता की निगरानी की जाती है। घर पर, एक विशेष पोर्टेबल डिवाइस, एक पीक फ्लो मीटर, इस उद्देश्य के लिए एकदम सही है।
- सभी प्रकार की एलर्जी के रोजमर्रा के जीवन से बहिष्करण। हाइपोएलर्जेनिक आहार के साथ अनुपालन, विशेष बिस्तर लिनन का उपयोग, साथ ही साथ नरम खिलौनों के साथ खेलों की सीमाएं नए हमलों और दमा की स्थिति के विकास को रोकने में मदद करेंगी।
- विशेष एयर ह्यूमिडिफ़ायर का उपयोग करें। ये उपकरण एक इष्टतम इनडोर जलवायु बनाने में मदद करते हैं। बहुत शुष्क हवा वायुमार्ग को परेशान करती है, जिससे सांस लेने में समस्या होती है और अस्थमा का दौरा पड़ता है।
- एंटीट्यूसिव और एक्सपेक्टोरेंट दवाओं का उपयोग। ये उपकरण स्पष्ट खांसी को खत्म करने में मदद करते हैं। एक बच्चे में एलर्जी की अनुपस्थिति में, औषधीय जड़ी-बूटियां भी उपयुक्त हैं: कोल्टसफूट, थाइम, कैलेंडुला और अन्य। डॉक्टर से परामर्श करने के बाद ही फाइटोथेरेपी का उपयोग किया जाना चाहिए।
- जानवरों के साथ खेल पर प्रतिबंध। ब्रोन्कियल अस्थमा से पीड़ित बच्चे के लिए, शराबी घर के दोस्त नहीं बनाना बेहतर है। जानवरों के ऊन और नीचे बच्चे के स्वास्थ्य पर प्रतिकूल प्रभाव डाल सकते हैं और उसे नए दौरे का कारण बन सकते हैं।
- नियमित रूप से कीटाणुशोधन उपचार। यात्रा को साफ करने के लिए, जहां बच्चा स्थित है, दैनिक होना चाहिए। इसके लिए कास्टिक और बहुत आक्रामक रसायनों का प्रयोग न करें। डिटर्जेंट चुनना बेहतर होता है जिसमें स्पष्ट सुगंधित योजक नहीं होते हैं। सबसे अच्छा विकल्प घरेलू रसायन हैं जो बच्चों के कमरे में भी उपयोग की सुरक्षा के बारे में विशेष चिह्नों में हैं।
- प्रतिरक्षा को मजबूत बनाना। ऐसा करने के लिए, ताजी हवा में पूरी तरह से सक्रिय चलना, व्यायाम चिकित्सा परिसरों, साँस लेने के व्यायाम, साथ ही साथ विभिन्न प्रकार के सख्त होते हैं। उचित रूप से कठोर बच्चा अपने जीवन के शुरुआती वर्षों से होना चाहिए। हार्डनिंग नियमित होनी चाहिए। इन उपायों के जटिल होने से बच्चे की कमजोर प्रतिरक्षा को मजबूत करने में मदद मिलेगी, जो भविष्य में अस्थमा के हमलों को कम करने में मदद करेगा।
ड्रग थेरेपी
एक मूल उपचार के रूप में, दवाओं के विभिन्न समूहों का उपयोग किया जाता है। उनमें से हैं:
- मस्त कोशिका झिल्ली स्थिरिकारी। एलर्जी की सूजन के दौरान दिखने वाले जैविक रूप से सक्रिय पदार्थों में प्रो-भड़काऊ की संख्या को कम करने में मदद करता है। प्रभाव तुरंत नहीं आता है। आमतौर पर प्रभाव को प्राप्त करने के लिए 14 दिन से लेकर कई महीनों तक का समय लगता है। इन दवाओं में शामिल हैं: ketotifen, क्रॉमोजेन, क्रोमोहेक्सन, नेड्रोक्रोमिल, इंटल और अन्य।
- एंटिहिस्टामाइन्स। ब्रोंची की चिकनी मांसपेशियों की कोशिकाओं से सूजन को खत्म करने में मदद करता है। यह थूक निर्वहन में सुधार और सूजन को कम करने में मदद करता है। वे एक एलर्जीवादी द्वारा निर्धारित किए जाते हैं। अस्थमा फिट को नियंत्रित करने के लिए: सुप्रास्टिन, लोरैटैडाइन, Zyrtec, Claritin और अन्य।
- हार्मोन। गंभीर अस्थमा में नियुक्त किया गया है, साथ ही ऐसे मामलों में जहां पिछले उपचार को अप्रभावी किया गया था। उनके पास एक विरोधी भड़काऊ प्रभाव है। लंबे समय तक इस्तेमाल से साइड इफेक्ट्स हो सकते हैं। इनहेलर या टैबलेट (गंभीर के लिए) के रूप में प्रशासित किया जा सकता है।
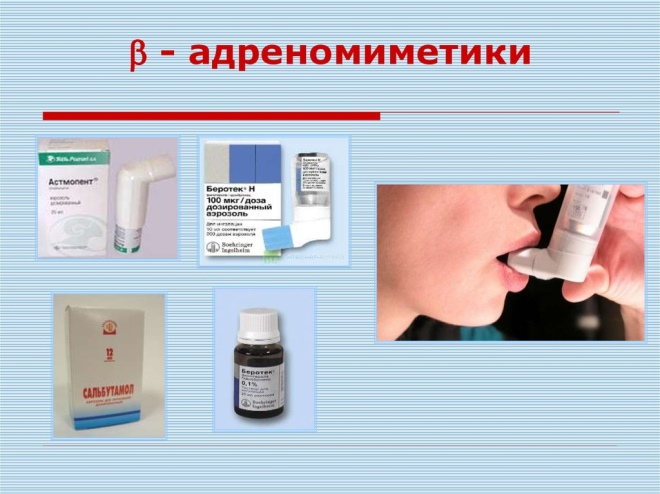
ब्रोन्कियल रुकावट के प्रतिकूल, तीव्र लक्षणों के लक्षण और उपचार के उन्मूलन के लिए, ब्रोन्किलिक प्रभाव वाली दवाओं का उपयोग किया जाता है। वे ब्रोन्कियल ऐंठन को जल्दी से खत्म करने और साँस लेने में सुधार करने में मदद करते हैं।
इन निधियों को एरोसोल के रूप में सौंपा गया है, जो विभिन्न इनहेलर्स, स्पेसर और नेबुलाइज़र के रूप में उत्पादित होते हैं। वे सक्रिय पदार्थ को जल्दी और कुशलता से वितरित करने में मदद करते हैं। दवा के सबसे छोटे कण कम से कम समय में ब्रोंची तक पहुंचते हैं। आमतौर पर प्रभाव उपयोग के क्षण से पहले 5 मिनट के भीतर हासिल किया जाता है।
दवाओं के निम्नलिखित समूहों में ब्रोन्कोडायलेटर प्रभाव होता है:
- एगोनिस्ट। ब्लॉक एड्रेनोरिसेप्टर्स, जो ब्रोन्कियल कोशिकाओं की सतह पर स्थित हैं। छोटा और लम्बा हो सकता है। सल्बुटामोल पर आधारित तैयारी 5-10 मिनट में ब्रोन्कियल ऐंठन को खत्म करती है। Foradil, Serevent और Valmax 10-12 घंटों के लिए वायुमार्ग में बाधा को खत्म करने में मदद करते हैं।
- कोलीनधर्मरोधी। एक स्पष्ट प्रभाव है। प्रणालीगत प्रतिकूल प्रभाव का कारण हो सकता है। अक्सर रक्तचाप को बहुत कम करता है। इनमें शामिल हैं: एट्रोपिन, atrovent, प्लैटफिलिन और अन्य।
- Xanthines। पसंद की दवाएं नहीं हैं। केवल पहले से चयनित थेरेपी की अप्रभावीता के साथ नियुक्त किया गया। अक्सर संयुक्त ब्रोन्कियल अस्थमा के उपचार में इस्तेमाल किया जाता है। इनमें शामिल हैं: थियोफिलाइन, eufillin और अन्य।
- संयुक्त। एंटीकोलिनर्जिक और एड्रेनर्जिक मिमिक का संयोजन आपको एक त्वरित प्रभाव प्राप्त करने और लंबे समय तक रखने की अनुमति देता है। इनमें शामिल हैं: Flomax, डाइटेक, इंटल प्लस, सिम्बिकोर्ट, सेरेटिड और अन्य। प्रति दिन 1-2 इनहेलेशन को सौंपा। लंबे समय तक उपयोग के साथ खुराक समायोजन या अन्य दवाओं के साथ प्रतिस्थापन की आवश्यकता हो सकती है।
भोजन
चिकित्सकीय पोषण ब्रोन्कियल अस्थमा के उपचार में एक महत्वपूर्ण भूमिका निभाता है। आहार का एलर्जी के रूप में विशेष महत्व है। एक बच्चे को रोग के नए मुकाबलों के लिए नहीं करने के लिए, उसे नियमित रूप से हाइपोएलर्जेनिक आहार का पालन करना चाहिए। यह बाल रोग विशेषज्ञों के संघ द्वारा विभिन्न रोगों के उपचार के लिए विकसित किया गया था जिसमें एलर्जी प्रतिक्रियाओं को विकसित करने की प्रवृत्ति होती है।
ब्रोन्कियल अस्थमा से पीड़ित बच्चों को अपने आहार से अत्यधिक एलर्जी वाले खाद्य पदार्थों को पूरी तरह से समाप्त करना चाहिए। इनमें शामिल हैं:
- मांस और मुर्गी की लाल किस्में।
- उष्णकटिबंधीय फल।
- सब्जियां और फल पीले, नारंगी और लाल होते हैं।
- समुद्री भोजन और समुद्री मछली।
- खट्टे।
- मेड।
- चॉकलेट।
- मिठाई और फ़िज़ी पेय।
- मसाले की एक उच्च सामग्री के साथ-साथ परिरक्षकों और रंगों के साथ भोजन तैयार किया।
लैक्टेज असहिष्णुता वाले शिशुओं में, ब्रोन्कियल अस्थमा का एक हमला डेयरी उत्पादों और गाय के दूध खाने के बाद हो सकता है। ऐसे मामलों में, बकरी दही और पनीर का उपयोग करना बेहतर होता है। ये उत्पाद एक अस्थमा वाले बच्चे के लिए सुरक्षित होंगे।
अस्थमा वाले बच्चे के इष्टतम मेनू में हाइपोएलर्जेनिक प्रोटीन उत्पाद, अनाज और पर्याप्त फाइबर होना चाहिए। जैसा कि प्रोटीन फिट होता है: चिकन स्तन, खरगोश, टर्की (चिकन अंडे से एलर्जी की अनुपस्थिति में)। साइड पर, आप दलिया या मैश किए हुए आलू आलू या गोभी से बना सकते हैं।
बच्चों के आहार में सभी अनाज को शामिल करना संभव है। ग्लूटेन असहिष्णुता के मामले में प्रतिबंध केवल जौ और जई का दलिया हो सकता है। के रूप में फाइबर सफेद और हरे फूलों की किसी भी सब्जियों और जड़ों के अनुरूप होगा। मिठाई सेब और नाशपाती हो सकती है। निवास के क्षेत्र में उगाई गई हरी किस्मों को चुनने का प्रयास करें।
एक त्वरित हमले के हमलावर
स्वास्थ्य की गंभीर रूप से गिरावट शुरू होने से पहले, बच्चे में कुछ सीमावर्ती लक्षण होते हैं। उन्हें "आभा" भी कहा जाता है। दमा के दौरे के विकास से पहले, एक बच्चे को एक मजबूत छींकने, गले में खराश, नाक बह रही हो सकती है।
बच्चा चिंता बढ़ा रहा है। कुछ मामलों में, यहां तक कि घबराहट भी। बच्चे का व्यवहार बदल सकता है। वह और अधिक चुप हो जाता है, संपर्क करने से इनकार करता है। कई बच्चे अपने कमरे में रहने की कोशिश करते हैं, क्योंकि इससे उन्हें मानसिक शांति मिलती है।
सूखी खांसी की उपस्थिति एक वास्तविक हमले में सीमावर्ती राज्य के संक्रमण को इंगित करती है। अगले कुछ घंटों में, सभी लक्षण बढ़ जाते हैं। खांसी बढ़ने लगती है और सांसों की दुर्गंध और सांस लेने में तकलीफ होती है।
कुछ घंटों के बाद, बच्चे को एक मजबूत दिल की धड़कन होती है और सामान्य कमजोरी बढ़ जाती है।
एक जब्ती में आपातकालीन देखभाल
अचानक बिगड़ने को सफलतापूर्वक रोकने के लिए, माता-पिता को यह पता होना चाहिए कि अपने बच्चे की मदद कैसे करें और कैसे करें। ऐसा करने के लिए, निम्नलिखित युक्तियों और क्रिया एल्गोरिथ्म का उपयोग करें:
- स्वास्थ्य बिगड़ने के पहले लक्षण होने पर बच्चे को अकेला न छोड़ें। बड़े बच्चे से पूछा जाना चाहिए कि उसे क्या परेशान कर रहा है और उसे कहाँ दर्द होता है।
- ध्यान दें कि क्या बच्चे में सांस की तकलीफ है। ऐसा करने के लिए, श्वसन आंदोलनों की संख्या को एक मिनट में गिनें। यह रेट करना बहुत आसान है: पसलियों को हिलते हुए देखें जैसे आप सांस लेते हैं। यदि सांस की संख्या 20 प्रति मिनट से अधिक है, तो यह शिशु में सांस की तकलीफ की उपस्थिति को इंगित करता है।
- अपने बच्चे को एक आरामदायक स्थिति लेने में मदद करें। बच्चे को उसकी पीठ पर मत रखो, अगर वह असहज हो और साँस ले। ऐसी स्थिति केवल हमले के विकास को बढ़ा सकती है।
- वायु प्रवाह प्रदान करें। यदि कमरा बहुत अधिक भरा हुआ है, तो खिड़की या खिड़की खोलें। इस समय बच्चे को ठंड को पकड़ने से रोकने की कोशिश करें।
- लक्षणों से राहत के लिए डॉक्टर द्वारा सुझाए गए इनहेलर का उपयोग करें। आमतौर पर, इस्तेमाल की जाने वाली दवाओं के हमलों को खत्म करने के लिए जिनका जल्दी असर होता है। अक्सर सैल्बुटामोल पर आधारित इस इनहेलर्स के लिए उपयोग किया जाता है।
- यदि, दवा का उपयोग करने के बावजूद, बच्चे को सांस की तकलीफ है, नासोलैबियल त्रिकोण का एक स्पष्ट cyanosis था और रक्तचाप में स्पष्ट रूप से कमी आई थी, फिर यह एम्बुलेंस ब्रिगेड को कॉल करने का एक कारण है।
- प्रभाव प्राप्त करने के प्रयास में एक बार में 3-4 या अधिक इनहेलेशन का उपयोग न करें। इस तरह के तर्कहीन उपयोग से केवल अस्पताल में बच्चे को अस्पताल में भर्ती करने की आवश्यकता होती है जो खतरनाक स्थिति का विकास हो सकता है। एड्रेनोमिमेटिक ब्लॉक रिसेप्टर्स की बड़ी खुराक, जो आगे ब्रोंची को पूरी तरह से काम करने से रोकता है। इस प्रभाव को खत्म करने के लिए अंतःशिरा मार्ग द्वारा हार्मोन की शुरूआत की आवश्यकता हो सकती है।
पुनर्वास
अंतर्वैयक्तिक अवधि में पुनर्वास उपायों से बीमारी के पाठ्यक्रम में सुधार होगा, साथ ही साथ रोगनिरोधी प्रक्रिया को भी प्रभावित करेगा। यदि ब्रोन्कियल अस्थमा पहली बार एक बच्चे में पंजीकृत किया गया था और लंबे समय तक केवल एक हल्के पाठ्यक्रम में आगे बढ़ा, तो सक्षम पुनर्वास लगभग वसूली लाने में मदद करेगा, और कुछ मामलों में भी निदान कर सकता है।
पुनर्वास उपायों में शामिल हैं:
- साँस लेने के व्यायाम;
- चिकित्सीय मालिश;
- फिजियोथेरेपी तकनीक (अल्ट्रासाउंड उपचार, स्पाइलेलॉजिकल चैंबर, अल्ट्राफोनोफोरेसिस, हाइड्रोथेरेपी, चुंबकीय चिकित्सा, औषधीय ब्रोन्कोडायलेटर्स और अन्य के साथ वैद्युतकणसंचलन);
- स्पा उपचार;
- जटिल चिकित्सीय व्यायाम।
ये सभी विधियाँ मिलकर एक स्पष्ट चिकित्सीय प्रभाव को प्राप्त करने में मदद करती हैं। ब्रोन्कियल अस्थमा के स्थिर उपचार को प्राप्त करने के लिए, बिना छूट के पूरी अवधि के दौरान नियमित रूप से पुनर्वास किया जाना चाहिए। प्रत्येक बच्चे के लिए पुनर्वास उपायों की एक व्यक्तिगत योजना बनाई गई है। स्पिरोमेट्री और अन्य परीक्षाओं का उपयोग करके प्रभावशीलता नियंत्रण का मूल्यांकन किया जाता है।
पल्मोनरी सैनिटोरियम
ब्रोन्कियल ट्यूबों की प्रतिरक्षा को मजबूत करना और स्वच्छता बुनियादी उपचार और ब्रोन्कियल अस्थमा के पुनर्वास के महत्वपूर्ण घटक हैं। फुफ्फुसीय सैनिटोरियम में बच्चे के साथ आराम करना स्वास्थ्य में सुधार के लिए एक उत्कृष्ट विकल्प होगा। आप साल के किसी भी समय आराम करने जा सकते हैं। एक सेनेटोरियम चुनें जो प्रदान की गई सेवाओं के प्रोफाइल पर आधारित होना चाहिए।
रूस में, अस्थमा के साथ बच्चों के इलाज और पुनर्वास के लिए कई बेहतरीन स्वास्थ्य रिसॉर्ट हैं। आमतौर पर वे समुद्र के करीब या सुंदर देवदार के जंगलों में स्थित होते हैं। ऐसे स्थानों में हवा श्वसन अंगों पर स्पष्ट चिकित्सीय प्रभाव डालती है। फुफ्फुसीय सैनिटोरियम की यात्राएं आमतौर पर 21 दिनों के लिए डिज़ाइन की जाती हैं।
गंभीर ब्रोन्कियल अवरोध के साथ ब्रोन्कियल अस्थमा के कारण विकलांग रोगियों को ऐसे स्वास्थ्य केंद्रों में मुफ्त आवास और उपचार मिल सकता है। आमतौर पर वाउचर हर साल जारी किए जाते हैं। एक बच्चे में एक सेनेटोरियम में उपचार के दौरान, बाहरी श्वसन के संकेतक में सुधार होता है, और प्रतिरक्षा बहाल होती है।
निवारण
बच्चे को बीमारी के नए कारण नहीं होने के लिए, आपको कुछ सरल सिफारिशों का पालन करना चाहिए:
- बरामदगी को राहत देने के लिए ठीक से चयनित इनहेलर्स का नियमित उपयोग।
- एक हाइपोएलर्जेनिक आहार का अनुपालन।
- बच्चों के कमरे की दैनिक गीली सफाई का संचालन करना।
- बिस्तर लिनन, गद्दे, तकिए और कंबल का सावधानीपूर्वक चयन। उन्हें उन सामग्रियों से नहीं बनाया जाना चाहिए जो बच्चे में एलर्जी का कारण बन सकते हैं।
- अंतर्वैयक्तिक काल में पुनर्वास गतिविधियों का कार्यान्वयन।
- सभी संभव एलर्जी के दैनिक जीवन से अपवाद।
- नियमित रूप से पल्मोनोलॉजिस्ट और एलर्जी विशेषज्ञ के पास जाते हैं।