लड़कों में फिमोसिस
जन्म से लड़के और लड़कियों में कुछ शारीरिक विशेषताएं और अंतर होते हैं। यौन क्षेत्र के रोग हमेशा माता-पिता को वास्तविक भ्रम में लाते हैं। फाइमोसिस ऐसी बीमारियों में से एक है।
यह क्या है?
लड़कों में, फिमोसिस एक पैथोलॉजिकल स्थिति है, जिसमें चमड़ी के छिद्र के संकीर्ण होने के कारण लिंग का सिर खोलना असंभव है। आमतौर पर यह विकृति अग्रभाग के आकार में वृद्धि और कुछ मूत्र विकारों द्वारा प्रकट होती है। लड़कों में फिमोसिस की घटना काफी अधिक है।
यह ध्यान रखना महत्वपूर्ण है कि यह उम्र के साथ घट जाती है। तो, 7-9 साल के बच्चों में फिमोसिस की घटना 10% से अधिक नहीं होती है। किशोरों में, यह 2% से कम है।
एक नवजात शिशु की अपनी शारीरिक विशेषताएं होती हैं जो उसे एक वयस्क पुरुष से अलग करती हैं। आम तौर पर, सभी बच्चे ग्लान्स लिंग के बीच में पैदा होते हैं और चमड़ी के भीतरी खोल में एक संदेश होता है। ये संरचनात्मक घटक आपस में जुड़े हुए हैं। इस सुविधा प्रकृति ने कोई संयोग नहीं दिया है। यह बाहरी जननांग के नाजुक ऊतक पर संक्रमण को रोकने में मदद करता है, और इसलिए माध्यमिक संक्रमण के जोखिम को कम करता है।
जैसे-जैसे बच्चा बड़ा होता है, उसके शरीर में विभिन्न शारीरिक परिवर्तन होते हैं। 1 वर्ष की आयु तक हर दूसरा लड़का लिंग का सिर खोलता है। 2-3 वर्षों तक, यह मान पहले से ही 90% है। कुछ मामलों में, विचलन विकसित होते हैं। वे शिशुओं में विभिन्न रोगों के विकास को जन्म देते हैं, जिसमें फिमोसिस भी शामिल है।
आमतौर पर, लड़कों की प्रजनन प्रणाली 6 साल तक बनती है। यदि किसी बच्चे में प्रजनन स्वास्थ्य की स्थिति में कोई असामान्यता है, तो उन्हें रूढ़िवादी तरीके से इलाज करने या "अवलोकन" रणनीति का उपयोग करने की कोशिश की जाती है।
बचपन में विभिन्न रोग स्थितियों के साथ कई शिशुओं में, किशोरावस्था तक वे उपचार के बिना पूरी तरह से गायब हो जाते हैं। किसी भी मामले में, बच्चे को हमेशा उसके स्वास्थ्य की स्थिति में किसी भी बदलाव के लिए मनाया जाना चाहिए और उसकी निगरानी की जानी चाहिए।
के कारण
वर्तमान में कोई एक कारण नहीं है जो बीमारी के विकास की ओर जाता है। कई और बाल रोग विशेषज्ञ और बाल रोग विशेषज्ञ अभी भी इस बात पर बहस करते हैं कि शिशुओं में फिमोसिस के विकास में क्या योगदान है। वे कई कारणों की पहचान करते हैं जो लड़कों में इस रोग की स्थिति का कारण बन सकते हैं। कुछ मामलों में, एक साथ कई कारण कारकों के प्रभाव से रोग का विकास हो सकता है।
इस रोग स्थिति की ओर जाता है:
- भ्रूण के विकास की विकार। एक गर्भवती महिला में प्रतिकूल पर्यावरणीय कारकों या पुरानी बीमारियों का प्रभाव अजन्मे बच्चे के गर्भ के दौरान विभिन्न विकृति के गठन में योगदान देता है। भ्रूण ऑर्गोजेनेसिस के चरण को बाधित करता है, जो भविष्य में विभिन्न रोगों की शुरुआत में योगदान देता है। आमतौर पर इस मामले में फिमोसिस के नैदानिक लक्षण एक वर्ष से कम उम्र के बच्चे में होते हैं।
- दर्दनाक प्रभाव। लड़कों में बाहरी जननांगों को नुकसान पहुंचाना काफी आसान है। खासकर छोटे बच्चों में। अंतरंग अंगों के क्षेत्र के लिए एक झटका, लिंग के सिर को उजागर करने के लिए एक गिर या स्वतंत्र प्रयास बच्चे को एक स्पष्ट आघात पैदा कर सकता है।इसका परिणाम, एक नियम के रूप में, प्रतिरोधी फिमोसिस का गठन है।
- संक्रामक और भड़काऊ विकृति बाहरी जननांग के क्षेत्र में। बच्चों के जीव, इस तथ्य के कारण कि यह प्रतिरक्षा संसाधनों को कम कर दिया है, आसानी से किसी भी संक्रामक एजेंटों के संपर्क में है। आमतौर पर वे विभिन्न प्रकार के वायरस और बैक्टीरिया होते हैं। रक्तप्रवाह के साथ या घरेलू संपर्क के माध्यम से अंतरंग क्षेत्र में प्रवेश करना, वे बच्चे में एक मजबूत सूजन पैदा कर सकते हैं। इसका परिणाम, एक नियम के रूप में, लगातार और रोग संबंधी विकृति का गठन है।
- यूरोलॉजिकल ऑपरेशन की जटिलताओं। ज्यादातर मामलों में अनुचित रूप से चुना गया परिचालन लाभ विभिन्न दीर्घकालिक जटिलताओं के गठन की ओर जाता है। फिमोसिस उनमें से एक माना जाता है। ग्रंथियों के लिंग के ऊतकों को नुकसान या फोरस्किन पैथोलॉजी के गठन में योगदान देता है और इस क्षेत्र में शरीर रचना संबंधी दोषों का अधिग्रहण करता है।
- संयोजी संरचनाओं की अपर्याप्त संख्या। यह विशेषता व्यक्तिगत है और केवल एक विशेष प्रवृत्ति वाले शिशुओं में होती है।
प्रकार
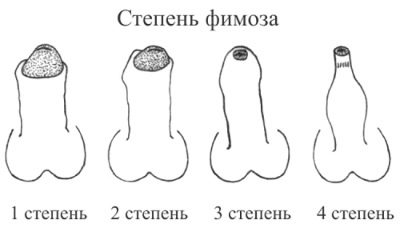
डॉक्टर इस रोग संबंधी स्थिति के कई रूपों को अलग करते हैं। यह वर्गीकरण रोग के सार को समझने के साथ-साथ भविष्य में परीक्षा और उपचार की रणनीति तैयार करने के लिए आवश्यक है। तो, फिमोसिस जन्मजात, हाइपरट्रॉफिक या सिकाट्रिकिक हो सकता है।
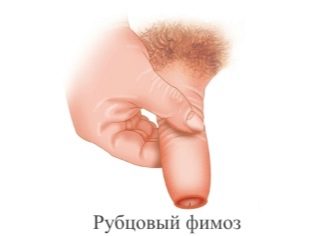
व्यक्तिगत स्वच्छता के उल्लंघन के कारण बड़ी संख्या में cicatricial फिमोसिस के मामले होते हैं। यह इस तथ्य की ओर जाता है कि एक संक्रमण आसानी से बाहरी जननांग अंगों के क्षेत्र में प्रवेश करता है, और एक भड़काऊ प्रक्रिया विकसित होती है।
बहुत कम अक्सर, सिकाट्रिकियल स्टेनोसिस एक जन्मजात विकृति है। इस रोग की स्थिति को लंबे समय तक दूर करने की विशेषता है जो लिंग के सिर को पूरी तरह से खोलने से रोकता है। स्पष्ट सूजन के कारण, त्वचा पर विभिन्न दरारें दिखाई देती हैं और निशान बनते हैं।
इस मामले में, स्वच्छ प्रक्रियाओं को अंजाम देना बेहद मुश्किल हो जाता है। यदि सूजन बढ़ जाती है, तो फ़िमोसिस यहां तक कि बहुत खतरनाक स्थिति में बदल सकता है - पैराफिमोसिस। सिकाट्रिकियल फिमोसिस के उपचार की रणनीति - रूढ़िवादी चिकित्सा या सर्जरी की नियुक्ति। उपचार रणनीति का विकल्प उपस्थित मूत्र रोग विशेषज्ञ के लिए रहता है। रोग का पूर्वानुमान अनुकूल है। जटिलताओं का खतरा मध्यम है।
आंकड़ों के अनुसार, अक्सर बच्चे में अतिरिक्त वजन की उपस्थिति के कारण फिमोसिस के हाइपरट्रॉफिक रूप का विकास होता है। इस मामले में सबसे खतरनाक पेट के निचले हिस्से और कमर के क्षेत्र में मोटापा है। प्रजनन क्षेत्र में वसा कोशिकाओं की बहुतायत इस तथ्य में योगदान करती है कि आसान वसा सिलवटों हैं। यह ध्यान रखना महत्वपूर्ण है कि रोग का यह रूप न केवल सबसे छोटे रोगियों में होता है, बल्कि वयस्क पुरुषों में भी होता है।
वसा ऊतक का एक बड़ा संचय इस तथ्य की ओर जाता है कि लिंग का सिर कुछ संकुचित होता है। त्वचा गीली होने लगती है, जो विभिन्न मैकरेशन और जलन का कारण बनती है। प्रजनन क्षेत्र में स्थित अंगों के वसा ऊतक को निचोड़ने से इस तथ्य की ओर जाता है कि लिंग का अग्र भाग कसकर उसके सिर को ढंकना शुरू कर देता है। यह बीमारी के पाठ्यक्रम को बढ़ाता है। त्वचा की स्पष्ट नमी त्वचा पर विभिन्न परेशानियों की उपस्थिति का कारण बनती है, जो रोगजनक बैक्टीरिया के विकास के लिए एक उत्कृष्ट वातावरण बन जाता है।
हाइपरट्रॉफिक मोटापे के उपचार में, दैनिक आहार के सामान्यीकरण और एक चिकित्सीय कम कैलोरी आहार के नुस्खे बहुत महत्वपूर्ण हैं। ऐसे बच्चों के लिए, शारीरिक प्रशिक्षण के आवश्यक मोड का चयन किया जाता है। ज्यादातर मामलों में हाइपरट्रॉफिक फिमोसिस का थेरेपी रूढ़िवादी है।
कई विशिष्टताओं के डॉक्टर एक ही समय में एक बच्चे के उपचार में भाग लेते हैं।
फिमोसिस के जन्मजात रूप काफी सामान्य हैं।कई डॉक्टर सहमत हैं कि इस रोग की स्थिति का कारण भ्रूण के विकास और आनुवांशिक प्रवृत्ति की जन्मजात विसंगतियां हैं। कुछ मामलों में, विशेषज्ञ एक विशिष्ट कारण की पहचान नहीं कर सकते हैं जो एक बच्चे में प्रतिकूल लक्षणों की उपस्थिति का कारण बना। जन्मजात फाइमोसिस की विशेषता चमड़ी के छिद्र की स्पष्ट संकीर्णता की उपस्थिति से होती है, जो कि ग्लान्स लिंग से बाहर निकलने में असमर्थता से प्रकट होती है। काफी बार, ये स्थितियां एक बच्चे में कई पर्यायवाची की उपस्थिति के साथ होती हैं।
शिशु में जन्मजात फिमोसिस के सक्रिय उपचार में डॉक्टर व्यस्त नहीं हैं। मूल रूप से, वे प्रतीक्षा रणनीति का चयन करते हैं जो आपको बीमारी के पाठ्यक्रम को नियंत्रित करने और भविष्य में बीमारी के परिणाम की भविष्यवाणी करने की अनुमति देता है। बाल रोग विशेषज्ञ, फिमोसिस के जन्मजात रूपों के उपचार से निपटते हैं।
यदि डॉक्टर को बच्चे की जांच के दौरान बीमारी के संकेत मिले, तो वह बच्चे को डिस्पेंसरी पंजीकरण के लिए "डालता" है। इस मामले में, आपको वर्ष में कम से कम 1-2 बार डॉक्टर से मिलना चाहिए।
परीक्षा डॉक्टरों के दौरान कुछ बच्चे "प्रोबोसिस फिमोसिस" का निदान करते हैं। यह रोग स्थिति हाइपरट्रॉफिक है। यह ग्लान्स लिंग के क्षेत्र में अत्यधिक त्वचा के गठन की विशेषता है, जो "प्रोबोसिस" बनाता है। इस मामले में रणनीति रोग के अन्य रूपों के समान है। रूढ़िवादी उपचार की अप्रभावीता के साथ सर्जरी की जाती है।
लक्षण
इस रोग की स्थिति के नैदानिक संकेत मुख्य रूप से छिद्र के उच्चारण की संकीर्णता के कारण ग्लान्स लिंग के उद्घाटन के उल्लंघन से जुड़े हैं। यह लक्षण सबसे विशेषता है। एक नियम के रूप में, यह माता-पिता द्वारा नियमित स्वच्छता प्रक्रियाओं के दौरान देखा जाता है।
कुछ पिता और माताएँ एक बहुत ही अयोग्य गलती करते हैं। वे आने वाले प्रयासों के माध्यम से खुद लिंग के सिर को "खोलने" का प्रयास करते हैं। यह स्पष्ट रूप से नहीं किया जाना चाहिए! ऐसी स्व-दवा बच्चे को चोट पहुंचाने में योगदान कर सकती है। इस रोग की स्थिति का इलाज करने के लिए केवल बाल रोग विशेषज्ञ की सलाह लेनी चाहिए। स्वतंत्र पुनःपूर्ति - अस्वीकार्य है!
रोग के मुख्य लक्षण के अलावा, रोग के अन्य नैदानिक संकेत हैं। इनमें शामिल हैं:
- दर्दनाक पेशाब। यह लक्षण हमेशा नहीं होता है, हालांकि, जब वह प्रकट होता है तो बच्चे की भलाई में काफी वृद्धि करता है। पेशाब के उल्लंघन के साथ हल्के रोग नहीं होते हैं। मूत्र के निर्वहन में अनियमितताओं की उपस्थिति में रोग के हेवियर और अधिक जटिल रूप योगदान करते हैं। पेशाब करते समय या एक स्पष्ट दर्द सिंड्रोम होने पर भी बच्चे को खराश महसूस हो सकती है।
- मूत्र संबंधी विकार कुछ शिशुओं में, विशेष रूप से काफी स्पष्ट फिमोसिस के साथ, मूत्र को कुछ "रुकावट" या एक पतली धारा में प्रवाहित किया जा सकता है। यदि दर्द सिंड्रोम इस लक्षण में शामिल हो जाता है, तो बच्चे की भलाई तेजी से परेशान होती है। आमतौर पर सबसे कम उम्र के मरीज रोते हुए इसे दिखाते हैं। बड़े बच्चे बड़े होने लगते हैं, अधिक बार पेशाब करने के लिए शौचालय तक जाते हैं।
- कमर के क्षेत्र में दर्द। आमतौर पर यह लक्षण तब प्रकट होता है जब भड़काऊ प्रक्रिया पूरे अंतरंग क्षेत्र में फैलती है। यदि फाइमोसिस एक माध्यमिक जीवाणु संक्रमण से जटिल है, तो बच्चे में अतिरिक्त प्रतिकूल लक्षण हैं। इनमें शामिल हैं: ग्रंथियों के छिद्र की छिद्र से सूजन, और चमड़ी की सूजन, शरीर के तापमान में वृद्धि और अंडकोष की सूजन।
लक्षणों की गंभीरता भिन्न हो सकती है। रोग के पाठ्यक्रम के हल्का संस्करण, एक नियम के रूप में, लगभग स्पर्शोन्मुख हैं।
इस मामले में मुख्य नैदानिक संकेत लिंग के सिर की छिद्र की संकीर्णता और इसे पूरी तरह से खोलने में असमर्थता है।
रोग का गंभीर कोर्स कई लक्षणों की उपस्थिति के साथ होता है जिन्हें रूढ़िवादी उपचार की नियुक्ति की आवश्यकता होती है।जब फिमोसिस के पहले लक्षण दिखाई देते हैं, तो आपको तुरंत अपने बच्चे के साथ अपने बाल रोग विशेषज्ञ से संपर्क करना चाहिए।
नवजात शिशु कैसा दिखता है?
पैदा हुए सभी लड़कों में, लिंग का अग्र भाग और अग्रभाग उकसाया जाता है। जैसे-जैसे बच्चा बड़ा होता है, यह स्थिति बदल जाती है। सर्जिकल उपचार के संचालन के साथ जल्दी करने के लिए इसके लायक नहीं है। तीन साल की उम्र तक लगभग 90% शिशुओं में फिजियोलॉजिकल फिमोसिस पूरी तरह से गायब हो जाता है। डॉक्टरों का सुझाव है कि केवल सबसे छोटे रोगियों की सावधानीपूर्वक निगरानी की जाए और उचित नियमित स्वास्थ्य देखभाल की जाए।
अक्सर, लड़कों के माता-पिता स्वतंत्र रूप से एक बच्चे में कुछ शारीरिक विशेषताओं की खोज करते हैं। नवजात शिशुओं के अग्रभाग की त्वचा बहुत नाजुक और पतली-पतली होती है। यह कसकर लिंग के सिर के साथ जुड़ा हुआ है। जब सिर को उजागर करने की कोशिश कर रहा है, तो बच्चे को दर्द महसूस होता है, वह कार्य करना शुरू कर देता है और यहां तक कि रोता है।
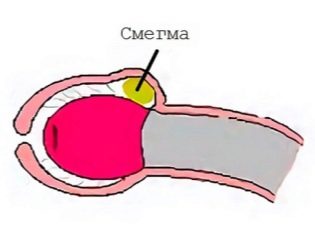
चमड़ी की त्वचा एक विशेष पदार्थ का स्राव करती है - स्मेग्मा। इसमें एक सफेद रंग और एक विशिष्ट गंध है। उम्र के साथ, इसकी संख्या और रचना कुछ भिन्न होती है। स्मेग्मा का गठन काफी शारीरिक प्रक्रिया है। यह आवश्यक है ताकि चमड़ी के शिश्न से "छिलका उतारकर" चमड़ी का अंदरूनी पत्ता। यह शारीरिक स्थिति सिर के उद्घाटन को बेहतर बनाने में मदद करती है।
यदि स्मेग्मा बहुत अधिक बनता है या पुरानी बीमारियों के कारण इसकी संरचना में काफी बदलाव होता है, तो अंतरंग अंगों के सामान्य विकास की प्रक्रिया में गड़बड़ी होती है। इसके अलावा, यह स्थिति इस तथ्य को जन्म दे सकती है कि बच्चा विभिन्न प्रकार के संक्रामक रोगों के नैदानिक लक्षण प्रकट करता है। स्मेग्मा सूक्ष्मजीवों के लिए एक उत्कृष्ट पोषक माध्यम है। अंतरंग क्षेत्र के रोगों की रोकथाम के रूप में एक नवजात शिशु की संपूर्ण स्वास्थ्य देखभाल करना आवश्यक है।
निदान
रोग के पहले प्रतिकूल लक्षणों की उपस्थिति माता-पिता को डॉक्टर से परामर्श करने के लिए प्रेरित करना चाहिए। चिकित्सक आवश्यक नैदानिक परीक्षा आयोजित करेगा, जिसके परिणामस्वरूप वह सही निदान स्थापित करने में सक्षम होगा। कुछ मामलों में, फिमोसिस अन्य रोग स्थितियों के साथ है जिन्हें सावधानीपूर्वक अवलोकन या पर्याप्त उपचार की आवश्यकता होती है।
फिमोसिस का निदान आमतौर पर डॉक्टरों के लिए एक महत्वपूर्ण कठिनाई नहीं है। निदान स्थापित करने के लिए काफी है नैदानिक परीक्षा पर्याप्त है। अतिरिक्त निदान केवल कठिन मामलों में या बीमारी के जटिल पाठ्यक्रम के मामले में आवश्यक हो सकता है। इस प्रयोजन के लिए, निम्नलिखित निर्धारित हैं: सामान्य रक्त और मूत्र परीक्षण, जैव रासायनिक अनुसंधान (यदि जटिलताएं हैं), अल्ट्रासाउंड, डॉपलर और अन्य तरीकों के अनुसार संकेत।
जटिलताओं
फिमोसिस का पूर्वानुमान सशर्त रूप से अनुकूल है। आमतौर पर बीमारी दीर्घकालिक नकारात्मक परिणामों के विकास के बिना होती है। हालांकि, फिमोसिस खतरनाक हो सकता है। विशेष रूप से कमजोर शिशुओं या बच्चों में जिनके पास इम्यूनोडिफ़िशिएंसी राज्यों या सहवर्ती पुरानी बीमारियां हैं। सभी जटिलताओं का उपचार केवल अस्पताल में किया जाता है। इसके लिए बच्चे को मूत्रविज्ञान विभाग में अस्पताल में भर्ती कराया जाता है।
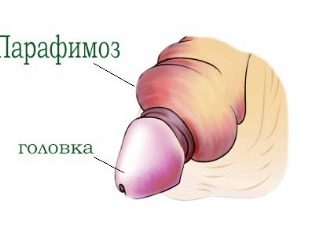
फिमोसिस की लगातार शिकायत पैराफिमोसिस है। इस रोग स्थिति की विशेषता चमड़ी के साथ ग्लान्स लिंग को चुटकी बजाते हुए दिखना है। अपनी खोज को बल देने का प्रयास करते समय सबसे आम। अक्सर 7-10 वर्ष की आयु के बच्चों में दर्ज किया जाता है।
पैराफिमोसिस एक मजबूत दर्द सिंड्रोम की उपस्थिति के साथ होता है, जो बच्चे को काफी असुविधा लाता है। इस रोग की स्थिति में अस्पताल में आपातकालीन उपचार की आवश्यकता होती है।
अंतरंग क्षेत्र में अंग किसी भी संक्रमण के प्रति बहुत संवेदनशील होते हैं। भड़काऊ प्रक्रिया का प्रसार इस तथ्य की ओर जाता है कि सूजन आसन्न संरचनात्मक संरचनाओं से गुजरती है। इस मामले में एक आम जटिलता मूत्रमार्गशोथ है।इस रोग की स्थिति इस तथ्य के कारण उत्पन्न होती है कि बैक्टीरिया मूत्र पथ के श्लेष्म झिल्ली पर गिरते हैं। मूत्रमार्गशोथ विभिन्न प्रतिकूल लक्षणों की उपस्थिति के साथ है: पेशाब का उल्लंघन, शौचालय जाने के दौरान दर्द, कमर में दर्द और पेट के निचले तीसरे।
यह नोट करना महत्वपूर्ण है शारीरिक फिमोसिस गर्भाधान को प्रभावित नहीं करता है। यह रोग संबंधी स्थिति स्वतंत्र रूप से स्कूल की उम्र तक जाती है।
फिमोसिस के केवल जटिल संस्करण भविष्य में एक बच्चे की गर्भाधान के साथ कठिनाइयों का कारण बन सकते हैं। हालाँकि, यह अत्यंत दुर्लभ है। बच्चों के नियोजन के लिए भविष्य में उपचारित फिमोसिस कोई समस्या नहीं है।
घरेलू उपचार
स्व-चिकित्सा केवल विशेषज्ञों की करीबी देखरेख में की जानी चाहिए। आमतौर पर इस तरह के घरेलू उपचार को सभी चिकित्सा सिफारिशों के कार्यान्वयन के साथ-साथ स्वच्छता प्रक्रियाओं के उचित संचालन के लिए कम किया जाता है। सभी जोड़तोड़ को काफी सौम्य तरीके से किया जाना चाहिए। दैनिक स्वच्छता का पालन करें जन्म के पहले दिनों से होना चाहिए। इसके अलावा यह धीरे-धीरे बच्चे को आदी करने के लिए आवश्यक है।
कुछ डॉक्टर लिंग के सिर को धीरे-धीरे खोलने की विधि का अभ्यास करते हैं। यह धीरे-धीरे किया जाता है, प्रति दिन 0.5 -1 मिमी से अधिक नहीं। सभी आंदोलनों को चिकनी, कमजोर तीव्रता का होना चाहिए। आमतौर पर उन्हें गर्म स्नान के बाद किया जाता है, जब श्रोणि मंजिल की मांसपेशियों को यथासंभव आराम दिया जाता है। विभिन्न मलहमों का उपयोग करते हुए एक सहायक चिकित्सा के रूप में, जो एक डॉक्टर द्वारा निर्धारित किए गए थे।
स्नान में, जो प्रक्रिया से पहले किया जाता है, आप विभिन्न प्रकार के तैयार एंटीसेप्टिक समाधान और जड़ी-बूटियों के काढ़े जोड़ सकते हैं। जैसे कि उपकरण सही हैं: फार्मेसी कैमोमाइल, कैलेंडुला, पोटेशियम परमैंगनेट, ऋषि और अन्य का एक कमजोर समाधान। ऐसे स्नान सप्ताह में 2-3 बार 10-15 मिनट के लिए निर्धारित किए जाते हैं। पानी का तापमान सुखद होना चाहिए और बच्चे में असुविधा का कारण नहीं होना चाहिए।
प्रक्रिया के बाद, चमड़ी को एक विशेष मरहम के साथ धब्बा किया जाना चाहिए, जिसे डॉक्टर निर्धारित करेगा। इन दवाओं में अच्छे घाव भरने वाले और पुनर्योजी गुण होते हैं। इस तरह के घरेलू उपचार को केवल बाल रोग विशेषज्ञ के उपचार के अनिवार्य नियंत्रण के साथ करना आवश्यक है।
ड्रग थेरेपी
प्रतिकूल लक्षणों को खत्म करने के लिए, डॉक्टर विभिन्न दवाओं को लिखते हैं। उनकी कार्रवाई के तंत्र के अनुसार, वे अलग-अलग हो सकते हैं: विरोधी भड़काऊ, घाव भरने और पुनर्जीवित करने, रक्त की आपूर्ति में सुधार, दर्द निवारक। उपचार आहार का विकल्प बाल चिकित्सा मूत्र रोग विशेषज्ञ पर निर्भर करता है। 6-7 वर्ष से कम उम्र के बच्चों में, सक्रिय चिकित्सा नहीं की जाती है। वरीयता कोमल विधियों द्वारा निष्पादित रूढ़िवादी तरीकों को दी जाती है।
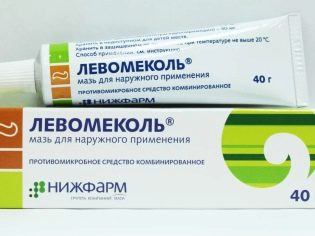
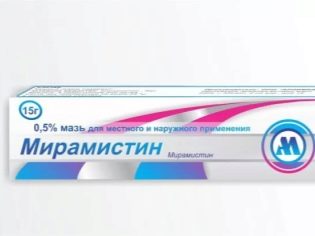
एक स्थानीय उपचार के रूप में, डॉक्टर विभिन्न मलहम और क्रीम निर्धारित करते हैं। वे आमतौर पर स्वच्छ स्नान के बाद चमड़ी के क्षेत्र में त्वचा पर लागू होते हैं। "डीप्रोसालिक", "Miramistin», «levomekol», «Akriderm» माध्यमिक संक्रमण को रोकने में मदद करें और ऊतकों की शीघ्र चिकित्सा को बढ़ावा दें। इन उत्पादों में एक उत्कृष्ट एंटीसेप्टिक प्रभाव होता है, जो कि फिमोसिस की जटिलताओं की रोकथाम के लिए आवश्यक है। हार्मोनल मलहम और एंटीबायोटिक दवाओं को सख्त संकेतों के अनुसार एक डॉक्टर द्वारा निर्धारित किया जाना चाहिए। डॉक्टर की सलाह के बिना ऐसी दवाओं का स्वतंत्र उपयोग बीमारी के पाठ्यक्रम में काफी वृद्धि करेगा, क्योंकि इन दवाओं के दीर्घकालिक उपयोग के साथ कई दुष्प्रभाव हैं।
टेट्रासाइक्लिन मरहम आमतौर पर रोग संबंधी स्थितियों के इलाज के लिए उपयोग किया जाता है। इस दवा के उपयोग की खुराक, आवृत्ति और अवधि उपस्थित चिकित्सक द्वारा निर्धारित की जाती है। सभी जीवाणुरोधी दवाओं को पाठ्यक्रम में प्रवेश के लिए निर्धारित किया गया है। उपचार के दौरान, निर्धारित चिकित्सा की प्रभावशीलता पर सख्त नियंत्रण की आवश्यकता होती है।
हार्मोनल ड्रग्स को सिसेट्रिक फिमोसिस के लिए निर्धारित किया जाता है, साथ ही ऐसे मामलों में जहां पिछली चिकित्सा अप्रभावी होती है।
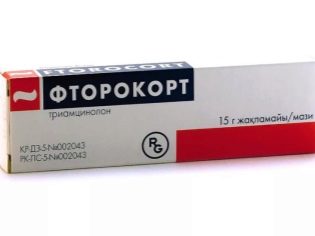
हाइड्रोकार्टिसोन मरहम और "फुटोरोकॉर्ट" एक विरोधी भड़काऊ प्रभाव है, त्वचा में मामूली घावों और दरारें चंगा, और यह भी glans लिंग के जोखिम में सुधार करने में मदद। हार्मोन थेरेपी भी लागू किया जाता है। दवाओं के लंबे समय तक उपयोग के साथ, प्रतिकूल प्रणालीगत और स्थानीय दुष्प्रभाव हो सकते हैं।
6-7 वर्ष तक के बच्चों में, ज्यादातर मामलों में केवल रूढ़िवादी चिकित्सा की जाती है। एक नियम के रूप में, यह स्थिति में सुधार और प्रतिकूल लक्षणों को कम करने में मदद करता है। इलाज के लिए, यह उपचार 90% से अधिक मामलों की ओर जाता है। उन्हीं स्थितियों में जब रूढ़िवादी चिकित्सा असफल होती है, विभिन्न आक्रामक तकनीक और यहां तक कि ऑपरेशन का उपयोग किया जाता है।
सर्जिकल उपचार
आज तक, फिमोसिस के सर्जिकल उपचार के कई तरीके हैं। ये दोनों बहुत ही सामान्य तरीके शामिल हैं और केवल कुछ देशों में उपयोग किए जाते हैं। कुछ राज्यों में, जातीय और आध्यात्मिक कारणों से कई ऑपरेशन नहीं किए जाते हैं। किसी भी स्थिति में, उपचार की पसंद उपस्थित चिकित्सक के पास रहती है और उसे बच्चे के माता-पिता के साथ समन्वित होना चाहिए।
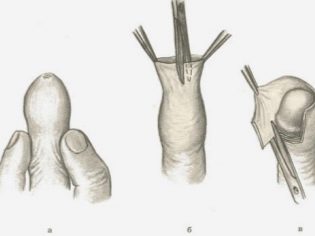
आप पारंपरिक तरीके से ऑपरेशन कर सकते हैं। इस मामले में, सर्जन फोरस्किन को काट देता है और उस पर अक्षीय कटौती करता है। सभी अतिरिक्त त्वचा को हटा दिया जाता है। तब डॉक्टर ने फोरस्किन क्षेत्र को टाँका। यह लिंग के सिर की छिद्र के एक स्पष्ट विस्तार में योगदान देता है। यह दर्द की उपस्थिति के बिना आसानी से उजागर होता है। इस तरह के ऑपरेशन को सामान्य संज्ञाहरण के तहत किया जाता है।
सर्जिकल उपचार का एक और काफी लोकप्रिय तरीका माना जाता है शक्लोफ़ेरू ऑपरेशन। इस मामले में, अग्रभाग के अंश को ज़िगज़ैग तरीके से किया जाता है। फिर घाव के किनारों को सुखाया जाता है। यह तकनीक अतिरिक्त त्वचा क्षेत्रों के उत्सर्जन को भी अनुमति देती है जो कि ग्लान्स लिंग की गति का उल्लंघन करती है। यह ऑपरेशन आमतौर पर स्थानीय संज्ञाहरण के तहत किया जाता है।
खतना पूरी दुनिया में एक काफी सामान्य प्रक्रिया है। इसके कार्यान्वयन के लिए आवश्यक शर्तें आमतौर पर न केवल चिकित्सा हैं। आध्यात्मिक और जातीय आधार पर युवा लड़कों में खतना भी किया जाता है। बहुत युवा रोगियों में प्रदर्शन किए जाने पर यह प्रक्रिया दर्द रहित होती है। बड़े बच्चों में, इसे अनिवार्य पूर्व संज्ञाहरण के साथ किया जाना चाहिए।
तिथि करने के लिए सबसे न्यूनतम इनवेसिव प्रक्रियाओं में से एक लेज़र के साथ अतिरिक्त त्वचा का छांटना है। यह तकनीक काफी सुरक्षित है और इसे बाल चिकित्सा मूत्रविज्ञान अभ्यास में भी लागू किया जा सकता है। इस प्रक्रिया के दौरान, बच्चे को व्यावहारिक रूप से कोई जटिलता नहीं होती है।
लेजर आपको रक्त के नुकसान को कम करने, पश्चात के निशान और दीर्घकालिक प्रतिकूल प्रभावों के जोखिम को कम करने की अनुमति देता है।
पॉलीक्लिनिक स्थितियों में, बच्चों के मूत्र रोग विशेषज्ञ जांच का उपयोग करते हुए विभिन्न आसंजनों का उपयोग करते हैं। इस तकनीक का सकारात्मक परिणाम तभी होगा जब बच्चों में अपूर्ण फिमोसिस के हल्के रूपों के साथ किया जाएगा। इस प्रक्रिया के लिए, आमतौर पर किसी भी प्रकार के संज्ञाहरण का उपयोग नहीं किया जाता है। चिकित्सक एक विशेष चिकित्सा धातु के उपकरण, एक जांच, आगे और सिर के बीच की जगह में सम्मिलित करता है। छोटे आयाम के आंदोलनों को बनाते हुए, जांच संरचनात्मक क्षेत्र को "खोलता है"।
बाह्य जननांग अंगों के साथ सभी चिकित्सा आक्रामक प्रक्रियाओं के बाद, विशेष स्वच्छ प्रक्रियाओं की आवश्यकता होती है।
यह एक सफल पोस्टऑपरेटिव अवधि के लिए एक महत्वपूर्ण घटक है। आप इन घटनाओं को घर पर ही आयोजित कर सकते हैं। ऑपरेशन के बाद, सभी बच्चे मूत्र रोग विशेषज्ञ में दवाखाने में हैं।
सर्जरी के बाद देखभाल
सर्जिकल उपचार के बाद, डॉक्टर को कई सिफारिशें करनी चाहिए जो ऊतकों के सफल उपचार और पश्चात की जटिलताओं के विकास को रोकने के लिए आवश्यक हैं। इन चिकित्सा सलाह का 3-4 महीने तक पालन किया जाना चाहिए।फिर आप सामान्य, लेकिन दैनिक स्वच्छता प्रक्रियाओं पर लौट सकते हैं।
सर्जरी के बाद बच्चे के शरीर की सबसे तेज रिकवरी की आवश्यकता होती है पूर्ण प्रोटीन पोषण। ऊतक पुनर्जनन के लिए, अमीनो एसिड की एक विस्तृत विविधता के पूरे परिसर की आवश्यकता होती है। बच्चे के आहार में आवश्यक रूप से प्रोटीन के विभिन्न स्रोतों वाले ताजे खाद्य पदार्थ शामिल होने चाहिए। इनमें शामिल हैं: दुबला पक्षी, मछली, वील, टर्की। प्रत्येक भोजन को मौसमी फल और सब्जियों के साथ लेना चाहिए।
सर्जरी के बाद पहले महीने में, सभी सक्रिय शारीरिक गतिविधियां सीमित हैं। खेल पर विशेष प्रतिबंध लगाए गए हैं जहां चोट लग सकती है। सर्जरी के बाद पहले महीने में शारीरिक गतिविधि के रूप में, ताजी हवा में चलना अच्छी तरह से अनुकूल है। सक्रिय खेल भी बच्चे के दिन के मोड में मौजूद हो सकते हैं। उपस्थित चिकित्सक की देखरेख में, शारीरिक शासन का विस्तार व्यवस्थित रूप से किया जाता है।
क्षतिग्रस्त ऊतकों की तेजी से चिकित्सा के लिए, डॉक्टर विभिन्न विरोधी भड़काऊ मलहम लिखते हैं। आमतौर पर उन्हें दिन में 2-3 बार शीर्ष रूप से उपयोग किया जाता है। उन्हें चमड़ी की त्वचा पर और कुछ मामलों में, लिंग के सिर पर, दैनिक स्वच्छता प्रक्रियाओं के संचालन के बाद लगाया जाता है।
दवाओं के अवशोषण में सुधार करने के लिए पूरी तरह से अवशोषित होने तक त्वचा पर कुछ मिनट के लिए दवा छोड़ देना चाहिए।
निवारण
फिमोसिस में मुख्य कार्य फोरस्किन और लिंग के ग्रंथियों के विभिन्न संक्रमणों को रोकना है।
माध्यमिक संक्रमण की रोकथाम इस रोग की स्थिति में एक महत्वपूर्ण लक्ष्य है।
ऐसा करने के लिए, निम्नलिखित युक्तियों का उपयोग करें:
- नियमित स्वच्छता प्रक्रियाएं करें।। ऐसा करने के लिए, उपयुक्त विशेष बच्चों के सौंदर्य प्रसाधन, जिसमें अल्कोहल और आक्रामक इत्र सुगंध नहीं होते हैं जो बच्चे में स्पष्ट एलर्जी का कारण बन सकते हैं। बच्चे को दैनिक शौचालय के संचालन के आदी होने के लिए कम उम्र से होना चाहिए। कई वर्षों तक प्रजनन स्वास्थ्य बनाए रखने के लिए, इस तरह की स्वच्छता प्रक्रियाओं को दिन में 2 बार किया जाना चाहिए: सुबह में और सोने से पहले।
- समय पर ढंग से डायपर बदलें। नवजात शिशुओं और शिशुओं में। डायपर के लंबे समय तक पहनने से बच्चे की त्वचा पर विभिन्न प्रकार के धब्बे या सूजन हो सकती है। रोने वाली त्वचा सबसे खतरनाक सूक्ष्मजीवों के विकास के लिए एक उत्कृष्ट पोषक माध्यम बन जाती है।
- नियमित रूप से मूत्र रोग विशेषज्ञ पर परीक्षा से गुजरना। यदि आपके बच्चे को मूत्र संबंधी रोग हैं, तो वर्ष में कम से कम 2 बार डॉक्टर से मिलें। एक विशेषज्ञ के साथ भविष्य के उपचार की रणनीति और बच्चे के अवलोकन के बारे में बात करना सुनिश्चित करें।
- पुरानी बीमारियों की जटिलताओं की अनुमति न दें।। आंतरिक अंगों के सहवर्ती रोग अंतरंग क्षेत्र के क्षेत्र में पैथोलॉजिकल स्थितियों के पाठ्यक्रम को महत्वपूर्ण रूप से बढ़ा सकते हैं। अनुशंसित आहार के पालन, इष्टतम स्वस्थ पोषण और सक्रिय शारीरिक परिश्रम बच्चे की भलाई में योगदान करते हैं और उनकी प्रतिरक्षा को मजबूत करते हैं।
लड़के का फिमोसिस क्या है, इसके बारे में अगला वीडियो देखें।