नवजात शिशुओं और शिशुओं में हेमांगीओमा
शिशु का स्वास्थ्य हमेशा एक सर्वोपरि मुद्दा होता है, इसलिए यह आश्चर्यजनक नहीं है कि शिशु की उपस्थिति या स्वास्थ्य में कोई भी बदलाव माता-पिता के बीच डर और भय का कारण बनता है। एक नवजात शिशु की हर दसवीं मां एक हेमांगीओमा से सामना करती है और इस बारे में चिंता करने लगती है कि क्या तत्काल उपचार की आवश्यकता है, क्या ऐसी शिक्षा crumbs के लिए खतरनाक है और क्या करना है।
यह क्या है?
हेमांगीओमा को कहा जाता है सौम्य रसौलीजिसकी संरचना संवहनी एंडोथेलियल कोशिकाओं द्वारा दर्शायी जाती है।
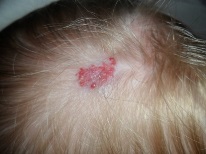
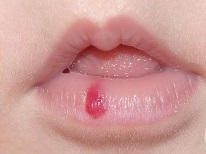
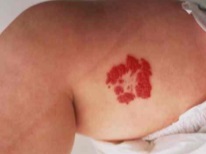
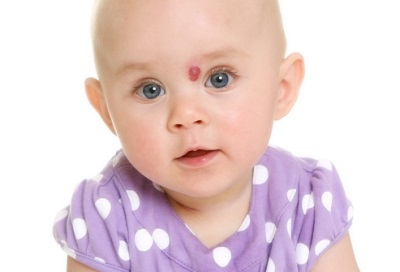
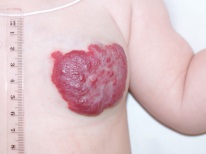
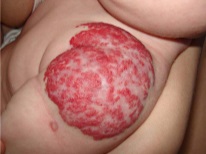
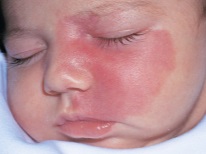
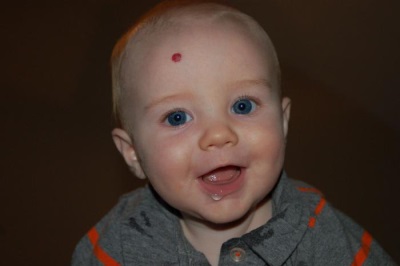
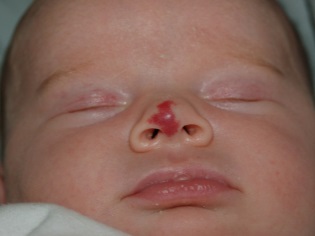
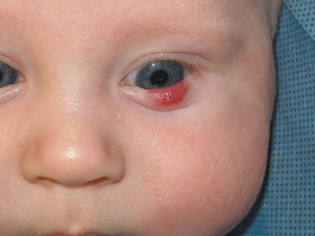
यह कैसा दिखता है?
कारणों
शिशुओं में हेमांगीओमा के उद्भव के सटीक कारण, डॉक्टरों ने अभी तक स्थापित नहीं किए हैं। यह निश्चित है कि केवल ऐसे ट्यूमर वंशानुगत नहीं हैं। इसके अलावा, विशेषज्ञों ने पाया कि हेमांगीओमा अधिक बार होता है यदि:
- एकाधिक गर्भावस्था.
- उम्मीद की माँ को नाल के साथ एक्लम्पसिया या समस्याएं थीं।
- बच्चे का जन्म समय से पहले हो गया था।
- जब गर्भावस्था रीसस-संघर्ष था।
- गर्भधारण के दौरान, मेरी माँ ने धूम्रपान किया, दवाई ली, श्वसन से संबंधित वायरल संक्रमण था, या शराब का सेवन किया।
- माँ की उम्र 35 वर्ष से अधिक है।
प्रकार
हेमंगिओमा के गठन और उसके स्थान के स्तर को देखते हुए, ऐसा ट्यूमर होता है:
- गुफाओंवाला। यह गठन, आमतौर पर स्पर्श करने के लिए नरम होता है, एक गुहा और पतला पोत होता है, जिसके अंदर शिरापरक या धमनी रक्त होता है। अक्सर इस तरह के हेमांगीओमास त्वचा में सतही रूप से स्थित होते हैं, इसलिए, यह स्थानीय रूप से कार्रवाई के तरीकों से प्रभावी रूप से इलाज किया जाता है। इस तरह के ट्यूमर अंगों की विशेषता भी है जो रक्त का एक बहुत कुछ प्राप्त करते हैं - प्लीहा, यकृत, मस्तिष्क, फेफड़े, अधिवृक्क ग्रंथियों और गुर्दे के लिए।
- केशिका। यह एक साधारण ट्यूमर है जो डर्मिस में वाहिकाओं से बनता है। यह इंटरलेक्टेड केशिकाओं द्वारा दर्शाया जाता है, त्वचा पर थोड़ा प्रोजेक्ट कर सकता है, अक्सर 1 सेमी तक का व्यास होता है, और शायद ही कभी खून बहना शुरू होता है। इस तरह के हेमांगीओमा अन्य प्रजातियों (सभी संस्थाओं का लगभग 95%) से अधिक आम है।
- संयुक्त। ट्यूमर के इस प्रकार के दो भाग होते हैं - केशिका भाग बाहर से दिखाई देता है, और कावेरी भाग इसके साथ छिपा होता है।
- मिश्रित। इस तरह के एक ट्यूमर में, संवहनी कोशिकाओं के अलावा, अन्य ऊतक होते हैं, उदाहरण के लिए, संयोजी, वसा, तंत्रिका, या लिम्फोइड।
क्या हेमांगीओमा खतरनाक है?
यदि हेमांगीओमा बड़ा है, तो थ्रोम्बी ऐसे ट्यूमर के अंदर बन सकता है। यह है रक्तप्रवाह में प्लेटलेट्स की संख्या कम कर देता है और रक्त के थक्के के बिगड़ने का कारण बनता है.
जब हेमंगिओमा ऑरिकल में होता है, तो यह सुनवाई के साथ समस्याएं पैदा कर सकता है, आंख में एक ट्यूमर दृष्टि को क्षीण कर सकता है, और श्लेष्म पर नाक या श्वसन पथ के गठन से श्वास की समस्याएं हो सकती हैं।
रक्तस्राव को रोकने के लिए मुश्किल के गठन के साथ कुंद आघात के कारण कैवर्नस हेमांगीओमा को नुकसान हो सकता है, जो सबसे खराब स्थिति में घातक है। मस्तिष्क में कोई भी कम खतरनाक ऐसी संरचनाएं नहीं हैं (यदि टूटे हुए रक्तस्राव से कोमा या मृत्यु हो सकती है) और तिल्ली में (रक्त वाहिकाओं की एक बहुतायत के कारण, विपुल रक्तस्राव बड़े रक्त हानि के साथ होता है)।
बार-बार स्थानीयकरण
ज्यादातर (लगभग 80% मामलों में) हेमांगीओमा एक नवजात शिशु के सिर और चेहरे पर स्थित होते हैं, उदाहरण के लिए, माथे पर, सिर के पीछे या होंठ पर। लगभग 1% हेमांगीओमा पलकों पर पाए जाते हैं। बच्चे के शरीर पर लगभग 5% संरचनाओं का पता लगाया जाता है, उदाहरण के लिए, पीठ, पैर, गर्दन, बांह पर। इस तरह के संवहनी संरचनाओं के 1% तक जिगर और अन्य आंतरिक अंगों में स्थानीयकृत होते हैं।
यकृत रक्तवाहिकार्बुद
इस तरह के एक ट्यूमर दुर्लभ है और अक्सर कैवर्नस प्रकार द्वारा दर्शाया जाता है। कुंद आघात के कारण इस तरह के हेमांगीओमा को नुकसान के उच्च जोखिम के कारण बच्चे के शरीर में उसकी उपस्थिति जीवन के लिए एक बड़ा खतरा है। 60-80% मामलों में कैवर्नस हेमांगीओमा के टूटने के मामले में, जो यकृत में स्थित है, रोगी की मृत्यु हो जाती है।
आमतौर पर ट्यूमर एकल होता है और इसका आकार 3-4 सेमी से अधिक नहीं होता है। कई मामलों में, न तो बच्चे और न ही माता-पिता को इस तरह की विकृति का कोई पता नहीं है अगर यह 5-6 सेमी या उससे अधिक के व्यास तक नहीं बढ़ता है। एक बड़े आकार के साथ, इस तरह के हेमांगीओमा सही हाइपोकॉन्ड्रिअम में दर्द या प्रकट होने से प्रकट होता है पीलिया.
इस तरह के यकृत ट्यूमर का पता लगाने के लिए अक्सर अल्ट्रासाउंड परीक्षा का उपयोग किया जाता है, लेकिन टोमोग्राफी और एंजियोग्राफी कोई कम उद्देश्य नहीं है। छोटे आकारों के लिए गठन को स्पर्श नहीं करते हैं, लेकिन केवल इसकी स्थिति का निरीक्षण करते हैं। यदि इस तरह के हेमांगीओमा का आकार बड़ा है या ट्यूमर बढ़ता है, तो बच्चे को इसे हटाने या चिकित्सा के अन्य तरीकों का उपयोग करने के लिए एक ऑपरेशन निर्धारित किया जाता है।
बीमारी का चरण
एक बच्चे में हेमांगीओमा के विकास के तीन चरण हैं:
- जोरदार विकास का चरणजिसके दौरान हेमांगीओमा आकार में बढ़ जाता है।
- स्टंट करने की अवस्था जब ट्यूमर नहीं बदलता है।
- अवतरण की अवस्था जिस दौरान सौम्य शिक्षा कम हो जाती है।
सबसे अधिक बार विकास कब समाप्त होता है और आक्रमण शुरू होता है?
अधिकांश शिशुओं में जीवन के पहले दिनों या हफ्तों में गठित हेमांगीओमास होता है। सबसे सक्रिय ट्यूमर की वृद्धि 6 महीने की उम्र तक नोट की जाती है।
सबसे अधिक बार, वर्ष तक इसकी वृद्धि पूरी हो जाती है और 12 महीने के बाद हेमंगिओमा का पुनर्जीवन और उलट शुरू होता है। शैशवावस्था में प्रकट होने वाला प्रत्येक दूसरा हेमांगीओमा पांच वर्ष की आयु तक पूरी तरह से अवशोषित हो जाता है। 7 वर्ष की आयु तक लगभग 70% हेमांगीओमा गायब हो जाते हैं, और 12 वीं वर्षगांठ व्यावहारिक रूप से उन सभी को शामिल करती है।
निदान
सबसे अधिक बार, बच्चे की परीक्षा के दौरान हेमांगीओमा का पता लगाया जाता है। इस मामले में, डॉक्टर को संवहनी विकृतियों, नेवी, स्क्वैमस सेल कार्सिनोमा और अन्य विकृति विज्ञान से इस तरह के सौम्य गठन को अलग करना चाहिए।
विभेदक निदान के लिए डर्माटोस्कोपी, अल्ट्रासाउंड, एंजियोग्राफी और कंप्यूटेड टोमोग्राफी करें।
राय कोमारोव्स्की
प्रसिद्ध बाल रोग विशेषज्ञ रक्तवाहिकार्बुद को सबसे आम सौम्य ट्यूमर कहते हैं। वह इसकी पुष्टि करता है अक्सर ये ट्यूमर लड़कियों में दिखाई देते हैं और चेहरे या गर्दन में स्थानीय होते हैं। कोमारोव्स्की उन माता-पिता को सलाह देते हैं जो एक पैथोलॉजी दैनिक (बाल रोग सर्जन) के साथ सामना करने वाले विशेषज्ञों से संपर्क करने के लिए एक बच्चे में हेमांगीओमा की घटना के बारे में चिंतित हैं। एक लोकप्रिय डॉक्टर एक डॉक्टर के साथ हेमांगीओमा के इलाज के मुद्दे को हल करने की अनुशंसा नहीं करता है जो शायद ही कभी ऐसे ट्यूमर को देखता है।
कोमारोव्स्की के अनुसार, 5-10 वर्ष की आयु तक अधिकांश रक्तवाहिकार्बुद बिना किसी निशान के गायब हो जाते हैं, इसलिए लोकप्रिय बाल रोग विशेषज्ञ सक्रिय गैर-हस्तक्षेप की रणनीति का समर्थन करते हैं, इस बात पर जोर देते हुए कि हेमंगिओमा को छूने के लिए यह वांछनीय नहीं है, लेकिन इसकी लगातार निगरानी की जानी चाहिए।
अलर्ट हेमांगीओमास कोमारोव्स्की शारीरिक छिद्रों के पास श्लेष्म झिल्ली पर संरचनाओं को बुलाता है (मौखिक गुहा, गुदा या जननांग क्षेत्र, बाहरी श्रवण नहर, आंख क्षेत्र) और आंतरिक रूप से बढ़ती त्वचा हेमांगीओमास। ऐसे ट्यूमर को अवलोकन की आवश्यकता नहीं है, लेकिन उपचार। कोमारोव्स्की एक डॉक्टर के पास जाने की आवश्यकता पर भी जोर देती है, यदि हेमांगीओमा लगातार घायल हो जाता है, तो इसकी वृद्धि एक वर्ष से धीमी नहीं हुई है या गठन बाहरी रूप से बदल गया है (यह खून बहना शुरू हो गया है, सक्रिय रूप से विकसित होता है, अल्सर)।
इस पर अधिक जानकारी के लिए, डॉ। कोमारोव्स्की का स्थानांतरण देखें।
उपचार के आधुनिक तरीके
सर्जरी
ऑपरेशन के दौरान, सामान्य या स्थानीय संज्ञाहरण के तहत, ट्यूमर आंशिक रूप से या पूरी तरह से एक स्केलपेल के साथ होता है।
इस तरह के उपचार को जीवन के पहले महीने में नहीं किया जाता है और अक्सर हेमांगीओमा में तेजी से वृद्धि के साथ या एक प्रतिकूल स्थान पर स्थित होता है। इसी समय, ऑपरेशन को अंगों के काम को बाधित नहीं करना चाहिए या गंभीर कॉस्मेटिक दोष का कारण बनना चाहिए।
स्क्लेरोज़िंग
इस उपचार से कैवर्नस हेमांगीओमा को खत्म करने में मदद मिलती है। एक पदार्थ ट्यूमर के अंदर इंजेक्ट किया जाता है, जिससे अंदर से वाहिकाओं के "सील" के कारण यह मर जाता है।
इस उपचार का नुकसान दर्द है। इसके अलावा, बड़ी संख्या में जहाजों के साथ बड़े हेमांगीओमास का सख्त होना एक लंबी प्रक्रिया है (यह 2-4 सप्ताह तक रहता है)।
लेज़र
ट्यूमर एक लेजर बीम के साथ उत्सर्जित होता है। इस तरह के जमावट के फायदे दर्द रहितता और गठन के पूर्ण गायब होने (कोई निशान या अन्य निशान नहीं रहने) हैं।
नुकसान में एक उच्च लागत और कुछ मामलों में फिर से प्रक्रिया को पूरा करने की आवश्यकता शामिल है।
किरण
इस उपचार विकल्प का उपयोग बड़े आकार के फ्लैट हेमांगीओमास और कैवर्नस चमड़े के नीचे संरचनाओं के लिए किया जाता है। इसके अलावा, विकिरण चिकित्सा का उपयोग मस्तिष्क में या आंखों के क्षेत्र में हेमांगीओमास को खत्म करने के लिए किया जाता है।
6 महीने से अधिक उम्र के बच्चे को कई बार विकिरणित किया जाता है, जो दो सप्ताह से छह महीने तक विराम के साथ सत्र करता है।
cryotherapy
इस तरह के उपचार को छोटे सतही रक्तवाहिकार्बुद के लिए निर्धारित किया जाता है जो चेहरे पर स्थित नहीं होते हैं।
ऊतक ऊतक तरल नाइट्रोजन या कार्बन डाइऑक्साइड से प्रभावित होता है। नतीजतन, शीतदंश और एडिमा का कारण बनता है, जिसके बाद हेमांगीओमा की साइट पर एक नई त्वचा बनना शुरू होती है, शुरू में एक पपड़ी के साथ कवर किया जाता है। कभी-कभी क्रायोथेरेपी एक छोटा निशान छोड़ देती है।
हेमांगीओमा के उपचार के तरीकों के लिए, कार्यक्रम "टैबलेट" देखें।
विद्युतदहनकर्म
हेमांगीओमा ऊतक विद्युत प्रवाह द्वारा नष्ट हो जाते हैं। यह उपचार 3-5 मिमी से कम एक ट्यूमर व्यास के साथ निर्धारित है। इसके अलावा, इलेक्ट्रोकोएग्यूलेशन का उपयोग उन स्थितियों में किया जाता है जहां हेमंगिओमा को अन्य प्रक्रियाओं द्वारा पूरी तरह से हटाया नहीं गया है (केवल छोटे हिस्से शेष हैं)।
इलाज
प्रेडनिसोन का उपयोग करने वाले हार्मोन का उपयोग बड़े, सरल रक्तवाहिकार्बुद के इलाज के लिए किया जाता है।
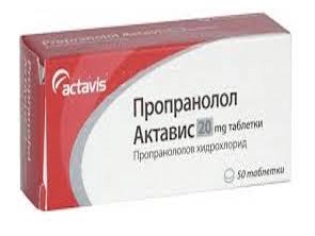
इंजेक्शन को एक विशेष रूप से डिज़ाइन की गई योजना के अनुसार शिक्षा के ऊतक में इंजेक्ट किया जाता है, गोलियों में हार्मोन का सेवन पूरक होता है। ट्यूमर धीरे-धीरे फीका और कम हो जाता है, जिसके बाद यह 80% मामलों में गायब हो जाता है। इसके अलावा हेमंगिओमास प्रोप्रानोलोल की दवा चिकित्सा के लिए उपयोग किया जाता है।
टिप्स
- एक बच्चे में हेमांगीओमा के लिए ध्यान से देखें और बहुत सक्रिय वृद्धि के मामले में तुरंत अपने डॉक्टर से संपर्क करें, उदाहरण के लिए, यदि बच्चा पहले से ही एक वर्ष का है, और शिक्षा में वृद्धि जारी है। एक विशेषज्ञ से परामर्श करना भी महत्वपूर्ण है जब हेमांगीओमा रंग बदलता है और क्षतिग्रस्त होता है।
- लोग कोलैंडिन के रस के साथ हेमांगीओमा को हटाने की सलाह देते हैं, लेकिन बाल रोग विशेषज्ञ ऐसे उपचारों का विरोध करते हैं। उनका तर्क है कि कोई भी लोशन और काढ़ा संवहनी ट्यूमर को खत्म करने में असमर्थ है, और clandine के रस के साथ एक बच्चे को जलाने, हेमांगीओमा के अल्सरेशन और एक माध्यमिक संक्रमण के अतिरिक्त होने के लिए काफी संभव है।
हेमांगीओमा के कारणों और इसके उपचार के तरीकों के बारे में अधिक जानकारी के लिए, "स्वस्थ रहने के लिए" कार्यक्रम देखें।