बच्चों में पायलोनेफ्राइटिस के लक्षण और उपचार
गुर्दे की बीमारी सबसे आम बचपन विकृति में से एक है। कई कारकों के प्रभाव से उनका विकास होता है। ऐसी विकृति का खतरा यह है कि वे अक्सर प्रतिकूल जटिलताओं की लगातार उपस्थिति के साथ जीर्ण रूपों में बदल जाते हैं।
यह क्या है?
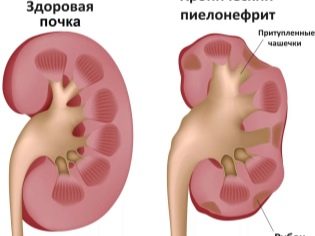
गुर्दे में भड़काऊ प्रक्रिया, जिसमें कप-पेल्विस प्रणाली क्षतिग्रस्त हो जाती है, अक्सर पायलोनेफ्राइटिस के विकास की ओर जाता है। यह बीमारी बच्चों सहित विभिन्न उम्र में होती है। शिशु और किशोरी दोनों बीमार हो सकते हैं। आंकड़ों के अनुसार, छोटे बच्चों में पाइलोनफ्राइटिस का पहला मामला होता है। यह रोग बच्चों के मूत्रविज्ञान में सबसे अधिक होने वाली बीमारियों में से एक है।
एक भड़काऊ प्रक्रिया जो विभिन्न उत्तेजक कारणों का कारण बनती है, श्रोणि-श्रोणि प्रणाली को नुकसान का विकास करती है। इनमें से सबसे आम जीवाणु या वायरल संक्रमण हैं। शरीर में इस तरह के जोखिम के परिणामस्वरूप भड़काऊ प्रतिक्रियाओं का एक झरना शुरू होता है, जिससे गुर्दे की उत्सर्जन प्रणाली को नुकसान होता है।
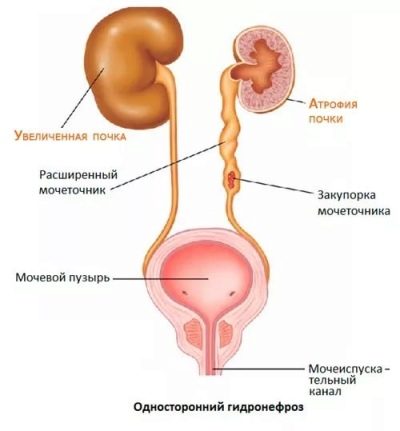
आम तौर पर, गुर्दे में बनने वाले मूत्र के संचय और उन्मूलन के लिए कप और श्रोणि प्रणाली या सीएलएस की आवश्यकता होती है।
एक भड़काऊ प्रक्रिया की स्थिति में, सीएलएस का सामान्य ऑपरेशन संभव नहीं है। यह बिगड़ा हुआ पेशाब से जुड़े प्रतिकूल लक्षणों की उपस्थिति की ओर जाता है।
आंकड़ों के अनुसार, लड़कियां अक्सर पाइलोनफ्राइटिस से पीड़ित होती हैं। यह विशेषता इस तथ्य के कारण है कि वे स्वाभाविक रूप से लड़कों की तुलना में कुछ हद तक कम और संकीर्ण मूत्रमार्ग हैं।
डॉक्टर कई खतरनाक महत्वपूर्ण अवधि का स्राव करते हैं जब गुर्दे विभिन्न प्रतिकूल कारकों के प्रभाव के प्रति सबसे अधिक संवेदनशील होते हैं। इनमें शामिल हैं:
- जन्म से दो वर्ष तक की आयु;
- 5-7 साल;
- किशोरावस्था।
इस समय, आपको शिशु की भलाई की निगरानी करने के लिए जितना संभव हो उतना सावधानी से करना चाहिए। यदि बिगड़ा हुआ या दर्दनाक पेशाब का कोई भी लक्षण दिखाई देता है, तो बच्चे को डॉक्टर को दिखाया जाना चाहिए।
समय के साथ, तीव्र प्रक्रिया पुरानी हो सकती है, जो रोग के पाठ्यक्रम के पूर्वानुमान को काफी खराब कर देती है। क्रोनिंग में आमतौर पर कई महीने लगते हैं।
क्रोनिक पाइलोनफ्राइटिस के लिए बच्चे की निरंतर निगरानी और निवारक उपचार के एक कोर्स की आवश्यकता होती है, जिसे आमतौर पर बाल रोग विशेषज्ञ द्वारा नियुक्त किया जाता है। ठीक से चयनित थेरेपी और बच्चे के स्वास्थ्य की ओर से गंभीर कारणों की अनुपस्थिति के कारण, क्रोनिक पाइलोनफ्राइटिस नहीं होता है।
के कारण
गुर्दे की क्षति के विकास के कारण विभिन्न प्रकार के कारक हो सकते हैं। वे अलगाव या एक साथ कार्य कर सकते हैं। प्रेरक कारकों का निरंतर प्रभाव रोग के लगातार और पुरानी रूपों के गठन में योगदान देता है। निम्नलिखित कारणों से एक बच्चे में पायलोनेफ्राइटिस की उपस्थिति होती है:
- जीवाणु संक्रमण। पाइलोनफ्राइटिस की घटना में नेता हैं। आमतौर पर रोग के अपराधी हैं: स्ट्रेप्टोकोकी, स्टेफिलोकोसी, टोक्सोप्लाज्मा, क्लैमाइडिया, यूरियाप्लाज्मा, और अवायवीय वनस्पतियों के प्रतिनिधि। वे प्रणालीगत परिसंचरण के माध्यम से जल्दी से गुर्दे में प्रवेश करते हैं और उनमें गंभीर सूजन पैदा करते हैं। जीवाणु वनस्पतियों के कारण होने वाले रोग के नैदानिक रूप आमतौर पर नशे के गंभीर लक्षणों के साथ काफी कठिन होते हैं।
- वायरल संक्रमण। वे बैक्टीरियल लोगों की तुलना में बहुत कम बार पाइलोनफ्राइटिस के विकास की ओर अग्रसर होते हैं। एडेनोवायरस, ईसीएचओ - वायरस, साथ ही कॉक्ससेकी वायरस गुर्दे की क्षति का कारण बन सकते हैं। वायरल पायलोनेफ्राइटिस की चरम घटना आमतौर पर 2-3 साल की उम्र में होती है। ये रोग बुखार और मूत्र विकारों के साथ होते हैं।
- विभिन्न शारीरिक दोष। गुर्दे की जन्मजात विकृति की उपस्थिति कप-पेल्विस-प्लेटिंग सिस्टम में पेशाब के संचय और इसके स्पष्ट खिंचाव की ओर जाता है। अंततः, यह पाइलोनफ्राइटिस के विकास में योगदान देता है। आमतौर पर, एक वर्ष तक के शिशुओं में रोग के इन जन्मजात रूपों का पता लगाया जाता है। कुछ मामलों में, कारण को खत्म करने के लिए सर्जरी की आवश्यकता होती है।
- बार-बार जुकाम होना। यदि एक बच्चा एक वर्ष में चार बार श्वसन रोगों से पीड़ित होता है, तो वह क्रॉनिक पायलफाइटिस के विकास के लिए जोखिम क्षेत्र में प्रवेश करता है। किसी भी श्वसन रोग के दौरान, बच्चों का शरीर बहुत कमजोर हो जाता है, और प्रतिरक्षा में स्पष्ट रूप से कमी आती है। इससे पूरे शरीर में संक्रमण फैलता है और क्रॉनिक पायलफ्राइटिस के विकास के साथ गुर्दे की सूजन प्रक्रिया में शामिल होता है।
- संक्रमण के माध्यमिक foci। शिशुओं में, वे आमतौर पर बीमार दांत और ईएनटी अंगों के पुराने रोग बन जाते हैं। किसी भी इम्युनोडिफीसिअन्सी की स्थिति केवल पाइलोनफ्राइटिस के शुरुआती विकास में योगदान करती है।
समय में, संक्रमण की अनुपचारित माध्यमिक foci प्रतिरक्षा प्रणाली के कमजोर होने और बच्चे के पूरे शरीर में रोगजनक सूक्ष्मजीवों के प्रसार के लिए प्रेरित करती है।
- दर्दनाक चोट। काठ का क्षेत्र को प्रभावित करने से गुर्दे के ऊतकों को नुकसान हो सकता है, जो अंततः क्रॉनिक निरर्थक पाइलोनफ्राइटिस के विकास में योगदान देता है। ऊंचाई से पीठ पर गिरने और विभिन्न कार दुर्घटनाएं भी क्रोनिक किडनी रोग का कारण हो सकती हैं।
- गंभीर हाइपोथर्मिया। ठंडे तापमान के संपर्क में आने से किडनी सहित पूरे बच्चों के शरीर पर नकारात्मक प्रभाव पड़ता है। ठंड रक्त वाहिकाओं के एक स्पष्ट ऐंठन का कारण बनता है जो गुर्दे के ऊतकों को खिलाती हैं। कुछ समय बाद, यह श्रोणि में सूजन के विकास की ओर जाता है, जो भविष्य में पाइलोनफ्राइटिस के विकास का पहला संकेत है।
- Dysbacteriosis। डिस्बैक्टीरियोसिस - आंत्र का एक कार्यात्मक उल्लंघन। अक्सर यह एक बच्चे द्वारा संक्रमित संक्रामक बीमारी के बाद विकसित होता है। बिगड़ा आंत्र समारोह जहरीले चयापचय उत्पादों के संचय में योगदान देता है, जिससे गुर्दे में असंतुलन होता है।
- स्त्री रोग (लड़कियों में)। मादा मूत्र और प्रजनन प्रणाली की ख़ासियत संक्रमण के एक आसान तरीके का कारण बनती है। जननांग अंगों के रोगों वाले शिशुओं, आंकड़ों के अनुसार, क्रोनिक पाइलोनफ्राइटिस तीन बार अधिक मिलता है।
वर्गीकरण
वर्तमान में, डॉक्टर रोगों के कई नोसोलॉजिकल समूहों को भेद करते हैं। इस पृथक्करण को रोग के कारणों के साथ-साथ प्रतिकूल लक्षणों के उद्भव और संरक्षण के समय को ध्यान में रखते हुए किया जाता है।
पायलोनेफ्राइटिस के निम्नलिखित नैदानिक प्रकारों के पाठ्यक्रम की अवधि:
- तीव्र। मेरे जीवन में पहली बार एक्यूट पाइलोनफ्राइटिस दर्ज किया गया है। रोग के उज्ज्वल प्रतिकूल लक्षणों की उपस्थिति द्वारा विशेषता। गलत उपचार और देर से निदान के साथ, प्रक्रिया पुरानी हो सकती है।
- जीर्ण। क्रोनिक पाइलोनफ्राइटिस लंबे समय तक विकास की विशेषता है। निदान उन शिशुओं में स्थापित किया जाता है जिनके 12 महीने तक असामान्य मूत्र परीक्षण और / या नैदानिक लक्षण होते हैं। इस बीमारी में एक लहर जैसा कोर्स होता है: छूट की अवधि एक्सस्सर द्वारा बदल दी जाती है। प्रतिकूल लक्षणों को खत्म करने के लिए एक व्यापक उपचार की नियुक्ति की आवश्यकता होती है।
कुछ विशेषज्ञ इस बीमारी के अन्य वर्गीकरणों का भी उपयोग करते हैं। तो, मज़बूती से पहचाने जाने वाले कारणों की अनुपस्थिति में, जो बीमारी के विकास को बढ़ावा देगा, वे प्राथमिक पाइलोनफ्राइटिस की बात करते हैं।
माध्यमिक पाइलोनफ्राइटिस बीमारी का सबसे आम रूप है।
इस मामले में, डॉक्टर उस कारण को सटीक रूप से निर्धारित कर सकते हैं, जिसने बच्चे में बीमारी के विकास में योगदान दिया।
यूरोलॉजिस्ट पाइलोनफ्राइटिस के नैदानिक रूपों का एक और विभाजन प्रदान करते हैं - मूत्र के प्रवाह में शारीरिक बाधा की उपस्थिति से। इस वर्गीकरण को देखते हुए, रोग प्रतिरोधी और गैर-अवरोधक हो सकता है।
मूत्र (रुकावट) के बहिर्वाह के लिए किसी भी शारीरिक बाधा की उपस्थिति रोग के एक माध्यमिक अवरोधक रूप के विकास की ओर ले जाती है। अक्सर यह स्थिति गुर्दे या मूत्र पथ के विकास में विभिन्न जन्मजात असामान्यताओं के साथ होती है।
माध्यमिक गैर-अवरोधक पाइलोनफ्राइटिस विभिन्न चयापचय विकृति (रोग संबंधी विकारों) की पृष्ठभूमि के खिलाफ होता है, इम्यूनोडिफ़िशिएंसी राज्यों के साथ-साथ चिह्नित हृदय संबंधी विकारों के साथ होता है।
यह ध्यान रखना महत्वपूर्ण है कि प्राथमिक पायलोनेफ्राइटिस आम नहीं है। आंकड़ों के अनुसार, यह केवल 10-12% मामलों में दर्ज किया जाता है।
हर साल किडनी की घटना की संरचना में, प्राथमिक पाइलोनेफ्राइटिस का अनुपात कम हो जाता है। यह नैदानिक प्रयोगशाला आधार में सुधार और नए नैदानिक तरीकों के विकास के कारण है जो बच्चों में गुर्दे की विकृति के सबसे अलग रूपों के कारणों को स्थापित करने में मदद करते हैं।
क्रोनिक पाइलोनफ्राइटिस के दौरान, डॉक्टर लगातार कई चरणों में अंतर करते हैं:
- सक्रिय प्रक्रिया कालक्रम;
- मूत्र परीक्षणों में लगातार परिवर्तन;
- नैदानिक और प्रयोगशाला में संक्रमण और समय-समय पर संक्रमण।
लंबे समय तक भड़काऊ प्रक्रिया गुर्दे और मूत्र पथ में विभिन्न संरचनात्मक परिवर्तनों की ओर ले जाती है। तो, संयोजी द्वारा गुर्दे के ऊतकों को प्रतिस्थापित किया जाना शुरू हो जाता है। यह रोग की जटिलताओं के विकास और यहां तक कि गुर्दे की विफलता के संभावित गठन में योगदान देता है।
लक्षण
बीमारी अलग है। कुछ मामलों में, यह स्वयं प्रकट नहीं हो सकता है। रोग के इस पाठ्यक्रम को अव्यक्त या छिपा हुआ कहा जाता है।
निदान की स्थापना और इस स्थिति में बीमारी की पहचान करना केवल यूरिनलिसिस और किडनी के एक अल्ट्रासाउंड के नियंत्रण से संभव है।
अव्यक्त पायलोनेफ्राइटिस बाल चिकित्सा अभ्यास में अक्सर होता है।
तीव्र पाइलोनफ्राइटिस या क्रोनिक का अतिसार विभिन्न प्रतिकूल लक्षणों की उपस्थिति के साथ है। उनकी गंभीरता अलग हो सकती है। यह सीधे शिशु की प्रारंभिक अवस्था पर निर्भर करता है, साथ ही साथ सहवर्ती रोगों की उपस्थिति पर भी निर्भर करता है।
इम्यूनोडिफ़िशिएंसी के लक्षण वाले बच्चों में, रोग खुद को सबसे स्पष्ट रूप से प्रकट करता है।
निम्नलिखित लक्षण रोग के तीव्र पाठ्यक्रम की विशेषता हैं:
- शरीर का तापमान बढ़ जाना। ज्यादातर मामलों में, इसका मूल्य 38-39.5 डिग्री तक पहुंच जाता है। आमतौर पर, तापमान एक सप्ताह तक रहता है, और फिर उपचार के साथ धीरे-धीरे कम हो जाता है। बेड रेस्ट और एंटीपीयरेटिक्स के उपयोग से शरीर की सामान्य स्थिति में सुधार और बच्चे की भलाई को सामान्य करने में मदद मिलती है।
- काठ का क्षेत्र में दर्द। यह हमेशा नहीं होता है। एक तरफा प्रक्रिया में, दर्द केवल प्रभावित पक्ष पर दिखाई देता है। द्विपक्षीय पाइलोनफ्राइटिस पीठ के निचले हिस्से में दर्द के प्रसार के साथ है। लम्बर स्पाइन को टैप करके लक्षण बढ़ जाता है।
- नशा। बहुत स्पष्ट हो सकता है। उच्च शरीर के तापमान की पृष्ठभूमि के खिलाफ, बच्चे को ठंड लगना, हिलाना और बुखार होता है। बच्चा कम खाता है, पालना में अधिक समय बिताने की कोशिश कर रहा है। आपके बच्चे की भूख कम हो जाती है, और नींद परेशान हो सकती है।
- बिगड़ा हुआ पेशाब आमतौर पर बच्चे को पेशाब करने के लिए एक उभार महसूस होता है। मूत्र के अंशों को कुछ मात्रा में कम किया जा सकता है। प्रति दिन निकाले गए द्रव की कुल मात्रा कम हो जाती है, लेकिन केवल थोड़ा ही। कुछ मामलों में, सिस्टिटिस की उपस्थिति में, बच्चे को पेशाब के दौरान जलन या खराश का भी अनुभव होता है।
- त्वचा का मलिनकिरण। क्रोनिक पाइलोनफ्राइटिस, विशेष रूप से अक्सर होने वाली एक्जिमा के साथ होता है, इस तथ्य की ओर जाता है कि बच्चे की त्वचा स्पर्श करने के लिए पीला और शुष्क हो जाती है। आंखों के नीचे का क्षेत्र आमतौर पर एक नीले रंग का हो जाता है। बच्चे को एक दर्दनाक और क्षीण उपस्थिति है।
- शोफ की उपस्थिति। आमतौर पर वे चेहरे पर और विशेष रूप से पलकों में स्थित होते हैं। क्रोनिक पाइलोनफ्राइटिस, एक स्पष्ट नेफ्रोटिक (एडेमेटस) सिंड्रोम के साथ होता है, जो एक बच्चे में फुफ्फुसीयता और पेस्टोसिटी का विकास करता है। पीली त्वचा पर जो नसें सूक्ष्म रूप से स्थित होती हैं उन पर अच्छी तरह से नजर डाली जाती है।
- मूत्र की गंध बदलना। यह संकेत अक्सर नवजात शिशुओं और शिशुओं के माता-पिता द्वारा प्रकट किया जाता है। ममियों, बर्तन से बच्चे के मूत्र को सूखा, ध्यान दें कि यह मैला हो जाता है और एक अप्रिय खट्टा गंध है। निलंबन और सफेद तलछट की उपस्थिति, सबसे अधिक संभावना है, मूत्र में विभिन्न लवणों के क्रिस्टल की उपस्थिति में भी इंगित करता है।
- रक्तचाप बढ़ जाता है। आमतौर पर यह संकेत लंबे समय तक क्रोनिक पाइलोनफ्राइटिस वाले बच्चों में दिखाई देता है। बिगड़ा हुआ मूत्र उत्सर्जन शरीर के अंदर तरल पदार्थ के संचय की ओर जाता है, जो हेमोडायनामिक्स में परिवर्तन में योगदान देता है। अंततः, इससे बच्चे को लगातार रक्तचाप बढ़ जाता है। एक नियम के रूप में, डॉक्टर किशोरावस्था में ही बच्चों में इस लक्षण का पता लगा लेते हैं।
- व्यवहार में परिवर्तन। पाइलोनफ्राइटिस के तेज होने के दौरान, बच्चा अधिक शालीन, नर्वस हो जाता है। स्कूली बच्चों के पास बीमारी का एक अव्यक्त पाठ्यक्रम स्कूल में खराब है और बड़ी मात्रा में शैक्षिक सामग्री में महारत हासिल करने के साथ समस्याओं का अनुभव कर सकते हैं। एक बीमार बच्चे को कठिन कार्यों को ध्यान केंद्रित करने और करने के लिए बहुत कठिन होता है जो कि मानसिक तनाव में वृद्धि की आवश्यकता होती है।
निदान
बीमारी की पहचान जल्द से जल्द होनी चाहिए। बहुत पहले लक्षण जो दिखाई देते हैं, उन्हें माता-पिता को सतर्क करना चाहिए और उन्हें सलाह के लिए एक विशेषज्ञ से परामर्श करने के लिए प्रेरित करना चाहिए।
ज्यादातर मामलों में, तीव्र पाइलोनेफ्राइटिस का इलाज नहीं किया जाता है। रोग के प्रतिरोधी रूपों का इलाज बहुत कठिन है।
शिशु में बीमारी के पहले लक्षणों की पहचान करते समय, बाल रोग विशेषज्ञ से संपर्क करना बेहतर होता है। इस विशेषज्ञ के पास गुर्दे और मूत्र पथ के विभिन्न रोगों के उपचार में सभी आवश्यक ज्ञान और अनुभव हैं।
पहले, डॉक्टर बच्चे की जांच करेंगे और बच्चे को परीक्षाओं की पूरी आवश्यक सीमा निर्धारित करेंगे। सही निदान स्थापित करने के लिए प्रयोगशाला परीक्षणों और वाद्य अध्ययनों की आवश्यकता होती है। पाइलोनफ्राइटिस के विभिन्न नैदानिक रूपों के निदान के लिए बुनियादी परीक्षणों को एक पूर्ण रक्त और मूत्र परीक्षण माना जाता है।
रोग के संक्रामक वेरिएंट बड़ी संख्या में ल्यूकोसाइट्स की उपस्थिति के साथ होते हैं और ल्यूकोसाइट फार्मूले में चिह्नित परिवर्तन होते हैं। यह न्युट्रोफिल, लिम्फोसाइट्स और मोनोसाइट्स की संख्या को बदलता है, जो तीव्र चरण में विभिन्न संक्रमणों के बच्चों के शरीर में उपस्थिति का संकेत देता है। त्वरित ESR बार-बार भड़काऊ प्रक्रिया की गंभीरता को इंगित करता है।
किडनी की किसी भी बीमारी के लिए यूरिनलिसिस एक अनिवार्य परीक्षण है। और मूत्र पथ, पाइलोनफ्राइटिस सहित। सूजन ल्यूकोसाइट्स की संख्या में वृद्धि, रंग में बदलाव और कुछ मामलों में, मूत्र घनत्व से प्रकट होती है।
पाइलोनफ्राइटिस के संक्रामक रूपों के मामले में रोग के प्रेरक एजेंट को स्पष्ट करने के लिए, डॉक्टर एक अतिरिक्त प्रयोगशाला परीक्षण, बेकवी का उपयोग करते हैं। वह न केवल संक्रामक पाइलोनफ्राइटिस के कारण और प्रेरक एजेंट की पहचान करने में सक्षम होगा, बल्कि यह भी स्पष्टीकरण देगा कि यह किस एंटीबायोटिक दवाओं के प्रति संवेदनशील है। चिकित्सा की इष्टतम रणनीति का चयन करने के लिए ऐसा परीक्षण अनिवार्य है।
बाल रोग विशेषज्ञ यूरोलॉजिस्ट एक गुर्दा और मूत्र पथ के अल्ट्रासाउंड का आदेश भी दे सकते हैं। यह विधि आपको गुर्दे की संरचना के विभिन्न संरचनात्मक असामान्यताओं और विकृति की पहचान करने की अनुमति देती है, जिससे मूत्र के विभिन्न उल्लंघन होते हैं।
रीनल अल्ट्रासाउंड एक अनिवार्य परीक्षा है। अवरोधक पायलोनेफ्राइटिस के साथ। विधि सुरक्षित है और इसका उपयोग सबसे छोटे रोगियों में भी किया जा सकता है। इसके अलावा, गुर्दे का अल्ट्रासाउंड शिशुओं में गुर्दे की बीमारियों के विकास के लिए जोखिम कारकों के साथ किया जाता है।
बड़े बच्चों में, गुर्दे की कार्यात्मक क्षमता निर्धारित करने के लिए एक विशेष एक्स-रे परीक्षा, यूरोग्राफी की जाती है। इसके लिए, नस के माध्यम से एक विशेष पदार्थ पेश किया जाता है - यूरोकंट्रास्ट। यह बच्चे के गुर्दे के ऊतक और मूत्र अंगों में चुनिंदा रूप से प्रवेश करता है और उन्हें दाग देता है।
प्रक्रिया के दौरान, कई एक्स-रे लिए जाते हैं जो वर्णनात्मक रूप देते हैं कि गुर्दे कैसे बनते हैं और मूत्र को निष्कासित करते हैं। अध्ययन में कई contraindications हैं और केवल उपस्थित मूत्र रोग विशेषज्ञ द्वारा नियुक्त किया जाता है।
कुछ देशों में, डॉक्टर रेडियोसोटोप पुनर्वसन की विधि का उपयोग करते हैं। इसमें एक विशेष रेडियो पदार्थ की शुरूआत होती है, जो गुर्दे के ऊतकों में चुनिंदा रूप से प्रवेश करता है। आमतौर पर इस पद्धति का उपयोग एकतरफा विकृति की पहचान करने के लिए किया जाता है।
हमारे देश में, एक स्पष्ट विकिरण भार सहित इस पद्धति की बड़ी संख्या के कारण, इस अध्ययन को व्यापक रूप से वितरित नहीं किया गया है।
सही निदान के लिए कई नैदानिक परीक्षणों की आवश्यकता होती है। पुरानी पाइलोनफ्राइटिस की उपस्थिति के बारे में सटीक रूप से बोलने के लिए, लंबे समय तक बीमारी के नैदानिक और / या प्रयोगशाला संकेतों का पता लगाने की आवश्यकता होती है।
केवल एक सामान्य मूत्र विश्लेषण के अनुसार एक बच्चे में क्रोनिक पाइलोनफ्राइटिस की उपस्थिति के बारे में बोलना संभव नहीं है।
रोग के विकास के दौरान विश्लेषण में परिवर्तन के लिए डॉक्टरों द्वारा अनिवार्य निगरानी की आवश्यकता होती है। शिशु की स्थिति के लिए उचित और चौकस रवैया भविष्य में कई नकारात्मक जटिलताओं और बीमारी के परिणामों को रोकने में मदद करेगा।
जटिलताओं
पाइलोनफ्राइटिस का अव्यक्त पाठ्यक्रम दीर्घकालिक प्रभावों का खतरनाक विकास है। रोग के प्रारंभिक चरण में उन्हें नोटिस करना असंभव है। आमतौर पर, उन्हें बनाने के लिए पर्याप्त समय की आवश्यकता होती है। तीव्र पायलोनेफ्राइटिस की जटिलता प्रक्रिया का कालक्रम है, और जीर्ण रूप में इसका संक्रमण है। जटिल विकल्प बहुत कठिन हैं। आमतौर पर उनका उपचार एक अस्पताल में किया जाता है।
ठीक से चयनित उपचार आहार के साथ प्येलोोनफ्राइटिस का काफी अनुकूल रोग का निदान है। रोग की जटिलताओं केवल 5-10% शिशुओं में पाई जाती हैं। उनमें से सबसे खतरनाक गुर्दे की विफलता का गठन है। यह रोग स्थिति उन सभी बुनियादी कार्यों के उल्लंघन की विशेषता है जो सामान्य रूप से गुर्दे को बाहर निकालते हैं।
बिगड़ा हुआ मूत्र उत्सर्जन बच्चों के शरीर को जहर देने वाले चयापचय उत्पादों के अत्यधिक संचय की ओर जाता है। गुर्दे की विफलता के प्रारंभिक चरणों में दवाओं के उपयोग के साथ रूढ़िवादी रूप से व्यवहार किया जाता है। लंबे समय तक, वर्तमान स्थिति में पहले से ही विशेष उपचार की आवश्यकता होती है - हेमोडायलिसिस।
पुरुलेंट सूजन द्वारा संक्रामक पाइलोनफ्राइटिस को जटिल किया जा सकता है। यह इस तथ्य की ओर जाता है कि गुर्दे पर एक फोड़ा दिखाई देता है।
इस रोग की स्थिति का खतरा यह है कि एक शुद्ध द्रव्यमान अचानक उदर गुहा में मवाद की समाप्ति के साथ फट सकता है। इससे बैक्टीरिया सेप्सिस का विकास होता है। इस तरह की आपात स्थिति में बच्चे को तुरंत अस्पताल में भर्ती करने की आवश्यकता होती है। वृक्क फोड़े का उपचार शल्य चिकित्सा द्वारा किया जाता है।
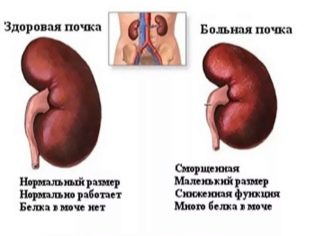
पाइलोनेफ्राइटिस के देर के चरण मूत्र अंगों की संरचना के चिह्नित विकारों के साथ होते हैं। यह इस तथ्य की ओर जाता है कि गुर्दे सिकुड़ते और सिकुड़ते हैं।
संरचना में ऐसा परिवर्तन शरीर के काम में उल्लंघन में भी योगदान देता है। रक्त चयापचय के अपशिष्ट उत्पादों की एक बड़ी मात्रा को जमा करता है, जो मूत्रवर्धक नशे की स्थिति की ओर जाता है। सिकुड़ी हुई किडनी (नेफ्रोस्क्लेरोसिस) का उपचार एक नेफ्रोलॉजिस्ट द्वारा किया जाता है।
इलाज
सभी प्रकार के पाइलोनफ्राइटिस के प्रतिकूल लक्षणों को खत्म करने के लिए चिकित्सीय उपायों के एक पूरे परिसर की नियुक्ति की आवश्यकता होती है। वे शामिल हैं:
- परहेज़;
- सही दैनिक दिनचर्या;
- ड्रग थेरेपी;
- urosepticheskim कार्रवाई के साथ विशेष जड़ी बूटियों की नियुक्ति;
- रोग के निवारण की अवधि में स्पा उपचार।
एक बच्चे के लिए सही उपचार रणनीति चुनने के लिए, एक डॉक्टर को निरीक्षण करना चाहिए। ऑब्स्ट्रक्टिव पाइलोनफ्राइटिस ऑपरेटिंग यूरोलॉजिस्ट के संदर्भ में कारण है। इस स्थिति में, सर्जरी की आवश्यकता हो सकती है।
कम उम्र के बच्चे आमतौर पर सर्जरी से नहीं गुजरते हैं, लेकिन उन्हें रूढ़िवादी उपचार निर्धारित किया जाता है। डॉक्टर केवल तभी ऑपरेशन करने का सहारा लेते हैं जब दवाओं के साथ पिछला उपचार प्रभावी नहीं था, या यदि बच्चे ने गुर्दे की संरचना में शारीरिक दोषों का उच्चारण किया है।
चिकित्सा की अवधि अलग हो सकती है। एक्यूट पाइलोनफ्राइटिस का इलाज आमतौर पर 10-14 दिनों के लिए किया जाता है। जीर्ण रूप के उत्थान की अवधि की भविष्यवाणी करना असंभव है।
कुछ मामलों में, प्रतिकूल लक्षण उनकी पहली उपस्थिति के एक सप्ताह के बाद गायब हो जाते हैं, या वे लगभग एक महीने में विकसित हो सकते हैं। कमजोर बच्चों में, क्रोनिक पाइलोनफ्राइटिस का प्रसार आमतौर पर लंबे समय तक रहता है।
उपचार की रणनीति का विकल्प रोग के कारण पर भी निर्भर करता है।
अगर पाइलोनफ्राइटिस किसी भी संक्रमण की पृष्ठभूमि के खिलाफ हुआ है, तो प्रतिकूल लक्षणों के उन्मूलन के लिए जीवाणुरोधी और एंटीवायरल दवाओं के अनिवार्य नुस्खे की आवश्यकता होती है।
बहुत छोटे बच्चों में ऑब्सट्रक्टिव पाइलोनफ्राइटिस के उपचार के लिए, रोगसूचक एजेंटों का उपयोग किया जाता है, जिसका उद्देश्य मूत्र उत्सर्जन में सुधार करना और गुर्दे के इष्टतम कामकाज को सामान्य करना है।
माध्यमिक गैर-संक्रामक पाइलोनफ्राइटिस का इलाज हर्बल दवा की मदद से तीव्र अवधि में किया जाता है, और उपचार के दौरान सेनेटोरियम-और-स्पा उपचार के माध्यम से।
उत्सर्जन प्रणाली और गुर्दे के क्रॉनिक पैथोलॉजी वाले बच्चों को निश्चित रूप से एक सेनेटोरियम में वार्षिक चिकित्सा से गुजरना चाहिए। उपचार के दौरान वाउचर की अवधि 14-21 दिन होनी चाहिए। आमतौर पर यह समय उन सभी प्रक्रियाओं को पूरा करने के लिए पर्याप्त होता है जो बच्चे को उसके गुर्दे के प्रदर्शन को बेहतर बनाने के लिए सौंपी जाती हैं।
डॉक्टर वर्ष में कम से कम एक बार युवा रोगियों के लिए स्पा उपचार लेने की सलाह देते हैं, और यदि संभव हो तो अधिक बार।
सेनेटोरियम में चिकित्सा के बाद, बच्चे के गुर्दे के प्रदर्शन में सुधार होता है, पेशाब सामान्य हो जाता है। मूत्र के सामान्य विश्लेषण में, ल्यूकोसाइट्स की कुल संख्या घट जाती है और विभिन्न नमक क्रिस्टल अनुपस्थित होते हैं।
दुर्भाग्य से, इस तरह के उपचार का प्रभाव स्थिर नहीं है। आमतौर पर, सुधार 6-8 महीनों तक रहता है, जिसके बाद गुर्दे का प्रदर्शन धीरे-धीरे कम होने लगता है। उपचार के प्राप्त परिणाम को संरक्षित करने के लिए, इसके नियमित पुनरावृत्ति की आवश्यकता होती है।
भोजन
पायलोनेफ्राइटिस से पीड़ित बच्चों के लिए चिकित्सा पोषण अलग होना चाहिए। बीमारी की ऊंचाई के दौरान, उन्हें हल्के दूधिया-वनस्पति आहार की सिफारिश की जाती है।
इस समय बच्चे के आहार से सभी खाद्य पदार्थों को पचाने के लिए कठिन हैविशेष रूप से उन जानवरों की उत्पत्ति।
आहार में मुख्य जोर प्रोटीन के आसानी से पचने वाले स्रोतों पर बनाया जाना चाहिए: दूध और डेयरी उत्पाद, सफेद मछली, दुबला चिकन और टर्की। भोजन में से प्रत्येक को वनस्पति उत्पादों के साथ पूरक किया जाना चाहिए: फल और सब्जियां।
प्रति दिन प्रोटीन की आवश्यकता बच्चे के वजन के 1.5-2 ग्राम / किलोग्राम से होती है। रोग की तीव्र अवधि में अतिरिक्त दर इसके लायक नहीं है, क्योंकि यह गुर्दे पर अत्यधिक भार में योगदान देता है।
दैनिक नमक का सेवन सीमित है। शिशु के दिन तीन ग्राम से अधिक का उपयोग करने के लिए पर्याप्त है - एक चम्मच से कम। टेबल नमक के दुरुपयोग से चेहरे पर शोफ की उपस्थिति या मजबूत हो सकती है।
पेयलोनफ्राइटिस के उपचार में पेय पीना बहुत महत्वपूर्ण भूमिका निभाता है। अतिरिक्त सूजन और अच्छी किडनी नहीं होने के लिए, बच्चे के लिए अपने दैनिक तरल पदार्थ का सेवन करना पर्याप्त है। यह मान बच्चे की उम्र से निर्धारित होता है।
औसतन, स्कूली बच्चों और किशोरों को प्रति दिन लगभग 1-1.5 लीटर तरल पदार्थ पीना चाहिए। विभिन्न बेरी फल पेय और कॉम्पोट पेय के रूप में परिपूर्ण हैं।
पाइलोनफ्राइटिस के उपचार के दौरान, चिकित्सीय आहार कुछ हद तक बदल जाता है। पीने की व्यवस्था भी बनी हुई है, लेकिन बच्चे के आहार में सामान्य खाद्य पदार्थों की एक बड़ी मात्रा को जोड़ा जाता है। बच्चे को सभी प्रकार के दुबले मांस, मुर्गी पालन, मछली, डेयरी उत्पाद देने की अनुमति है। विटामिन और खनिजों के प्राकृतिक स्रोतों के बच्चों के शरीर में प्रवेश के लिए ताजे फल और सब्जियों के दैनिक आहार में अनिवार्य समावेश की आवश्यकता होती है। मौसम के फलों को चुनने की कोशिश करें, उष्णकटिबंधीय फलों के साथ बच्चे के मेनू को अधिभार न डालें।
प्येलोोनफ्राइटिस के लक्षण वाले बच्चों और एडिमा के गठन की प्रवृत्ति को कम खाद्य पदार्थ खाने चाहिए, जिसमें सोडियम क्लोराइड या सोडियम क्लोराइड शामिल हो सकते हैं। ऐसे कई खाद्य पदार्थ हैं जिनमें बड़ी मात्रा में नमक होता है। इनमें शामिल हैं: विभिन्न सॉसेज और सॉसेज, मैरीनेटेड और डिब्बाबंद व्यंजन, तैयार सॉस और केचप, चिप्स और विभिन्न स्नैक्स, सूखे और नमकीन मछली। बच्चों के आहार में ये उत्पाद नहीं होने चाहिए। इस तरह के भोजन का बार-बार उपयोग न केवल क्रोनिक किडनी रोग की उपस्थिति में एडिमा की उपस्थिति में योगदान देता है, बल्कि गुर्दे के ऊतकों और अन्य आंतरिक अंगों में पत्थरों की उपस्थिति का कारण बन सकता है।
पाइलोनफ्राइटिस वाले बच्चे का पोषण संतुलित और विविध होना चाहिए।
उनके चिकित्सा आहार के केंद्र में विभिन्न अनाज और सब्जियां हैं जो बच्चों के शरीर को पर्याप्त ऊर्जा प्रदान करते हैं।
प्रतिरक्षा प्रणाली के अच्छे कामकाज के लिए, बच्चे को पर्याप्त मात्रा में प्रोटीन उत्पादों को प्राप्त करना चाहिए। उन्हें इसके विकास और पूर्ण विकास के लिए भी आवश्यक है। नियमित रूप से डाइटिंग करने से आपके बच्चे को किडनी के अच्छे काम को बनाए रखने में मदद मिलेगी और भविष्य में पुरानी पाइलोनफ्राइटिस की नई बीमारी से बचाव होगा।
uroseptiki
ड्रग्स जो उत्सर्जन प्रणाली के अंगों पर विरोधी भड़काऊ प्रभाव डालते हैं और पेशाब में सुधार को यूरोसैप्टिक्स कहा जाता है। वे रिलीज के विभिन्न रूपों में हो सकते हैं। ज्यादातर ये गोलियां या सिरप हैं, साथ ही साथ निलंबन भी।
उपस्थित चिकित्सक द्वारा ड्रग थेरेपी और दवाओं की खुराक का चयन किया जाता है। प्रत्येक साधन के लिए वहाँ मतभेद हैं जो बच्चों में उनके इच्छित उपयोग पर ध्यान देते हैं।
शिशुओं में पेशाब को सामान्य करने के लिए, निम्नलिखित यूरोसैप्टिक दवाओं का उपयोग किया जाता है:
- फ्लोरोक्विनोलोन एंटीबायोटिक्स। ये फंड विभिन्न मूत्र विकृति के उपचार के लिए सबसे अधिक निर्धारित हैं।
- दूसरी और तीसरी पीढ़ी के सेफलोस्पोरिन एंटीबायोटिक्स। दवाओं के इंजेक्शन के रूप में आप उन्हें गंभीर बीमारी में उपयोग करने की अनुमति देते हैं। वे संक्रामक संक्रामक एजेंटों के साथ संक्रामक पाइलोनफ्राइटिस के लिए निर्धारित हैं। स्टेफिलोकोसी और स्ट्रेप्टोकोकी पर उनका स्पष्ट प्रभाव है, साथ ही कुछ एनारोबिक सूक्ष्मजीव भी हैं।
- Sulfonamides। वर्तमान में, उनका उपयोग बहुत कम किया जाता है, क्योंकि ज्यादातर मामलों में, डॉक्टर अन्य समूहों से दवाओं को पसंद करते हैं।
- क्विनोलोन व्युत्पन्न: ऑक्सीओलिन एसिड, सिनॉक्सज़ीन। बच्चों के अभ्यास में व्यापक रूप से उपयोग नहीं किया जाता है। वर्तमान में बेहद कम उपयोग किया जाता है।
- विभिन्न नाइट्रोफुरन डेरिवेटिव्स: नाइट्रोफुरल, नाइट्रोफ्यूरेंटॉयल, निफूरटेल और अन्य। उम्र के हिसाब से नियुक्त। जटिल उपचार में उपयोग किया जाता है।
- वेजिटेबल यूरोसैप्टिक्स: लिंगोनबेरी पत्ती, क्रैनबेरी, लिंगोनबेरी, अजमोद, जुनिपर, जंगली दौनी, थाइम, टुटसन और अन्य।
पाइलोनेफ्राइटिस के उपचार के लिए यूरोजेप्टिस्की दवा का चयन - व्यक्तिगत है।
इन एजेंटों में से कई का चिकित्सीय प्रभाव मूत्र के पीएच मान पर निर्भर करता है। इस प्रकार, एक क्षारीय वातावरण में, एमिनोग्लाइकोसाइड और मैक्रोलाइड्स अधिकतम प्रभाव लाते हैं। मूत्र के alkalization और लागू दूध-वनस्पति आहार के लिए। यह एंटीबायोटिक दवाओं के प्रभाव को बढ़ाने में मदद करता है।
जीवाणुरोधी उपचार की अवधि कई कारकों पर निर्भर करती है: पाइलोनफ्राइटिस का नैदानिक रूप, बच्चे की उम्र, सहवर्ती रोगों की उपस्थिति और अंतर्निहित विकृति की गंभीरता।
दवाओं
द्वितीयक पायलोनेफ्राइटिस की औषधि चिकित्सा रोगसूचक है। दवाओं का चयन बच्चे में मौजूद प्रतिकूल लक्षणों की उपस्थिति को ध्यान में रखते हुए किया जाता है। उपचार की अवधि अलग हो सकती है। औसतन, ठीक से चयनित उपचार की पृष्ठभूमि के खिलाफ भलाई को बेहतर बनाने में 10-14 दिन लगते हैं।
यदि एक जीवाणु या वायरल संक्रमण बीमारी का कारण बन गया है, तो एंटीबायोटिक दवाओं या एंटीवायरल दवाओं को उपचार परिसर में शामिल किया जाना चाहिए। वर्तमान में, चिकित्सक कार्रवाई की एक विस्तृत स्पेक्ट्रम के साथ दवाओं को पसंद करते हैं। यह आपको रोगजनक सूक्ष्मजीवों के कई अलग-अलग समूहों पर काम करने की अनुमति देता है। क्रोनिक पाइलोनफ्राइटिस के तेज होने के लिए एंटीबायोटिक चिकित्सा की अवधि आमतौर पर 5-10 दिन होती है।
रोग का उपचार लगातार किया जाता है। पहले, सिंथेटिक उत्पत्ति के यूरोसैप्टिक्स और एंटीबायोटिक्स निर्धारित हैं, और फिर अंतिम विमोचन के लिए फाइटोथेरेपी। यह आमतौर पर कई हफ्तों तक फैला रहता है। पूरे पाठ्यक्रम के दौरान, निर्धारित चिकित्सा की प्रभावशीलता पर नजर रखी जाती है। इस उद्देश्य के लिए, मूत्र परीक्षण और नियंत्रण Bacposev किया जाता है।
तीव्र पायलोनेफ्राइटिस के दौरान उच्च शरीर के तापमान पर विरोधी भड़काऊ और एंटीपीयरेटिक एजेंटों का उपयोग किया जाता है। बच्चों में, पेरासिटामोल-आधारित और इबुप्रोफेन-आधारित दवाओं का अधिक सामान्यतः उपयोग किया जाता है। इनकी नियुक्ति आयु दोषों में की जाती है।
सबफ़ब्राइल नंबरों को कम करने की आवश्यकता नहीं है, क्योंकि इससे प्रतिरक्षा प्रणाली कमजोर हो सकती है।
यदि बच्चे में बिगड़ा हुआ मूत्र प्रवाह है, तो नरम मूत्रवर्धक (मूत्रवर्धक) एजेंट निर्धारित हैं। इन दवाओं के आत्म-निर्धारण के साथ आपको बहुत सावधान रहने की आवश्यकता है! गुर्दे में शारीरिक विसंगतियों की उपस्थिति और मूत्र पथ के विभिन्न सख्त (लुमेन की पैथोलॉजिकल संकीर्णता) उनके स्वागत के लिए मतभेद हैं। मूत्रवर्धक का उपयोग करने से पहले, अपने चिकित्सक से परामर्श करना सुनिश्चित करें।
पाइलोनफ्राइटिस के जटिल उपचार में भी विभिन्न मल्टीविटामिन और एंटीऑक्सिडेंट कॉम्प्लेक्स हैं। उनके जैविक रूप से सक्रिय घटक बच्चे की प्रतिरक्षा को मजबूत करते हैं और उसे बीमारी से लड़ने की ताकत देते हैं। खाओ विटामिन दोनों रोग की तीव्र अवधि के दौरान होना चाहिए, और नए exacerbations की रोकथाम के लिए पाठ्यक्रम।
फ़ाइटोथेरेपी
हर्बल दवा पायलोनेफ्राइटिस का इलाज करने का एक शानदार तरीका है। यह विभिन्न औषधीय पौधों की मदद से किया जाता है, जिसमें एक स्पष्ट यूरोसैप्टिक प्रभाव होता है।
फाइटोथेरेप्यूटिक उपचार का एक कोर्स न केवल बिगड़ा हुआ पेशाब के प्रतिकूल लक्षणों को खत्म करने में मदद करता है, बल्कि गुर्दे के प्रदर्शन में भी सुधार करता है।
घरेलू उपयोग के लिए आप इसका उपयोग कर सकते हैं:
- लिंगरबेरी का पत्ता। शौचालय जाने पर पेशाब को बेहतर बनाने और व्यथा को खत्म करने में मदद करता है। क्रैनबेरी या लिंगोनबेरी पत्तियों से बने काढ़े का उपयोग, सूजन और पास्टोज़्नोस्ट को समाप्त करता है। उपचार का कोर्स आमतौर पर दैनिक सेवन के 2-3 सप्ताह है। शोरबा को दिन में 3-4 बार लागू करें।
- क्रेनबेरी। दुनिया भर में कई शताब्दियों के लिए इस अद्भुत बेरी के चिकित्सीय प्रभाव को जाना जाता है।क्रैनबेरी से बना कॉम्पोट या फलों का रस किडनी और मूत्र पथ के किसी भी भड़काऊ विकृति से निपटने में मदद करता है। इन लाभकारी जामुन में विटामिन सी की काफी बड़ी मात्रा होती है, जो एक प्राकृतिक एंटीऑक्सीडेंट है।
- भालू की पत्तियाँ। यह औषधीय पौधा मुख्य रूप से रूस के यूरोपीय भाग में बढ़ता है, साथ ही कुछ सीआईएस देशों में भी। बेयरबेरी में एक उल्लेखनीय विरोधी भड़काऊ, यूरोसैप्टिक कार्रवाई है। इस संयंत्र से तैयार किए गए काढ़े के उपयोग से गुर्दे के काम को सामान्य करने और पायलफ्राइटिस के प्रतिकूल लक्षणों को खत्म करने में मदद मिलती है।
- किडनी की चाय। इसमें औषधीय पौधों के विभिन्न संयोजन शामिल हैं, जिसमें यूरोसैप्टिक और विरोधी भड़काऊ प्रभाव हैं। रोग की अधिकता के बिना अवधि में नियुक्त किया गया है, और साथ ही बिगड़ा हुआ पेशाब में सुधार करने के लिए तीव्र अवधि में, साथ ही छूट की शर्तों को लंबा करना।
निवारण
गुर्दे की बीमारी को रोकना इलाज से ज्यादा आसान है। रोकथाम के उपलब्ध नियमों का पालन जीवन भर करना चाहिए।
उन बच्चों में निवारक उपायों के अनुपालन की निगरानी करना बहुत महत्वपूर्ण है जिनके गुर्दे और मूत्र पथ के रोगों के विकास के लिए विभिन्न जोखिम कारक हैं।
एक बच्चे में pyelonephritis की रोकथाम में शामिल हैं:
- संक्रमण के सभी foci के अनिवार्य पहचान और उपचार। बीमार दांत, ईएनटी अंगों की पुरानी बीमारियों, लड़कियों में स्त्रीरोग संबंधी विकृति का इलाज किया जाना चाहिए। पुरानी बीमारियों के लंबे समय तक कोर्स और उनके लगातार विस्तार पूरे शरीर में संक्रमण के प्रसार और पायलोनेफ्राइटिस के विकास के साथ सूजन प्रक्रिया में गुर्दे की भागीदारी में योगदान करते हैं।
- एक स्वस्थ जीवन शैली बनाए रखें। प्रतिरक्षा, पोषण और बेहतर रूप से चुनी गई शारीरिक गतिविधि को मजबूत करना प्रतिरक्षा प्रणाली के सक्रिय कार्य में योगदान देता है और भड़काऊ विकृति के विकास को रोकता है। पुनरावृत्ति करने के लिए, बच्चे को पूरी तरह से आराम करना चाहिए और पर्याप्त नींद लेनी चाहिए। शिशुओं में रात की नींद कम से कम 8 घंटे होनी चाहिए।
- नियमित निरीक्षण। यदि किसी बच्चे को जन्मजात या मूत्र पथ के जन्मजात विकास संबंधी विसंगतियां हैं, तो इसे बाल रोग विशेषज्ञ या नेफ्रोलॉजिस्ट पर देखा जाना चाहिए। इसलिए वर्ष में 1-2 बार किडनी को सामान्य रक्त और मूत्र परीक्षण किया जाता है ताकि रोग के पाठ्यक्रम की निगरानी की जा सके। संकेतों के अनुसार अल्ट्रासाउंड, साथ ही अन्य वाद्य परीक्षाओं का प्रदर्शन किया।
- उम्र के हिसाब से टीकाकरण। कई संक्रमण जो गुर्दे पर प्रभाव डालते हैं, टीकाकरण के दौरान रोका जा सकता है। टीकाकरण अनुसूची के पालन से गुर्दे की खतरनाक सूजन को रोका जा सकेगा।
- स्पा ट्रीटमेंट पास करना। यदि आपके बच्चे में जोखिम कारक हैं, तो सेनिटोरियम उपचार पुरानी पीयेलोनफ्राइटिस सहित खतरनाक बीमारियों के विकास को रोकने में मदद करेगा।
बच्चों में पाइलोनफ्राइटिस क्या है, इसके बारे में निम्नलिखित वीडियो देखें।