बच्चों में ट्रेकिटिस के लक्षण और उपचार
विभिन्न प्रकार के रोगों से बच्चों में खांसी का विकास हो सकता है, जिनमें से एक ट्रेकिटिस है। यह रोग शिशुओं में कैसे प्रकट होता है और यह कैसे खतरनाक हो सकता है, यह लेख बताएगा।
यह क्या है?
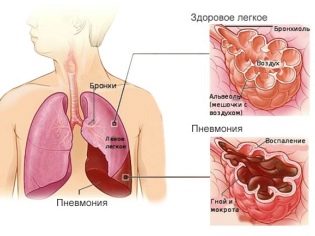
ट्रेकिआ के अंदर को कवर करने वाले श्लेष्म झिल्ली की सूजन को ट्रेकाइटिस कहा जाता है। यह विकृति काफी सामान्य है, खासकर शिशुओं में। एक बच्चा और एक वयस्क दोनों ट्रेकिटिस से बीमार हो सकते हैं। लड़के अक्सर लड़कियों की तरह पीड़ित होते हैं। किसी भी देश में रहने वाला बच्चा ट्रेकिटाइटिस से बीमार हो सकता है।
यह विकृति स्वतंत्र हो सकती है या ऊपरी श्वसन पथ के अन्य रोगों के साथ संयोजन में हो सकती है। बहुत बार, शिशुओं में एक ही समय में एक समान बीमारियों का "गुच्छा" होता है: ग्रसनीशोथ, लैरींगाइटिस और ट्रेकिटिस। एक विकृति दूसरे में गुजरती है, जो बच्चे के स्वास्थ्य और सामान्य स्थिति का महत्वपूर्ण उल्लंघन करती है।
ट्रेकिटिस की तीव्र अवधि की अवधि अलग हो सकती है। औसतन, यह 5-10 दिन है।
बीमारी की तीव्र अवधि के बाद, लंबे समय तक ठीक होने का समय होता है - स्वास्थ्य लाभ। यह रोग के अवशिष्ट लक्षणों की दृढ़ता से विशेषता है, जो धीरे-धीरे 1-2 सप्ताह से अधिक हो जाते हैं। वसूली की अवधि बहुत महत्वपूर्ण है। इस समय डॉक्टरों की सभी सिफारिशों का अनुपालन तीव्र प्रक्रिया के संक्रमण को एक पुरानी बीमारी में बदल देगा, और रोग के दीर्घकालिक प्रतिकूल प्रभाव के प्रकट होने की संभावना को भी कम करेगा।
शैक्षिक संस्थानों में भाग लेने वाले शिशुओं को संक्रामक ट्रेकिटिस से संक्रमित होने का उच्च जोखिम होता है। यह कारण है बीमार बच्चे से स्वस्थ व्यक्ति तक रोगजनकों के प्रसार की उच्च दर के साथ।
शुरुआती उम्र के शिशुओं, प्रतिरक्षा प्रणाली के अभी भी अपर्याप्त सक्रिय कार्य के कारण, बड़े बच्चों की तुलना में इस बीमारी के लिए अतिसंवेदनशील होते हैं।
नवजात शिशुओं में दुर्लभ ट्रेकिटिस होता है। यदि एक वर्षीय बच्चे को स्तनपान कराया जाता है, तो श्वसन विकृति के लिए विभिन्न संक्रमणों के साथ संक्रमण का खतरा छोटा है।
कारणों
बच्चों में श्वासनली में सूजन का विकास विभिन्न कारणों का कारण बनता है। वे अलगाव या एक साथ कार्य कर सकते हैं। कई कारण कारकों का संयुक्त प्रभाव इस तथ्य की ओर जाता है कि बच्चे को विभिन्न प्रकार के प्रतिकूल लक्षण हैं, जो उसके समग्र स्वास्थ्य के लिए बुरा है। निम्नलिखित कारणों से श्वासनली में सूजन के विकास में योगदान होता है:
- जीवाणु। बैक्टीरियल संक्रमण उन कारणों की सूची में सबसे ऊपर है जो श्वसन पथ के विभिन्न विकृति का कारण बनते हैं। वे बच्चों के अभ्यास में बहुत बार पाए जाते हैं। बैक्टीरियल ट्रेकाइटिस संक्रामक है। यह आसानी से एक बीमार बच्चे से स्वस्थ व्यक्ति को हवाई बूंदों द्वारा प्रेषित होता है।
- वायरस। वे बैक्टीरिया से थोड़ा कम ट्रेकिटिस के प्रेरक एजेंट हैं। इन्फ्लुएंजा और पैरेन्फ्लुएंजा वायरस, राइनो - और एडेनोवायरस, कॉक्सैसी और एपस्टीन - बर्र वायरस और कई अन्य रोग के विकास को जन्म दे सकते हैं। वायरल ट्रेकिटिस का कोर्स आमतौर पर बैक्टीरिया से आसान होता है। एक नियम के रूप में, ठीक से चयनित उपचार की पृष्ठभूमि पर सभी प्रतिकूल लक्षण 5-7 दिनों के लिए गुजरते हैं।
- एलर्जी संबंधी विकृति। वे एक वर्ष तक के बच्चों में खुद को प्रकट करते हैं। रोग के प्रतिकूल लक्षणों की उपस्थिति के लिए विभिन्न एलर्जी कारक उत्तेजक हो जाते हैं। वे एक लहर की तरह पाठ्यक्रम द्वारा विशेषता हैं: एक्ससेर्बेशन की अवधि स्थिर विचलन द्वारा प्रतिस्थापित की जाती है।हर बार बच्चों के शरीर में एलर्जी का प्रवेश बच्चे की सेहत के बिगड़ने और बीमारी की शुरुआत को उकसाता है।
- बहुत ठंडी हवा का साँस लेना। वायुमंडलीय अशुद्धियों और औद्योगिक कचरे का भी गला के नाजुक श्लेष्म झिल्ली पर प्रतिकूल और परेशान प्रभाव पड़ता है। आंकड़ों के अनुसार, 2-3 वर्ष की आयु के बच्चे इस बीमारी के सबसे अधिक लक्षण हैं। यह सुविधा स्थानीय प्रतिरक्षा के अपर्याप्त प्रभावी कार्य के कारण है।
- हाइपोथर्मिया। दोनों स्थानीय और सामान्य शीतलन रोग के विकास को जन्म दे सकते हैं। एक दुपट्टा और टोपी के बिना ठंड के मौसम में चलना या गर्मियों में पानी की अपर्याप्त अच्छी तरह से गर्म पानी में तैरना अक्सर बच्चों में श्वसन पथ में विकृति की उपस्थिति का कारण होता है।
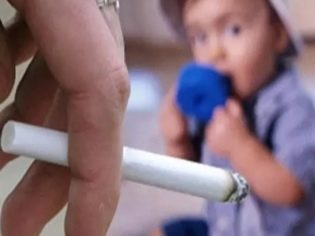
- एक उच्च स्मोक्ड कमरे में लंबे समय तक रहें। धूम्रपान के दौरान निकलने वाले विषाक्त पदार्थों के सबसे छोटे घटक, श्वासनली के श्लेष्म झिल्ली की कोशिकाओं पर नकारात्मक प्रभाव। एक बच्चे में बीमारी के विकास के लिए, यहां तक कि एक धुएँ के रंग के कमरे में भी कम समय के लिए पर्याप्त है। वयस्कों को याद रखना चाहिए कि उस कमरे में धूम्रपान करना जहां बच्चा स्थित है, किसी भी परिस्थिति में नहीं होना चाहिए!
- शुष्क हवा में सांस लेना। सामान्य सांस लेने के लिए शारीरिक माइक्रोकलाइमेट मापदंडों की आवश्यकता होती है। साँस की हवा को नुकसान नहीं पहुंचा और श्वसन पथ के नाजुक श्लेष्म झिल्ली को "खरोंच" करना, आपको बच्चों के कमरे में आर्द्रता की सावधानीपूर्वक निगरानी करनी चाहिए। बहुत शुष्क हवा के साँस लेना अक्सर श्वासनली की गंभीर जलन की ओर जाता है, जो अंततः ट्रेकिटिस के लक्षणों के विकास में योगदान देता है।
- इम्यून कमजोर होना। अक्सर बीमार और कमजोर बच्चे विभिन्न संक्रामक विकृति के लिए अधिक संवेदनशील होते हैं। यह प्रतिरक्षा में एक रोगात्मक कमी के कारण है।
इम्युनोडेफिशिएंसी की स्थिति वाले टॉडलर्स भी बढ़ते जोखिम में हैं। यदि बच्चे को सर्दी और संक्रामक बीमारियाँ साल में 5-6 बार से अधिक होती हैं, तो यह एक महत्वपूर्ण कारण है बच्चे का इम्यूनोलॉजिस्ट बनने का।
प्रकार
श्वासनली में भड़काऊ प्रक्रिया अवधि और तीव्रता में भिन्न हो सकती है। यह विभिन्न कारणों से होता है जो इसके विकास को जन्म देते हैं। तीव्र ट्रेकिटिस के बारे में कहते हैं, जब रोग जीवन में पहली बार बच्चे में दिखाई दिया। 90% से अधिक मामलों में, यह एक संक्रामक रूप है।
अक्सर, तीव्र ट्रेकिटिस शिशुओं और बच्चों में जीवन के पहले वर्षों में दर्ज किया जाता है।
बच्चों में श्वासनली की तीव्र सूजन का सबसे आम कारण वायरस है। बैक्टीरियल वनस्पतियों, जैसे स्ट्रेप्टोकोकी और स्टेफिलोकोसी, रोग के विकास को अधिक दुर्लभ रूप से आगे बढ़ाते हैं। अवायवीय सूक्ष्मजीव 5% से अधिक मामलों में ट्रेकिटिस का कारण बनते हैं। तीव्र प्रक्रिया को ट्रेकिआ के गंभीर एडिमा की उपस्थिति की विशेषता होती है, भड़काऊ प्रतिरक्षा कोशिकाओं के साथ इसकी घुसपैठ, साथ ही साथ पर्याप्त मात्रा में बलगम का गठन होता है। ये रूपात्मक विशेषताएं इस तथ्य की ओर ले जाती हैं कि बच्चे में रोग के नैदानिक लक्षण हैं।
ज्यादातर मामलों में पुरानी ट्रेकिटिस एक लगातार तीव्र चरण है। बाल चिकित्सा अभ्यास में, यह मुख्य रूप से उन शिशुओं में होता है जिनकी प्रतिरक्षा प्रणाली में असामान्यताएं होती हैं और आंतरिक अंगों की जटिल पुरानी बीमारियां होती हैं। किशोरावस्था में, पुरानी ट्रेकिटिस का विकास काफी प्रभावित करता है लंबे या एपिसोडिक धूम्रपान।
गंभीर फुफ्फुसीय विकृति विज्ञान और कार्डियोवास्कुलर सिस्टम के भीड़भाड़ रोगों वाले टॉडलर्स को श्वासनली विकृति के एक निरंतर, विकृत रूप के विकास का खतरा होता है। कुछ मामलों में, परानासाल साइनस की बीमारियों से क्रोनिक वैरिएंट का विकास होता है।
मॉर्फोलोगिक रूप से, जब इस प्रक्रिया का पालन किया जाता है, तो ट्रेकिआ के श्लेष्म झिल्ली पर हाइपरट्रॉफिक और एट्रोफिक दोनों परिवर्तन देखे जा सकते हैं। हाइपरट्रॉफी रक्त वाहिकाओं को बढ़ी हुई रक्त आपूर्ति और श्वसन वृक्ष के आंतरिक अस्तर की वृद्धि से प्रकट होती है।ये परिवर्तन एक बच्चे की उपस्थिति को भड़काते हैं बहुत बलगम के साथ खांसी। बलगम के निर्वहन की मात्रा भी स्पष्ट रूप से बढ़ जाती है।
जब शोष श्लेष्म झिल्ली अपना रंग बदलता है। वह धूसर हो जाती है, वह अस्वाभाविक चमक दिखाई देती है। म्यूकोसा काफ़ी पतले होते हैं और आसानी से खून बहा सकते हैं।
कुछ मामलों में, श्वासनली के आंतरिक उपकला अस्तर पर घने क्रस्ट दिखाई देते हैं। वे कफ को काफी बढ़ा देते हैं। वह अधिक प्रभावित और असहनीय हो जाता है।
लक्षण
संक्रामक ट्रेकिटिस के प्रतिकूल लक्षण तुरंत एक बच्चे में दिखाई नहीं देते हैं। रोग के नैदानिक संकेतों की शुरुआत से पहले, ऊष्मायन अवधि पहले गुजरती है। इसकी अवधि अलग हो सकती है।
ट्रेकिटिस के वायरल रूपों के लिए, ऊष्मायन अवधि आमतौर पर 2-5 दिन होती है। जीवाणु संक्रमण के प्रतिकूल लक्षण आमतौर पर 3-7 दिनों के बाद दिखाई देते हैं।
रोग निम्नलिखित लक्षणों के साथ है:
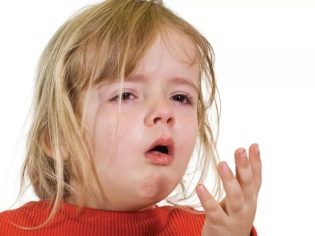
- खाँसी हैक। यह लक्षण ट्रेकाइटिस की बहुत विशेषता है। खांसी सूखी और गीली दोनों हो सकती है। वह दिन और रात दोनों समय बच्चे को लेकर चिंतित रहती है। खांसी की तीव्रता अलग हो सकती है और रोग के कारण पर निर्भर करती है।
- खांसी की दिक्कत। बलगम और थूक की एक बड़ी मात्रा की उपस्थिति इस तथ्य की ओर ले जाती है कि बच्चे को खांसी करना काफी मुश्किल है। खांसी के दौरे के दौरान, वह तनाव लेता है, उसका चेहरा लाल हो जाता है। कुछ शिशुओं के चेहरे पर आंसू होते हैं। यह दर्द की प्रतिक्रिया है, जो गंभीर खांसी होने पर होती है।
- छाती में दर्द। खांसी के दौरान दर्द सिंड्रोम स्पष्ट रूप से बढ़ जाता है। कुछ बच्चों को छाती में "भरा हुआ" महसूस होता है, जो उन्हें बहुत बाधा डालता है। यह स्थिति इस तथ्य को जन्म दे सकती है कि बच्चे की श्वास अधिक सतही हो जाती है, सहज रूप से, बच्चे को छाती को छोड़ना और श्वसन आंदोलनों के आयाम को सीमित करना शुरू होता है। अक्सर, यह लक्षण 5-12 वर्ष की आयु के बच्चों में मौजूद होता है।
- ऑरोफरीनक्स में दर्द। खांसने के बाद दिखाई देता है। भारी संख्या में मामलों में, तीव्र ट्रेकिटाइटिस ग्रसनीशोथ के साथ होता है, जो गले में लगातार दर्द में भी योगदान देता है। इससे भोजन को निगलने में कठिनाई होती है। ठोस भोजन जब निगलने से दर्द में उल्लेखनीय वृद्धि होती है।
- आवाज समय में परिवर्तन। आमतौर पर वह अधिक कर्कश हो जाता है। बच्चा शब्दों के उच्चारण के दौरान फहरा सकता है। शिशुओं में, यह लक्षण रोने के दौरान ही प्रकट होता है।
- थूक की उपस्थिति। ट्रेकिटिस के कुछ रूपों में, यह सुविधा अनुपस्थित हो सकती है। आमतौर पर थूक काफी मोटी होती है, इसे एक्सपेक्ट करना मुश्किल होता है। पैथोलॉजिकल स्राव की संख्या अलग हो सकती है: एक चम्मच से 50-100 मिलीलीटर प्रति दिन।
बलगम का रंग आमतौर पर भूरा या पीला होता है, इसमें खूनी धारियाँ हो सकती हैं।
- शरीर का तापमान बढ़ जाना। हल्के रोग के साथ सबफेब्रिलिटेट होता है। इस मामले में, शरीर का तापमान 37-37.5 डिग्री तक बढ़ जाता है। बीमारी के अधिक गंभीर रूप मलबे के मूल्यों के साथ होते हैं। जटिलताओं में शामिल होने पर, शरीर का तापमान 38 डिग्री से ऊपर हो जाता है।
- नशा। भड़काऊ संक्रामक प्रक्रिया के परिणामस्वरूप, बच्चों के शरीर में विषाक्त अपघटन उत्पादों की एक विस्तृत विविधता जमा होती है। आंतरिक वातावरण में उनका संचय निम्नलिखित नैदानिक संकेतों की उपस्थिति की ओर जाता है: एक मध्यम सिरदर्द की उपस्थिति, कमजोरी में वृद्धि, उदासीनता और मनोदशा में परिवर्तन।
- बच्चे के व्यवहार का उल्लंघन। रोग की तीव्र अवधि में, बच्चा अधिक सुस्त हो सकता है, वह अपने पसंदीदा खिलौनों के साथ खेल में रुचि खो देता है। एक हैकिंग खांसी बच्चों की नींद में काफी खलल डालती है। बच्चे को दिन के दौरान गंभीर नींद का अनुभव हो सकता है, और रात में लगभग कभी भी नींद नहीं आती है। भूख में कमी इस तथ्य की ओर ले जाती है कि बच्चे का वजन कम होना शुरू हो जाता है।
निदान
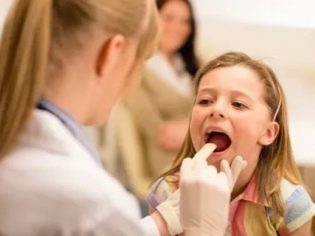
यदि बच्चे में ट्रेकिटिस के पहले लक्षण हैं - तो बच्चे को डॉक्टर को दिखाना सुनिश्चित करें।
यदि आपके पास शरीर का उच्च तापमान है, तो आपको स्वयं क्लिनिक में नहीं जाना चाहिए। इस मामले में, घर पर बाल रोग विशेषज्ञ को कॉल करना बेहतर है। चिकित्सक क्रंब की जांच करेगा और आवश्यक नैदानिक परीक्षा आयोजित करेगा। कुछ मामलों में, बाल रोग विशेषज्ञ बच्चे को परामर्श के लिए संदर्भित करेगा। को बच्चे ओटोलरींगोलॉजिस्ट।
एक एकल नैदानिक परीक्षा का सही निदान स्थापित करने के लिए पर्याप्त नहीं है। प्रेरक एजेंट स्थापित करने के लिए, अतिरिक्त प्रयोगशाला परीक्षणों की आवश्यकता होती है।
सभी बीमार बच्चों को एक सामान्य नैदानिक परीक्षण पास करना होगा। सामान्य तौर पर, संक्रामक ट्रेकिटिस में रक्त के विश्लेषण से ल्यूकोसाइट्स की संख्या बढ़ जाती है और ईएसआर में काफी तेजी आती है। ल्यूकोसाइट सूत्र में परिवर्तन से संकेत मिलता है कि बच्चों के शरीर में एक वायरल या जीवाणु संक्रमण है।
बीमारी के स्रोत को स्थापित करने से भी मदद मिलती है बैक्टीरियोलॉजिकल विश्लेषण। इस परीक्षा के लिए सामग्री श्वसन पथ से बलगम है। अध्ययन प्रयोगशाला स्थितियों में आयोजित किया जाता है। विश्लेषण का परिणाम एक विशिष्ट रोगज़नक़ की उपस्थिति को दर्शाता है।
यह प्रयोगशाला परीक्षण व्यापक रूप से वितरित किया जाता है और विभिन्न श्वसन विकृति की पहचान करने के लिए बाल चिकित्सा अभ्यास में सफलतापूर्वक उपयोग किया जाता है।
कुछ स्थितियों में, डॉक्टर अतिरिक्त रूप से लिखते हैं फेफड़ों का एक्स-रे। यह उस मामले में किया जाता है जब निमोनिया का संदेह होता है। यह फेफड़ों की विकृति गंभीर ट्रेकाइटिस में विकसित होती है और एक खतरनाक जटिलता हो सकती है।
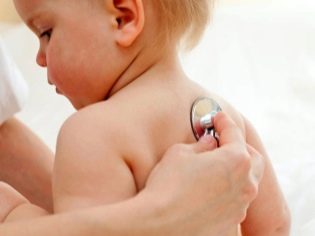
बहुत युवा रोगियों में रेडियोग्राफी नहीं की जाती है, क्योंकि अनुसंधान के इस तरीके में काफी उच्च विकिरण भार होता है। इस मामले में निमोनिया को बाहर करने के लिए, डॉक्टर एक सामान्य फोनेंडोस्कोप की मदद से छाती का गुदाभ्रमण करते हैं।
जटिलताओं
तीव्र प्रक्रिया की सबसे लगातार जटिलता इसके जीर्ण रूप में संक्रमण है। क्रोनाइजेशन मुख्य रूप से बल्कि कमजोर बच्चों में होता है। इम्यूनोडिफ़िशिएंसी राज्य भी प्रचलित रूप में तीव्र ट्रेकिटिस के संक्रमण में योगदान करते हैं। क्रॉनिक ट्रेसाइटिस एक बच्चे के लिए काफी थकावट भरा होता है और इसके लिए जटिल उपचार की आवश्यकता होती है।
निमोनिया सबसे खतरनाक जटिलताओं में से एक है। यह श्वासनली के माध्यम से श्वासनली से भड़काऊ प्रक्रिया के प्रसार के साथ विकसित होता है। फोड़े और सेप्सिस के विकास में प्युलुलेंट निमोनिया खतरनाक है। इस खतरनाक जटिलता का उपचार केवल एक अस्पताल में किया जाता है।
लंबे समय तक एलर्जी वाले ट्रेकिटिस का खतरा यह है कि इससे बच्चे को ब्रोन्कियल अस्थमा विकसित हो सकता है। विशेष रूप से एलर्जी बच्चों में वंशानुगत पूर्वाभास के साथ जोखिम अधिक है। लगातार सांस की विफलता की घटना के लिए एलर्जी ट्रेकिटिस का बार-बार सामना करना पड़ता है।
श्वासनली में पुरानी सूजन की पृष्ठभूमि के खिलाफ बच्चों के शरीर पर एलर्जी कारकों का प्रभाव ब्रोन्कियल रुकावट के लक्षण पैदा कर सकता है।
इलाज
घर पर ट्रेकाइटिस का इलाज संभव है। हालांकि, यह केवल उपस्थित चिकित्सक के अनिवार्य पर्यवेक्षण के साथ किया जाना चाहिए।
अनुचित तरीके से चुने गए उपचार के साथ बीमारी के हल्के रूप भी बच्चे को खतरनाक जटिलताओं का कारण बन सकते हैं।
ट्रेकिटिस थेरेपी की अवधि आमतौर पर 7-10 दिन होती है। कुछ मामलों में, उपचार अधिक लंबा हो सकता है।
उपचार आहार को व्यक्तिगत रूप से चुना जाता है। बच्चे की उम्र और आंतरिक अंगों के सहवर्ती क्रॉनिक पैथोलॉजी की उपस्थिति को ध्यान में रखते हुए। रोग के प्रतिकूल लक्षणों को खत्म करने के लिए विभिन्न दवाओं की एक पूरी श्रृंखला की नियुक्ति की आवश्यकता होती है।
हर्बल दवा भी बच्चे की भलाई में सुधार करने में मदद करती है, जो विशेष रूप से बहुत युवा रोगियों में प्रभावी है।
रोग के प्रतिकूल लक्षणों को समाप्त करने के लिए उपयोग किया जाता है:
- बिस्तर आराम के साथ अनुपालन। यदि बच्चे के शरीर का तापमान अधिक है, तो उसे बुखार और बुखार की पूरी अवधि के लिए बिस्तर पर होना चाहिए। यह सरल मजबूर उपाय भविष्य में खतरनाक जटिलताओं के विकास से बचने में मदद करेगा।
- पर्याप्त पीने का शासन। एक बच्चे के शरीर से बैक्टीरिया और वायरल विषाक्त पदार्थों को खत्म करने के लिए, आपको बहुत सारे तरल पदार्थ पीने की जरूरत है। साधारण डिटॉक्सीफाइंग एजेंट के रूप में साधारण उबला हुआ पानी उपयुक्त होगा। एक बीमार बच्चे को प्रति दिन कम से कम 1-1.5 लीटर पीना चाहिए। जामुन और फलों से बने पेय और कॉम्पोट्स भी एक उत्कृष्ट पेय विकल्प होंगे।
- डाइटिंग। बीमारी से लड़ने के लिए आवश्यक बलों की भरपाई करने के लिए, बच्चे को पर्याप्त मात्रा में महत्वपूर्ण पोषक तत्व प्राप्त करने चाहिए। बीमारी के दिनों में बच्चे के आहार की दैनिक कैलोरी सामग्री कुछ हद तक बढ़ाई जानी चाहिए। भोजन को सबसे कोमल तरीके से पकाया जाना चाहिए - उबालने, सेंकना या उबालने के लिए। सभी व्यंजनों को पर्याप्त रूप से कुचल दिया जाना चाहिए, ताकि निगलते समय दर्द को न बढ़ाया जाए।
- एंटीवायरल ड्रग्स। वे वायरल ट्रेकिटिस के लिए निर्धारित हैं। उनके उपयोग की अवधि 5-7 दिन है। उपस्थित चिकित्सक द्वारा खुराक और उपयोग की आवृत्ति को चुना जाता है। शिशुओं में एंटीवायरल दवाओं के उपयोग से माता-पिता की सकारात्मक प्रतिक्रिया होती है। वे ध्यान दें कि इन दवाओं को लेने से छोटे समय में बच्चे की भलाई में सुधार होता है।
- एंटीबायोटिक्स। ट्रेकाइटिस के जीवाणु रूपों के साथ नियुक्त किया गया। 7-10 दिनों के लिए छुट्टी दे दी। जीवाणुरोधी दवाओं की नियुक्ति में आवश्यक रूप से उनके कार्यों की प्रभावशीलता की निगरानी की गई। इसके लिए, बच्चे की समग्र भलाई और समग्र रक्त गणना में सुधार का मूल्यांकन किया जाता है।
- Antitussives। खांसी को खत्म करने और थूक के निर्वहन में सुधार करने में मदद करें। गोलियों, मीठे सिरप या साँस लेना के समाधान के रूप में छुट्टी दी जा सकती है। "साइनकोड", "लासोलवन", "गैडेलिक्स", "mukaltin»और अन्य दवाएं खाँसी की बाधा से निपटने और बच्चे की भलाई में सुधार करने में मदद करेंगी। जब ब्रोन्कियल रुकावट के लक्षण दिखाई देते हैं, तो विशेष ब्रोन्कोडायलेटर्स को छुट्टी दे दी जाती है, उदाहरण के लिए, "Flomax».
- एंटीपीयरेटिक और विरोधी भड़काऊ। 38 डिग्री से ऊपर शरीर के तापमान में वृद्धि के साथ उपयोग किया जाता है। बच्चों में, पेरासिटामोल-आधारित और इबुप्रोफेन-आधारित दवाओं का व्यापक रूप से उपयोग किया जाता है। उन्हें सबफ़िब्राइल तापमान पर भी प्रोफिलैक्सिस के लिए इस्तेमाल नहीं किया जाना चाहिए, क्योंकि इस तरह के उपयोग से रोग के पाठ्यक्रम में काफी वृद्धि हो सकती है और दुष्प्रभाव का खतरा बढ़ सकता है।
- साँस लेना। अपने चिकित्सक से पूर्व परामर्श के बाद ही आयोजित किया जाता है। बड़े बच्चों में, साँस लेने के लिए विभिन्न सुगंधित तेलों का उपयोग किया जा सकता है। एकल प्रक्रिया के लिए, इस उपकरण की कुछ बूंदें पर्याप्त हैं। देवदार, देवदार, पाइन और नीलगिरी के सुगंधित तेलों में उत्कृष्ट विरोधी भड़काऊ और इम्यूनोस्टिम्युलेटिंग क्रियाएं होती हैं।
- बच्चों के कमरे में नमी का सामान्यीकरण। बहुत शुष्क हवा का श्वासनली के श्लेष्म झिल्ली पर एक स्पष्ट अड़चन प्रभाव होता है। नर्सरी में इष्टतम आर्द्रता 55-60% होनी चाहिए। माइक्रॉक्लाइमेट मदद के प्रदर्शन को बेहतर बनाने के लिए विशेष उपकरणों - ह्यूमिडिफ़ायर। काम के दौरान वे पानी के सबसे छोटे हिस्सों को स्प्रे करते हैं जो कमरे में शुष्क हवा के अच्छे नमी को बढ़ावा देता है।
- इम्यूनोस्टिम्युलेटिंग थेरेपी। सख्त संकेतों के तहत आयोजित किया गया। इंटरफेरॉन तैयारी का प्रतिरक्षा प्रणाली पर एक स्पष्ट उत्तेजक प्रभाव पड़ता है। उनका उपयोग नाक की बूंदों या स्प्रे के रूप में, साथ ही अंतर्ग्रहण या इंजेक्शन के माध्यम से किया जा सकता है। एक इम्युनोस्टिम्युलेटिंग दवा की पसंद और इसके उपयोग की आवृत्ति को बाल रोग विशेषज्ञ या उपस्थित बाल रोग विशेषज्ञ द्वारा चुना जाता है।
- मल्टीविटामिन परिसरों। एक त्वरित वसूली के लिए, एक बच्चे को जैविक रूप से सक्रिय पदार्थों में एंटीऑक्सिडेंट की पर्याप्त आपूर्ति की आवश्यकता होती है।विटामिन ए, सी और ई से समृद्ध विटामिन कॉम्प्लेक्स, ट्रेकिटिस के विभिन्न नैदानिक रूपों के जटिल उपचार का एक उत्कृष्ट घटक होगा।
- मधुमक्खी उत्पादों। प्रोपोलिस और शहद में एक विरोधी भड़काऊ प्रभाव है। ये उत्पाद बच्चे के शरीर के नशे के स्पष्ट लक्षणों का मुकाबला करने में मदद करते हैं, और एक स्पष्ट इम्यूनोस्टिम्युलेटिंग प्रभाव भी है।
शहद का उपयोग सावधानी से किया जाना चाहिए, क्योंकि अक्सर बच्चों को इससे एलर्जी होती है।
- टक्कर की मालिश। छाती पर उँगलियों को हल्के से दबाकर बाहर निकाला। यह मालिश वायुमार्ग के माध्यम से मोटी थूक के निर्वहन में सुधार करती है। यह दैनिक किया जाना चाहिए, दिन में 2 बार। सकारात्मक प्रभाव प्राप्त करने के लिए 10-12 प्रक्रियाओं की आवश्यकता होती है।
- क्षारीय पेय का उपयोग। वे थूक को अधिक तरल बनाते हैं, जो श्वसन पथ के माध्यम से इसके आसान निर्वहन में योगदान देता है। क्षारीय पेय के रूप में खनिज पानी और दूध अच्छी तरह से अनुकूल हैं। उन्हें भोजन से 30 मिनट पहले, 50-100 मिलीलीटर सेवन किया जाना चाहिए। यह ध्यान रखना महत्वपूर्ण है कि दूध और खनिज पानी को 40-45 डिग्री से पहले गरम किया जाना चाहिए।
निवारण
निवारक उपायों का कार्यान्वयन बहुत महत्वपूर्ण है। रोकथाम का मुख्य घटक संक्रमणों की रोकथाम और बच्चों के शरीर में प्रतिरक्षा प्रणाली को मजबूत करना है।
प्रतिरक्षा प्रणाली को बढ़ाने से ताजी हवा, इष्टतम शारीरिक परिश्रम और उचित स्वस्थ भोजन में सक्रिय दैनिक चलने में मदद मिलेगी। सड़क पर खेलते समय, अपने बच्चे के लिए गर्म और आरामदायक कपड़े चुनना सुनिश्चित करें। हवा के मौसम में, दुपट्टा पहनने के लिए मत भूलना।
संक्रमण के द्वितीयक foci का उपचार भी ट्रेकाइटिस की रोकथाम में महत्वपूर्ण भूमिका निभाता है। क्रोनिक पैथोलॉजिकल ईएनटी अंगों से पीड़ित बच्चों को लौरा में देखा जाना चाहिए। उन्हें वर्ष में कम से कम 2-3 बार बाल रोग विशेषज्ञ के पास जाना चाहिए।
संक्रामक विकृति के बड़े पैमाने पर प्रकोप के दौरान, शैक्षिक संस्थानों में जाने वाले बच्चों को घर पर होना चाहिए। संगरोध के साथ अनुपालन संक्रामक ट्रेकिटिस के साथ संभावित संक्रमण के जोखिम को कम करता है।
इस बीमारी, इसके लक्षण और उपचार के बारे में अधिक जानकारी के लिए, निम्न वीडियो देखें।