बच्चों में तपेदिक के लक्षण और उपचार
तपेदिक हर व्यक्ति का कारण बन सकता है। बच्चों में, यह बीमारी काफी कठिन है और कई जटिलताओं का कारण बन सकती है। यह लेख आपको बताएगा कि माता-पिता को इस खतरनाक विकृति के बारे में क्या पता होना चाहिए।
यह क्या है?
आंतरिक अंगों की संक्रामक बीमारी, जो माइकोबैक्टीरिया के कारण होती है, तपेदिक कहलाती है। यह विकृति वयस्कों और बच्चों दोनों में होती है। कई माता-पिता मानते हैं कि केवल सामाजिक रूप से वंचित परिवारों के बच्चे तपेदिक से बीमार हो सकते हैं। हालाँकि, यह एक बड़ी गलती है। इस संक्रमण से संक्रमण का खतरा प्रत्येक बच्चे में मौजूद है।
दुनिया के विभिन्न देशों में इस संक्रमण की व्यापकता अलग-अलग है। आर्थिक रूप से विकसित देशों में, तपेदिक विकासशील लोगों की तुलना में बहुत कम आम है। यह तथ्य आगे इस बीमारी के विकास में सामाजिक कारक के प्रभाव के महत्व की पुष्टि करता है। हर साल, वैज्ञानिक नई दवाओं का पता लगाने के उद्देश्य से सैकड़ों विभिन्न वैज्ञानिक अध्ययन करते हैं जो बीमारी के प्रतिकूल लक्षणों से निपटने में मदद करेंगे।
विभिन्न संक्रमणों के लिए बच्चे के शरीर की संवेदनशीलता काफी अधिक है। यह प्रतिरक्षा प्रणाली के अपर्याप्त प्रभावी कार्य के कारण है। डब्ल्यूएचओ विशेषज्ञों का मानना है कि आबादी में तपेदिक के बड़े पैमाने पर प्रकोप से वयस्कों में बीमारी के नए मामलों को रोका जा सकता है। वे कई देशों की पहचान करते हैं जो उनमें इस खतरनाक संक्रमण के विकास के लिए सबसे प्रतिकूल हैं। आंकड़ों के अनुसार, किशोरावस्था में इन राज्यों में 70% से अधिक बच्चे माइकोबैक्टीरिया से संक्रमित हैं।
क्षय रोग एक खतरनाक बीमारी है। हर साल 1.5 मिलियन से अधिक लोग इस संक्रमण से मर जाते हैं। तपेदिक से बाल मृत्यु दर भी काफी अधिक है। यह प्रवृत्ति बताती है कि इस संक्रमण की घटनाओं की सावधानीपूर्वक निगरानी की जानी चाहिए।
पिछले एक दशक में, 100,000 में से 1 से 10 बच्चे क्षय रोग से पीड़ित हैं। अधिक मामले एशिया और अफ्रीका में पाए जाते हैं। हमारे देश में, फुफ्फुसीय तपेदिक एक काफी सामान्य विकृति है।
सोवियत काल से, इस संक्रमण की घटनाओं को कम करने के लिए विभिन्न राज्य चिकित्सा कार्यक्रम आयोजित किए गए हैं। वर्तमान में, इस बीमारी के साथ स्थिति को संतोषजनक नहीं कहा जा सकता है। डॉक्टरों का कहना है कि बच्चों में रोग काफी कठिन है और न केवल फेफड़ों में, बल्कि अन्य आंतरिक अंगों में भी एक संक्रामक प्रक्रिया विकसित करने की प्रतिकूल प्रवृत्ति है।
ऐतिहासिक जानकारी है कि तपेदिक के पहले मामले प्राचीन दुनिया में दर्ज किए गए थे। वैज्ञानिक कुछ फिरौन के अवशेषों और हड्डियों से यह निर्धारित करने में सक्षम थे कि उनके पास तपेदिक के संकेत थे। इस संक्रामक बीमारी ने कई सदियों से डॉक्टरों को चिंतित किया है।
मध्य युग के दौरान, इसे अक्सर "उपभोग" कहा जाता था। यह लोकप्रिय नाम सटीक रूप से बीमारी का सार बताता है - एक व्यक्ति, बीमार हो गया है, कमजोर पड़ने लगता है (मुरझा जाता है)।
काफी लंबे समय से, डॉक्टरों का मानना था कि तपेदिक केवल फेफड़ों को प्रभावित करता है। हालांकि, यह बिल्कुल भी मामला नहीं है।आधुनिक प्रयोगशाला उपकरणों ने इस खतरनाक बीमारी के अन्य स्थानीयकरणों को स्थापित करने की अनुमति दी। यहां तक कि बाल और नाखून भी इस रोग प्रक्रिया में शामिल हो सकते हैं।
अक्सर, आंतरिक अंगों के घाव संयुक्त होते हैं। इस संक्रामक विकृति विज्ञान में भड़काऊ प्रक्रिया विशिष्ट है। यह विशेष रूप से रूपात्मक विकारों का कारण बनता है जो अन्य संक्रमणों में नहीं पाए जाते हैं। इस तरह की सूजन सिफलिस और कुष्ठ रोग के दौरान भी होती है।
रोग के विकास में, वैज्ञानिक कई चरणों में अंतर करते हैं। वे न केवल प्रतिकूल लक्षणों के विकास में, बल्कि रोग के दौरान होने वाले रूपात्मक विकारों की विशेषताओं में भी एक-दूसरे से काफी भिन्न होते हैं।
संक्रमण के प्रेरक एजेंट के बारे में अधिक
पहली बार, इस बीमारी का कारण बनने वाले सूक्ष्मजीवों की पहचान 19 वीं शताब्दी के अंत में की गई थी। उन वर्षों के एक उत्कृष्ट विद्वान, रॉबर्ट कोच ने यह खोज की। इस वैज्ञानिक सफलता और रोग के प्रेरक एजेंट के लोकप्रिय नाम की उपस्थिति को दिखाया गया, जिसे "कोच की छड़ी" भी कहा जाता था।
कुछ शताब्दियों पहले, वैज्ञानिक केवल एक प्रकार के माइकोबैक्टीरिया के बारे में जानते थे। वर्तमान में, वैज्ञानिक रूप से पुष्टि की गई जानकारी सामने आई है कि वे 74 विभिन्न रूपों में मौजूद हैं। वे न केवल मानव आबादी के बीच व्यापक रूप से वितरित किए जाते हैं, बल्कि पानी, मिट्टी और कुछ जानवरों में भी मौजूद हैं।
तपेदिक का कारण बनने वाले रोगजनक अलग-अलग उपप्रकारों के हो सकते हैं। मनुष्यों में इस संक्रामक विकृति का मुख्य प्रेरक एजेंट माइकोबैक्टीरियम ट्यूबरकुलोसिस है। माइकोबैक्टीरिया के इस उपप्रकार में कई अन्य प्रकार के सूक्ष्मजीव शामिल हैं, जो मुख्य रूप से उनके विषैले गुणों और उनकी रोगजनकता की अभिव्यक्ति की डिग्री में एक दूसरे में भिन्न होते हैं।
सूक्ष्मजीवों की विकृति और बच्चे के शरीर की प्रारंभिक स्थिति यह निर्धारित करती है कि एक बच्चे में बीमारी कितनी मुश्किल होगी या सब कुछ गाड़ी तक सीमित हो जाएगा। इस संक्रमण के प्रेरक एजेंट प्रतिकूल पर्यावरणीय परिस्थितियों में पूरी तरह से संरक्षित हैं। वे ज्यादातर एसिड के लिए प्रतिरोधी हैं।
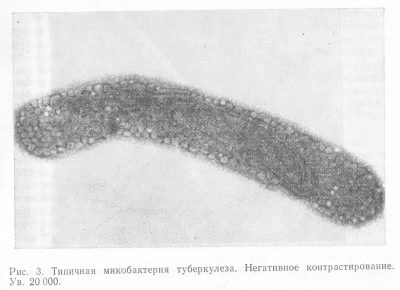
माइकोबैक्टीरिया लम्बी लाठी की तरह दिखते हैं। लंबाई में, वे 10-12 माइक्रोन से अधिक नहीं होते हैं। सूक्ष्मजीव के शरीर के छोर थोड़े गोल होते हैं, जिससे वे केग या लाठी की तरह दिखते हैं।
बाहरी वातावरण में, माइकोबैक्टीरिया इम्यून रहते हैं, लेकिन वे एक बीजाणु नहीं बनाते हैं। सेल की दीवारों की विशेष संरचना जो प्रतिकूल पर्यावरणीय प्रभावों से बैक्टीरिया की रक्षा करती है, उन्हें रोगजनक गुणों को खोने के बिना लंबे समय तक अपनी महत्वपूर्ण गतिविधि बनाए रखने की अनुमति देती है।
बाहर, ये रोगाणु घने खोल से घिरे होते हैं, जिसमें कई परतें होती हैं। इस तरह की सेलुलर सुरक्षा "कवच" की तरह होती है, जो कीटाणुओं को कीटाणुओं के प्रभाव से बचाती है।
मायकोबैक्टीरिया के मुख्य गुण ट्यूबरकुलोप्रोटीन में हैं। ये विशेष प्रोटीन हैं जो बच्चे की प्रतिरक्षा प्रणाली के हिस्से पर एक निश्चित प्रतिरक्षा प्रतिक्रिया का कारण बनते हैं। बच्चे के शरीर की इस प्रणालीगत प्रतिक्रिया को विलंबित-प्रकार की अतिसंवेदनशीलता कहा जाता है। यह प्रतिरक्षा सूजन के विकास के लिए एक बहुत ही विशिष्ट तंत्र है।
बैक्टीरिया की सेलुलर संरचना में कुछ लिपिड की उपस्थिति उन्हें विभिन्न बाहरी रासायनिक पदार्थों और जैविक रूप से सक्रिय घटकों के प्रभाव के लिए अधिक सहिष्णु बनाती है, जो प्रतिरक्षा प्रणाली इन रोगाणुओं के अंतर्ग्रहण के जवाब में जारी करती है।
अल्कोहल का प्रभाव और कुछ मजबूत क्षार भी सूक्ष्मजीवों पर हानिकारक प्रभाव नहीं डालते हैं। संक्रामक एजेंटों को अच्छी तरह से घर की धूल में संरक्षित किया जाता है। इसमें, वे कई महीनों तक मौजूद रह सकते हैं।
बड़ी संख्या में वैज्ञानिक प्रयोग हैं जो दिखाते हैं कि दूध में माइकोबैक्टीरिया पूरी तरह से संरक्षित हैं। वे मिट्टी और पानी में कई महीनों तक अपनी जीवन शक्ति बनाए रख सकते हैं।
यह ध्यान रखना महत्वपूर्ण है कि उबलने का सूक्ष्मजीवों पर हानिकारक प्रभाव पड़ता है। हालांकि, उन्हें पूरी तरह से मारने के लिए, 5-10 मिनट के लिए तपेदिक रोगजनकों वाले पानी या किसी अन्य तरल को उबालना आवश्यक है।
प्रतिकूल पर्यावरणीय परिस्थितियों में, रोगाणु एक निश्चित "नींद" स्थिति में गुजरते हैं। इस समय उन्हें एल - माइकोबैक्टीरिया का रूप कहा जाता है। जब वे अपनी महत्वपूर्ण गतिविधि के लिए अनुकूल परिस्थितियों में बच्चों के जीव में प्रवेश करते हैं, तो वे जल्दी से ठीक हो जाते हैं और अपने नकारात्मक प्रभाव को कम करने लगते हैं।
कुछ बाहरी कारकों और रसायनों का अभी भी तपेदिक का कारण बनने वाले रोगाणुओं पर विनाशकारी प्रभाव पड़ता है। क्लोरीन युक्त उत्पादों का उपयोग कर कीटाणुशोधन कमरे में रोगजनकों की एकाग्रता को कम करने में मदद करता है। क्वार्ट्ज, एक विशेष मोड में किया जाता है, माइकोबैक्टीरिया पर एक स्पष्ट विनाशकारी प्रभाव भी होता है।
तपेदिक संक्रमण के प्रेरक एजेंटों को सूक्ष्मजीवों के लिए जिम्मेदार ठहराया जा सकता है जो काफी लंबे समय तक गुणा करते हैं। यह रूपात्मक लक्षण रोग के पाठ्यक्रम की ख़ासियत को प्रभावित करता है, साथ ही उचित उपचार की नियुक्ति की अवधि भी।
एक मायकोबैक्टीरियल सेल का प्रजनन चक्र लगभग 18-20 घंटे है। स्टेफिलोकोकल वनस्पतियों के लिए, यह समय अवधि बहुत कम है - 8-10 मिनट। रोगाणुओं की सेलुलर संरचना की रूपात्मक विशेषता और एक धीमी गति से प्रजनन दर इस तथ्य को जन्म देती है कि प्रभावित आंतरिक अंगों में, भड़काऊ घुसपैठ के क्षेत्र बनने लगते हैं। यह ग्रैनुलोमैटस प्रक्रिया का एक परिणाम है।
बाहरी रूप से, ये क्षेत्र कई धक्कों की तरह दिखते हैं, जो विभिन्न आकारों के हो सकते हैं। इन संरचनाओं के क्षय के लिए काफी अतिसंवेदनशील होते हैं।
शिशु कैसे संक्रमित हो सकता है?
शिशुओं के संक्रमण में सबसे लगातार अपराधी एक बीमार व्यक्ति है जो तपेदिक के सक्रिय चरण से पीड़ित है। रोग की इस अवधि के दौरान, यह आमतौर पर पर्यावरण में बड़ी मात्रा में माइकोबैक्टीरिया छोड़ता है, इसलिए ऐसे संक्रमित व्यक्ति के सीधे संपर्क में तपेदिक के साथ संभावित संक्रमण का खतरा काफी बढ़ जाता है।
संक्रमण का सबसे आम तरीका हवाई है। एक वार्तालाप या अंतरंग संचार के दौरान एक बच्चा संक्रमित हो सकता है।
यह सार्वजनिक परिवहन में तपेदिक संक्रमण का काफी आम संक्रमण है। सामान्य व्यंजनों, खिलौनों और घरेलू सामानों का उपयोग भी तपेदिक के साथ संभावित संक्रमण में योगदान देता है।
वयस्क जो तपेदिक के संक्रमण से सक्रिय रूप में पीड़ित होते हैं और पर्यावरण में माइकोबैक्टीरिया छोड़ते हैं, चुंबन या गर्म गले के दौरान एक बच्चे को संक्रमित कर सकते हैं।
संचरण के अन्य तरीके हैं। वे उन स्थितियों में उत्पन्न होते हैं जब तपेदिक से संक्रमित व्यक्ति को कुछ आंतरिक अंगों के तपेदिक घाव होते हैं। तो, हड्डियों और लिम्फ नोड्स के संक्रमण के दौरान, एक घरेलू संपर्क के माध्यम से संक्रमण होता है। इस मामले में, माइकोबैक्टीरिया एक बीमार व्यक्ति की त्वचा पर खुले नाल के माध्यम से मिलता है।
त्वचा और नाखूनों के तपेदिक में, संक्रमण तब हो सकता है जब व्यक्तिगत स्वच्छता के सरल नियमों का उल्लंघन किया जाता है।
कुछ मामलों में, एक बच्चा दूषित पानी या दूध पीने से इस संक्रमण से संक्रमित हो सकता है।
मवेशी भी संक्रामक रोगों का एक संभावित स्रोत है। खेतों से बिना दूध का भोजन करने से बच्चे को क्षय रोग हो सकता है।
शिशुओं में, संक्रमण का एलिमेंट्री (भोजन) मार्ग सबसे आम है। सैंडबॉक्स में दूसरों के साथ खेलने के दौरान या बाहर मुंह में गंदे हाथ खींचने की आदत भी संभव संक्रमण का कारण बन सकती है।
बाल चिकित्सा अभ्यास में जन्मजात तपेदिक के मामले भी काफी आम हैं।इस मामले में संक्रमण अंतर्गर्भाशयी विकास के चरण में भी होता है: बच्चा गर्भ में रहते हुए एक तपेदिक संक्रमण से संक्रमित हो जाता है।
लेकिन हमेशा तपेदिक से संक्रमित मां को बीमारी के संकेत के साथ बच्चा नहीं होता है। यदि गर्भावस्था काफी सुचारू रूप से और पैथोलॉजी के बिना आगे बढ़ती है, तो अजन्मे बच्चे के संक्रमण का खतरा काफी कम हो जाता है।
काफी कम ही मिश्रित संक्रमण होता है। इस मामले में, संक्रमण के विभिन्न तंत्र रोग के विकास को जन्म देते हैं। बाल चिकित्सा अभ्यास में, यह मुख्य रूप से प्रसारण के हवाई और संपर्क-घरेलू तरीकों का एक संयोजन है।
नैदानिक रूप
माइकोबैक्टीरियम तपेदिक विभिन्न आंतरिक अंगों को प्रभावित कर सकता है। यह रोग के सबसे विविध नैदानिक रूपों की एक विशाल विविधता की उपस्थिति का कारण बनता है। बीमारी के पाठ्यक्रम की विशेषताएं काफी हद तक संक्रामक प्रक्रिया के प्रारंभिक स्थानीयकरण पर निर्भर करती हैं, साथ ही साथ बच्चे की प्रतिरक्षा प्रणाली की स्थिति भी।
तपेदिक संक्रमण के कई नैदानिक रूप भेद करते हैं:
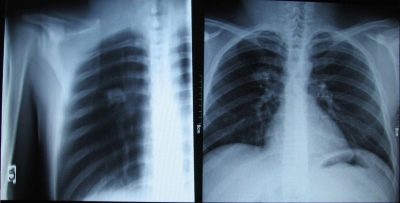
श्वसन अंग
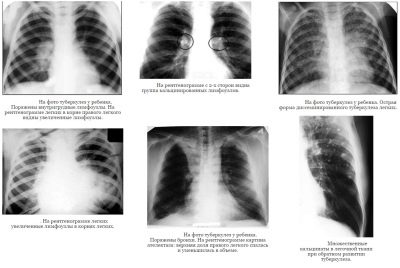
यह रूप इस संक्रामक विकृति विज्ञान की घटना की संरचना में एक अग्रणी स्थान रखता है। फेफड़े के ऊतकों में विशिष्ट परिवर्तनों के विकास के कारण, शायद ही कभी ब्रोन्कस और ट्रेकिआ भड़काऊ प्रक्रिया में शामिल होते हैं। एक नियम के रूप में, रोग का यह रूप अनायास स्थापित होता है - जब फेफड़ों की रेडियोग्राफी और अक्सर डॉक्टर के साथ आउट पेशेंट नियुक्तियों पर बहुत कम होता है।
लिम्फ नोड्स
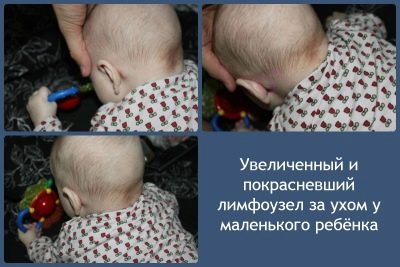
बच्चों में भी काफी सामान्य विकृति है, वयस्कों में, तपेदिक का यह रूप बहुत कम आम है। एचआईवी संक्रमण वाले शिशुओं में संक्रमण का उच्च जोखिम होता है। अक्सर, गर्भाशय ग्रीवा और एक्सिलरी लिम्फ नोड्स के समूह संक्रामक प्रक्रिया में शामिल होते हैं, हालांकि, अन्य परिधीय लिम्फ नोड भी प्रभावित हो सकते हैं। पंचर के बिना अंतिम निदान की स्थापना संभव नहीं है।
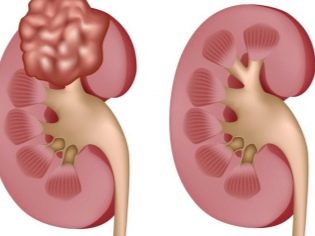
गुर्दा
बीमारी का यह रूप शिशुओं में दुर्लभ है। वृक्क ऊतक के संक्रामक सूजन में शामिल होने से विशेषता। तपेदिक का एक लंबा कोर्स बच्चे में गुर्दे की कार्यात्मक हानि के संकेतों की उपस्थिति की ओर जाता है। विलंबित या गलत तरीके से चुना गया उपचार शिशु में कई जटिलताओं के प्रकट होने में योगदान देता है, जिनमें से एक वृक्क विफलता का विकास है।
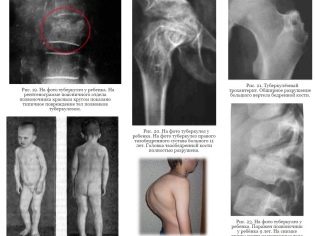
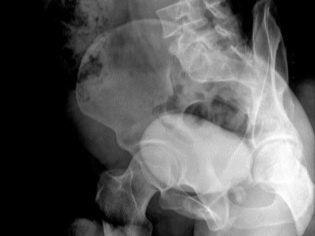
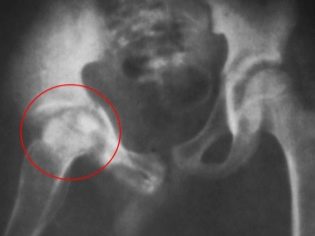
हड्डियों
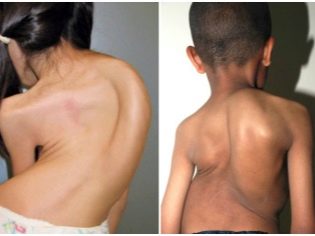
बाल चिकित्सा टीबी अभ्यास में एक काफी सामान्य नैदानिक विकल्प। हड्डियों और जोड़ों के लगातार क्षय रोग अक्सर एक बच्चे की विकलांगता की शुरुआत की ओर जाता है। कंकाल प्रणाली के लगभग सभी संरचनात्मक संरचनाओं में ट्यूबरकुलस परिवर्तन विकसित हो सकते हैं। अक्सर, बीमारी का पता विकास के देर के चरणों में होता है।
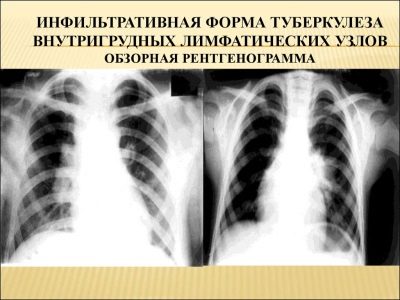
इंट्राथोरेसिक लिम्फ नोड्स
बीमारी का एक सामान्य रूप, खासकर छोटे बच्चों में। पैथोलॉजिकल प्रक्रिया एक हो सकती है - या द्विपक्षीय। बढ़े हुए इंट्रैथोरेसिक लिम्फ नोड्स आसन्न ब्रोंची पर एक मजबूत दबाव डालते हैं, जिससे बच्चे में संबंधित लक्षण दिखाई देते हैं। रोग के पहले लक्षण अक्सर 2-3 वर्ष की आयु के बच्चों में पहले से ही दर्ज किए जाते हैं।
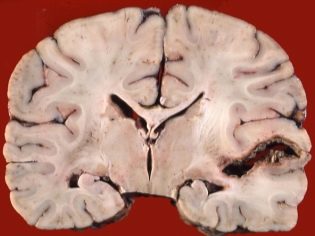
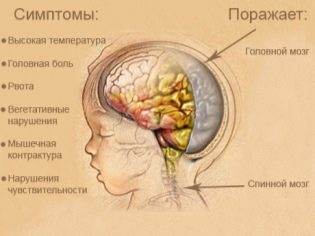
तंत्रिका तंत्र
रोग का यह नैदानिक संस्करण, शायद सबसे कठिन में से एक। यह एक ट्यूबरकुलर बच्चे के विकास की विशेषता है दिमागी बुखार या मेनिंगोएन्सेफलाइटिस। इन विकृति विज्ञान का कोर्स गंभीर नहीं है, बल्कि इसके बजाय अप्रिय लक्षण दिखाई देते हैं जो बच्चे की भलाई को परेशान करते हैं। ज्यादातर, बीमारी का यह रूप शिशुओं में होता है।
गैस्ट्रोइंटेस्टाइनल
बच्चों के शरीर में माइकोबैक्टीरिया की महत्वपूर्ण गतिविधि के लिए एक और पसंदीदा स्थानीयकरण आंत और मेसेंटरियल लिम्फ नोड्स हैं। यह विकृति बच्चों में अक्सर होती है। एड्स के साथ शिशुओं में बीमारी के इस रूप के प्रति अधिक संवेदनशील होते हैं।कुछ मामलों में, तपेदिक के इस नैदानिक संस्करण में स्पष्ट इम्यूनोडिफ़िशिएंसी राज्यों वाले बच्चों में होती है, जो काफी कठिन हैं।
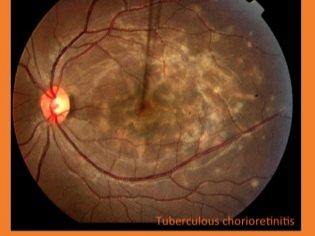
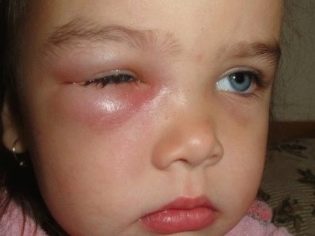
आंख
बाल चिकित्सा अभ्यास में, इस तरह के तपेदिक के मामले अत्यंत दुर्लभ हैं। ट्यूबरकुलस नेत्रश्लेष्मलाशोथ या केराटाइटिस के विकास को अक्सर प्रतिरक्षा में कमी या आंतरिक अंगों के कई रोगों द्वारा चिह्नित किया जाता है। दृश्य विकृति वाले बच्चे उच्च जोखिम वाले क्षेत्र में भी हैं।
तपेदिक नशा कैसे खुद को प्रकट करता है?
डॉक्टर इस रोग स्थिति के विकास में कई अवधियों को भेद करते हैं। बच्चों और किशोरों में तपेदिक के नशा की प्रारंभिक अवधि मुख्य रूप से तंत्रिका गतिविधि के स्पष्ट विकारों द्वारा प्रकट होती है। बीमार बच्चा अधिक नर्वस हो जाता है, उसके पास एक सिरदर्द, थकान, ध्यान का विचलित होना है। स्कूल जाने वाले बच्चों का कहना है कि वे स्कूल के पाठ्यक्रम पर ध्यान केंद्रित नहीं कर सकते हैं और सामग्री को अच्छी तरह से नहीं सीखते हैं।
बच्चे की सावधानीपूर्वक जांच करने पर, आप उपस्थिति में कुछ बदलाव देख सकते हैं। बीमार बच्चा और अधिक पीला, उदासीन हो जाता है।
एक नियम के रूप में, बच्चा लगातार सबफेब्राइल दिखाई देता है। एक ही समय में शरीर का तापमान 37-37.5 डिग्री तक बढ़ जाता है। एक लंबी सबफ़ब्राइल स्थिति बच्चे की सामान्य भलाई का उल्लंघन करती है। बच्चे की भूख तेजी से कम हो जाती है, नींद की अवधि के साथ समस्याएं हो सकती हैं।
कुछ मामलों में, विशेष रूप से स्कीनी शिशुओं में, आप आसानी से यकृत और प्लीहा को पाल सकते हैं। एक बीमार बच्चे को मल अनियमितताओं का अनुभव हो सकता है, जो लगातार कब्ज द्वारा प्रकट होते हैं।
एक नियम के रूप में, प्रारंभिक संक्रमण के बाद पहले महीने के अंत तक, तपेदिक का एक विशिष्ट प्रकट होता है - ट्यूबरकुलिन परीक्षण की बारी। यह प्रतिक्रिया स्वयं को एक सकारात्मक तपेदिक परीक्षण के रूप में प्रकट करती है और रोग को प्रारंभिक अवस्था में पहचानने में मदद करती है।
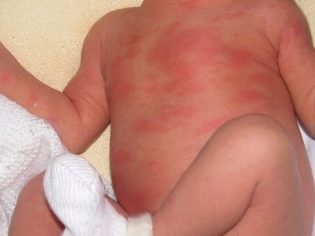
प्रारंभिक अवधि में रोग की एक और विशिष्ट अभिव्यक्ति विशिष्ट त्वचा के घावों की उपस्थिति है। इस रोग स्थिति को कहा जाता है इरिथेमा नोडोसुम। यह चमकीले लाल धब्बे की उपस्थिति की विशेषता है, जो मुख्य रूप से पैरों पर स्थानीयकृत होते हैं।
एक उच्च बुखार आमतौर पर इन त्वचा विस्फोटों से पहले होता है। अक्सर यह प्रतिकूल लक्षण 5-6 वर्ष की आयु के बच्चों में होता है।
तपेदिक नशा के विकास की दूसरी अवधि पुरानी रूप में इसका संक्रमण है। यह अवधि अत्यंत प्रतिकूल है, क्योंकि यह रोग के विशिष्ट लक्षणों के विकास के लिए लगातार रूपात्मक विकारों की उपस्थिति के साथ है।
लंबे समय तक मौजूदा बीमारी इस तथ्य की ओर ले जाती है कि शारीरिक और मानसिक विकास के मामले में शिशु अपने साथियों से काफी पीछे है। एक बीमार बच्चा बल्कि पीला, भिखारी दिखता है।
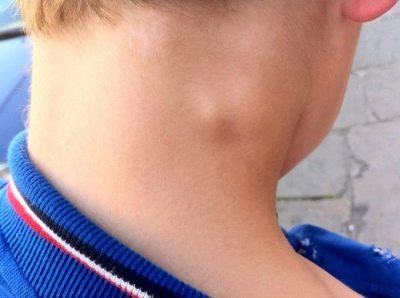
लिम्फ नोड्स में रोग परिवर्तन से लगातार कार्यात्मक विकार होते हैं। परिधीय लिम्फ नोड्स का पैल्पेशन उनकी संरचना के समेकन, साथ ही आकार में परिवर्तन को निर्धारित कर सकता है।
कुछ मामलों में, लिम्फ नोड्यूल कंकड़ के घनत्व में समान हो जाते हैं। क्रोनिक तपेदिक नशा, एक नियम के रूप में, लिम्फ नोड्स के 6-9 आसन्न समूहों की हार से होता है। इस रोग स्थिति को माइक्रोप्रोलीडिया कहा जाता है।
सकारात्मक ट्यूबरकुलिन नमूनों की दृढ़ता के आधार पर, इस स्थिति का निदान स्थापित करें। इस मामले में, पहली बारी के क्षण से, एक वर्ष गुजरना होगा।
कुछ मामलों में, बढ़ती हुई गतिशीलता है। संक्रमित बच्चे में हर साल ट्यूबरकुलिन टेस्ट बढ़ जाता है। इस तरह की गतिकी का बाल चिकित्सा टीबी विशेषज्ञ द्वारा आवश्यक रूप से मूल्यांकन किया जाना चाहिए।
तपेदिक नशा के पुराने संस्करण में, आंतरिक अंगों में कई रूपात्मक असामान्यताएं पहले से ही व्यक्त की जाती हैं।अक्सर वे अस्थि मज्जा, परिधीय लिम्फ नोड्स, साथ ही यकृत, प्लीहा और जठरांत्र संबंधी मार्ग में होते हैं।
जीर्ण अवधि सभी लक्षणों की गंभीरता की प्रारंभिक डिग्री से भिन्न होती है। बाद के चरणों में, वे अधिक स्पष्ट रूप से आगे बढ़ते हैं और बच्चे की भलाई को दृढ़ता से परेशान करते हैं।
क्रोनिक ट्यूबरकुलस नशा के दौरान कम भूख इस तथ्य की ओर ले जाती है कि बच्चा पाउंड खो देता है। यह शारीरिक विकास में एक स्पष्ट अंतराल में योगदान देता है। बच्चे की मांसपेशियों का द्रव्यमान कम हो जाता है। इस तरह के बच्चे अस्वाभाविक दिखते हैं, जल्दी वजन कम करते हैं।
बच्चे की त्वचा नमी खो देती है, स्पर्श से अधिक शुष्क हो जाती है। त्वचा की मरोड़ काफ़ी कम हुई।
भूख में कमी के कारण उपचर्म ऊतक की मोटाई भी स्पष्ट रूप से घट जाती है।
शरीर के तापमान में लगातार बदलाव से बच्चे की भलाई स्पष्ट रूप से उदास है। आमतौर पर इस अवधि में इसका मान 37 से 37.5 डिग्री तक होता है। कुछ मामलों में, बुखार, ठंड लगना हो सकता है।
इस अवधि में बच्चे का मूड और व्यवहार स्पष्ट रूप से बदल जाता है। दीर्घकालिक वर्तमान बीमारी इस तथ्य की ओर ले जाती है कि बच्चे के व्यक्तित्व का मानसिक प्रकार भी बदलता है।
दोस्तों के साथ शोर सक्रिय खेल बच्चे की संतुष्टि और खुशी नहीं लाते हैं। बीमार बच्चा खुद के साथ अधिक समय बिताने की कोशिश करता है। यहां तक कि परिचित गतिविधियों से अत्यधिक तेजी से थकान हो सकती है।
एक बीमार बच्चा शायद ही खेल का अभ्यास कर पाता है और थोड़ी देर टहलने के बाद थक जाता है।
तपेदिक नशा की पुरानी अवधि काफी खतरनाक है, क्योंकि यह कई लगातार विकारों के विकास के साथ है। इसे रोकने के लिए, बीमारी का समय पर निदान किया जाना चाहिए। केवल निर्धारित और किए गए उपचार में ही रोग के प्रतिगमन में योगदान होगा।
यदि कोई संदेह है कि बच्चे में तपेदिक के लक्षण हैं, तो आपको तुरंत एक बाल रोग विशेषज्ञ से परामर्श करना चाहिए।
तपेदिक के साथ संक्रमण का निर्धारण करने के लिए, जो लक्षणों की शुरुआत के साथ नहीं है, या विशेष प्रयोगशाला और वाद्य निदान विधियों की मदद से रोग का अव्यक्त रूप संभव है।
लक्षण
ऊष्मायन अवधि के दौरान, बीमारी के कोई विशिष्ट लक्षण नहीं हैं। तपेदिक संक्रमण के लिए, यह समय आमतौर पर infection से 4 महीने का होता है।
वैज्ञानिक साहित्य में जानकारी है कि कुछ मामलों में ऊष्मायन अवधि कुछ साल भी थी। इस समय की अवधि रोगज़नक़ की व्यक्तिगत रूपात्मक विशेषताओं, साथ ही एक संक्रमित बच्चे की प्रतिरक्षा के प्रारंभिक मापदंडों द्वारा निर्धारित की जाती है।
तपेदिक के अलग-अलग मुखौटे हैं। लक्षणों की विविधता इतनी बड़ी हो सकती है कि यह रोग के नैदानिक निदान को महत्वपूर्ण रूप से जटिल कर सकती है।
रोग के कुछ रूप लगभग स्पर्शोन्मुख हैं। यह ध्यान रखना महत्वपूर्ण है कि तपेदिक के संक्रमण जो प्रतिकूल नैदानिक संकेतों की उपस्थिति के बिना होते हैं, वे अक्सर बच्चों में होते हैं।
इस मामले में सही निदान स्थापित करने में मदद करने के लिए केवल वैकल्पिक नैदानिक तरीके हो सकते हैं।
निम्नलिखित लक्षण तपेदिक संक्रमण के लक्षण हैं:
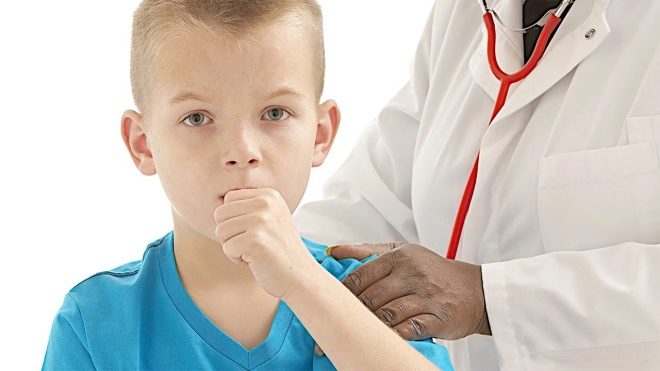
- लगातार तापमान में वृद्धि। यह विशेषता रोग के लगभग सभी चरणों में बनी रहती है। ज्यादातर मामलों में, शरीर का तापमान 37.5 डिग्री से ऊपर नहीं बढ़ता है। Febrile केवल गंभीर बीमारी में पाया जाता है। तापमान बढ़ने से शिशु थक जाता है और उसकी सेहत बिगड़ जाती है।
- बड़ी कमजोरी और थकान। बच्चा काफी भावुक हो जाता है, जल्दी से trifles पर चिढ़ जाता है। कुछ शिशुओं ने क्रोध के असंतुलित होने का संकेत दिया है। काफी बार, बीमार बच्चों में विभिन्न अवसादग्रस्तताएं होती हैं।
- भूख कम लगना यह लक्षण बीमारी के सभी समय के साथ होता है।भूख में कमी से एक मजबूत वजन कम होता है, और अंततः शारीरिक विकास में कमी होती है। गंभीर बीमारी में, बीमार बच्चे अपने वजन का 40% तक खो सकते हैं।
- अत्यधिक पसीना आना। यह लक्षण ज्यादातर रात में होता है। फ़ेथिसोलॉजिकल प्रैक्टिस में, इस नैदानिक लक्षण को अक्सर "कॉलर लक्षण" कहा जाता है, क्योंकि अत्यधिक पसीना मुख्य रूप से गर्दन क्षेत्र में होता है। कुछ मामलों में, हाइपरहाइड्रोसिस विपुल है।
- गंभीर शुष्क त्वचा और पैथोलॉजिकल भंगुर नाखून। तपेदिक संक्रमण का लगातार प्रकट होना त्वचा पर बढ़ती हुई निर्जनता वाले क्षेत्रों की उपस्थिति है। किशोरावस्था में, यह लक्षण अक्सर seborrheic जिल्द की सूजन जैसा दिखता है।
- बढ़े हुए और लिम्फ नोड्स में सूजन। परिधीय लिम्फ नोड्स के लगभग सभी समूह संक्रामक प्रक्रिया में शामिल हैं। वे स्पर्श करने के लिए दृढ़ हो जाते हैं और तालमेल के लिए सुलभ होते हैं। प्रभावित लिम्फ नोड्स आकार में कई गुना बढ़ जाते हैं। गंभीर मामलों में, बढ़े हुए लिम्फ नोड्स साइड से देखे जाने पर दिखाई देते हैं।
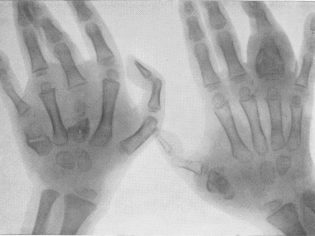
- त्वचा का गंभीर पीलापन। आसानी से दिखाई देने वाले रक्त वाहिकाओं से शिशुओं की त्वचा पतली हो जाती है। आंखों के नीचे "खरोंच" और काले घेरे दिखाई देते हैं। कुछ मामलों में, नासोलैबियल त्रिकोण के चारों ओर एकरोसिओनोसिस भी होता है। तपेदिक का एक लंबा कोर्स इस तथ्य की ओर जाता है कि बच्चे की उंगलियां ड्रम की छड़ें का रूप लेती हैं, और नाखूनों में "वॉच ग्लास" की उपस्थिति होती है।
- दिल की धड़कन। तचीकार्डिया न केवल शारीरिक परिश्रम के दौरान होता है, बल्कि पूर्ण आराम में भी होता है। कुछ शिशुओं में छाती में दर्द और सनसनी होती है।
- जोड़ों में दर्द। यह लक्षण अत्यधिक गैर-विशिष्ट है। अक्सर, यह मस्कुलोस्केलेटल प्रणाली के तपेदिक में होता है। सक्रिय आंदोलनों के बिना, जोड़ों में दर्द आराम पर भी दिखाई दे सकता है। छोटे बच्चों को उठने या रेंगने के दौरान दर्द का अनुभव होता है।
- विशेषता त्वचा पर चकत्ते, जिसे एरिथेमा नोडोसम भी कहा जाता है। रोग का यह रूप उज्ज्वल लाल धब्बे की उपस्थिति की विशेषता है जो बच्चे को खुजली और स्पष्ट असुविधा ला सकता है। जैसे ही एरिथेमा नोडोसुम विकसित होता है, धब्बे अपना रंग बदल लेते हैं और नीला हो जाता है। प्रतिकूल लक्षण आमतौर पर 3-4 सप्ताह तक शिशुओं में बने रहते हैं।
यह नवजात शिशुओं में कैसे दिखाई देता है?
क्षय रोग किसी भी उम्र में हो सकता है। रोग के पहले लक्षण कभी-कभी नवजात शिशुओं में भी पाए जाते हैं। इस मामले में लक्षणों की उपस्थिति अत्यधिक गैर-विशिष्ट है। यह तपेदिक फोकस के प्रारंभिक स्थानीयकरण पर निर्भर करता है। एक बच्चे के श्वसन अंगों में संक्रमण की उपस्थिति में, बिगड़ा हुआ श्वसन समारोह से जुड़े नैदानिक संकेत दिखाई देते हैं। आंतरिक अंगों का तपेदिक विभिन्न लक्षणों की उपस्थिति के साथ होता है, जो पेट में असुविधा या दर्द, बिगड़ा हुआ मल या कम भूख की उपस्थिति के रूप में प्रकट हो सकता है।
निदान
केवल फिथिसियोट्रीशियन तपेदिक के अंतिम निदान को स्थापित करते हैं। प्रारंभ में, इसके लिए, डॉक्टर शिशु की नैदानिक जांच करते हैं, जो कुछ मामलों में बीमारी के संकेत को स्थापित करने की अनुमति देता है। प्रयोगशाला और वाद्य अध्ययन के निदान परिणामों की पुष्टि करें। यह परीक्षा एक फ़ेथिसोलॉजिकल क्लिनिक में की जाती है। प्रयोगशाला परीक्षण तपेदिक परीक्षण करने के लिए होते हैं। ट्यूबरकुलिन निदान विशिष्ट माइकोबैक्टीरियम ट्यूबरकुलोसिस प्रोटीन के लिए विलंबित प्रकार की बढ़ी संवेदनशीलता को निर्धारित करने में मदद करता है। इसकी रासायनिक संरचना से, ट्यूबरकुलिन एक विशेष पदार्थ है जो एक शुद्ध ट्यूबरकुलस विष है। बच्चों के शरीर में इसका परिचय होने से बच्चे को तपेदिक का संक्रमण नहीं हो सकता है।
दुनिया के कई देशों में, 4 से 14 साल की उम्र के शिशुओं में शुद्ध ट्यूबरकुलिन के प्रबंधन के लिए एक बढ़ी हुई प्रतिक्रिया की जाती है। यह अव्यक्त रूपों सहित, रोग के लिए विभिन्न प्रकार के नैदानिक विकल्पों को स्थापित करने में मदद करता है।
ले जाने के लिए मंटौक्स परीक्षण एक विशेष परिश्रम में ट्यूबरकुलिन का उपयोग किया। इसे 0.1 मिलीलीटर या 2 टीई की खुराक में इंट्राक्यूटिक रूप से प्रशासित किया जाता है। अग्रमस्तिष्क के मध्य तीसरे के क्षेत्र में एंटीजेनिक पदार्थ का परिचय दें।
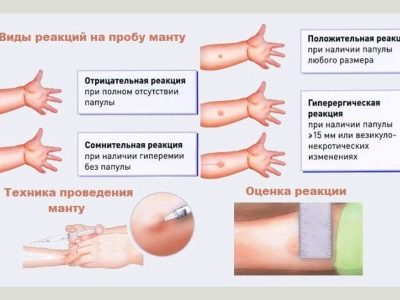
डॉक्टर परिणामों का मूल्यांकन करने के लिए कुछ मानदंडों का उपयोग करते हैं:
- नकारात्मक एक प्रतिक्रिया सुई सम्मिलन क्षेत्र में एक लाल उज्ज्वल स्थान की अनुपस्थिति है।
- संदिग्ध नमूना - यह आकार में of सेमी तक, हाइपरिमिया की एक स्पेक की उपस्थिति है।
- सकारात्मक प्रतिक्रिया के साथ त्वचीय अंकुर आकार 5 मिमी से अधिक है।
- जब हाइपरर्जिक प्रतिक्रिया होती है इंजेक्शन स्थल पर लाल स्थान का आकार 17 मिमी से अधिक है या एक बुलबुले (पुटिका) का गठन होता है, जो अंदर से तरल पदार्थ से भरा होता है।
सभी सकारात्मक और हाइपरर्जिक प्रतिक्रियाओं को एक बच्चे में तपेदिक के संकेतों को खत्म करने के लिए अतिरिक्त नैदानिक विधियों के अनिवार्य आचरण की आवश्यकता होती है। आदर्श या विकृति का निर्धारण करने के लिए ये अध्ययन आवश्यक हैं।
मुश्किल नैदानिक मामलों में, यह आवश्यक है पीसीआर डायग्नोस्टिक्स। इस पद्धति में एक उच्च संवेदनशीलता और विशिष्टता है, जो आपको बच्चे के शरीर में माइकोबैक्टीरिया की उपस्थिति को काफी सटीक रूप से निर्धारित करने की अनुमति देता है।
परीक्षा का सबसे आधुनिक तरीका, जिसका उपयोग तपेदिक के निदान के लिए किया जाता है, कहा जाता है स्पॉट स्टडी। यह प्रतिरक्षात्मक परीक्षण 2012 से रूस में किया गया है।
अध्ययन के लिए सामग्री शिरापरक रक्त है। इसके धारण की अवधि आमतौर पर 3-4 दिन होती है। इस परीक्षण की सूचना सामग्री 95 से 98% है, और संवेदनशीलता 85 से 98% तक भिन्न होती है।
तपेदिक के लिए सामान्य नैदानिक परीक्षणों का आधुनिक और सटीक विकल्प - Diaskintest का संचालन करना। इस पद्धति का उपयोग करने से आप रोग के सक्रिय और अव्यक्त दोनों रूपों की पहचान कर सकते हैं। अध्ययन का सार - विशिष्ट प्रतिरक्षा प्रतिक्रिया निर्धारित करने के लिए प्रोटीन एलर्जी की त्वचा में परिचय। इस परीक्षण का एक सकारात्मक परिणाम यह बताता है कि बच्चों का शरीर पहले से ही संक्रामक एजेंट से परिचित है।
डायस्किंटेस्ट वैक्सीन पर विचार करते हुए माता-पिता अक्सर गलत होते हैं। ऐसा बिल्कुल भी नहीं है। यह अध्ययन केवल नैदानिक उद्देश्यों के लिए आयोजित किया जाता है और सही निदान स्थापित करने के लिए आवश्यक है। एलर्जेन के प्रवेश की तारीख से 2-3 दिनों के लिए परिणाम का मूल्यांकन करें।
एक बच्चा जिसे पिछले तपेदिक संक्रमण नहीं हुआ है, उसे इंजेक्शन स्थल पर कोई लाल धब्बे या सूजन नहीं होती है।
इलाज
रोग के उपचार के लिए, एंटी-टीबी दवाओं के विभिन्न संयोजनों का उपयोग किया जाता है। ये फंड स्थायी प्रवेश के लिए निर्धारित हैं: पास और इन दवाओं के अल्पावधि रद्द करने की अनुमति नहीं है। उपचार की अवधि आमतौर पर 6 महीने से कई वर्षों तक होती है।
टीबी के एक विशेष अस्पताल में तपेदिक का उपचार किया जाता है। तपेदिक संक्रमण के उपचार के लिए मल्टीकम्पोनेंट उपचार निर्धारित है। इसमें एक ही समय में कई दवाओं की नियुक्ति शामिल है।
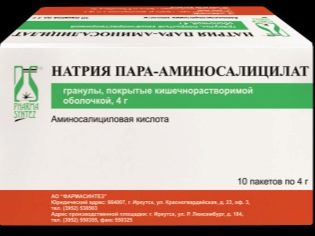
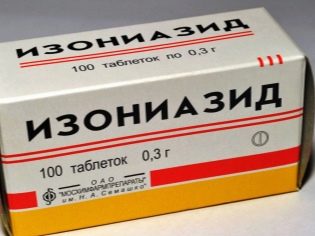
हमारे देश में रोग की प्रतिकूल अभिव्यक्तियों को समाप्त करने के लिए इस्तेमाल किया जाने वाला प्राथमिक उपचार तीन-घटक था। इसमें तीन प्रथम-पंक्ति ड्रग्स लेना शामिल था: स्ट्रेप्टोमाइसिन, आइसोनियाज़िड, और पैरा-अमीनोसैलिसिलिक एसिड। काफी लंबे समय के लिए, इस तरह के उपचार को फ़ेथिसोलॉजी में सफलतापूर्वक इस्तेमाल किया गया था और एक सकारात्मक परिणाम लाया।
इस तथ्य के कारण कि रोगाणु जल्दी से बदलते हैं और उनके गुणों को बदलते हैं, तपेदिक के लिए तीन-घटक उपचार को चार-घटक एक द्वारा बदल दिया गया था। वर्तमान में, इसका उपयोग संवेदनशील उपभेदों से संक्रमित बच्चों के इलाज के लिए किया जाता है।इस ट्रीटमेंट रेजिमेन में स्ट्रेप्टोमाइसिन या केनामाइसिन, रफाबुटिन या रिफैम्पिसिन, आइसोनियाज़िड या फ़िवाज़िड, साथ ही पाइराज़ाइनमाइड या एथिओनामाइड का उपयोग शामिल है।
कुछ मामलों में, चार-भाग उपचार आहार वांछित परिणाम नहीं लाता है। ऐसी स्थिति में, फाइटिसियेट्रीशियन उपचार के लिए फ्लोरोक्विनोलोन डेरिवेटिव जोड़ते हैं। चिकित्सा की इस योजना का उपयोग तपेदिक के सबसे कठिन मामलों में किया जाता है, जब विभिन्न दवाओं के प्रभावों के लिए रोगाणुओं का उच्चारण होता है।
पांच-घटक उपचार का उपयोग बच्चे को कई दुष्प्रभावों की उपस्थिति का कारण बन सकता है, क्योंकि इसमें पिछली पीढ़ी के बहुत सारे मजबूत एंटीबायोटिक्स शामिल हैं।
तपेदिक के उपचार के लिए हार्मोनल एजेंटों का उपयोग शायद ही कभी किया जाता है। इन दवाओं का एक मजबूत इम्यूनोस्प्रेसिव प्रभाव होता है, जो रोग के आगे के निदान को काफी खराब कर देता है।
आमतौर पर, प्रेडनिसोन केवल तपेदिक नशा की खतरनाक जटिलताओं को खत्म करने के लिए निर्धारित किया जाता है, जो मेनिन्जाइटिस या मेनिंगोएन्सेफलाइटिस के विकास के साथ होता है। एक नियम के रूप में, हार्मोन केवल 5-7 दिनों के लिए विनिमय सेवन के लिए निर्धारित किया जाता है।
सदियों से, डॉक्टर बात करते रहे हैं सेनेटोरियम-रिसॉर्ट उपचार का महत्व और प्रभाव तपेदिक के साथ युवा रोगियों।
विभिन्न फिजियोथेरेप्यूटिक विधियों, संतुलित कैलोरी सेवन और ताजी हवा के संयोजन से बच्चों के जीव को बहाल करने में काफी मदद मिलती है, जो बीमारी के दौरान कमजोर हो गया था।
यह वांछनीय है कि बच्चा हर साल इस तरह के उपचार से गुजरता है: यह रोग की प्रगति की एक उत्कृष्ट रोकथाम है। दवा चिकित्सा की अप्रभावीता के साथ, डॉक्टर शल्य चिकित्सा उपचार की सिफारिश कर सकते हैं।
सर्जरी के संकेत उपस्थित चिकित्सक को निर्धारित करते हैं। अधिकतर, सर्जरी तब की जाती है जब बच्चे के फेफड़े में पैथोलॉजिकल गांठ होती है जो फुफ्फुसीय तपेदिक में होती है और इसे कैवर्न्स कहा जाता है। ऑपरेशन के बाद, बच्चे को एक पुनर्स्थापना उपचार निर्धारित किया जाता है।
तपेदिक वाले बच्चों की नैदानिक परीक्षा को उनके वितरण को ध्यान में रखते हुए किया जाता है। वर्तमान में, 7 समूह हैं। टॉडलर्स और किशोरों की बाल रोग विशेषज्ञ टीबी विशेषज्ञ द्वारा 18 वर्ष की आयु तक निगरानी की जाती है। प्रत्येक डिस्पेंसरी समूह के लिए, माइकोबैक्टीरिया और रोगनिरोधी उपचार के स्राव के लिए परीक्षणों की एक निश्चित बहुलता और समय है।
तपेदिक पर ऐलेना मैलेशेवा के साथ अगला वीडियो शो "लाइव हेल्दी" देखें।