बच्चों में स्पाइनल पेशी शोष
स्पाइनल मस्कुलर शोष एक गंभीर विकृति है जो अक्सर सरल क्रियाएं करता है, जैसे कि चलना, बैठना, एक बच्चे के लिए दुर्गम। बच्चे को स्वतंत्र सांस लेने जैसे प्राकृतिक अवसर से भी वंचित किया जा सकता है। इस विकृति के लिए भविष्यवाणियां करना बहुत मुश्किल है, सब के बाद, न तो विशेष उपचार और न ही रोकथाम मौजूद है, लेकिन सब कुछ दु: ख और कारकों के रूप पर निर्भर करता है, कौन सी दवा से स्पष्टीकरण नहीं मिल सकता है।
यह क्या है?
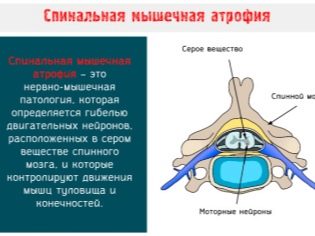
स्पाइनल मस्कुलर एट्रोफी की बात करें, तो सामान्य संक्षिप्त नाम सीएमए के तहत एक विशिष्ट बीमारी नहीं, बल्कि बीमारियों का एक पूरा समूह है। वे सभी वंशानुगत हैं और रीढ़ की हड्डी की तंत्रिका कोशिकाओं के पतन के साथ जुड़े हुए हैं, जो मोटर कार्यों के लिए जिम्मेदार हैं।
के बीच में बच्चों में आनुवांशिक विकृति रीढ़ की हड्डी की मांसपेशियों की एट्रोफी प्रसार की आवृत्ति के मामले में अग्रणी स्थानों पर है। और इस तरह के भयानक निदान के साथ 6 हजार बच्चों में से एक का जन्म होता है। 50% मामलों में, बच्चे दो साल की उम्र तक नहीं जीते और मर जाते हैं। शेष जीवन एक विकलांगता है।
आनुवंशिकीविदों के अनुसार, यह समस्या दी गई आँकड़ों से लग सकती है।
कुछ जीनों के उत्परिवर्तन के कारण रोग विकसित होता है, और उनमें से एक है SMN1, जिसे पैथोलॉजी का मुख्य "अपराधी" माना जाता है, हर संशोधित रूप में, ग्रह का हर पचासवां व्यक्ति मंदी में मौजूद है। इसका मतलब यह है कि स्वस्थ माता-पिता, जो यह भी महसूस नहीं करते हैं कि वे उत्परिवर्तित जीन के आवर्ती वाहक हैं, अच्छी तरह से रीढ़ की हड्डी में मांसपेशियों के शोष के साथ एक बच्चा हो सकता है।
रोगों का समूह पहली बार 19 वीं शताब्दी में गुइडो वेरडिंग द्वारा वर्णित किया गया था, जिसका नाम बाद में एजीआर के बच्चों की किस्मों में से एक था।
वर्गीकरण
बच्चों में एसएमए का सबसे आम रूप समीपस्थ है। यह कई प्रकार की बीमारी द्वारा प्रस्तुत किया जाता है, न कि सभी बच्चे के जन्म के तुरंत बाद स्पष्ट हो जाते हैं।
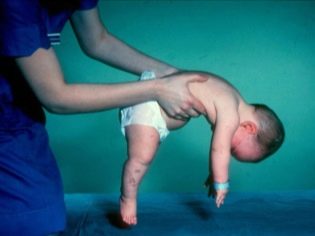
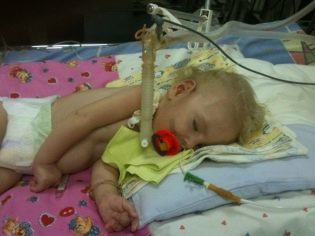
- वेरडिंग-हॉफमैन रोग - सीएमए टाइप 1, गंभीर शिशु रोगजो बच्चे के जीवन के पहले छह महीनों में खुद को प्रकट करता है। उसके सबसे प्रतिकूल, अधिकांश रोगियों की मृत्यु के पूर्वानुमान। टाइप 1 एसएमए वाला बच्चा न तो खड़ा हो सकता है और न ही बैठ सकता है या अपने दम पर रोल कर सकता है। कई नवजात शिशुओं ने चूसने और पलटा निगलने में बिगड़ा है। अक्सर सहज सांस लेने की कोई संभावना नहीं है या साँस लेना मुश्किल है।
- एट्रोफी डबोवित्सा - सीएमए टाइप 2, देर से शिशु। यह आमतौर पर छह महीने और एक साल और डेढ़ साल की उम्र के बीच होता है। बच्चा चल नहीं सकता है, खड़े नहीं हो सकता है, लेकिन बैठने में सक्षम है, भोजन परेशान नहीं है, वह निगलने, चूसने के कार्य के साथ मुकाबला करता है। शिशु कितनी देर तक जीवित रहेगा यह श्वसन की मांसपेशियों की स्थिति पर निर्भर करता है।
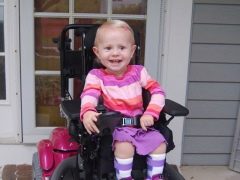
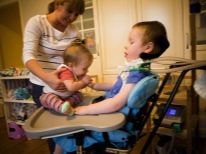
- कुगेलबर्ग-वैलैंडर का शोष - सीएमए 3 प्रकार, शिशु। आमतौर पर डेढ़ साल की उम्र में पाया जाता है, आमतौर पर दो साल में। अनुकूल रूप से अधिक अनुकूल रूप। छोटे रोगी खड़े हो सकते हैं, बैठ सकते हैं, हिल सकते हैं, लेकिन बड़ी कमजोरी का अनुभव कर सकते हैं, और इसलिए ज्यादातर मामलों में व्हीलचेयर की जरूरत होती है, जिसके बिना उनकी सामान्य महत्वपूर्ण गतिविधि उनके लिए कठिन होती है।
- कैनेडी शोष - सीएमए टाइप 4, बल्बोस्पाइनलनया। आमतौर पर एक वयस्क रूप माना जाता है, लेकिन कभी-कभी 15 साल बाद बच्चों में इसका पता चलता है। जीवन का प्रभाव शायद ही कभी प्रभावित होता है, मांसपेशियों का कमजोर होना धीरे-धीरे होता है, धीरे-धीरे, एक व्यक्ति जिसने सामान्य जीवन व्यतीत किया और खुद को स्वस्थ माना, अंततः अक्षम हो जाता है और स्वतंत्र रूप से आगे बढ़ने की क्षमता खो देता है।
दुचेन की कमोबेश पहली बार की जाने वाली ट्रॉफी और वुलपियन की शोषी एसएमए "वयस्क" है, पहली बार आमतौर पर 18 साल के बाद और दूसरी 20 साल बाद पता चलती है।
बच्चों में, न केवल एसएमए के अलग-थलग रूपों को दर्ज किया जाता है, जब मांसपेशी डिस्ट्रोफी के अलावा कुछ भी परेशान नहीं करता है, बल्कि संयुक्त रूप भी होते हैं, जब स्पाइनल शोष एकमात्र निदान नहीं होता है और बच्चे को अन्य आनुवंशिक या जन्मजात समस्याएं होती हैं, जैसे कि हृदय और संवहनी दोष, ऑलिगोफ्रेनिया।
कारणों
जैसा कि पहले ही उल्लेख किया गया है, हम एक आनुवांशिक बीमारी के बारे में बात कर रहे हैं, और इसलिए इसकी घटना का कारण आनुवंशिकीविदों के लिए खोज का क्षेत्र है। बच्चे को पांचवें गुणसूत्र पर एक बार-बार होने वाले जीन विरासत में मिलते हैं (ये SMN, NAIP, H4F5, BTF2p44 जीन हो सकते हैं)।
इस तरह के जीन को एक वाहक से एक संतान को स्थानांतरित करने की संभावना अधिक है - 25%। यदि माँ और पिताजी दोनों उत्परिवर्तित जीन के छिपे हुए वाहक हैं, तो एक बच्चे में एजीआर की संभावना 50% है। प्रभावित असामान्य जीन सामान्य एसएमएन प्रोटीन उत्पादन को रोकता है और रीढ़ की हड्डी में मांसपेशियों के मोटर कार्यों के लिए जिम्मेदार तंत्रिका कोशिकाएं धीरे-धीरे मरने लगती हैं। बच्चे के जन्म के बाद भी उनकी मृत्यु की प्रक्रिया जारी रहती है।
अभिव्यक्तियों
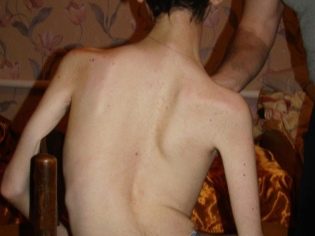
लक्षण बीमारी के प्रकार पर निर्भर करते हैं। चूंकि हम केवल चार प्रकार के बच्चों पर विचार करते हैं, इसलिए यह ध्यान दिया जाना चाहिए कि मांसपेशियों की कमजोरी और मांसपेशियों का शोष सभी की विशेषता है। अन्यथा, प्रत्येक प्रकार की अपनी नैदानिक तस्वीर और विशिष्ट विशेषताएं हैं।
- सीएमए टाइप 1 (वेरिंग-हॉफमैन एट्रोफी) गर्भावस्था के दौरान भी पता लगाने के लिए उपलब्ध है। डॉक्टर बहुत सुस्त सरगर्मी के साथ भ्रूण में बीमारी का संदेह कर सकते हैं। लेकिन बच्चे को ले जाने के चरण में निदान की पुष्टि करना मुश्किल है, यह आमतौर पर जन्म देने के बाद होता है। इस तरह के शोष के साथ एक बच्चा खुद को सिर पकड़ नहीं सकता है, बगल से टॉस करता है, वह नीचे नहीं बैठता है। वह लगभग हमेशा पीठ के बल रहता है, उसकी मुद्रा शिथिल होती है, वह अपने पैर नहीं उठाता है, उन्हें साथ नहीं लाता है, साथ में आपकी हथेलियाँ नहीं रखता है। बहुत शुरुआती चरण में, बच्चे को खिलाने के लिए भारी समस्याएं हो सकती हैं, क्योंकि वह निगलता है यह बहुत बुरी तरह से बाहर निकलता है या काम नहीं करता है। ज्यादातर बच्चे दो साल की उम्र से पहले ही मर जाते हैं। कुछ लोग सात या आठ साल तक जीने का प्रबंधन करते हैं, लेकिन शोष केवल बढ़ता है। आमतौर पर मौत हृदय, फेफड़े, पाचन अंगों की अपर्याप्तता के कारण होती है।
- CMA 2 प्रकार (शोष Dubovitsa) जन्म के समय, आमतौर पर इसका पता नहीं चलता है, क्योंकि बच्चा सांस लेने, भोजन निगलने में सक्षम होता है, और छह महीने के बाद ही मांसपेशियों की शोष की प्रगति स्पष्ट हो जाती है। यदि बच्चे में पहले से ही पालना में खड़ा होना सीखा है, तो उम्र में पहले लक्षण दिखाई देते हैं, फिर पैरों की कटिंग साइन, टुकड़ों की एक अनुचित बूंद एक उज्ज्वल संकेत हो सकती है। धीरे-धीरे, निगलना मुश्किल हो जाता है। समय के साथ, बच्चे को व्हीलचेयर की आवश्यकता होती है।
- CMA 3 प्रकार (कुग्लबर्ग-वैलैंडर का एम्योट्रॉफी) 2 साल की उम्र के बाद किसी भी उम्र में दिखाई दे सकता है। एक बच्चा जो सामान्य रूप से विकसित और विकसित होता है, धीरे-धीरे कमजोरी की शिकायत करने लगता है, आमतौर पर कंधे के क्षेत्र में, अग्रभाग। जैसे-जैसे यह आगे बढ़ता है, उसके लिए दौड़ना, सीढ़ियाँ चलना, स्क्वाट करना मुश्किल हो जाता है। यह सब देखभाल पर निर्भर करता है - कुछ स्वतंत्र रूप से कई वर्षों तक स्थानांतरित करने की क्षमता रखते हैं।
- सीएमए टाइप 4 (कैनेडी शोष) केवल पुरुष रोगियों में पाया जाता है, क्योंकि इसे सेक्स क्रोमोसोम एक्स से जोड़ा जाता है। पहले लक्षण जांघ की मांसपेशियों के क्षेत्र में कमजोरी होते हैं, कपाल तंत्रिकाएं धीरे-धीरे प्रभावित होती हैं। रोग धीरे-धीरे बढ़ता है।
इलाज
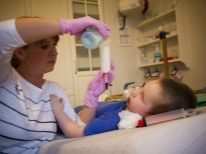
दुर्भाग्य से, आज चिकित्सा विज्ञान एसएमए के उपचार के लिए तरीकों और साधनों की पेशकश नहीं कर सकता है। ऐसी कोई विधियाँ नहीं हैं। शरीर के कार्यों को बनाए रखने के लिए और अवधि को अधिकतम करने के लिए जब तक बच्चा खुद को स्थानांतरित नहीं कर सकता, जैसे कि दवाएं प्रोज़रिन, ओकाज़िल। वे एसिटाइलकोलाइन को साफ करने में सक्षम एक एंजाइम की गतिविधि को कम करते हैं, जो तंत्रिका तंत्र के तंतुओं के माध्यम से एक उत्तेजना पल्स पहुंचाता है।
की भी सिफारिश की दवाओं का व्यवस्थित उपयोग जो सेलुलर स्तर पर ऊर्जा चयापचय को बढ़ाता है, समूह बी के विटामिन, नॉटोट्रोपिक दवाओं, साथ ही पोटेशियम और निकोटिनिक एसिड की तैयारी।
SMA वाला बच्चा उच्च प्रोटीन आहार दिखायालेकिन हाल के अध्ययनों से पता चला है कि आहार की भूमिका कुछ हद तक अतिरंजित है - इस बात का कोई सबूत नहीं है कि भोजन में कम से कम किसी तरह से प्रोटीन की एक उच्च सामग्री रोग की प्रगति की दर को प्रभावित करती है।
लेकिन कैलोरी के साथ अधिक सावधान रहना चाहिए - मांसपेशियों की गतिविधि कम होने के कारण, बच्चा जल्दी से अतिरिक्त पाउंड प्राप्त कर सकता है।
अधिक या कम पूर्ण जीवन की अवधि का विस्तार करने में मदद मिलेगी चिकित्सीय मालिश, यूएचएफ, वैद्युतकणसंचलन, श्वसन की मांसपेशियों को बनाए रखने के लिए साँस लेने के व्यायाम, तैराकी। सहायक स्पाइनल और थोरैसिक आर्थोपेडिक उपकरणों को पहनने की सलाह दी जाती है।
बीमारी के बारे में अधिक जानकारी नीचे दिए गए वीडियो में एक विशेषज्ञ बताता है।