सभी पुरुष प्रजनन क्षमता के बारे में
आमतौर पर, "प्रजनन क्षमता" जैसे शब्द, पुरुष पहली बार तब सोचने लगते हैं जब लंबे प्रयासों के बाद बच्चे को गर्भ धारण करते हैं। और कई एक ही समय में संदेह करते हैं कि इसका कारण एक महिला में है, लेकिन यह एक सामान्य गलत धारणा है। आंकड़ों के अनुसार, विवाह में पुरुष बांझपन का अनुपात 40% तक पहुंच रहा है, और इसलिए पुरुष प्रजनन क्षमता के सवाल महिला के सवालों से कम महत्वपूर्ण नहीं हैं।
यह क्या है?
"प्रजनन क्षमता" की अवधारणा लैटिन शब्द फर्टिस से आती है, जो "उपजाऊ" के रूप में अनुवादित होती है। सरल शब्दों में, इस शब्द का अर्थ है मादा प्रजनन कोशिका को निषेचित करने और बच्चे पैदा करने के लिए एक आदमी की क्षमता। पुरुषों में प्रजनन क्षमता शुक्राणु की गुणवत्ता, साथ ही जननांग अंगों के स्वास्थ्य की स्थिति से निर्धारित होती है, जो महिला के शरीर में शुक्राणु के बिना परिवहन के सुनिश्चित करती है, जहां निषेचन और भ्रूण का आगे विकास होता है।
मजबूत सेक्स के उर्वर प्रतिनिधि को उस समय से माना जाता है जब यौवन शुरू होता है। यह इस अवधि से है कि लड़का शुक्राणु विकसित करना शुरू कर देता है, जिसके कारण वह प्रजनन आयु में चला जाता है। यह आमतौर पर 10-12 वर्षों में होता है। अंडकोष आकार में वृद्धि, वे सेक्स हार्मोन का सक्रिय उत्पादन शुरू करते हैं, शुक्राणु की परिपक्वता। लिंग थोड़ी देर बाद लंबा होने लगता है। 13 साल की उम्र से, लड़कों को संभावित रूप से उपजाऊ माना जाता है, और 16 साल की उम्र से उन्हें पूरी तरह से उपजाऊ माना जाता है।
पुरुषों में प्रजनन क्षमता महिलाओं की तुलना में एक लंबी अवधि है, और यह उम्र पर बहुत कम निर्भर करता है, और 70 साल में एक आदमी एक पिता बन सकता है, जिसे कमजोर सेक्स के बारे में नहीं कहा जा सकता है।
एक आदमी के लिए उपजाऊ उम्र वह समय है जिसमें वह एक अंडे को निषेचित करने में सक्षम है। उर्वरता उच्च, मध्यम या निम्न है।
प्राकृतिक तरीके से कम निषेचन के साथ, कार्य कठिन या असंभव है। प्रजनन क्षमता के सामान्य स्तर पर, कोई भी पुरुष प्रजनन क्षमता में होता है, जबकि वह प्रजनन आयु में होता है। बढ़ी हुई प्रजनन क्षमता एक दुर्लभ घटना है, यही वजह है कि इसे अक्सर एक घटना कहा जाता है। उसके साथ, गर्भनिरोधक उपाय भागीदारों की मदद नहीं करते हैं, और अक्सर गर्भनिरोधक लेते समय भी एक महिला की गर्भावस्था होती है।
एक अनियोजित गर्भावस्था की संभावना उन दंपतियों में अधिक है जिनमें पुरुषों और महिलाओं दोनों में उच्च प्रजनन क्षमता देखी जाती है। व्यवहार में, यह बहुत दुर्लभ है।
यह कैसे निर्धारित किया जाता है?
पुरुष प्रजनन क्षमता का निर्धारण केवल एक ही तरीका है - अपने शुक्राणु की संरचना और गुणों का प्रयोगशाला मात्रात्मक और गुणात्मक अध्ययन करना। इस विश्लेषण को वीर्य कहा जाता है। यह किसी भी क्षेत्र में लगभग किसी भी प्रजनन क्लिनिक में किया जा सकता है, विश्लेषण की लागत कम है, और इसलिए इस तरह के सर्वेक्षण को सभी के लिए सुलभ माना जाता है। विश्लेषण दिनों से तीन दिनों के लिए तैयार किया जा रहा है, इसके परिणाम अत्यधिक सटीक माने जाते हैं।
विश्वसनीय परिणाम प्राप्त करने के लिए, विश्लेषण से पहले एक आदमी 5 दिनों के लिए सेक्स जीवन और हस्तमैथुन को सीमित करना आवश्यक है, परीक्षा से पहले 7 दिनों के लिए यह धूप सेंकने, स्नान और सौना, शराब से इनकार करने के लायक है, सिगरेट की संख्या को कम करना। शुक्राणु हस्तमैथुन या बाधित संभोग द्वारा दिया जाता है, एक विशेष चिकित्सा कंडोम में आयोजित किया जाता है।इसके अलावा, सूक्ष्म विधि विशेषज्ञ कई संकेतक निर्धारित करते हैं जो अंततः एक आदमी की उर्वरता को निर्धारित करने और उसकी उर्वरता के व्यक्तिगत सूचकांक को उजागर करने की अनुमति देते हैं।
पुरुष प्रजनन सूचकांक - क्या होता है?
सूचकांक आज दो तरीकों से निर्धारित होता है:
- क्रूगर विधि;
- तकनीक द्वारा।
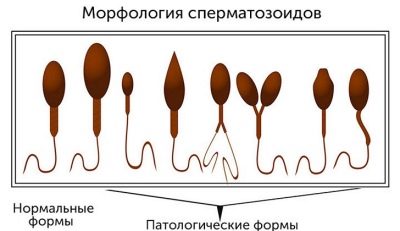
क्रूगर विधि से पता चलता है कि उनकी संरचना के आधार पर नर जर्म कोशिकाओं की रूपात्मक विशेषताओं का मूल्यांकन किया जाता है। परिवर्तित रूपों वाले सभी कोशिकाओं, पूंछ के आकार, सिर, शुक्राणु सेल की गर्दन को खारिज कर दिया जाता है, केवल संदर्भ कोशिकाएं बनी रहती हैं जो क्रूगर द्वारा वर्णित संदर्भ गुणों के अनुरूप होती हैं। बढ़ी हुई क्षमताओं के साथ उपजाऊ एक आदमी है, जिसके शुक्राणु में इस तरह के संदर्भ रोगाणु कोशिकाएं हैं 40-45% से कम नहीं।
ऐसी कोशिकाओं के कम से कम 15% का पता लगाने से औसत प्रजनन क्षमता का संकेत मिलता है, और प्रजनन की कम क्षमता के बारे में 15% से कम होता है। क्रूगर मानदंड बहुत सख्त हैं। वे सेक्स कोशिकाओं को पारित नहीं करते हैं, जिनमें सिर, गर्दन, पूंछ के भी मामूली दोष होते हैं। 30% संकेतक को एक आधार के रूप में लिया जाता है - इसे पुरुष प्रजनन क्षमता का मानदंड माना जाता है।
फैरिस विधि अलग-अलग गतिशीलता वाले शुक्राणुओं के समूहों की गिनती करने की एक विधि है। चार प्रकार के जनन कोशिकाएँ वीर्य द्रव में मौजूद हो सकती हैं:
- एक - सबसे कुलीन, मोबाइल, सक्रिय, तेज गति से सीधे चलना;
- - मोबाइल और सक्रिय, लेकिन उनके प्रकार से थोड़ा धीमा एक इकट्ठा;
- सी - मोटाइल, लेकिन प्रभावी कोशिकाएं नहीं, जो आगे नहीं बढ़ती हैं, लेकिन एक सर्कल में, एक ज़िगज़ैग में, जैसा कि आप कृपया, लेकिन अंडे की दिशा में नहीं;
- डी - निश्चित कोशिकाएं, जो जीवित और मृत दोनों हो सकती हैं।
फैरिस इंडेक्स का तात्पर्य है कि एक स्वस्थ और निषेचित पुरुष में कम से कम 25% प्रकार की कोशिकाएँ होती हैं या कम से कम 50% प्रकार की A और B कोशिकाएँ ठोस द्रव में होती हैं। सबसे अधिक बार फरिस इंडेक्स को संख्याओं द्वारा दर्शाया जाता है। यदि कोई व्यक्ति विश्लेषण के परिणामों को देखता है:
- 20.0 से कम है - यह कम प्रजनन क्षमता को इंगित करता है;
- 20-25 – यह सामान्य प्रजनन क्षमता को इंगित करता है;
- 25.0 से ऊपर - यह उच्च प्रजनन क्षमता की बात करता है।
शुक्राणु में प्रजनन क्षमता के एक उच्च सूचकांक का मतलब है कि एक आदमी एक ही संभोग के बाद भी आसानी से डैड बन सकता है और उसे इसके लिए किसी मेडिकल हस्तक्षेप की आवश्यकता नहीं होगी। हम औसत मानकों द्वारा एक उपजाऊ आदमी के लिए आटा के मानक के बारे में बोल सकते हैं।
वीर्य के परिणामों के आधार पर सामान्य प्रजनन तालिका
सूचक | आदर्श |
आयतन | 2 मिली |
चिपचिपापन | 2 सेंटीमीटर से अधिक नहीं |
गंदगी | वर्तमान या "+" |
लाल रक्त कोशिकाएं | गुम या "-" |
श्वेत रक्त कोशिकाएं | गुम या 0.3 से कम |
कीचड़ | नहीं |
द्रवीकरण का समय | 10 से 40 मिनट |
अम्लता | 7,1-8,0 |
जर्म कोशिकाओं की संख्या | 40 मिलियन से अधिक |
जिनमें से सक्रिय हैं | 25% से कम नहीं |
उनमें से अभी भी | 50% से अधिक नहीं |
इनमें से क्रुगर द्वारा रूपात्मक रूप से सामान्य है | 30% या अधिक |
एकत्रीकरण | गुम या "-" |
शुक्राणु एंटीबॉडी की उपस्थिति | गुम या "-" |
शुक्राणु व्यवहार्यता | नमूने में कम से कम 50% जीवित कोशिकाएं। |
विश्लेषण वर्तमान समय में केवल शुक्राणु की स्थिति को दर्शाता है। वह इस सवाल का जवाब नहीं देता कि आदमी ने प्रजनन क्षमता को क्यों कम किया है और इसके बारे में क्या करना है।
आयु सुविधाएँ
महिला प्रजनन क्षमता के मूल्यांकन में एक बहुत ही महत्वपूर्ण कारक उम्र है, क्योंकि यह अपनी वृद्धि के साथ है कि महिलाओं का प्रजनन कार्य फीका हो जाएगा। पुरुषों में, उम्र के साथ प्रजनन क्षमता का स्पष्ट संबंध नहीं देखा गया है, लेकिन उम्र बढ़ने के साथ प्रजनन क्षमता में कमी अभी भी होती है, यह सेक्स हार्मोन की मात्रा में कमी के साथ जुड़ा हुआ है, विशेष रूप से, टेस्टोस्टेरोन। उम्र के साथ भी जीन उत्परिवर्तन के जोखिम को बढ़ाता है इसलिए, शुक्राणुजोज़ डीएनए को दोषों के साथ ले जा सकता है, जिससे गुणसूत्र संबंधी असामान्यताओं वाले बच्चे होने की संभावना बढ़ जाएगी।
डॉक्टरों का मानना है कि पुरुषों में निषेचन के लिए सबसे अच्छी उम्र 16 से 35 वर्ष है।50 वर्षों के बाद, एक क्रमिक हार्मोनल पुनर्व्यवस्था होती है, अंतःस्रावी तंत्र अधिक "आलसी" हो जाता है, शुक्राणुजनन धीमा हो जाता है।
पुरुष शुक्राणु में संदर्भ रोगाणु कोशिकाओं की संख्या 35 वर्ष की आयु तक धीरे-धीरे कम हो सकती है। लेकिन कम प्रजनन क्षमता के साथ, एक आदमी एक अंडा निषेचन कर सकता है। यदि गर्भाधान के समय पुरुष 40 वर्ष से अधिक का है, तो एक महिला को भ्रूण के गर्भपात, गर्भपात, गुणसूत्र संबंधी असामान्यताएं होने की अधिक संभावना है।
लेकिन यह समझा जाना चाहिए कि आवश्यकता होने पर 80 साल में डैडी एक आदमी हो सकता है। और इसके लिए यह आवश्यक नहीं है कि उसके पास एक इरेक्शन था और वह पूर्ण संभोग करने में सक्षम था। आधुनिक चिकित्सा उनके शुक्राणुओं को उनके वास डिफेरेंस द्वारा ले जा सकती है, और अगर यह अच्छी गुणवत्ता का है, तो आईवीएफ, आईसीएसआई और अन्य उपचार चक्रों को सहायक प्रजनन तकनीकों का उपयोग करके किया जा सकता है।
गिरावट और उल्लंघन के कारण
"बिगड़ा हुआ प्रजनन" और "कम प्रजनन क्षमता" की अवधारणाओं के बीच अंतर करना सीखना आवश्यक है। पहले मामले में हम आदमी के स्वास्थ्य की स्थिति में अपरिवर्तनीय परिवर्तन के बारे में बात कर रहे हैं। दूसरे में - अस्थायी, अधिगम के बारे में।
पुरुष प्रजनन कार्य काफी कमजोर है और विभिन्न कारकों के प्रभाव में बिगड़ा जा सकता है। कारण जन्मजात विशेषताओं, आनुवंशिक असामान्यताओं (यह सबसे प्रतिकूल विकल्प है) और प्रजनन प्रणाली के अधिग्रहित विकारों में दोनों झूठ हो सकते हैं। कम पुरुष प्रजनन क्षमता के सबसे आम कारण निम्नानुसार हैं।
- प्रजनन अंगों के रोग (वैरिकोसेले, प्रोस्टेटाइटिस, प्रोस्टेट एडेनोमा और अन्य)।
- वास deferens (प्रतिगामी स्खलन) के साथ शुक्राणु के परिवहन से संबंधित विकार।
- संक्रामक रोग - जननांग संक्रमण, जननांग रोग, जननांग दाद, बचपन में हस्तांतरित संक्रमण (संक्रामक पैरोटिटिस)।
- चोट या जन्मजात दोष - लिंग या अंडकोष की चोटों या दोषों को संदर्भित करता है।
- अंतःस्रावी रोग और बीमारियां जो हार्मोनल स्तर के संतुलन में बदलाव का कारण बनती हैं - मधुमेह, मोटापा, हाइपोथायरायडिज्म या थायरॉयड ग्रंथि के अतिगलग्रंथिता। सामान्य शुक्राणु का विकास और पुरुषों की प्रजनन की क्षमता GnRH, टेस्टोस्टेरोन की कमी को प्रभावित करती है।
- एंटीस्पर्म एंटीबॉडी की उपस्थिति - प्रतिरक्षा प्रणाली के इस व्यवहार को बाहर नहीं किया जाता है अगर एक ऑपरेशन पहले किया गया था या जननांग अंगों की कुंद चोटें थीं जिसमें शुक्राणुजोज़ा में प्रवेश किया, जहां वे नहीं हैं - प्रतिरक्षा को हमेशा "विदेशी निकायों" के रूप में याद किया जाता है और अब नष्ट करना चाहता है।
शुक्राणुओं को कम करने और कम प्रजनन क्षमता को एक आदमी के फ्लू या एआरवीआई में स्थानांतरित किया जा सकता है, अगर बीमारी परीक्षण लेने से कुछ महीने पहले थी। यह सब उच्च शरीर के तापमान, शुक्राणु के विकास और उनकी गतिशीलता के लिए हानिकारक है।
यदि बीमारी हुई, तो गर्भावस्था की योजना 3 महीने के बाद शुरू नहीं होनी चाहिए, और इस तरह की अवधि के बाद वीर्यपात करना भी बेहतर है। शुक्राणु को अपग्रेड करने में 90 दिन तक का समय लगता है।
आधुनिक जीवन की विशेषताओं में पुरुष प्रजनन क्षमता पर उनकी छाप भी है।
- परिस्थितिकी - गंदे हवा के साथ निकास गैसों की बहुतायत वाले बड़े शहर, कम उपजाऊ कार्यों की संभावना को बढ़ाते हैं।
- तनाव - पुराने तनाव से तनाव हार्मोन का अत्यधिक उत्पादन होता है, और इसलिए सेक्स हार्मोन और शुक्राणु की गुणवत्ता में कमी आती है।
- काम की विशेषताएं - रेडियोधर्मी पदार्थों, वार्निश, पेंट, विषाक्त पदार्थों और जहरों के साथ संपर्क, क्षेत्र में कंपन की उपस्थिति लगभग हमेशा प्रजनन पुरुष स्वास्थ्य के बारे में इसकी गूंज होती है। एक नकारात्मक कारक को रात की पाली में काम करने के लिए माना जाता है - एक सामान्य हार्मोनल पृष्ठभूमि के लिए, नींद महत्वपूर्ण है।
- बुरी आदतें - धूम्रपान, शराब, ड्रग्स। इस तरह के शौक न केवल शुक्राणु की सामान्य विशेषताओं के बिगड़ने की ओर ले जाते हैं, बल्कि रोगाणु कोशिकाओं के डीएनए के उत्परिवर्तन के लिए भी होते हैं।विशेष रूप से खतरनाक है धूम्रपान मारिजुआना - कैनबिनोइड्स का पुरुष सेक्स कोशिकाओं पर उत्परिवर्तजन प्रभाव पड़ता है।
यहां तक कि ऐसे पुरुष जो सक्रिय जीवनशैली का नेतृत्व करने की कोशिश करते हैं, उनमें कम प्रजनन क्षमता वाले लोग हो सकते हैं। यौन कार्य स्टेरॉयड हार्मोन से पीड़ित हो सकते हैं, जो एथलीट शरीर के वजन को नियंत्रित करने के लिए मांसपेशियों के द्रव्यमान के लिए उपयोग करते हैं। कम प्रजनन क्षमता अक्सर पुरुषों में पाई जाती है, जो अक्सर स्नान, सौना, धूपघड़ी में खुशी के साथ शामिल होते हैं, और अपनी कारों में गर्म सीटें भी शामिल करते हैं - अंडकोश पर थर्मल प्रभाव से शुक्राणु की गिरावट होती है।
कैसे बढ़ाएं?
मामलों के भारी बहुमत में, पुरुष प्रजनन क्षमता कम होना एक फैसला नहीं है, बल्कि जीवन शैली को बदलने के लिए एक आधार है, जो ऊपर सूचीबद्ध बहुत ही नकारात्मक कारकों के प्रभाव को समाप्त करता है। लेकिन किसी भी मामले में चिकित्सा परीक्षा के बिना नहीं कर सकते। गर्भावस्था की योजना बनाने से पहले, सभी ज्ञात संक्रमणों को ठीक करना महत्वपूर्ण है, एक आदमी भी उनमें से कई के बारे में अनुमान नहीं लगा सकता है, क्योंकि वे पूरी तरह से स्पर्शोन्मुख हैं।
वैरिकोसेले के मामले में और वास deferens सर्जिकल हस्तक्षेप की बिगड़ा पेटेंट मदद करता है।
प्रजनन में सुधार करने के लिए केवल डॉक्टर की सिफारिशों का सख्ती से पालन संभव है। मूल सुझाव इस प्रकार हैं।
- विटामिन और आहार की खुराक लेने से शुक्राणुजनन में सुधार करने और शुक्राणु की गुणवत्ता में सुधार करने की सिफारिश की जाती है ("वियार्डोट", "स्पर्मअक्तिव" और अन्य)। उनमें से, जिंक, सेलेनियम, फोलिक एसिड, और बी विटामिन सबसे उपयोगी हैं।
- जननांगों और अंडकोश की थैली में गर्मी का प्रसार - ऑटोमोबाइल गर्म सीटों के उपयोग से, तंग दबाव अंडरवियर और तंग पैंट पहनने से स्नान, सौना के लिए मना कर दिया।
- पोषण और जीवन शैली का सुधार। आहार में अधिक प्रोटीन खाद्य पदार्थ (मांस, मछली, दूध) दर्ज करना चाहिए। भारी और थकाऊ शारीरिक गतिविधि को contraindicated है, जबकि मध्यम शारीरिक गतिविधि को प्रोत्साहित किया जाता है। बुरी आदतों की अस्वीकृति।
पुरुषों में प्रजनन क्षमता में गिरावट के कारणों के बारे में अधिक जानकारी नीचे दिए गए वीडियो में एक विशेषज्ञ बताता है।