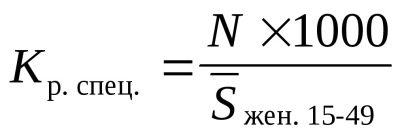सभी महिला प्रजनन क्षमता के बारे में
दवा, समाजशास्त्र में संतानों की क्षमता अक्सर "प्रजनन क्षमता" की अवधारणा से निरूपित होती है। महिलाएं, जिनके लिए ऐतिहासिक रूप से और जन्म के समय खरीद के मुद्दे बहुत महत्वपूर्ण हैं, इस मुद्दे को बहुत महत्व देते हैं, जबकि प्रत्येक महिला को यह नहीं पता है कि उसकी उर्वरता का निर्धारण कैसे करें और यदि आवश्यक हो, तो इसे बढ़ाएं।
यह क्या है?
लैटिन उर्वरकों से प्राप्त शब्द का नाम है - उपजाऊ। इस प्रकार, प्रजनन क्षमता एक महिला के शरीर को व्यवहार्य संतानों को पुन: पेश करने की क्षमता है। बच्चों की असमर्थता को विपरीत अवधारणा कहा जाता है - "बाँझपन"।
चिकित्सा विज्ञान से दूर लोग यह मानने के आदी हो गए हैं कि महिलाएँ दो प्रकार की होती हैं - उपजाऊ और फलहीन, कि प्रजनन क्षमता या तो होती है या नहीं। वास्तव में, महिलाओं में प्रजनन क्षमता तीन प्रकार की होती है:
- उच्च;
- मध्यम (सामान्य);
- कम।
इसे सरल शब्दों में कहें, एक महिला की प्रजनन क्षमता इस बात पर निर्भर करती है कि वह गर्भ धारण करने, सहन करने और जन्म देने में सक्षम है या नहीं।
- इन कारकों में से किसी की अनुपस्थिति एक महिला की कम प्रजनन क्षमता को इंगित करती है, क्योंकि महिला वांछित लक्ष्य तक नहीं पहुंचती है (बच्चे को गर्भ धारण नहीं किया जा सकता है, या तो स्थायी रूप से या एक जीवित बच्चा पैदा होता है)।
- यदि किसी महिला का स्वास्थ्य अच्छा है, और वह गर्भ धारण करने और सहन करने और जन्म देने में सक्षम है, तो वे कहती हैं कि उनके पास सामान्य (औसत) प्रजनन क्षमता है।
- यदि निष्पक्ष सेक्स न केवल गर्भवती होने, एक बच्चे को सहन करने और जन्म देने के लिए संभव है, लेकिन वह उसे और उसके बच्चों के स्वास्थ्य से समझौता किए बिना न्यूनतम रुकावट के साथ ऐसा करने में सक्षम है, तो वे उच्च स्तर की उर्वरता की बात करते हैं।
एक अवधारणा के रूप में प्रजनन क्षमता का उपयोग न केवल स्त्रीरोग विशेषज्ञ, प्रसूति विशेषज्ञ, प्रजनन विशेषज्ञ और अन्य विशेषज्ञताओं के डॉक्टरों द्वारा किया जाता है, बल्कि जनसांख्यिकी द्वारा भी किया जाता है। यह शब्द अक्सर दुनिया में प्रजनन पर वैज्ञानिक विवादों और आंकड़ों में दिखाई देता है।
यह समझने के लिए कि एक महिला की प्रजनन क्षमता के साथ क्या होता है, एक डॉक्टर काम करता है। यह समझने के लिए कि सामान्य रूप से महिलाओं की एक पूरी आबादी की निपुणता के साथ क्या हो रहा है, एक जनसांख्यिकी काम करता है, जो कुल प्रजनन दर का उपयोग करता है।
तो, विश्व स्वास्थ्य संगठन के विशेषज्ञों का अनुमान है कि दुनिया भर में 5% तक महिलाएं बांझ हैं। रूस में, 40 मिलियन महिलाओं के खाते में 6 मिलियन बांझ महिलाएं हैं। विशेषज्ञों का कहना है कि जल्द ही, रूस में औसत महिला प्रति प्रजनन क्षमता और भी कम हो जाएगी, और अब पंजीकृत 8% बंजर महिलाओं के साथ, यह घटकर 15% हो जाएगा (जो बहुत समय पहले हुआ था, उदाहरण के लिए, उसी यूरोप में)।
आज उस उम्र के बारे में बहुत विवाद है जिस पर एक महिला को उपजाऊ माना जा सकता है, और यह ध्यान दिया जाना चाहिए कि उम्र ब्रैकेट बढ़ गया है। आज, आंकड़ों के अनुसार, महिलाओं को उपजाऊ माना जाता है। 15 से 49 वर्ष की आयु। समाज में उपजाऊ महिलाओं का हिस्सा एक पर्याप्त हिस्सा आवंटित किया जाता है - 30% तक, जो, जाहिर है, ने अभी तक मानवता को विलुप्त होने की अनुमति नहीं दी है।
हालांकि, कभी-कभी ऐसी परिस्थितियां होती हैं, जिसमें व्यक्तिगत महिलाएं 49 साल के बाद भी सामान्य प्रजनन क्षमता को बरकरार रखती हैं, सफलतापूर्वक 50 और 55 साल की उम्र में जन्म देती हैं, और 60 साल और उससे अधिक उम्र में। डॉक्टर और वैज्ञानिक ऐसा मानते हैं उपजाऊ आयु में वृद्धि प्रगति का गुण है। आखिरकार, आईवीएफ, अंडा दान, विभिन्न सहायक प्रजनन तकनीक और प्रौद्योगिकियां आज उपलब्ध हैं, जो महिलाओं को उनके लिए औसत उपजाऊ अवधि समाप्त होने के बाद भी माता बनने की अनुमति देती हैं।
ओव्यूलेशन फैक्टर
एक व्यक्ति अपने जीवन के किसी भी दिन युवावस्था तक और सबसे गहरे बुढ़ापे तक एक बच्चे को गर्भ धारण करने में सक्षम होता है। महिलाओं के साथ सब कुछ अलग होता है। बच्चे अपने पूरे जीवन में सबसे अधिक प्रजनन क्षमता के साथ पैदा होते हैं। - नवजात लड़कियों के अंडाशय में कई मिलियन अपरिपक्व अंडे एक डिम्बग्रंथि रिजर्व है। इसकी भरपाई नहीं की जाती है, बल्कि जीवन के दौरान ही इसका सेवन किया जाता है और प्रजनन क्षमता धीरे-धीरे कम होती जाती है।
कुछ oocytes प्रतिकूल कारकों के प्रभाव में मर जाते हैं - बुरी आदतों, बीमारियों, पारिस्थितिकी, कुछ ovulatory चक्र पर खर्च किए जाते हैं। उपजाऊ अवधि की समाप्ति का अर्थ है डिम्बग्रंथि रिजर्व की एक महत्वपूर्ण कमी और रजोनिवृत्ति की शुरुआत।
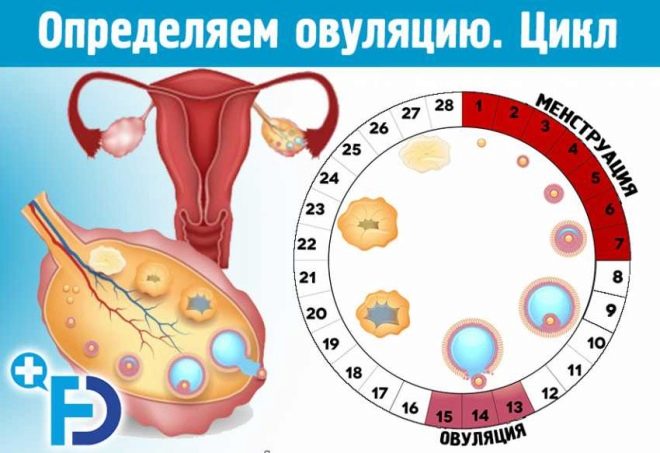
कई मायनों में, प्रजनन क्षमता सामान्य, स्वस्थ ओव्यूलेशन की क्षमता से निर्धारित होती है, जो चक्र के मध्य में महिलाओं में होती है। मासिक धर्म के बाद, कई रोम हार्मोन के प्रभाव के तहत पकते हैं, और केवल एक (शायद ही कभी दो) प्रमुख होते हैं। चक्र के बीच में, ल्यूटिनाइजिंग हार्मोन की कार्रवाई के तहत, कूप फट जाता है, निषेचन के लिए तैयार एक डिंब फैलोपियन ट्यूब में जाता है। ओव्यूलेशन स्वयं एक घंटे से अधिक नहीं रहता है, और एक जीवित और निषेचित अंडे एक दिन के लिए रहता है।
यदि ओव्यूलेशन नहीं होता है, जो कुछ चक्रों में काफी संभव है, तो एक महिला एक बच्चे को गर्भ धारण नहीं कर सकती है। यदि ओव्यूलेशन बिल्कुल नहीं होता है, तो महिला को बांझ माना जाता है। उसे उचित उपचार दिया जाता है। आज, ओव्यूलेशन को प्रोत्साहित करने के लिए दवाओं का उपयोग किया जाता है।
यहां तक कि महिलाओं में जो ओवुलेशन के साथ किसी भी समस्या का अनुभव नहीं करती हैं, एक चक्र में गर्भवती होने की संभावना लगभग 30% है। (20-25 साल की उम्र में 33% तक, 20% - 25 साल के बाद, 10% - 30 साल के बाद, 7% के बारे में - 35 साल के बाद, लगभग 3% - 40 साल के बाद)।
ओव्यूलेशन की अवधि के दौरान और उसके बाद के दिन के दौरान महिला सबसे अधिक प्रजनन क्षमता रखती है, जबकि अंडा कोशिका जीवित होती है। यही कारण है कि गर्भाधान की योजना बनाने वाली महिलाओं को सलाह दी जाती है कि वे अपने ओवुलेशन के दिन को स्थापित करने के लिए उपाय करें, और विशेष ओवुलेशन परीक्षण का उपयोग करें।
विभिन्न कारणों से ओव्यूलेशन नहीं हो सकता है - तनाव, थकान, हार्मोनल विकार, उम्र। 35 साल के बाद, महिलाओं को पूरी तरह से सामान्य माना जाता है, अगर एनोवुलेटरी ("खाली") चक्र प्रति वर्ष 6 तक होता है, जबकि 35 वर्ष तक की महिलाओं के लिए, प्रति वर्ष ऐसे चक्र 1-2 ताकत से होते हैं। इसलिए, 35 से कम उम्र की महिलाओं को उन महिलाओं की तुलना में अधिक उपजाऊ माना जाता है जिन्होंने इस आयु सीमा से अधिक कदम रखा है।
प्रजनन पूर्वानुमान - वे परीक्षण कैसे करते हैं?
एक विशेष महिला में बच्चों को सहन करने की क्षमता निर्धारित करने के लिए, एक विशेष परीक्षण बनाया गया था, जिसे "प्रजनन क्षमता रोग" कहा जाता था। जो महिलाएं इस मुद्दे में रुचि रखती हैं वे अच्छी तरह से इसका इस्तेमाल कर सकती हैं।
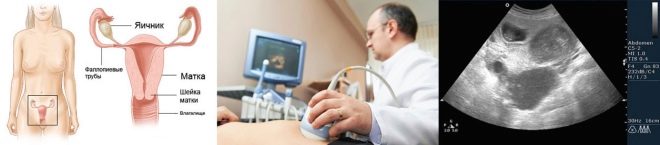
- महिला चक्र का 5-6 दिन (अंतिम या अंतिम लेकिन माहवारी के एक दिन में उनकी छह दिन की अवधि के साथ), अंडाशय का एक अल्ट्रासाउंड किया जाता है। एक स्वस्थ महिला में, प्रजनन ग्रंथि का सामान्य आकार 20 से 120 मिमी तक होता है, एक अंडाशय में कम से कम 5 रोम इस चरण में परिपक्व होते हैं। यह डिम्बग्रंथि आरक्षित निर्धारित करता है।
- इसके अतिरिक्त, प्रयोगशाला परीक्षण किए जा सकते हैं - हार्मोन एफएसएच, एलएच के लिए रक्त परीक्षण।
अंत में, डॉक्टर कमजोर सेक्स के बहुमत के लिए कुछ अजीब और समझ से बाहर होने का संकेत देते हैं: "-2", "0" या "+2"। इसका क्या मतलब है:
- «-2» - डिम्बग्रंथि रिजर्व समाप्त हो गया है, प्रजनन क्षमता कम है, स्वतंत्र गर्भाधान लगभग असंभव है, जब तक कि कोई चमत्कार मामले में हस्तक्षेप न करे;
- «0» - सामान्य आरक्षित, गर्भ धारण करने की सामान्य क्षमता, गर्भ धारण करना।
- «+2» - उच्च प्रजनन क्षमता, एक समृद्ध आरक्षित, 1-2 योजना चक्रों में गर्भावस्था होने की संभावना बहुत अधिक है।
परीक्षण में एक रक्त परीक्षण भी परिलक्षित होता है। एलएच पर एफएसएच (कूप-उत्तेजक हार्मोन) की प्रबलता के साथ, डिम्बग्रंथि की कमी का संदेह है, और प्रजनन क्षमता कम है।
यह परीक्षण चिकित्सक को पहले यह निर्धारित करने की अनुमति देता है कि क्या कोई महिला मां बन सकती है या उसकी मदद के लिए और प्रजनन तकनीकों तक पहुंच के बिना चिकित्सा सहायता की आवश्यकता है।
प्राक्गर्भाक्षेपक परीक्षण के अनुसार कम प्रजनन क्षमता, एक वाक्य नहीं है। एक महिला का इलाज किया जाना है, बच्चों को सहन करने की क्षमता बढ़ाने के उपायों का एक सेट। इस तरह के उपाय आमतौर पर 94% महिलाओं में गर्भधारण और बच्चे को पालने की अनुमति देते हैं जिनका प्राथमिक परीक्षण खराब परिणाम दिखाता है। केवल 6% महिलाएं, आंकड़ों के अनुसार, प्रजनन विशेषज्ञों (आईवीएफ, आईसीएसआई, आदि) की मदद की आवश्यकता है।
उच्च प्रजनन क्षमता (ओवुलेशन पीरियड) की अपनी अवधि निर्धारित करने के लिए उन परीक्षणों की मदद करता है जो किसी फार्मेसी में उपलब्ध हैं। वे गर्भावस्था को निर्धारित करने के लिए परीक्षणों के समान कार्य करते हैं, लेकिन वे पूरी तरह से अलग पदार्थों (गर्भावस्था के दौरान एचसीजी, ओव्यूलेशन के दौरान एलएच) की एकाग्रता से, ओव्यूलेशन स्थापित करने की अनुमति देते हैं और गर्भावस्था नहीं।
इस तरह के परीक्षण घरेलू उपयोग में आसान और सरल हैं, त्रुटि और त्रुटि की संभावना इतनी अधिक नहीं है।
उच्च क्षमता - एक घटना?
चिकित्सा में उच्च प्रजनन क्षमता को अक्सर एक घटना कहा जाता है। और वास्तव में, कुछ महिलाएं गर्भनिरोधक लेते समय भी गर्भवती होने का प्रबंधन करती हैं। अभूतपूर्व गर्भावस्था की संभावना बढ़ जाती है, अगर न केवल एक महिला के लिए प्रजनन क्षमता "+2" का अनुमान लगाया जाता है, बल्कि एक पुरुष के लिए भी यह बहुत अधिक है।
यह बहुत आम नहीं है, लेकिन यह एक अनियोजित गर्भावस्था की संभावना को बढ़ाता है। इसलिए, 100% प्रभावकारिता के साथ गर्भनिरोधक मौजूद नहीं है: मौखिक गर्भनिरोधक लेते समय लगभग 1% महिलाएं गर्भवती हो जाती हैं, कंडोम का उपयोग करते समय 5% और एक स्थापित अंतर्गर्भाशयी डिवाइस के साथ 3%।
इन महिलाओं के लिए, डॉक्टर लगभग एक उपाय नहीं खोज सकते हैं जो अवांछित गर्भावस्था से खुद को बचाने में मदद करेंगे, उन्हें सर्जिकल नसबंदी की सिफारिश की जाती है, अगर पहले से ही बच्चे हैं और उनकी संख्या पूरी तरह से महिला को सूट करती है, तो वह नए जन्मों के लिए सहमत नहीं है।
महिला प्रजनन क्षमता बढ़ने के कारणों को विज्ञान द्वारा स्थापित नहीं किया गया है, इसे एक प्राकृतिक घटना माना जाता है। यह माना जाता है कि एक पूर्वसूचना स्त्री रेखा के माध्यम से आनुवंशिक रूप से विरासत में मिली हो सकती है।
प्रजनन दर
जैसा कि पहले ही उल्लेख किया गया है, "प्रजनन क्षमता" की अवधारणा का उपयोग न केवल डॉक्टरों द्वारा किया जाता है, बल्कि समाजशास्त्रियों और जनसांख्यिकी द्वारा भी किया जाता है। और इसलिए एक तथाकथित है प्रजनन दर, जिसका उपयोग गर्भावस्था की योजना के लिए नहीं किया जाता है, जैसा कि कई महिलाएं सोचती हैं। यह एक मैक्रोइकोनॉमिक इंडिकेटर है जो किसी क्षेत्र, देश या दुनिया में जन्म के स्तर का सही आकलन करने के लिए आवश्यक है। यह चयनित क्षेत्र में प्रति महिला जीवित बच्चों की औसत संख्या को दर्शाता है। एक महत्वपूर्ण शर्त यह है कि इस आंकड़े में एक महिला प्रजनन आयु में होनी चाहिए।.
गुणांक की गणना करने का सूत्र सरल है: K = N \ n * 1000। K वांछित प्रजनन दर है, N एक निश्चित अवधि के लिए नवजात शिशुओं की कुल संख्या है, उदाहरण के लिए, एक वर्ष या 5 साल के लिए, n ऐसी महिलाओं की संख्या है जो प्रजनन आयु (15-49 वर्ष) में हैं।
परिणाम पीपीएम में अनुमानित है। समाज के स्थिर रहने और अधिक भीड़-भाड़ या विलुप्त होने के क्रम में, यह आवश्यक है कि K 2.0 से 2.33 के बराबर हो। यदि K = 2.4 से अधिक है, तो वे जनसंख्या वृद्धि के बारे में बात करते हैं, यदि मान 2.0 से कम है, तो वे जनसंख्या में कमी के बारे में कहते हैं। रूस में आज (2017 के आंकड़ों के अनुसार) महिला प्रजनन दर 1.82 है। अपने निष्कर्ष निकालें।
क्या है असर?
हर महिला, संतान के बारे में सोच रही है, इस सवाल में दिलचस्पी है कि उसकी प्रजनन क्षमता को क्या प्रभावित कर सकता है। प्रभाव के कई ऐसे कारक हैं, वे विविध हैं, और निश्चित रूप से, सभी ध्यान देने योग्य हैं।
- उम्र। यह मुख्य कारक है। पुरुष की तुलना में महिला प्रजनन क्षमता में काफी तेजी से गिरावट आती है। जैसा कि मादा जीव की उम्र होती है, न केवल ओव्यूलेशन के साथ पूर्ण विकसित मासिक धर्म चक्र की संख्या कम हो जाती है, बल्कि अंडे की गुणवत्ता स्वयं कम हो जाती है, जो बच्चों को सहन करने की क्षमता (दोनों को गर्भ धारण करने और जन्म के लिए गर्भधारण करने की क्षमता को भी प्रभावित करती है, कभी-कभी कम गुणवत्ता वाले oocytes डीएनए म्यूटेशन का कारण बनती है) और भ्रूण के क्रोमोसोमल असामान्यताएं जीवन के साथ असंगत हैं)।
- अतिरिक्त वजन। एक स्वस्थ और अनुकूल स्त्रीरोग संबंधी इतिहास के साथ गर्भवती नहीं होने का एक बहुत ही सामान्य कारण है। अतिरिक्त पाउंड हार्मोन को स्थानांतरित करते हैं, जिससे ओव्यूलेटरी प्रक्रियाओं के उल्लंघन की संभावना बढ़ जाती है। 5% से भी वज़न कम होने से महिला की गर्भधारण करने की क्षमता बढ़ती है।
- मनोवैज्ञानिक अस्थिरता, तनाव - तनाव में रहने वाली महिला तनाव हार्मोन का उत्पादन बढ़ाती है, जो आंशिक रूप से सेक्स हार्मोन के उत्पादन को अवरुद्ध करती है, जो चक्र की प्रकृति को प्रभावित करती है। महिलाओं में बांझपन का सबसे अट्रैक्टिव रूप, विशेष रूप से, इडियोपैथिक साइकोजेनिक इनफर्टिलिटी है, जिसमें एक महिला स्वस्थ है, और गर्भाधान मनोदैहिक कारणों से नहीं होता है - बच्चे के जन्म का डर, किसी विशेष पुरुष को जन्म देने की अनिच्छा, आदि।
- जनन आघात - योनि, गर्भाशय ग्रीवा, निशान को तोड़ता है।
- कोई भी बीमारी जो हार्मोनल असंतुलन का कारण बनती है - पॉलीसिस्टिक अंडाशय, थायराइड समारोह, मधुमेह या अन्य की संख्या में वृद्धि या कमी।
- प्रजनन अंगों के रोग - फैलोपियन ट्यूब की रुकावट, लंबे समय तक और उपेक्षित भड़काऊ प्रक्रियाएं गर्भाशय में, तले हुए अंडे, अपच। आसंजन, सिनचिया।
- गर्भाशय गुहा में कई भेद - गर्भपात, स्क्रैपिंग, निदान सहित। इसी समय, एंडोमेट्रियम की कार्यक्षमता कम हो जाती है, जिसके परिणामस्वरूप, गर्भाधान के दौरान भी, निषेचित अंडा समेकित और सामान्य रूप से विकसित नहीं हो सकता है, यह मर जाता है और खारिज कर दिया जाता है।
- खाने और पीने के विकार - एक महिला के लिए पर्याप्त मात्रा में तरल पदार्थ, और फास्ट फूड और भोजन का सेवन करना बहुत जरूरी है, जो कि प्रिजर्वेटिव्स और डाईज से भरपूर होता है, जो कि oocytes के डीएनए में उत्परिवर्तन का कारण बनता है।
- प्रजनन अंगों के गैर-भड़काऊ रोग - मायोमा, एंडोमेट्रियोसिस, सिस्ट, पॉलीप्स, गर्भाशय की एंडोमेट्रियल परत के हाइपरप्लासिया।
- प्रतिकूल पर्यावरण की स्थिति - मल्टीफ़ॉर्मर प्रभाव में बढ़े हुए विकिरण के क्षेत्र, प्रदूषित बड़े शहर, गंदी हवा की निरंतर साँस, निकास गैसें हैं।
- पेशेवर गतिविधि के जोखिम - उच्च स्तर के कंपन संपर्क, विद्युत चुम्बकीय विकिरण, जहर, पेंट, वार्निश, अन्य विषाक्त पदार्थों के संपर्क के साथ उद्यमों में काम करें।
- बुरी आदतें - धूम्रपान, शराब, मादक पदार्थ।
- प्रतिरक्षा संबंधी विकार - रोग और स्थितियाँ जिनमें एक महिला का शरीर एंटीस्पर्म एंटीबॉडी का उत्पादन करता है जो शुक्राणु को विदेशी निकायों के रूप में नष्ट करते हैं। यह अक्सर एक विदेशी शरीर के रूप में शुक्राणु की मान्यता के खिलाफ विकसित होता है, उदाहरण के लिए, जब गुदा में स्खलन के साथ गुदा सेक्स का अभ्यास करना।
किसी विशेष महिला की प्रजनन क्षमता के कई कारण हैं। और उन्हें ध्यान में रखा जाना चाहिए। यह महत्वपूर्ण है अगर यह कम प्रजनन क्षमता को दर्शाता है। यहां पहले हानिकारक कारकों को खत्म करना महत्वपूर्ण है। बहुत बार यह अकेले जोड़े को बांझपन की समस्या को सुलझाने में मदद करने के लिए काफी पर्याप्त है।
नीचे क्यों जा रहा है?
महिलाओं में प्रजनन क्षमता में कमी या हानि एक ऐसी स्थिति है जिसमें प्रतिकूल कारकों के प्रभाव में गर्भ धारण करने और बच्चे को बाहर ले जाने की संभावना कम हो जाती है या पूरी तरह से अनुपस्थित रहती है।प्रजनन क्षमता में गिरावट के लक्षण और लक्षण स्पष्ट हैं - गर्भाधान नहीं होता है या गर्भावस्था को बर्दाश्त नहीं किया जा सकता है। असुरक्षित यौन संपर्क वाली एक उपजाऊ महिला लगभग एक वर्ष के लिए गर्भवती हो जाती है। यदि ऐसा नहीं होता है, तो योजना बनाने के एक साल बाद, उसे और उसके पति को प्रजनन क्षमता में गिरावट के कारणों का निर्धारण करने के लिए डॉक्टर से परामर्श करने की सलाह दी जाती है। याद यह बांझपन के बारे में नहीं है, जैसे कि, यह भागीदारों की उर्वरता के कारणों और कारकों के निर्धारण के बारे में है।
उल्लंघन अस्थायी, अचूक और शायद अपरिवर्तनीय हो सकता है। यह सब इस बात पर निर्भर करता है कि किन कारणों से बदलाव हुए हैं जो कि रोकथाम को रोकते हैं। लेकिन अपरिवर्तनीय उल्लंघन के साथ भी, एक रास्ता है - स्वाभाविक रूप से गर्भ धारण करना असंभव है; लेकिन आईवीएफ और अन्य सहायक प्रजनन तकनीकें बचाव में आएंगी।
अस्थायी कटौती प्रतिवर्ती होती है और एक महिला प्रजनन क्षमता को बढ़ाने में सक्षम होगी, जो प्राकृतिक तरीके से खरीद की समस्या को पूरी तरह से हल करेगी। इसीलिए अस्थायी समस्याओं को गिरावट कहा जाता है, और अपरिवर्तनीय - उल्लंघन।
आयु सुविधाएँ
महिलाओं में प्रजनन क्षमता की उम्र वह अवधि होती है जिस पर एक महिला मां बन सकती है। यह आमतौर पर रजोनिवृत्ति की शुरुआत से लगभग 13 साल पहले के समय अंतराल द्वारा इंगित किया जाता है, जब डिम्बग्रंथि रिजर्व की कमी के कारण ओव्यूलेशन नहीं होता है। जैसे ही लड़की अपनी अवधि शुरू करती है, वह सैद्धांतिक रूप से प्रजनन आयु में प्रवेश करती है, अर्थात वह गर्भ धारण करने में सक्षम होती है। रजोनिवृत्ति की औसत आयु 50-55 वर्ष है।
समाजशास्त्री और जनसांख्यिकी प्रजनन आयु को 15 से 55 वर्ष तक मानते हैं, लेकिन चिकित्सकों की एक अलग राय है - किशोरावस्था, मासिक धर्म की उपस्थिति के बावजूद, शारीरिक और मनोवैज्ञानिक रूप से असर और जन्म देने के लिए तैयार नहीं है, और 40 से अधिक महिलाओं को oocytes की गुणवत्ता में बदलाव के कारण गर्भ धारण करने में कठिनाई होती है। इसलिए, डॉक्टर, एक अनुकूल प्रजनन आयु की बात करते हैं, आमतौर पर 20 साल से 40 साल की उम्र का मतलब है।
एक महिला का पूरा विपुल जीवन कई अवधियों में विभाजित है।
- प्रारंभिक प्रजनन चरण। यह पहले मासिक धर्म के साथ शुरू होता है और 20 साल की उम्र में समाप्त होता है - अनियंत्रित ओव्यूलेशन, एक अनियमित चक्र, हार्मोनल पृष्ठभूमि अस्थिर, हालांकि, पहले से ही यौन सक्रिय महिलाओं में गर्भवती होने की संभावना बहुत अधिक है।
- औसत प्रजनन काल। यह 20 से शुरू होता है और 40 साल की उम्र में समाप्त होता है - ओव्यूलेशन काफी नियमित है, हार्मोनल स्तर, अगर कोई जुड़े रोग नहीं हैं, स्थिर हैं, अच्छा स्वास्थ्य है, बच्चे को जन्म देने और जन्म देने की क्षमता अधिक है, लेकिन गर्भवती होने की संभावना थोड़ी कम हो जाती है।
- देर से प्रजनन काल - 40 से 45 वर्ष तक। इस समय, ओव्यूलेशन अभी भी काफी नियमित है, मासिक समान रूप से, स्पष्ट रूप से, लेकिन हार्मोनल पृष्ठभूमि फिर से बनना शुरू हो जाती है, पहले प्रीक्लिमबैक्टीरियल परिवर्तन शरीर को प्रभावित करने लगते हैं। गर्भधारण करने की संभावना कम हो जाती है, लेकिन सहन करने और जन्म देने की क्षमता काफी अधिक होती है।
- प्रजनन तनाव - 46 से 58 साल तक। इस समय, एक महिला रजोनिवृत्ति में प्रवेश करती है। चक्र अनियमित हो जाता है, ओव्यूलेशन कम और कम होता है, हार्मोनल स्तर की विशेषता निम्न स्तर के सेक्स हार्मोन हैं। गर्भवती होने की संभावना कम है, लेकिन अगर ऐसा होता है, तो भी गर्भावस्था में हार्मोन रखरखाव चिकित्सा की आवश्यकता होती है - गर्भावस्था और प्रसव के लिए महिला के स्वयं के हार्मोन पर्याप्त नहीं हैं।
डॉक्टर बच्चे के जन्म के लिए 20 से 40 साल तक की सबसे अच्छी उम्र मानते हैं।
बच्चों की सहन करने की क्षमता कैसे बढ़ाएं?
फर्टिलिटी बढ़ाने से उपायों के एक सेट में मदद मिलेगी, जो जीवनशैली में बदलाव लाती है। लेकिन आपको डॉक्टर की यात्रा और परीक्षा से शुरू करना चाहिए। यदि आप सभी संक्रमणों, भड़काऊ प्रक्रियाओं का इलाज नहीं करते हैं, तो कोई अन्य उपाय बच्चे को गर्भ धारण करने में मदद नहीं करेगा, चाहे कैलेंडर में गणना कितनी सटीक हो, चाहे कितनी भी धारीदार ओवुलेशन परीक्षण आदि।
यही कारण है कि प्रजनन क्षमता में कमी के कारण या कई कारणों का पता लगाना महत्वपूर्ण है। जबकि नकारात्मक कारक काम कर रहा है, गर्भ धारण करने की क्षमता बढ़ाने की कोई बात नहीं हो सकती है।
निम्नलिखित क्रियाएं महिलाओं में प्रजनन क्षमता को बढ़ाने में मदद करती हैं।
- सेक्स जीवन नियमित होना चाहिए, साझेदारों का परिवर्तन स्वागत योग्य नहीं है, सप्ताह में कम से कम दो बार नियमित साथी के साथ सेक्स करना बेहतर है।
- प्रजनन क्षमता बढ़ाने के लिए आहार मौजूद नहीं है, अधिक सटीक रूप से, सिफारिशें सभी आहारों के उन्मूलन से संबंधित हैं। कम कैलोरी वाले खाद्य पदार्थ, मांस की कमी, कार्बोहाइड्रेट, मोनो आहार महिलाओं की गर्भधारण करने की क्षमता को कम करते हैं। योजना बनाते समय, पर्याप्त पोषण पर ध्यान देना चाहिए।
- बुरी आदतों से इनकार करने से प्रजनन दर में काफी वृद्धि हो सकती है।
- केवल पर्चे पर विटामिन लिया जाना चाहिए। प्रजनन क्षमता बढ़ाने के लिए, सेलेनियम, मैग्नीशियम, विटामिन ई, सी, बी, फोलिक एसिड प्रबल होते हैं।
- आप उचित मध्यम शारीरिक परिश्रम नहीं छोड़ सकते।
- ओव्यूलेशन की अवधि के दौरान दर्द निवारक के contraindicated उपयोग, वे ओव्यूलेशन चरण का उल्लंघन करते हैं।
- बच्चे के नियोजन चरण में, एक महिला को कॉफी और मजबूत चाय पीने की सिफारिश नहीं की जाती है।
यदि अतिरिक्त वजन है, तो आपको इसे कम करना चाहिए।
बढ़ती प्रजनन क्षमता के साधन के रूप में तैनात सभी दवाएं रामबाण नहीं हैं। ज्यादातर मामलों में, ये आहार पूरक हैं। लेकिन उन्हें केवल डॉक्टर की अनुमति से लिया जाना चाहिए। इनमें शामिल हैं "प्राग्नोटन", "ट्रिबेसन", "ओवरीआमीन"।
ओवुलेशन को उत्तेजित करने के लिए हार्मोनल एजेंट डॉक्टर की जानकारी के बिना नहीं लिया जा सकता है। इस तरह के चक्र एक चिकित्सक और अल्ट्रासाउंड की देखरेख में होते हैं। इन उद्देश्यों के लिए, आवेदन करें Clomiphene, Klostilbegit, Metrodin, Pregnil और अन्य साधन।
प्रजनन क्षमता को बढ़ाने के लिए 10 सिफारिशें, निम्नलिखित वीडियो देखें।