हाइपोक्सिया क्या है और एक नवजात शिशु पर क्या प्रभाव पड़ सकता है? लक्षण और उपचार
मानव शरीर के लिए ऑक्सीजन का मूल्य महान है। इसके बिना, अस्तित्व स्वयं असंभव हो जाएगा। हमें ऑक्सीजन और शिशुओं की आवश्यकता है जो अभी भी गर्भ में विकसित हो रहे हैं। अगर किसी कारण से बच्चे को जरूरत से कम ऑक्सीजन मिलती है, अगर बच्चे के जन्म के दौरान ऑक्सीजन की भुखमरी की स्थिति विकसित होती है, तो इससे बच्चे के स्वास्थ्य के लिए काफी गंभीर दीर्घकालिक परिणाम हो सकते हैं। इस सामग्री में, हम नवजात शिशुओं में हाइपोक्सिया का गठन करने के बारे में बात करेंगे, यह कितना खतरनाक है और शिशुओं के लिए क्या उपचार होना चाहिए।
विशेष सुविधाएँ
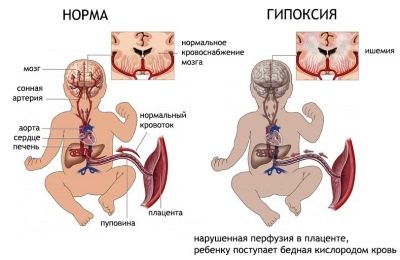
चिकित्सा में हाइपोक्सिया को ऑक्सीजन की कमी की स्थिति कहा जाता है। इसके कारण उपवास करना बच्चे के शरीर के विभिन्न अंगों और ऊतकों में हो सकता है। मस्तिष्क और तंत्रिका तंत्र ऑक्सीजन भुखमरी के लिए अतिसंवेदनशील होते हैं। गर्भावस्था के दौरान, बच्चे को गर्भाशय के रक्त प्रवाह के माध्यम से मां के रक्त से ऑक्सीजन प्राप्त होता है। इस अवधि के दौरान, क्रोनिक हाइपोक्सिया विकसित हो सकता है यदि क्रंब व्यवस्थित रूप से आवश्यक पदार्थ खो देता है।
यदि गर्भावस्था पूरी तरह से सामान्य थी, तो कोई भी गारंटी नहीं दे सकता है कि बच्चे के जन्म के दौरान हाइपोक्सिया नहीं होगा। लेकिन तब इसे तीव्र हाइपोक्सिया कहा जाएगा।
O2 की कमी होने पर शिशु का क्या होता है? प्रसवपूर्व विकास की अवधि के दौरान, बच्चा इस प्रतिकूल कारक को काफी लंबे समय तक झेल सकता है - यह ऑक्सीजन को शांत करता है, "ऑक्सीजन" बचाता है, इसके आंदोलन धीमे और दुर्लभ हो जाते हैं। अधिवृक्क प्रांतस्था छोटे दिल के अधिक सक्रिय कार्य को उत्तेजित करता है। लेकिन शरीर की प्रतिपूरक क्षमताएं अनंत नहीं हैं। यदि हाइपोक्सिया की स्थिति लंबी और गंभीर है, तो बच्चा मर सकता है।
अंतर्गर्भाशयी हाइपोक्सिया के परिणाम, जो सबसे अधिक बार संदर्भित किया जाता है जब एक नवजात शिशु को उचित चिकित्सा निर्णय दिया जाता है, बहुत विविध हो सकता है। यदि, गर्भावस्था के दौरान, बच्चे को लंबे समय तक ऑक्सीजन की कमी होती है, तो यह आमतौर पर अपर्याप्त वजन के साथ पैदा होता है, इसमें अपगार स्कोर कम होता है और तंत्रिका तंत्र के विकास में बहुत सारी समस्याएं होती हैं। बच्चे के जन्म के दौरान होने वाले तीव्र हाइपोक्सिया के परिणाम बच्चे के लिए और भी विनाशकारी हो सकते हैं।
इसके अलावा, चिकित्सा में कई प्रकार के हाइपोक्सिया होते हैं, जो मुख्य रूप से इसके तंत्र का वर्णन करते हैं। तो, इस तरह के उप-प्रजातियां हैं:
- श्वसन - नवजात शिशु में ऑक्सीजन की कमी ब्रोन्कोस्पास्म या फुफ्फुसीय एडिमा से जुड़ी होती है;
- प्रसार - दिल और रक्त वाहिकाओं के काम में अनियमितता के कारण ऑक्सीजन अंगों और crumbs के ऊतकों की कमी का सामना कर रहे हैं;
- hemic - गंभीर एनीमिया के आधार पर कमी;
- कपड़ा - ऑक्सीजन की कमी, अंगों के ऊतकों द्वारा पदार्थ के अवशोषण की प्रक्रिया के उल्लंघन पर आधारित;
- संयुक्त पूर्व-प्रसव या जेनेरिक सहित कई कारकों के एक साथ संयोग से जुड़ी कमी।
कारणों
कोई भी बच्चा हाइपोक्सिया से प्रतिरक्षा नहीं करता है। यह इस स्थिति के सामान्य कारणों से खुद को परिचित करने के लिए पर्याप्त है कि यह समझने के लिए कि गर्भावस्था या प्रसव के किसी भी चरण में ऑक्सीजन की कमी हो सकती है, साथ ही शुरुआती नवजात अवधि में भी।
इसलिए, एक बच्चे को ले जाने की अवधि में, एक गर्भवती महिला एक प्रसूति-स्त्री रोग विशेषज्ञ से सुन सकती है, जो उसे देख रही है, कि उसे एक बच्चे में हाइपोक्सिया के संकेतों पर संदेह है। यह विशेष रूप से निम्नलिखित परिस्थितियों में होने की संभावना है:
- महिलाओं में मधुमेह की उपस्थिति;
- पहली तिमाही के दौरान एक महिला को होने वाले संक्रामक रोग;
- कई गर्भावस्था;
- गर्भपात का खतरा लंबे समय तक;
- अपरा एकाएक;
- लंबे समय तक गर्भावस्था (42 सप्ताह के बाद प्रसव);
- भविष्य की मां के रक्त में हीमोग्लोबिन का अपर्याप्त स्तर;
- नाल का विकृति, गर्भनाल, मां और बच्चे के बीच बिगड़ा हुआ रक्त प्रवाह;
- धूम्रपान, शराब पीना;
- रीसस संघर्ष
बच्चे के जन्म के दौरान, तीव्र हाइपोक्सिया की स्थिति विकसित हो सकती है, जिसमें बच्चे को गंभीर झटका लगेगा। इस तरह की कमी के परिणामस्वरूप हो सकता है:
- तेजी से, तेजी से वितरण;
- एमनियोटिक द्रव के समयपूर्व निर्वहन के साथ एक लंबी निर्जल अवधि;
- दम घुटना उलझा हुआ रक्त प्रवाह के साथ गर्भनाल लूप को पिगमेंटिंग के दौरान गर्भनाल लूप;
- पॉलीहाइड्रमनिओस या कम पानी की पृष्ठभूमि पर प्रसव;
- कई गर्भधारण में प्राकृतिक प्रसव;
- बहुत जल्दी अपरा विघटन (बच्चे के जन्म से पहले);
- सामान्य बलों की कमजोरी।
प्रारंभिक नवजात हाइपोक्सिया सबसे अधिक बार समय से पहले बच्चों में कम वजन, अपरिपक्व फेफड़े के ऊतकों और चयापचय संबंधी गड़बड़ी के साथ विकसित होता है।
के संकेत
गर्भावस्था के दौरान भ्रूण में हाइपोक्सिया का निदान बड़ी मुश्किल से किया जाता है, क्योंकि चिंताजनक लक्षणों का पता लगाने का एकमात्र तरीका भ्रूण के आंदोलनों की गणना करना है। यदि क्रंब अचानक सक्रिय हो जाता है, तो उसके झटके बहुत बार हो जाते हैं, कभी-कभी महिला के लिए दर्दनाक होता है, उच्च स्तर की संभावना के साथ वह ऑक्सीजन भुखमरी की स्थिति का सामना कर रहा है। अपने आंदोलनों के साथ, वह प्लेसेंटा पर खींचने की कोशिश करता है ताकि वह उस पदार्थ की तुलना में थोड़ा अधिक निकाल सके जो उसे चाहिए। लंबे समय तक हाइपोक्सिया की स्थिति में, भ्रूण आंदोलन, इसके विपरीत, धीमा हो जाता है, दुर्लभ और सुस्त हो जाता है।
एक गर्भवती महिला को इस तरह की शिकायत एक मदर-प्लेसेंटा-भ्रूण प्रणाली में रक्त प्रवाह की गति और मात्रा का आकलन करने के लिए, एक डॉपलर के साथ एक अनियोजित अल्ट्रासाउंड के लिए आधार है। 29 सप्ताह की उम्र के गर्भधारण की उम्र में, सीटीजी - कार्डियोटोग्राम किया जा सकता है। लेकिन ये सभी विधियां गर्भ में भ्रूण की एक निश्चित प्रतिकूल स्थिति का संकेत दे सकती हैं, लेकिन इस सवाल का जवाब देने के लिए कि क्या हाइपोक्सिया है, वे ठीक नहीं हैं।
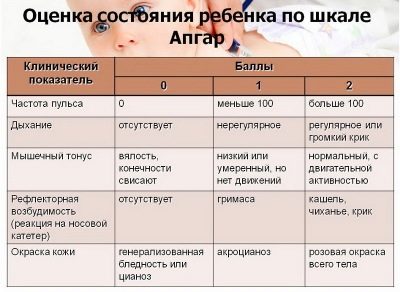
तीव्र हाइपोक्सिया की स्थिति बच्चे के जन्म के दौरान निर्धारित की जाती है, अगर जन्म प्रक्रिया सीटीजी के नियंत्रण में होती है। डॉक्टर नियोनेटोलॉजी, बच्चे की जांच करते हैं, उसकी स्थिति पर हाइपोक्सिया के प्रभाव को नोट करते हैं, और यह अपगर स्कोर में परिलक्षित होता है। एक बच्चा जिसने गर्भ में लंबे समय तक हाइपोक्सिया का अनुभव किया है या जिसने जन्म की अवधि के दौरान इसका अनुभव किया है वह आमतौर पर तुरंत रोता नहीं है, उसकी त्वचा नीली है। अक्सर बच्चे को पुनर्जीवनकर्ताओं की मदद की आवश्यकता होती है।
प्रारंभिक नवजात उम्र में, हाइपोक्सिया के संकेत बच्चे के बेचैन व्यवहार और कई न्यूरोलॉजिकल लक्षणों में प्रकट होते हैं जो न केवल न्यूरोलॉजिस्ट को दिखाई देते हैं, बल्कि मां को भी, जो पूरी तरह से दवा से दूर है। इस तरह के बच्चे अक्सर और बिना किसी स्पष्ट कारण के रोने और चीखते हैं, मेहराब के पीछे और उसी समय सिर को पीछे फेंकते हैं, उनके पास प्रचुर मात्रा में और लगातार पुनरुत्थान होता है, नींद और भूख से परेशान होता है, अंगों और ठोड़ी, आंखों के न्यस्टागमस पुतलियों का उच्चारण किया जा सकता है।
विकारों की सटीक सूची इस बात पर निर्भर करती है कि मस्तिष्क का कौन सा हिस्सा ऑक्सीजन की भुखमरी से सबसे अधिक पीड़ित है। हाइपोक्सिया का एक हल्का रूप बाहरी लक्षणों का कारण नहीं बन सकता है, केवल एक अनुभवी डॉक्टर विकास में छोटी "समस्याएं" और "असंगतता" देख सकते हैं। हाइपोक्सिया 2 डिग्री सबसे अधिक बार कोरोनरी रोग का कारण बन जाता है, लेकिन यह हमेशा भविष्य में खतरा नहीं होता है।
मध्यम गंभीरता और गंभीर रूप के हाइपोक्सिया खतरनाक हैं। उल्लंघन लगभग तुरंत ध्यान देने योग्य हो सकते हैं। ये पक्षाघात और पैरेसिस, सेरेब्रल पाल्सी, एन्सेफैलोपैथी, दृष्टि, श्रवण, भाषण केंद्रों और मस्कुलोस्केलेटल प्रणाली के अंगों को गंभीर नुकसान के विभिन्न रूप हैं।
बहुत बार, नवजात शिशु में एक बढ़ा हुआ मांसपेशी टोन हाइपोक्सिया के लक्षणों में "दर्ज" होता है।डॉक्टर के लिए माँ को यह समझाना आसान है कि स्वर ऑक्सीजन की कमी का परिणाम है, मालिश को नियुक्त करना, यह बताने के बजाय कि स्वर बिना किसी अपवाद के सभी नवजात शिशुओं के लिए एक सामान्य घटना है। हालांकि, एक सामान्यीकृत हाइपरटोनस जो बच्चे के सभी मांसपेशी समूहों को कवर करता है, उसे शारीरिक रूप से बिल्कुल भी नहीं माना जा सकता है। यह स्थगित हाइपोक्सिया का परिणाम हो सकता है।
इस सवाल पर कि क्या हाइपोक्सिया बच्चे के विकास को प्रभावित करता है, जवाब हमेशा सकारात्मक होता है। एकमात्र सवाल यह है कि मस्तिष्क संरचनाओं में हाइपोक्सिक परिवर्तन कितने बड़े हैं। डॉक्टर की सिफारिशों के अधीन एक मामूली हाइपोक्सिया, crumbs पर एक महत्वपूर्ण प्रभाव नहीं हो सकता है। गंभीर हाइपोक्सिया के बारे में बोलना मुश्किल है, जो ऑक्सीजन भुखमरी और मस्तिष्क कोशिकाओं की बाद की मौत से जटिल था। परिणाम कितना सेल नुकसान होगा।
चिकित्सा
यदि जन्म से पहले भ्रूण के ऑक्सीजन भुखमरी की स्थिति का पता लगाया जाता है, तो उपचार एक प्रसूति-स्त्री रोग विशेषज्ञ द्वारा किया जाता है। इसमें अस्पताल में अस्पताल में भर्ती होना, "मदर-प्लेसेंटा-भ्रूण" प्रणाली में रक्त परिसंचरण में सुधार करने वाली दवाओं की शुरूआत, गर्भाशय के स्वर को हटाने के लिए हीमोग्लोबिन स्तर, विटामिन, मैग्नेशिया बढ़ाने के लिए लोहे की तैयारी दिखाई जाती है।
यदि चिकित्सा असफल हो जाती है, तो निर्णय शीघ्र प्रसव पर किया जाता है, क्योंकि गर्भ के आगे गर्भधारण और लम्बा होना बच्चे के जीवन के लिए खतरनाक स्थिति माना जाता है।
तीव्र हाइपोक्सिया में, जो बच्चे के जन्म के दौरान विकसित हुआ, एक आपातकालीन मोड में बच्चे को मदद प्रदान की जाती है। जन्म के कमरे में पुनर्जीवन आमंत्रित करें। बच्चे को एक विशेष पुनर्जीवन बॉक्स में रखा गया है, ऑक्सीजन मास्क लगाने के माध्यम से ऑक्सीजन की निरंतर पहुंच प्रदान करता है।
इसके अतिरिक्त शुरू की गई दवाएं जो रक्त परिसंचरण में सुधार करती हैं, शामक। जन्म के बाद पहले दिन मस्तिष्क की स्थिति का परीक्षण किया जाता है। अस्पताल में आगे का इलाज नुकसान की सीमा पर निर्भर करता है। हाइपोक्सिया के बाद, मां और बच्चे को घर से छुट्टी नहीं दी जाएगी, उन्हें बच्चों के अस्पताल में ऑक्सीजन भुखमरी के प्रभावों का इलाज करने के लिए भेजा जाएगा।
अनुभवी हाइपोक्सिया से वसूली बल्कि लंबी है। इसके लिए अभिभावकों को तैयारी करने की जरूरत है। Inpatient के बाद उपचार घर पर जारी रहेगा। बच्चे को एक न्यूरोलॉजिस्ट के पास एक डिस्पेंसरी खाते में डाल दिया जाएगा। इस डॉक्टर से मिलने के लिए जिला बाल रोग विशेषज्ञ से कम नहीं होना चाहिए।
अल्ट्रासाउंड के लिए मासिक बच्चे की जांच की जानी चाहिए, न्यूरोसोनोग्राफी का संचालन करना चाहिए, फिर मस्तिष्क का अल्ट्रासाउंड (सिर पर फॉन्टानेल के माध्यम से) एक वर्ष की उम्र में आवश्यकतानुसार करना चाहिए। उसके बाद, ईईजी, इको ईजी, एमआरआई या सीटी को संदिग्ध अल्सर, ट्यूमर, केंद्रीय तंत्रिका तंत्र को व्यापक नुकसान के लिए निर्धारित किया जा सकता है।
उपचार के मानक पाठ्यक्रम में मालिश, दैनिक जिमनास्टिक, तैराकी, ताजी हवा में अनिवार्य चलना और फिजियोथेरेपी शामिल हैं। यदि दवाएं निर्धारित की जाती हैं, तो मां का कार्य यह सुनिश्चित करना है कि बच्चे को नियमित रूप से और अनुशंसित खुराक में दवाएं प्राप्त हों। नेशनल इमोनाइजेशन शेड्यूल के अनुसार सामान्य खतरनाक बीमारियों के खिलाफ लंबे समय तक स्तनपान (कम से कम एक वर्ष तक), सख्त और शांत बाथरूम, अनिवार्य टीकाकरण के साथ पश्चात के परिवर्तन वाले बच्चों की सिफारिश की जाती है।
एक परिवार में जहां एक बच्चा पैदा होता है, जो हाइपोक्सिया के संकेतों के साथ पैदा हुआ था, एक सामान्य मनोवैज्ञानिक जलवायु होनी चाहिए, यह बच्चे की बढ़ी हुई तंत्रिका संवेदनशीलता के मद्देनजर बहुत महत्वपूर्ण है। यह मेहमानों, रिश्तेदारों और शोर कंपनियों के दौरे को सीमित करने के लिए आवश्यक है, बच्चे को आवश्यक रूप से एक दिन बिताए दिन और तनावपूर्ण स्थितियों की अनुपस्थिति की आवश्यकता होती है।
डॉ। कोमारोव्स्की की राय
एक प्रसिद्ध बाल रोग विशेषज्ञ और टीवी प्रस्तोता, बच्चों के स्वास्थ्य पर पुस्तकों के लेखक येवगेनी कोमारोव्स्की को अक्सर माता-पिता के सवालों का जवाब देने के लिए मजबूर किया जाता है, जो एक शिशु द्वारा पीड़ित हाइपोक्सिया के संभावित परिणामों के बारे में है। उनका मानना है कि बच्चे के उपचार में सबसे महत्वपूर्ण भूमिका गैर-न्यूरोलॉजिस्ट और बाल रोग विशेषज्ञों द्वारा की जाती है, न कि महंगी दवाएं, नियमित मालिश और डॉक्टरों की यात्रा।
न्यूरोलॉजिस्ट अक्सर गलतियां करते हैं, निदान 100% सटीक नहीं है, और हाइपोक्सिया के बाद बच्चों के लिए मानकीकृत दवाएं, सामान्य तौर पर, कोमारोव्स्की के अनुसार, गंभीर संदेह उठाते हैं, क्योंकि मस्तिष्क की कोशिकाओं को बहाल करने की प्रक्रिया में विटामिन और संवहनी दवाओं के लाभ न्यूनतम हैं।
वह माता-पिता के प्यार और देखभाल के लिए एक बच्चे का इलाज करता है, एक योग्य बाल मनोवैज्ञानिक की भागीदारी के साथ विकासात्मक गतिविधियों, बच्चे के जीवन में भागीदारी। इसके बिना, भविष्य के लिए पूर्वानुमान, कोमारोव्स्की कहते हैं, बहुत, बहुत प्रतिकूल हैं।
ज्यादातर मामलों में, हल्के और मध्यम हाइपोक्सिया के साथ, सब कुछ गंभीर परिणामों के बिना होता है। मुख्य बात यह नहीं है कि घबराहट न करें और चरम पर जल्दी न करें। यह कोमारोव्स्की का चरम है जिसे ऑक्सीजन भुखमरी का सबसे खतरनाक परिणाम माना जाता है। न्यूरोलॉजिस्ट परिणामों को अतिरंजित करते हैं, और कभी-कभी ओवरडायग्नोसिस भी करते हैं - कोमारोव्स्की के अनुसार शांतिकारक या हाइपोक्सिया के बढ़े हुए स्वर को चूसने के दौरान ठोड़ी में एक कंपन, बोलते नहीं हैं। हालांकि, माता-पिता लगातार परीक्षाएं और महंगे मालिश पाठ्यक्रम निर्धारित करते हैं, जिसके बिना बच्चे 95% मामलों में कर सकते हैं, महत्वपूर्ण वित्तीय लागतों के बिना खुद को माँ के घर की मालिश तक सीमित कर सकते हैं।
कोमारोव्स्की के अनुसार, माता-पिता बहुत भरोसेमंद होते हैं और अलार्म बजने का खतरा होता है, और इसलिए वे हर चीज पर सहमत होते हैं - लोकप्रिय तरीके, ओस्टियोपैथ, मैनुअल थेरेपिस्ट, वूडू और क्षति को हटाने की रस्म, बस बच्चे को डॉक्टर द्वारा ऑक्सीजन की भुखमरी के ऐसे खतरनाक और निर्धारित प्रभावों से बचाने के लिए। यह दृष्टिकोण कभी-कभी हाइपोक्सिया से अधिक बच्चे को परेशान करता है।
जनक समीक्षा करते हैं
कई माताओं की राय में, डॉक्टर वास्तव में इस तरह के निदान को बनाने पर जोर नहीं देते हैं, नतीजतन, लगभग हर दूसरे नवजात शिशु को एक न्यूरोलॉजिस्ट और एक मालिश के लिए एक रेफरल मिलता है। लेकिन अब, माताएं अधिक बार मना कर देती हैं और उस दृष्टिकोण को चुनती हैं जो कोमारोव्स्की का पालन करता है - जिसे मस्तिष्क को बहाल करने के लिए लेने की सिफारिश की जाती है - उनके साथ प्यार, देखभाल और पर्याप्त देखभाल की जाती है।
सबसे कठिन बात, माताओं के अनुसार, पूर्ण अनिश्चितता की अवधि से बचना है, जब कोई भी डॉक्टर इस बात की कोई भविष्यवाणी नहीं कर सकता है कि क्या ऑक्सीजन भुखमरी का कोई प्रभाव प्रकट होगा। समय में बच्चे के व्यवहार में विचलन और विसंगतियों को नोटिस करने के लिए माताओं को अधिक चौकस, चौकस और विश्लेषणात्मक कौशल विकसित करना होगा।
कई माताओं ने ध्यान दिया कि तैराकी का बहुत कम उम्र से बच्चे की स्थिति पर सकारात्मक प्रभाव पड़ता है। न्यूरोलॉजिकल विकारों के लक्षण जल्दी से पारित हो गए और जिस वर्ष तक बच्चे का निरीक्षण किया था न्यूरोलॉजिस्ट ने स्वीकार किया कि स्थिति बेहतर के लिए बदल गई थी।
अधिकांश माता-पिता ध्यान दें कि हाइपोक्सिया से पीड़ित बच्चों में 3 साल तक, भाषण अधिक धीरे-धीरे विकसित होता है, लेकिन 5-6 साल तक सभी दोषों को ठीक किया जा सकता है। शिकायत करता है कि एक किशोर खराब बोलता है या बचपन में हाइपोक्सिया का अनुभव करने के बाद मंचों पर नहीं होता है।
एक गर्भवती महिला में भ्रूण हाइपोक्सिया की रोकथाम के लिए, निम्न वीडियो देखें।