नवजात शिशुओं और शिशुओं में अंडकोष की सूजन
अक्सर, एक छोटे लड़के के जन्म के बाद, उसके माता-पिता जननांग रोगों के लक्षण दिखाते हैं। इस तरह के जन्मजात विकृति के कारण माताओं और डैड्स को बहुत सारे विभिन्न मुद्दों का सामना करना पड़ता है जिनके लिए एक अनिवार्य और सही समाधान की आवश्यकता होती है।
यह क्या है?
नवजात शिशुओं में अंडकोष की सूजन एक काफी सामान्य विकृति है। हर दसवें जन्मे बच्चे को यह बीमारी होती है। आमतौर पर बीमारी के पहले प्रतिकूल लक्षण शिशुओं में दर्ज किए जाते हैं। जन्म के पहले दिनों में शिशुओं में बीमारी के विशिष्ट मार्करों का पता लगाया जाना शुरू हो जाता है।
लड़कों को बाएं और दाएं दोनों अंडकोष की सूजन का अनुभव हो सकता है। इसके अलावा, प्रक्रिया अक्सर द्विपक्षीय होती है। इस स्थिति का विकास विभिन्न कारकों और कारणों के प्रभाव की ओर जाता है। डॉ। कोमारोव्स्की यह विश्वास है कि रोग के जन्मजात परिवर्तन नवजात शिशुओं की सबसे अधिक विशेषता हैं।
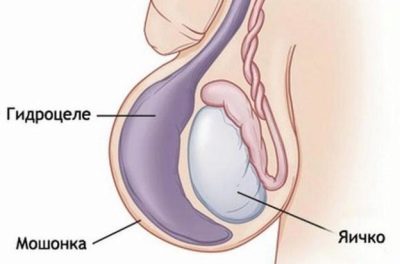
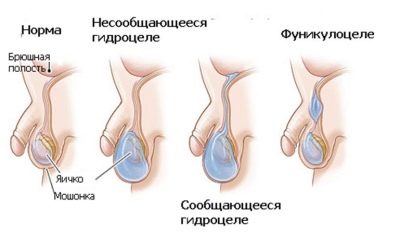
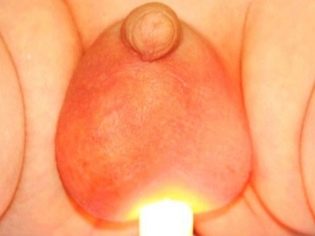
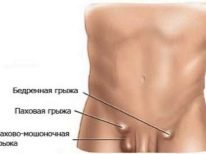
जब ड्रॉप्सी या हाइड्रोसील होता है, तो अंडकोष को ढकने वाली सभी चादरों के बीच अत्यधिक स्राव स्तर का एक समूह बनता है। आमतौर पर शिशु के आंतरिक जननांगों को कवर करने वाली झिल्लियों के बीच के मानक में थोड़ी मात्रा में चिकनाई होती है। यह सामान्य स्लाइडिंग और गोनैडल फ़ंक्शन प्रदान करता है। विभिन्न रोग स्थितियों में, यह प्रक्रिया परेशान होती है और तरल अत्यधिक रूप से बनता है। इस विकृति को ड्रॉप्सी कहा जाता है।
आंकड़ों के अनुसार, चार में से तीन शिशुओं में, रोग हल्का होता है। एक बीमारी के बाद, बच्चे आमतौर पर पूरी तरह से ठीक हो जाते हैं। हालांकि, 25% मामलों में, अंडकोष के हाइड्रोसेले लंबे समय तक प्रतिकूल प्रभाव के विकास की ओर जाता है। वयस्कता में, वे प्रजनन समस्याओं की उपस्थिति में योगदान करते हैं या यहां तक कि पुरुषों में बांझपन का कारण बनते हैं।
कारणों
नवजात शिशुओं और शिशुओं में ड्रॉप्सी पैदा करने वाले सभी प्रेरक कारकों को कई श्रेणियों में विभाजित किया जा सकता है। यह विभाजन डॉक्टरों को बीमारी के कारण को सही ढंग से निर्धारित करने की अनुमति देता है, और इसलिए भविष्य में बच्चे को रखने के लिए इष्टतम रणनीति का चयन करें। यह रोग जन्मजात और अधिग्रहित स्थिति दोनों हो सकता है। आंकड़ों के अनुसार, जन्मजात रूप 80% से अधिक मामलों में होते हैं।
छोटे बच्चों की अगुवाई में इस राज्य का विकास:
- भावी बच्चे को ले जाने के दौरान माँ को संक्रमण का सामना करना पड़ा। रोगजनकों, एक नियम के रूप में, बहुत आसानी से प्लेसेंटल बाधा को भेदते हैं। बच्चे को नाल के खिला जहाजों के माध्यम से हो रही है, वे गंभीर संक्रामक सूजन का कारण। इस तरह के सूक्ष्मजीव संरचना में विसंगतियों और दोषों के विकास में योगदान करते हैं।
- जन्म की तारीख से पहले बच्चे का जन्म। पुरुष ग्रंथियों की संरचना और कामकाज में कई संयुक्त विकृति समय से पहले के शिशुओं में पाए जाते हैं। गर्भावस्था के तीसरे तिमाही की अवधि में, पुरुष जननांग ग्रंथियों के ऑर्गेनोजेनेसिस का अंतिम समापन होता है। इस प्रकार, अंडकोष पेट की गुहा से कमर तक उतरना चाहिए। पहले की अवधि में बच्चे का जन्म इस तथ्य की ओर जाता है कि पुरुष सेक्स ग्रंथियां अभी भी पूरी तरह से पूरी नहीं हुई हैं।
- बच्चे के जन्म के दौरान विभिन्न प्रभाव और क्षति। प्राकृतिक प्रसव के दौरान ऐसी चोटें दर्ज की जाती हैं। मां के एक संकीर्ण श्रोणि में एक बड़े भ्रूण के साथ गर्भावस्था बच्चे के जन्म के दौरान विभिन्न चोटों की संभावना बढ़ जाती है।भ्रूण की पैल्विक प्रस्तुति और अत्यधिक सक्रिय श्रम जन्म दोष का कारण बन सकता है।
- आनुवंशिकता। वैज्ञानिकों ने पाया है कि जिन परिवारों में अंडकोष की ड्रॉप्सी के जन्मजात रूप दर्ज किए जाते हैं, उनमें इस बीमारी के अधिक बच्चे पैदा होते हैं। वर्तमान में, सटीक जीन जो वंशानुगत संबंध को कूटबद्ध करते हैं, वे अभी तक स्थापित नहीं हुए हैं। हालांकि, बड़ी संख्या में विभिन्न वैज्ञानिक सिद्धांत हैं जो इस तथ्य का समर्थन करते हैं।
- शारीरिक दोष। बढ़े हुए इंट्रा-पेट के दबाव के कारण होने वाले रोग, वृषण के झिल्ली के बीच अतिरिक्त द्रव के संचय की ओर ले जाते हैं। आमतौर पर ये विकृति भ्रूण के विकास के दौरान होती हैं। पेट की दीवार के दोष नवजात शिशुओं में अंडकोष की ड्रॉप्सी के विकास में भी योगदान करते हैं।
- दर्दनाक चोटें। ज्यादातर अक्सर बच्चे के समुचित उपचार का उल्लंघन होता है। फर्श पर बच्चे के गिरने से बाहरी जननांग अंगों और यहां तक कि आंतरिक रक्तस्राव के संकेत की चोट लग सकती है। बीमारी के इन रूपों को अधिग्रहित कहा जाता है, क्योंकि वे बच्चे के जन्म के बाद पैदा होते हैं।
- जननांग प्रणाली के रोग। अंडकोष के जन्मजात मरोड़, बाहरी जननांग अंगों की संरचना में दोष, पेट की गुहा और अंडकोश की थैली के बीच वाहिनी के गुच्छे से बच्चे में जलशीर्ष के लक्षण दिखाई देते हैं। यूरोलॉजिकल रोगों का फैला हुआ कोर्स भी गोले के बीच द्रव के गठन और बहिर्वाह में व्यवधान में योगदान देता है।
- ट्यूमर और घातक नवोप्लाज्म। तेजी से बढ़ते ट्यूमर शिशु में जननांग प्रणाली के अंगों के विकास और कार्य को बाधित करते हैं। अक्सर, आंतों और लिम्फ नोड्स में होने वाली ऑन्कोलॉजिकल प्रक्रियाएं इस स्थिति को जन्म देती हैं। आमतौर पर इस स्थिति में अंडकोष की बूँदें द्विपक्षीय होती हैं।
प्रकार
अंडकोष की वियरेरी ड्रॉप्सी अलग हो सकती है। यह क्षति के तंत्र और शारीरिक दोष की उपस्थिति पर निर्भर करता है। जननांग अंगों की सही और शारीरिक संरचना का उल्लंघन वृषण के झिल्ली के बीच अत्यधिक द्रव संचय की उपस्थिति में योगदान देता है।
वर्तमान में, बच्चों के मूत्र रोग विशेषज्ञ शिशुओं में अंडकोष की कई प्रकार की बूंदों को भेद करते हैं:
- संचार। आम तौर पर पेट की गुहा और अंडकोश के बीच कोई संचार नहीं होना चाहिए। जब इन शारीरिक क्षेत्रों को जोड़ने वाली वाहिनी अतिवृद्धि नहीं होती है, तो द्रव बाहर निकल जाता है और बाहरी जननांग क्षेत्र में बह जाता है। यह स्थिति जन्मजात है। अक्सर, यह विकल्प नवजात शिशुओं में दर्ज किया जाता है।
- पृथक। इस मामले में, प्रक्रिया एकतरफा है। केवल एक अंडकोष प्रभावित होता है। इस फॉर्म के साथ दूसरा बरकरार है। सभी नैदानिक संकेत केवल घायल पक्ष पर होंगे। यह रूप शिशुओं और शिशुओं में पाया जाता है, बल्कि दुर्लभ है।
निदान करते समय, डॉक्टर यह भी नोट करते हैं कि बीमारी कब हुई थी। यदि बच्चे के जन्म के पूर्व के विकास के दौरान बीमारी पहले से ही बन गई है, तो रोग के इस रूप को जन्मजात कहा जाता है। दर्दनाक चोटों के मामले में, कैंसर के ट्यूमर, साथ ही अन्य स्थितियां जो बाद में उत्पन्न हुई हैं, वे पहले से ही अधिग्रहित संस्करण के बारे में बोलते हैं।
डॉक्टर अंडकोष की ड्रॉप्सी के निम्नलिखित नैदानिक रूपों में भी अंतर करते हैं:
- तीव्र। वे अपने जीवन में पहली बार शिशुओं में पंजीकृत हैं। पर्याप्त उपचार के साथ, वे आमतौर पर क्रोनिक नहीं होते हैं। वसूली के लिए समय पर निदान और इष्टतम उपचार रणनीति के चयन की आवश्यकता होती है।
- जीर्ण। प्रतिकूल लक्षणों की क्रमिक उपस्थिति द्वारा विशेषता। चिकित्सा पेशेवरों द्वारा नियमित निगरानी की आवश्यकता है। अंडकोष के ड्रॉप्सी के पुराने रूपों वाले टोडलर नियमित रूप से मूत्र रोग विशेषज्ञों द्वारा देखे जाते हैं। रोग के एक विकृत कोर्स के साथ, उपचार के सर्जिकल तरीकों की अक्सर आवश्यकता होती है।
लक्षण
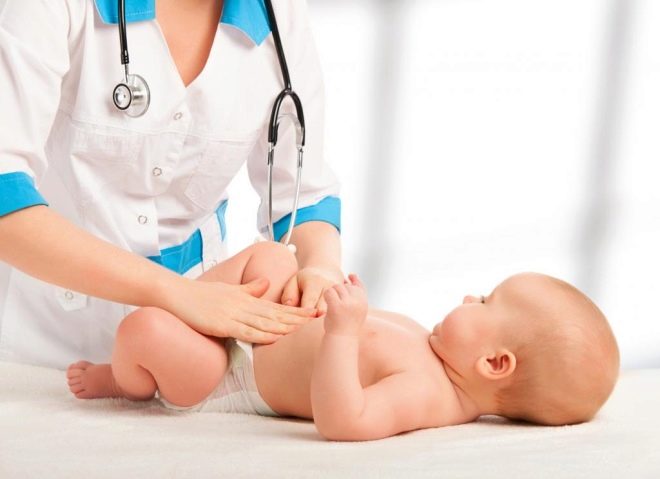
बीमारी का संदेह किसी भी माता-पिता को हो सकता है।ऐसा करने के लिए, नवजात बच्चे में बाहरी जननांग अंगों की बाहरी स्थिति की बारीकी से निगरानी करना पर्याप्त है। दैनिक स्वच्छता प्रक्रियाओं के दौरान किसी भी परिवर्तन को नोटिस करना सबसे आसान है। किसी भी असामान्यता को माता-पिता को बच्चे के साथ विशेषज्ञ से संपर्क करने के लिए धक्का देना चाहिए।
नवजात शिशुओं में अंडकोष की बूंदे के लिए, सबसे आम लक्षण हैं:
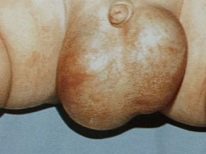
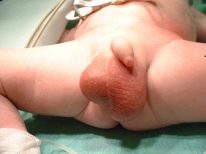
- स्क्रोटल इज़ाफ़ा। आमतौर पर यह कई बार आकार में बढ़ जाता है। एकतरफा प्रक्रिया के साथ, अंडकोश अत्यधिक विषम हो जाता है। यह घर पर भी नोटिस करना बहुत आसान है।
- त्वचा का लाल होना। आम तौर पर, अंडकोश में त्वचा का रंग गहरा भूरा होता है। ड्रॉप्सी के साथ, यह लाल हो जाता है। स्पर्श करने के लिए आप महसूस कर सकते हैं कि इसके ऊपर की त्वचा स्पर्श से कुछ गर्म हो जाती है।
- व्यथा। दर्द सिंड्रोम ज्यादातर सक्रिय आंदोलनों के दौरान प्रकट होता है, गर्म स्नान के बाद, और कुछ मामलों में - पेशाब के बाद। जीवन के पहले वर्ष के बच्चों में इस लक्षण को ट्रैक करना काफी मुश्किल है। पेशाब के बाद और दौरान बच्चे के व्यवहार के तरीके पर ध्यान दें।
- अंडकोश की त्वचा की अत्यधिक गतिशीलता। द्रव का अत्यधिक संचय एक दूसरे के सापेक्ष वृषण झिल्ली के बेहतर फिसलने में योगदान देता है। यह इस लक्षण की घटना में योगदान देता है। गंभीर मामलों में, बढ़ी हुई गतिशीलता अंतरंग क्षेत्र में दर्द में भी शामिल होती है।
- दिखने में बदलाव। जब द्रव वंक्षण नलिका की गुहा में प्रवेश करता है, तो अंडकोश की विशेषता "प्रति घंटा" आकृति बन जाती है। आमतौर पर, बच्चे के नैदानिक परीक्षण के दौरान मूत्र रोग विशेषज्ञों द्वारा इस लक्षण का पता लगाया जाता है। एक तरफा प्रक्रिया के विकास के साथ, प्रभावित पक्ष से परिवर्तन अपेक्षाकृत स्वस्थ दिखाई देता है।
- सामान्य कल्याण का उल्लंघन। बच्चे अधिक कैपिटल बन रहे हैं। कुछ मामलों में, बीमारी के हल्के पाठ्यक्रम के साथ, बच्चे का व्यवहार लगभग अपरिवर्तित रहता है। बीमारी के गंभीर रूप तापमान के साथ सबफ़ेब्राइल और यहां तक कि ज्वर की संख्या में वृद्धि, बिगड़ा हुआ भूख और नींद के साथ हैं। बच्चे सामान्य गतिविधियों और सक्रिय खेलों को त्याग सकते हैं।
निदान
लंबे समय तक बीमारी का हल्का पाठ्यक्रम अनिर्धारित रह सकता है। Precinct बाल रोग विशेषज्ञ अक्सर समय पर ढंग से बीमारी के पहले नैदानिक संकेतों को स्थापित नहीं करते हैं, क्योंकि बच्चे की भलाई शायद ही बदलती है। माता-पिता की ओर से अपने बच्चे के प्रति केवल चौकस और संवेदनशील रवैया इन बीमारियों के समय पर निदान में योगदान देता है।
यदि आपको संदेह है कि बच्चे में अंडकोष की ड्रॉप्सी के लक्षण और लक्षण हैं, तो शिशु को बाल रोग विशेषज्ञ या एंड्रोलॉजिस्ट को दिखाना सुनिश्चित करें। डॉक्टर आवश्यक नैदानिक परीक्षा और परीक्षा आयोजित करेंगे, जिसके परिणामस्वरूप वे प्रारंभिक निदान स्थापित करने में सक्षम होंगे।
मुश्किल मामलों में, अनुसंधान की विशेष वाद्य विधियों की नियुक्ति की उपस्थिति की पुष्टि करता है एक बच्चे में लटकती अंडकोष.
अतिरिक्त निदान के लिए निम्न विधियों का उपयोग किया जाता है:
- अंडकोश और अंडकोष का अल्ट्रासाउंड। यह विधि न केवल मुक्त द्रव की उपस्थिति स्थापित करने की अनुमति देती है, बल्कि इसकी मात्रा भी निर्धारित करती है। यह अध्ययन सुरक्षित है और इससे बच्चे को कोई दर्द नहीं होता है। सही निदान स्थापित करने के लिए एक घंटे का एक चौथाई है। विधि कई वर्षों के लिए दुनिया भर में बाल चिकित्सा मूत्र संबंधी अभ्यास में जानकारीपूर्ण और सफलतापूर्वक उपयोग की जाती है।
- Transillumination। अध्ययन अंडकोष की बाहरी सतह का वर्णन करने की अनुमति देता है। एक विशेष दीपक की मदद से, डॉक्टर पैथोलॉजिकल द्रव की उपस्थिति का पता लगाते हैं। विधि काफी जानकारीपूर्ण और सुरक्षित है। इससे छोटे रोगियों में भी दर्द नहीं होता है।
प्रभाव
रोग का पूर्वानुमान आमतौर पर अनुकूल है। उपचार के बाद 80% मामलों में, पूर्ण वसूली होती है। इलाज के लिए बहुत महत्वपूर्ण है समय पर निदान और सही उपचार की नियुक्ति।वैकल्पिक रूप से चयनित थेरेपी प्रतिकूल लक्षणों के पूर्ण उन्मूलन की ओर ले जाती है। वयस्कता में भी, लड़कों को प्रजनन समारोह में कोई महत्वपूर्ण असामान्यता नहीं होती है।
लगभग 20-25% मामलों में, दीर्घकालिक प्रतिकूल प्रभाव पड़ सकता है। ज्यादातर यह प्रजनन कार्य और पुरुष बांझपन के विकास का उल्लंघन है। तरल पदार्थ के साथ वृषण के लंबे समय तक निचोड़ने से लगातार हाइपोक्सिया होता है। अंगों की ऐसी ऑक्सीजन भुखमरी शुक्राणुजनन में असामान्यताओं के गठन में योगदान करती है। यह परेशान प्रक्रिया गैर-व्यवहार्य शुक्राणु के गठन का कारण बनती है।
इसके अलावा, अंडकोष की पुरानी जल निकासी मूत्र पथ के लड़के के जुड़े रोगों के विकास में योगदान करती है। अंडकोश से तरल पदार्थ के बहिर्वाह का उल्लंघन इंट्रा-पेट के दबाव में वृद्धि के साथ स्थितियों को जन्म दे सकता है। रोग का फैलाव पाठ्यक्रम की ओर जाता है बच्चे वंक्षण हर्निया। इस स्थिति में सर्जिकल उपचार की आवश्यकता होती है।
इलाज
रोग चिकित्सा को समय पर निर्धारित किया जाना चाहिए। जितनी तेजी से पैथोलॉजी की स्थापना की जाती है, एक पूर्ण इलाज की संभावना उतनी ही अधिक होती है। आमतौर पर, ठीक से चुनी गई रणनीति के साथ, तीन साल की उम्र में शुरुआत में वसूली होती है। बाल चिकित्सा मूत्र रोग विशेषज्ञ के लिए उपचार की पसंद बनी हुई है। एक रणनीति बनाने के लिए, डॉक्टर को कई कारकों को ध्यान में रखना चाहिए: बच्चे की उम्र, संबंधित रोगों की उपस्थिति, प्रतिरक्षा की स्थिति और बच्चे की व्यक्तिगत शारीरिक विशेषताएं।
वर्तमान में, शिशुओं में अंडकोष की बूंदों के संकेतों को समाप्त करने के लिए निम्नलिखित विधियों का उपयोग किया जाता है:
- प्रत्याशित युक्ति। डेढ़ साल तक, सर्जिकल उपचार आमतौर पर नहीं किया जाता है। अक्सर यह समय छोटे लड़कों में पुरुष जननांग अंगों के अंतिम गठन के लिए पर्याप्त होता है। इस मामले में, पेट की गुहा और अंडकोश की थैली के बीच का नलिका पूरी तरह से बंद है, जो भविष्य में वृषण के झिल्ली के बीच द्रव के सामान्य गठन में योगदान देता है।
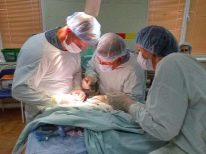
- सर्जिकल उपचार। दो साल से बड़े लड़कों में प्रदर्शन किया। वर्तमान में, विभिन्न ऑपरेशन यूरोलॉजिकल अभ्यास में उपयोग किए जाते हैं। वे अंडकोश में पैथोलॉजिकल तरल पदार्थ को खत्म करने के साथ-साथ पुरुष जननांग अंगों के कामकाज को सामान्य करने के उद्देश्य से हैं। वंक्षण की उपस्थिति में हर्निया इसे खत्म करने के लिए एक ऑपरेशन भी चलाया जाता है।
- यदि वृषण की बूंदों के लक्षण दिखाई देते हैं, तो विभिन्न दवाओं का उपयोग किया जाता है। ऐसी दवाएं प्रभावित अंतरंग क्षेत्र में सूजन और सूजन को कम करती हैं। आमतौर पर, मूत्र रोग विशेषज्ञ उन्हें केवल शोध के लिए निर्धारित करते हैं। नवजात शिशुओं में अंडकोष की बूंदों के लिए दर्द निवारक और विरोधी भड़काऊ दवाओं के लगातार उपयोग की आवश्यकता नहीं है।
इस विकृति के साथ एक नवजात शिशु या शिशु की चिकित्सा निगरानी नियमित होनी चाहिए। किसी भी विचलन को तुरंत पहचाना और समाप्त किया जाना चाहिए। सर्जिकल उपचार केवल पिछले सभी चिकित्सीय तरीकों की अप्रभावीता के साथ उपयोग किया जाता है।
डॉक्टरों द्वारा घर पर अंडकोष की बूंदों के उपचार की दृढ़ता से अनुशंसा नहीं की जाती है। यह केवल बीमारी के क्रोनिक रूप में संक्रमण में योगदान कर सकता है। इस तरह के घर-आधारित उपचारों के बाद कुछ बच्चे केवल लगातार एलर्जी प्रतिक्रियाओं का विकास करते हैं। इलाज एक बच्चे में लटकती अंडकोष केवल मूत्र रोग विशेषज्ञ की अनिवार्य भागीदारी के बाद।
अंडकोष की ड्रॉप्सी के साथ यह किन मामलों में आवश्यक सर्जरी है, इसके बारे में निम्नलिखित वीडियो देखें।