एक बच्चे में बूँदाबाँदी
लड़कों में जननांग अंगों के रोगों के उपचार के मुद्दे हमेशा किसी भी माता-पिता के लिए काफी अंतरंग होते हैं। कुछ मामलों में, पिता और माता इतने भ्रमित होते हैं कि उन्हें नहीं पता होता है कि मदद किससे मांगी जाए।
यह क्या है?
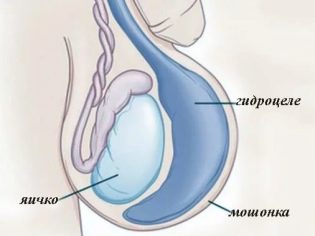
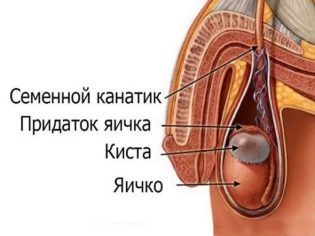
अंडकोष युग्मित जननांग होते हैं जो अंडकोश में स्थित होते हैं। कई कारकों के प्रभाव में, द्रव इसमें जमा होता है। यह वृषण झिल्ली की छोटी बूंद के विकास की ओर जाता है। इस सूजन को हाइड्रोसेले भी कहा जाता है। लड़कों में, यह विकृति अक्सर होती है।
बाल चिकित्सा और ज्योतिष में, इसे वर्णित किया गया है dropsy दायां अंडकोष, और बायां। अक्सर प्रक्रिया दो तरफा होती है। अभिभावक खुद भी परेशानी को नोटिस कर सकेंगे। आमतौर पर, बच्चे का अंडकोश सूज जाता है या आप इसकी ध्यान देने योग्य उभार देख सकते हैं।। इन मामलों में तत्काल चिकित्सा सलाह की आवश्यकता होती है।
आंकड़ों के अनुसार, बीमारी हर दसवें बच्चे में होती है। 9-10% बच्चों में, वृषण झिल्ली की सूजन एक ही समय में अंतरंग अंगों के अन्य रोगों के साथ होती है। इनमें शामिल हैं: वंक्षण हर्निया, शुक्राणु कॉर्ड ग्रंथि, साथ ही इसके झिल्ली से लसीका के बहिर्वाह का उल्लंघन।
कारण और परिणाम
लड़कों में, रोग ज्यादातर मामलों में जन्मजात है। आमतौर पर रोग 1-2 साल में ही प्रकट होता है।
कुछ मामलों जो काफी मिटाए गए लक्षणों के साथ होते हैं, उन्हें केवल 3 वर्ष की आयु में एक बच्चे में पहचाना जा सकता है। जटिल नैदानिक मामलों में, आधुनिक वाद्य निदान विधियों का उपयोग करके बच्चे की एक अतिरिक्त परीक्षा आवश्यक है।
निम्नलिखित स्थितियों से लड़कों में इस स्थिति का विकास होता है:
- जन्म के समय वजन बहुत कम है। समय से पहले किसी कारण से पैदा होने वाले शिशुओं में अक्सर ड्रॉप्सी विकसित होने की संभावना अधिक होती है। यह जननांग अंगों की संरचना में शारीरिक दोष की उपस्थिति के कारण है। कमर में अंडकोष को कम करने के लिए पर्याप्त समय की आवश्यकता होती है। जब इस अवधि को छोटा किया जाता है, तो अक्सर बच्चे के जननांग अंगों की संरचना में विभिन्न दोष होते हैं।
- जन्म की चोट। बच्चे के जन्म के उल्लंघन से बच्चे को कई तरह के नुकसान हो सकते हैं। यदि भ्रूण पैल्विक प्रस्तुति में है, साथ ही एक प्राकृतिक तरीके से जुड़वा बच्चों के जन्म के समय - अक्सर जननांगों सहित विभिन्न चोटें होती हैं। इसके अलावा, एक समान स्थिति लघु माताओं में होती है जिन्होंने बहुत बड़े बच्चे को जन्म दिया है।
- संक्रामक रोग। वायरस और बैक्टीरिया बहुत आसानी से प्लेसेंटल बैरियर में घुस जाते हैं। जननांग अंगों के विकास के चरण में भ्रूण के शरीर में प्रवेश करना, वे बच्चे में विभिन्न संरचनात्मक विसंगतियों का कारण बनते हैं। डॉक्टर इन पैथोलॉजी की घटना के लिए गर्भावस्था के पहले और तीसरे तिमाही को सबसे खतरनाक अवधि मानते हैं।
- आसन्न अंगों की सूजन। विभिन्न रोगों में बनने वाला तरल पदार्थ आसानी से एक शरीरगत क्षेत्र से दूसरे में प्रवाहित हो सकता है और अंडकोश तक पहुंच सकता है। यह सुविधा बाल चिकित्सा शरीर रचना विज्ञान के कारण है। पड़ोसी अंगों की विकृति (अक्सर निचले अंगों की) अंडकोश की सूजन के बच्चे में विकास की ओर ले जाती है, जिससे अंडकोष की ड्रॉप्सी हो जाती है।
- हृदय विफलता का विकास। इस स्थिति के साथ, विभिन्न edemas के गठन की प्रवृत्ति बढ़ जाती है। आमतौर पर वे पैरों पर और श्रोणि अंगों में स्थानीयकृत होते हैं। जन्मजात हृदय रोग वाले बच्चे में अंडकोश की सूजन भी हो सकती है। आमतौर पर, यह संयोजन बच्चों के शरीर में एक मजबूत संकट का संकेत देता है।
- विकास के जन्मजात दोष। अक्सर निर्धारित अवधि से पहले जन्म लेने वाले शिशुओं में पाया जाता है। प्रतिकूल लक्षण माता-पिता बच्चे के जीवन के पहले वर्ष में मनाते हैं। पूर्ण-अवधि वाले शिशुओं में, पेरिटोनियम और अंडकोश को जोड़ने वाला वाहिनी बढ़ता है।
अतिवृद्धि की गड़बड़ी के कारण समय से पहले बच्चों को अक्सर समस्याओं का सामना करना पड़ता है।
- वायरल संक्रमण के परिणाम। बच्चों और रोगविज्ञानी फ्लू से पीड़ित होने के बाद बीमारी के अधिग्रहीत रूपों के विकास पर ध्यान देते हैं। अंतरंग क्षेत्र सहित कई आंतरिक अंगों पर वायरस का एक मजबूत नकारात्मक प्रभाव पड़ता है। पैथोलॉजी, बल्कि एक गंभीर रूप और हाइड्रोसिफ़लस में होती है, जिससे बच्चे को अंडकोश में गंभीर एडिमा हो सकती है।
- चोट के परिणाम। बाहरी जननांग अंगों को नुकसान, वृषण के झिल्ली की सूजन और सूजन के विकास का कारण बन सकता है। यह स्थिति 12-14 वर्ष की आयु के लड़कों में अधिक बार दर्ज की जाती है। नुकसान प्रतिकूल लक्षणों के तेजी से विकास में योगदान देता है। कुछ मामलों में, सर्जिकल उपचार की आवश्यकता होती है।
- मूत्र पथ के रोग। जननांग प्रणाली के अंग एक दूसरे के काफी करीब हैं। यह संक्रमण के तेजी से प्रसार में योगदान देता है। अक्सर क्रॉनिक पाइलोनफ्राइटिस या सिस्टिटिस लड़कों के अंतरंग क्षेत्र में सूजन के विकास की ओर जाता है। जीवन के पहले वर्ष के शिशुओं में, यह स्थिति अधिक बार दर्ज की जाती है।
अंडकोष की एडिमा बहुत खतरनाक है। आप इस बीमारी के पहले लक्षणों की उपेक्षा और उपेक्षा नहीं कर सकते हैं! इस स्थिति में अनिवार्य उपचार की नियुक्ति की आवश्यकता होती है। यदि किसी कारण से बीमारी की चिकित्सा में देरी हुई, तो इससे भविष्य में लड़के को गंभीर जटिलताएं हो सकती हैं।
सबसे आम प्रभावों में शामिल हैं:
- अंडकोश और अंडकोष के परिगलन (मृत्यु)। लंबे समय तक निचोड़ने से रक्त की आपूर्ति में व्यवधान होता है और अंतरंग अंगों का संक्रमण होता है। अंततः, यह लगातार हाइपोक्सिया (ऑक्सीजन भुखमरी) के विकास में योगदान देता है। जीर्ण प्रक्रिया गंभीर क्षति और जननांग अंगों की कोशिका मृत्यु के विकास के साथ है।
- प्रजनन संबंधी शिथिलता। जब प्रक्रिया को क्रॉनिक किया जाता है, तो शुक्राणु के गठन का उल्लंघन होता है। आंकड़ों के अनुसार, 20% पुरुषों में, बचपन में अंडकोष के खराब उपचार वाले एडिमा के साथ, बांझपन होता है। कम उम्र में इस स्थिति का उपचार काफी समस्याग्रस्त है। कुछ मामलों में, पुरुष प्रजनन क्रिया लगभग पूरी तरह से कम हो जाती है।
- आस-पास के अंगों का संपीड़न। ज्यादातर इस स्थिति में, आंत क्षतिग्रस्त हो जाती है। इससे पाचन संबंधी विभिन्न समस्याएं होती हैं। सबसे लगातार अभिव्यक्ति कुर्सी का उल्लंघन है। अंडकोष की छोटी बूंद वाले बच्चे भी कब्ज से पीड़ित होते हैं या उनके प्रति बढ़ती प्रवृत्ति होती है।
- संयुक्त मूत्रजनित रोगों का विकास। अंडकोश में गंभीर सूजन भी अन्य जननांग अंगों के संपीड़न और विघटन की ओर जाता है।
एक लम्बी स्थिति एक बच्चे में लिम्फोसेले की उपस्थिति में योगदान करती है। इस विकृति के साथ, अंतरंग अंगों के क्षेत्र से लसीका का बहिर्वाह काफी परेशान है।
प्रकार
लड़कों में ड्रॉप्सी अंडकोष के लिए कई विकल्प हैं। विभिन्न प्रकार के कारण कारकों का प्रभाव उनके विकास की ओर जाता है। इस वर्गीकरण का उपयोग कई वर्षों से बाल चिकित्सा और ज्योतिष में किया गया है। यह शरीर के विभिन्न प्रकारों के साथ होने वाले शारीरिक दोषों पर आधारित है।
यह विकृति हो सकती है:
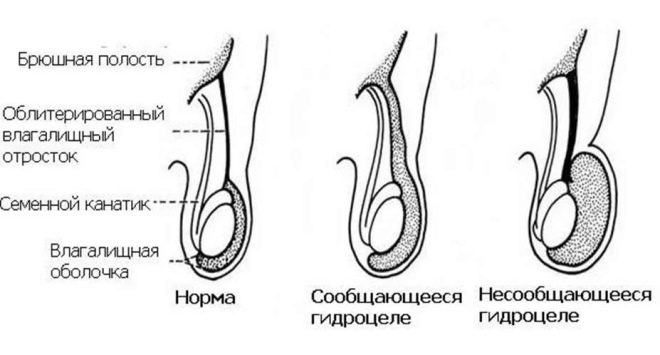
- रिपोर्ट की गई। रोग का यह रूप जन्मजात है। हालत अंडकोश और पेरिटोनियम के बीच एक वाहिनी की उपस्थिति की विशेषता है। नतीजतन, मुक्त द्रव आसानी से अंतरंग क्षेत्र तक पहुंच सकता है। इसके संचय से वृषण की बूंदों का विकास होता है।
- पृथक। इस मामले में, पैथोलॉजिकल तरल पदार्थ अंडकोश में ही बनता है, या वृषण के झिल्ली की चादरों के बीच होता है, न कि उदर गुहा में। सबसे अधिक बार, यह स्थिति एक तरफा प्रक्रिया के विकास में योगदान करती है।प्रतिकूल लक्षण केवल एक तरफ होते हैं।
निदान की स्थापना और निर्माण करते समय, यह इंगित करना बहुत महत्वपूर्ण है कि यह विकृति कब उत्पन्न हुई।
जब जन्म के तुरंत बाद शारीरिक दोष दिखाई देते हैं, तो वे जन्मजात संस्करण की बात करते हैं। अगर अंडकोश की सूजन विभिन्न चोटों और चोटों के साथ-साथ विभिन्न संक्रामक रोगों का परिणाम है, तो वे अधिग्रहित संस्करण के बारे में बात कर रहे हैं।
के संकेत
इस स्थिति की नैदानिक अभिव्यक्तियों की गंभीरता भिन्न हो सकती है। यह कई अलग-अलग आक्रामक कारणों पर निर्भर करता है। इनमें शामिल हैं: बच्चे की उम्र, सहवर्ती रोगों की उपस्थिति, प्रतिरक्षा का स्तर और यहां तक कि सामाजिक रहने की स्थिति। हल्के रोग का घर पर निदान करना मुश्किल है। अक्सर माता-पिता एक बच्चे में बीमारी का पहला संकेत "मिस" करते हैं।
सबसे विशिष्ट लक्षणों में शामिल हैं:
- अंडकोश में त्वचा का रंग बदलना। वह लाल हो जाती है। स्पर्श करने के लिए त्वचा - गर्म। आमतौर पर यह लक्षण जीवन के पहले वर्षों के शिशुओं में अच्छी तरह से प्रकट होता है। अंडकोश पर दर्दनाक चोटों के साथ, आप विभिन्न चोटों या हेमेटोमा देख सकते हैं जिनमें गहरे नीले रंग का रंग होता है।
- स्क्रोटल इज़ाफ़ा। वह तनावग्रस्त हो जाती है। एक द्विपक्षीय प्रक्रिया के साथ, आदर्श के सापेक्ष अंडकोश को कई बार बढ़ाया जाता है। यदि केवल एक अंडकोष क्षतिग्रस्त है, तो विषमता दिखाई देती है।
- घबराहट या संवेदनशीलता। सूजन इस तथ्य की ओर जाता है कि अंडकोश के साथ कोई भी संपर्क दर्द में वृद्धि का कारण बनता है। आमतौर पर, यह अभिव्यक्ति माता-पिता द्वारा एक बच्चे के साथ स्वच्छता प्रक्रियाओं के दौरान खोजी जाती है।
- पेशाब के दौरान संवेदनशीलता। कुछ मामलों में, एक बच्चे में मूत्र प्रणाली के रोगों के साथ ड्रॉप्सी के संयोजन में भी मूत्र संबंधी विभिन्न विकार होते हैं। बच्चा अक्सर शौचालय से पूछता है। कुछ आग्रह दर्द के साथ बढ़ रहे हैं।
- नशा के लक्षण। रोग के कुछ प्रकार 37-38 डिग्री तक शरीर के तापमान में वृद्धि के साथ होते हैं। हाइपरथर्मिया की ऊंचाई पर, बुखार हो सकता है या ठंड लग सकती है। अंतरंग अंगों के क्षेत्र में पुरानी भड़काऊ प्रक्रिया से बच्चे में लगातार तापमान में वृद्धि के संकेत दिखाई देते हैं।
- व्यवहार में परिवर्तन। बच्चे अधिक मकर हो जाते हैं, वे फुसफुसा सकते हैं। गंभीर दर्द सिंड्रोम के साथ - यहां तक कि रोना। जीवन के पहले वर्षों के बच्चे अक्सर अपने हाथों से मांगते हैं। एक बच्चे की नींद अक्सर परेशान होती है। रात में सोते समय या बार-बार जागने के साथ कठिनाइयां आमतौर पर नोट की जाती हैं।
- विलंबित मूत्र उत्सर्जन। यह लक्षण रोग के गंभीर और उपेक्षित पाठ्यक्रम के साथ विकसित होता है। यह मूत्राशय से मूत्र के उत्सर्जन को बाधित करता है। भाग आकार में छोटे होते हैं। इस मामले में, सामान्य मूत्र विश्लेषण के पैरामीटर, एक नियम के रूप में, बदलते नहीं हैं।
- अंडकोश में दर्द में वृद्धि। रोग के पहले चरण आमतौर पर प्रतिकूल लक्षणों की उपस्थिति के साथ नहीं होते हैं। इसके बाद, यदि उपचार विफल हो जाता है, तो दर्द सिंड्रोम अधिक ध्यान देने योग्य हो जाता है। बच्चे को बेचैनी या दर्द की शिकायत हो सकती है। ज्यादातर यह एक गर्म स्नान, एक तेज चलने या शौचालय की यात्रा के बाद दिखाई देता है।
निदान
संदिग्ध बीमारी प्रारंभिक चरण में हो सकती है। ऐसा करने के लिए, एक बच्चे में अंतरंग अंगों की स्थिति की निगरानी करना बहुत महत्वपूर्ण है। दैनिक स्वच्छता प्रक्रियाओं के दौरान ऐसा करना सबसे अच्छा है। माता-पिता को बच्चे के बाहरी जननांग क्षेत्र में उत्पन्न होने वाली किसी भी असामान्यताओं पर ध्यान देना चाहिए। यदि अंडकोश की त्वचा के रंग में परिवर्तन या इसकी वृद्धि है - आपको हमेशा अपने डॉक्टर से परामर्श करना चाहिए
अतिरिक्त निदान के लिए, एक बाल रोग विशेषज्ञ या मूत्र रोग विशेषज्ञ से संपर्क करना बेहतर है।इन डॉक्टरों को लड़कों में अंतरंग अंगों के रोगों के उपचार में पर्याप्त ज्ञान है।
आप जन्म के पहले दिनों से एक चिकित्सा पेशेवर से संपर्क कर सकते हैं। इस तरह के परामर्श रोग को उसके प्रारंभिक चरण में पहचानने में मदद करेंगे और दीर्घकालिक प्रतिकूल प्रभावों के विकास को रोकने में मदद करेंगे।
आमतौर पर, निदान स्थापित करने के लिए, डॉक्टर कई अतिरिक्त अध्ययन करते हैं। बीमारी को पूर्व-स्थापित करने के लिए एक साधारण नैदानिक परीक्षा भी पर्याप्त है। इस दौरान, डॉक्टर बच्चे के बाहरी जननांगों की जांच करता है और सभी पैल्पेशन टेस्ट करता है जो सही निदान स्थापित करने की अनुमति देता है। जटिल नैदानिक मामलों में, अतिरिक्त परीक्षणों की आवश्यकता होती है।
अंडकोष की बूंदों के निदान के लिए बाल रोग विशेषज्ञ के उद्देश्य के अनुसार उपयोग किया जाता है:
- अंडकोश और अंडकोष की अल्ट्रासाउंड परीक्षा। यह विधि बिल्कुल सुरक्षित और दर्द रहित है। प्रक्रिया के दौरान, शिशु को बिल्कुल भी दर्द महसूस नहीं होता है। निदान के लिए सिर्फ 15-20 मिनट पर्याप्त है। विधि काफी सटीक और अत्यधिक जानकारीपूर्ण है।
- Transillumination। यह तरीका हैकि अंतरंग अंग प्रकाश की मदद से पारभासी होते हैं। अध्ययन से वृषण के झिल्ली के बीच मुक्त द्रव की उपस्थिति का पता चलता है। दुनिया भर में बाल चिकित्सा मूत्र संबंधी अभ्यास में विधि का व्यापक रूप से उपयोग किया जाता है।
प्रयोगशाला परीक्षण, एक पूर्ण रक्त गणना और मूत्र परीक्षण सहित, सहायक होते हैं। आमतौर पर वे केवल बीमारी के कारण को स्थापित करने के लिए नियुक्त किए जाते हैं, साथ ही कार्यात्मक हानि की डिग्री स्थापित करने के लिए। उदाहरण के लिए, एक पूर्ण रक्त गणना बच्चे के शरीर में एक वायरल या जीवाणु संक्रमण की उपस्थिति को सटीक रूप से निर्धारित कर सकती है, जो अक्सर बीमारी का कारण बनती है। ल्यूकोसाइट स्तर में वृद्धि से प्रक्रिया की गंभीरता का संकेत मिलता है। मूत्र के सामान्य विश्लेषण के मापदंडों में परिवर्तन केवल बीमारी के उन्नत मामलों के मामले में पाए जाते हैं और रोग की प्रारंभिक अवधि में व्यावहारिक रूप से अनुपस्थित हैं।
इलाज
अंडकोष के शोफ के लिए थेरेपी को जितनी जल्दी हो सके बाहर किया जाना चाहिए। प्रारंभिक उपचार से प्रतिकूल लक्षणों का सामना करने में मदद मिलती है और बीमारी के विलंबित प्रभावों की संभावना कम हो जाती है।
रोग चिकित्सा में दवाओं के कई समूहों का अनुक्रमिक प्रशासन शामिल है।
इस स्थिति के उपचार के लिए उपयोग किया जाता है:
- रोगसूचक दर्द निवारक। वे आपको दर्द सिंड्रोम को खत्म करने की अनुमति देते हैं जो अंडकोश में एक मजबूत निचोड़ने वाले तरल अंडकोष के साथ होता है। एनेस्थेटिक्स के रूप में इस्तेमाल किया जा सकता है: केटोरोल, इबुप्रोफेन, एनालगिन, nimesulide और अन्य। ड्रग्स को गोलियों या इंजेक्शन के रूप में निर्धारित किया जाता है। एक डॉक्टर द्वारा सख्ती से नियुक्त किया गया।
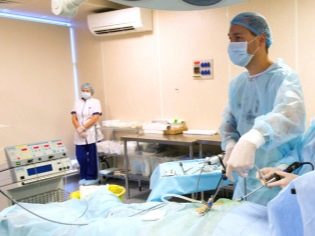
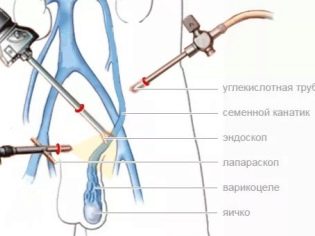
- सर्जरी। उनके लिए संकेत व्यक्तिगत हैं। अंडकोश से तरल पदार्थ के सर्जिकल हटाने का निर्णय बाल रोग विशेषज्ञ यूरोलॉजिस्ट द्वारा किया जाता है। आमतौर पर वे उन मामलों में नियुक्त किए जाते हैं जहां शारीरिक दोष होते हैं। रोग के प्रतिकूल प्रभावों को दूर करने के लिए रॉस की सर्जरी काफी सामान्य तरीका है।
- रोग के प्रतिकूल लक्षणों को कम करना होम किट से टूल्स का उपयोग करना। कुछ माँस समुद्री नमक के साथ अंडकोष की बूँद को ठीक करने की पेशकश करते हैं। उपचार की इस पद्धति की बहुत विवादास्पद समीक्षाएं हैं। आमतौर पर, ऐसी स्व-दवा केवल प्रतिकूल लक्षणों को कम करती है, हालांकि, बीमारी पूरी तरह से ठीक नहीं होती है।
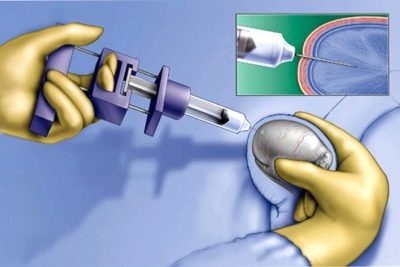
- प्रभावित अंडकोष की पंचर। इस मामले में पंचर आपको अंडकोश से सभी अतिरिक्त तरल पदार्थ को खत्म करने की अनुमति देता है। विधि दर्दनाक है और इसमें कई contraindications हैं। यह सख्त संकेतों के तहत आयोजित किया जाता है। पंचर की आवश्यकता पर निर्णय उपस्थित बाल रोग विशेषज्ञ द्वारा किया जाता है।
- स्क्लेरोथेरेपी निष्पादित करना। साथ ही अंडकोष की ड्रॉप्सी के सर्जिकल उपचार को संदर्भित करता है।प्रक्रिया के दौरान, एक विशेष उपकरण का उपयोग करने वाला डॉक्टर अंडकोश से तरल बाहर निकालता है और उसमें एक दवा इंजेक्ट करता है, जो भविष्य में स्राव के गठन को कम करने में मदद करता है। वर्तमान में, बच्चों के अभ्यास में इस पद्धति का उपयोग नहीं किया जाता है। यह बच्चे और भविष्य में गंभीर प्रजनन समस्याओं का कारण बन सकता है और यहां तक कि बांझपन के विकास को भी जन्म दे सकता है।
- विंकेलमैन सर्जिकल विधि। डॉक्टर वृषण झिल्ली के परत-दर-परत प्रकटीकरण का संचालन करता है। आमतौर पर सर्जिकल क्षेत्र का आकार 4-6 सेमी है। अंडकोश की गुहा से सभी द्रव बाहर पंप किया जाता है। उसके बाद, डॉक्टर सभी गोले खोल देता है और उन्हें पीछे की सतह पर सिले रखता है, जो आपको अंडकोश की गुहा के अंदर अत्यधिक मात्रा में तरल पदार्थ बनाने के लिए जारी रखने की अनुमति देता है।
सर्जरी के बाद, पश्चात की अवधि आमतौर पर दो सप्ताह से लेकर कुछ महीनों तक होती है। अंतरंग क्षेत्र की सभी संरचनाओं को पुनर्स्थापित करने के लिए इस समय की आवश्यकता होती है।
ऊतकों की अच्छी और तेजी से चिकित्सा के लिए, मजबूत शारीरिक परिश्रम को सीमित करना आवश्यक है, साथ ही साथ अच्छा पोषण, प्रोटीन उत्पादों के साथ समृद्ध है।
डॉक्टर यह भी सलाह देते हैं कि बच्चे बहुत संकीर्ण और तंग अंडरवियर नहीं पहनते हैं, क्योंकि इससे बाहरी जननांग अंगों को निचोड़ना पड़ता है। पश्चात की अवधि के दौरान, मूत्र रोग विशेषज्ञ को नियमित रूप से बच्चे की जांच करने की आवश्यकता होती है। ऑपरेशन के छह महीने बाद, यह वर्ष में केवल एक बार डॉक्टर से मिलने के लिए पर्याप्त है।
दृष्टिकोण
बीमारी का कोर्स आमतौर पर हल्के या मध्यम रूप में होता है। समय पर निदान के साथ, रोग का पूर्वानुमान आमतौर पर अनुकूल है।
लगभग 75% बच्चे जो बचपन में अंडकोष की बूंदे थे पूरी तरह से ठीक हो जाते हैं। भविष्य में, उनके पास कोई दीर्घकालिक प्रतिकूल प्रभाव नहीं है।
जब बीमारी बढ़ती है, तो विभिन्न खतरनाक परिणाम हो सकते हैं। ऐसी स्थिति सबसे अधिक बार विकसित होती है अगर माता-पिता अपने बच्चे के साथ उचित व्यवहार नहीं करते हैं। एक डॉक्टर की देर से यात्रा केवल रोग के विकास को बढ़ाती है। बीमारी का उपचार घर पर नहीं किया जाना चाहिए, लेकिन किसी विशेषज्ञ की देखरेख में। यह अधिक वयस्कता में होने वाली बीमारी के खतरनाक परिणामों के विकास की संभावना को कम करेगा।
निवारण
रोग के विभिन्न नैदानिक रूपों को रोकने के लिए, किसी को यह करना चाहिए:
- नियमित स्वच्छता प्रक्रियाएं। अंडकोश और बाहरी जननांग अंगों की लालिमा की उपस्थिति के साथ, आप एंटीसेप्टिक और विरोधी भड़काऊ प्रभाव के साथ विभिन्न प्रकार की औषधीय जड़ी बूटियों का उपयोग कर सकते हैं। इनमें शामिल हैं: कैमोमाइल, कैलेंडुला, स्ट्रिंग और अन्य जड़ी बूटियां। आप हर्बल चाय का उपयोग लोशन के रूप में कर सकते हैं या स्नान में जोड़ सकते हैं।
- शिशु में अंतरंग अंगों की स्थिति की निगरानी करें। लाल पड़ने या एक अंडकोश में वृद्धि देखने के बाद, बच्चे को डॉक्टर को दिखाना आवश्यक है। गड़बड़ी या बढ़ा हुआ पेशाब भी जलशीर्ष के प्रतिकूल लक्षणों में से एक हो सकता है। बार-बार आग्रह, विशेष रूप से रात में, माता-पिता को सतर्क करना चाहिए और उन्हें किसी विशेषज्ञ से संपर्क करने के लिए प्रेरित करें।
- चिह्नित शारीरिक परिश्रम से बचें। इष्टतम प्रशिक्षण शासन का उचित चयन लड़के की प्रजनन प्रणाली के सामान्य कामकाज में योगदान देगा। खेल गतिविधियों के दौरान, जब भी संभव हो, बाहरी जननांग क्षेत्र के किसी भी नुकसान को रोका जाना चाहिए।
- एक स्वस्थ गर्भावस्था की योजना बनाना। प्रत्येक भावी माँ के लिए इस विशेष अवधि में उत्पन्न होने वाले कोई भी संक्रमण शिशु में विभिन्न शारीरिक दोषों और विसंगतियों के विकास में योगदान करते हैं।
गर्भावस्था के पाठ्यक्रम की निगरानी करने से बच्चे में कई विकृति की उपस्थिति को रोकने में मदद मिलती है।
- संबंधित रोगों का समय पर निदान और उपचार। मूत्र पथ के सभी पुराने विकारों का इलाज बिना असफल होना चाहिए।इन विकृति से पीड़ित बच्चों को नियमित रूप से बाल रोग विशेषज्ञ के पास जाना चाहिए। इस तरह की डिस्पेंसरी अवलोकन भविष्य में बीमारी की प्रगति को रोकने में मदद करेगी।
- एक स्वस्थ जीवन शैली बनाए रखें। एक पूर्ण आहार, विटामिन के साथ समृद्ध और पर्याप्त मात्रा में प्रोटीन खाद्य पदार्थों से युक्त, बच्चे के इष्टतम शरीर के वजन को बनाए रखने में मदद करता है। ज्यादातर मामलों में मोटापा लड़कों में विभिन्न विकृति के विकास में योगदान देता है। बाहरी जननांग के क्षेत्र में। उचित पोषण बच्चों के शरीर में सभी अंगों के इष्टतम कामकाज को सुनिश्चित करता है।
- मैचिंग लहंगा। लड़कों में अत्यधिक तंग या तंग पैंट पहनने से अक्सर अंतरंग अंगों के रोगों के विकास में योगदान होता है। शिशुओं के लिए अंडरवियर केवल प्राकृतिक सामग्रियों से बनाया जाना चाहिए। इसे पहनते समय, बच्चे को कोई असहज लक्षण नहीं होना चाहिए।
अगला वीडियो देखें अंडकोष की एडिमा क्या है और इसका इलाज कैसे करें।