बच्चों में दिल की खुली धमनी वाहिनी (OAD)
भ्रूण में हृदय की संरचना और कार्य जन्म के बाद बच्चों में और वयस्कों में इस अंग के कामकाज से भिन्न होते हैं। सबसे पहले, यह तथ्य कि बच्चे के दिल में जो मां के गर्भ में है, अतिरिक्त छेद और नलिकाएं हैं। उनमें से एक धमनी वाहिनी है, जो जन्म के बाद सामान्य रूप से बंद होनी चाहिए, लेकिन कुछ शिशुओं में ऐसा नहीं होता है।
बच्चों में खुली धमनी वाहिनी क्या है
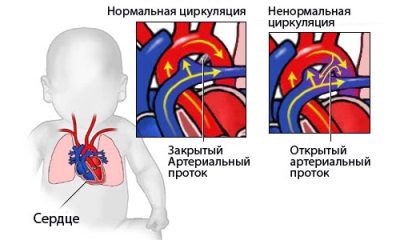
धमनी या बोटालोविम वाहिनी भ्रूण के दिल में मौजूद एक पोत है। ऐसे बर्तन का व्यास 2 से 10 मिमी, और लंबाई - 4 से 12 मिमी तक हो सकता है। इसका कार्य महाधमनी के साथ फुफ्फुसीय धमनी का बंधन है। यह फेफड़ों को बायपास करने के लिए रक्त के हस्तांतरण के लिए आवश्यक है, क्योंकि वे भ्रूण के विकास के दौरान कार्य नहीं करते हैं।
बच्चे के पैदा होने पर डक्ट बंद हो जाता है, संयोजी ऊतक से मिलकर रक्त के लिए आवेग में बदल जाता है। कुछ मामलों में, वाहिनी का बंद होना नहीं होता है और इस विकृति को खुले धमनी वाहिनी या संक्षिप्त पीएपी कहा जाता है। इसका निदान 2000 शिशुओं में से एक में किया जाता है, और यह लगभग आधे बच्चों में होता है। आंकड़ों के अनुसार, लड़कियों में ऐसा दोष दो बार होता है।
अल्ट्रासाउंड पर पीडीए की तरह दिखने वाला एक उदाहरण, आप अगले वीडियो में देख सकते हैं।
मुझे कब बंद करना चाहिए?
अधिकांश शिशुओं में, फुफ्फुसीय धमनी और महाधमनी के बीच वाहिनी का समापन जीवन के पहले 2 दिनों में होता है। यदि बच्चा समय से पहले है, तो वाहिनी के बंद होने की दर आठ सप्ताह तक मानी जाती है। ओएपी का निदान उन बच्चों के लिए किया जाता है जिनके पास 3 महीने की उम्र तक पहुंचने के बाद बोटलोविक वाहिनी खुली रहती है।
सभी नवजात शिशु पास क्यों नहीं आते?
एक विकृति विज्ञान जैसे पीडीए का अक्सर समय से पहले होने का निदान किया जाता है, लेकिन वाहिनी की अनुपस्थिति के सटीक कारणों की पहचान अभी तक नहीं की गई है। उत्तेजक कारकों में शामिल हैं:
- आनुवंशिकता।
- नवजात शिशु की कम द्रव्यमान (2500 ग्राम से कम)।
- अन्य हृदय दोषों की उपस्थिति।
- प्रसव पूर्व विकास के दौरान और बच्चे के जन्म के दौरान हाइपोक्सिया।
- डाउन सिंड्रोम और अन्य गुणसूत्र असामान्यताएं।
- मधुमेह की मां की उपस्थिति।
- रूबेला एक महिला में गर्भ के दौरान।
- गर्भवती पर विकिरण प्रभाव।
- एक मादक प्रभाव के साथ भविष्य की माँ शराब या पदार्थों का उपयोग।
- दवा, भ्रूण को नकारात्मक रूप से प्रभावित कर रहा है।
पीडीए के साथ हेमोडायनामिक्स
यदि वाहिनी नहीं उखड़ती है, तो महाधमनी में उच्च दबाव के कारण, इस बड़े पोत से रक्त फुफ्फुसीय धमनी में प्रवेश करता है, फुफ्फुसीय धमनी में प्रवेश करके, दाएं वेंट्रिकल से रक्त की मात्रा में शामिल होता है। नतीजतन, रक्त फेफड़ों के रक्त वाहिकाओं में अधिक प्रवेश करता है, जिससे फुफ्फुसीय परिसंचरण पर भार में वृद्धि होती है, साथ ही साथ सही दिल पर।
अवस्था
पीडीए के नैदानिक अभिव्यक्तियों के विकास में, तीन चरण होते हैं:
- प्राथमिक अनुकूलन। यह चरण जीवन के पहले वर्षों के बच्चों में मनाया जाता है और खुले वाहिनी के आकार के आधार पर एक स्पष्ट क्लिनिक की विशेषता है।
- सापेक्ष मुआवजा। इस स्तर पर, फुफ्फुसीय वाहिकाओं में दबाव कम हो जाता है, और दाएं वेंट्रिकल की गुहा में - बढ़ जाती है। परिणाम दिल के दाईं ओर का एक कार्यात्मक अधिभार होगा। यह चरण 3-20 वर्ष की आयु में मनाया जाता है।
- फुफ्फुसीय वाहिकाओं के स्क्लेरोज़िंग। इस स्तर पर, फुफ्फुसीय उच्च रक्तचाप विकसित होता है।
के संकेत
जीवन के पहले वर्ष के शिशुओं में OAP स्वयं प्रकट होता है:
- Palpitations।
- सांस की तकलीफ।
- मामूली वजन बढ़ना।
- पीली त्वचा।
- पसीना।
- थकान में वृद्धि।
दोष की गंभीरता वाहिनी के व्यास से प्रभावित होती है। यदि यह छोटा है, तो रोग बिना किसी लक्षण के आगे बढ़ सकता है। जब पूर्ण आकार के शिशुओं में पोत का आकार 9 मिमी से अधिक और समय से पहले के बच्चों में 1.5 मिमी से अधिक होता है, तो लक्षण अधिक स्पष्ट होते हैं। वे इसमें शामिल हुए:
- खाँसी।
- स्वर बैठना।
- बार-बार ब्रोंकाइटिस और निमोनिया।
- विकास में अंतराल।
- वजन कम होना
यदि पैथोलॉजी वर्ष से पहले प्रकट नहीं हुई थी, तो बड़े बच्चों में पीडीए के निम्न लक्षण हैं:
- थोड़ा परिश्रम (बढ़ती आवृत्ति, हवा की कमी की भावना) के साथ श्वास की समस्याएं।
- श्वसन तंत्र का बार-बार संक्रमण।
- पैरों की त्वचा का सियानोसिस।
- अपनी उम्र के लिए पर्याप्त वजन नहीं।
- खेल चलते समय थकान का तेजी से उभरना।
ख़तरा
जब बोटलॉव वाहिनी को अशुद्ध किया जाता है, तो महाधमनी से रक्त फेफड़ों के वाहिकाओं में प्रवेश करता है और उन्हें अधिभार देता है। यह फुफ्फुसीय उच्च रक्तचाप, कार्डियक वियर के क्रमिक विकास और जीवन प्रत्याशा में कमी का खतरा है।
फेफड़ों पर नकारात्मक प्रभाव के अलावा, पीडीए की उपस्थिति से इस तरह की जटिलताओं का खतरा बढ़ जाता है:
- महाधमनी का टूटना एक घातक स्थिति है।
- एंडोकार्डिटिस एक जीवाणु रोग है जिसमें वाल्व क्षति होती है।
- दिल का दौरा - हृदय की मांसपेशी की मृत्यु।
यदि खुली वाहिनी का व्यास महत्वपूर्ण है और कोई उपचार नहीं है, तो बच्चे को दिल की विफलता का विकास शुरू होता है। यह सांस की तकलीफ, तेजी से श्वास, उच्च नाड़ी, रक्तचाप में कमी से प्रकट होता है। इस स्थिति में अस्पताल में तत्काल उपचार की आवश्यकता होती है।
निदान
बच्चे की पहचान करने के लिए यूएपी का उपयोग करें:
- Auscultation - डॉक्टर छाती के माध्यम से बच्चे के दिल की धड़कन सुनता है, शोर का निर्धारण करता है।
- अल्ट्रासाउंड - यह विधि एक खुली वाहिनी का पता लगाती है, और यदि अध्ययन एक डॉपलर द्वारा पूरक है, तो यह रक्त की मात्रा और दिशा निर्धारित करने में सक्षम है, जिसे ओएपी के माध्यम से छुट्टी दी जाती है।
- एक्स-रे - यह अध्ययन फेफड़ों में परिवर्तन, साथ ही हृदय की सीमाओं को निर्धारित करेगा।
- ईसीजी - परिणाम बाएं वेंट्रिकल पर एक बढ़ा हुआ भार प्रकट करेंगे।
- दिल और रक्त वाहिकाओं के चैंबर लग रहे हैं - इस तरह की परीक्षा विपरीत की मदद से एक खुली वाहिनी की उपस्थिति निर्धारित करती है, और दबाव को भी मापती है।
- कंप्यूटेड टोमोग्राफी सबसे सटीक विधि है जो अक्सर सर्जरी से पहले उपयोग की जाती है।
इलाज
डॉक्टर दोष के लक्षणों, वाहिनी के व्यास, बच्चे की उम्र, जटिलताओं और अन्य विकृति की उपस्थिति को ध्यान में रखते हुए उपचार की रणनीति निर्धारित करता है। ओएपी थेरेपी दवा और सर्जरी हो सकती है।
रूढ़िवादी उपचार
उसके लिए वाइस के अप्रकाशित नैदानिक अभिव्यक्तियों और जटिलताओं की अनुपस्थिति का सहारा लिया। एक नियम के रूप में, जिन शिशुओं में प्रसव के तुरंत बाद एओए की पहचान की जाती है, उनका उपचार पहले औषधीय है। बच्चे को सौंपा जा सकता है विरोधी भड़काऊ उदाहरण के लिए, इबुप्रोफेन या इंडोमेथेसिन। वे जन्म के बाद पहले महीनों में सबसे प्रभावी होते हैं, क्योंकि वे पदार्थों को अवरुद्ध करते हैं जो नहर को प्राकृतिक तरीके से बंद करने से रोकते हैं।
शिशुओं के दिल पर भार को कम करने के लिए मूत्रवर्धक और कार्डियक ग्लाइकोसाइड भी निर्धारित हैं।
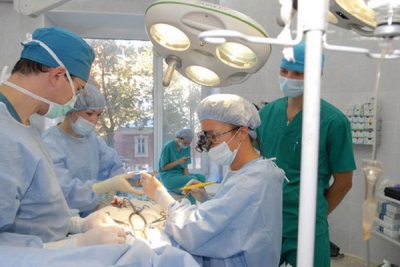
आपरेशन
यह उपचार सबसे विश्वसनीय है और है:
- वाहिनी का कैथीटेराइजेशन। उपचार की इस पद्धति का उपयोग अक्सर 12 महीने की उम्र में किया जाता है। यह एक सुरक्षित और पर्याप्त रूप से प्रभावी हेरफेर है, जिसका सार एक बच्चे की बड़ी धमनी में एक कैथेटर की शुरूआत है, जो वाहिनी के अंदर ओग्लोडर (रक्त प्रवाह को अवरुद्ध करने के लिए एक उपकरण) स्थापित करने के लिए ओएपी को खिलाया जाता है।
- ओपन सर्जरी के दौरान बैंडिंग डक्ट। इस तरह के उपचार को अक्सर 2-5 साल की उम्र में किया जाता है।ड्रेसिंग के बजाय यह एक विशेष क्लिप का उपयोग करके वाहिनी को बंद करना या पोत को बंद करना संभव है।
ये सभी शब्द थोड़े डरावने लगते हैं, लेकिन डरने के लिए नहीं, आपको यह जानना होगा कि आपका बच्चा क्या करेगा और कैसे होगा। अगले वीडियो में आप देख सकते हैं कि अभ्यास में कैसे डोजर स्थापित किया गया है।
ओएडी में सर्जिकल हस्तक्षेप के संकेत ऐसी परिस्थितियां हैं:
- ड्रग थेरेपी अप्रभावी थी।
- बच्चे के फेफड़ों में रक्त के ठहराव के लक्षण हैं, और फुफ्फुसीय वाहिकाओं में दबाव बढ़ गया है।
- बच्चा अक्सर निमोनिया या ब्रोंकाइटिस से पीड़ित होता है, जिसका इलाज करना मुश्किल होता है।
- बच्चे ने दिल की विफलता का विकास किया।
ऑपरेशन गंभीर गुर्दे या यकृत रोगों के लिए निर्धारित नहीं है, साथ ही ऐसी स्थिति में जहां रक्त महाधमनी से नहीं फेंका जाता है, लेकिन महाधमनी में, जो फुफ्फुसीय वाहिकाओं के एक गंभीर घाव का संकेत है, जिसे शल्य चिकित्सा द्वारा ठीक नहीं किया जाता है।
दृष्टिकोण
यदि पहले 3 महीनों में बोटालोविक वाहिनी बंद नहीं होती है, तो यह अपने आप ही बहुत कम होता है। पीडीए के साथ पैदा हुआ एक बच्चा डक्ट के अतिवृद्धि को प्रोत्साहित करने के लिए दवा है, जो विरोधी भड़काऊ दवाओं के इंजेक्शन के 1-3 पाठ्यक्रम है। 70-80% मामलों में, ये दवाएं समस्या को खत्म करने में मदद करती हैं। उनकी अप्रभावीता के साथ, सर्जिकल उपचार की सिफारिश की जाती है।
ऑपरेशन दोष को पूरी तरह से समाप्त करने, साँस लेने में आसानी और फेफड़ों के कार्य को बहाल करने में मदद करता है। ओएपी में सर्जिकल हस्तक्षेप के दौरान मृत्यु दर 3% तक है (लगभग पूर्ण अवधि के शिशुओं में कोई घातक मामले नहीं होते हैं), और संचालित बच्चों के 0.1% में, वाहिनी कई वर्षों के बाद फिर से खुल जाती है।
उपचार के बिना, बड़े पीडीए के साथ पैदा होने वाले कुछ बच्चे 40 साल से अधिक उम्र के होते हैं। सबसे अधिक बार, उनके पास जीवन के दूसरे या तीसरे वर्ष से फुफ्फुसीय उच्च रक्तचाप का गठन होता है, जो अपरिवर्तनीय है। इसके अलावा, एंडोकार्डिटिस और अन्य जटिलताओं का खतरा बढ़ जाता है। जबकि सर्जिकल उपचार 98% मामलों में एक अनुकूल परिणाम प्रदान करता है।
निवारण
एक बच्चे में ओएएस के जोखिम को कम करने के लिए, यह महत्वपूर्ण है:
- शराब और धूम्रपान छोड़ने के लिए गर्भावस्था की अवधि के लिए।
- गर्भावस्था के दौरान डॉक्टर द्वारा बताई गई दवाएं न लें।
- संक्रामक रोगों से बचाव के उपाय करें।
- यदि परिवार में हृदय दोष हैं, तो गर्भाधान से पहले एक आनुवंशिकीविद् से परामर्श करें।