गुर्दे और मूत्राशय की अल्ट्रासाउंड परीक्षा क्या करती है, यह बच्चा क्यों बनाता है?
बच्चों में मूत्र प्रणाली के रोग बहुत आम हैं, और उन्हें उम्र की आवश्यकता नहीं है - नवजात शिशु और स्कूली बच्चे दोनों समान रूप से प्रभावित होते हैं। बाल रोग में सबसे महत्वपूर्ण नैदानिक उपकरणों में से एक गुर्दे और मूत्राशय का अल्ट्रासाउंड माना जाता है। यह परीक्षा कैसे की जाती है, यह क्या दिखाता है और निदान के लिए बच्चे को कैसे तैयार किया जाए, हम इस लेख में बताएंगे।
अध्ययन के बारे में
मूत्र प्रणाली की स्थिति का अध्ययन करने के लिए गुर्दे और मूत्राशय का अल्ट्रासाउंड गैर-आक्रामक तरीकों को संदर्भित करता है। इस प्रणाली के लिंक की संरचनात्मक संरचना और कार्यप्रणाली की विशेषताएं, स्वाभाविक रूप से, केवल अल्ट्रासाउंड द्वारा पूरी तरह से मूल्यांकन नहीं की जा सकती हैं, हालांकि इस तरह के निदान को काफी पूर्ण और सटीक माना जाता है। लेकिन अल्ट्रासाउंड परीक्षा का एक अभिन्न अंग है, मूत्र और रक्त परीक्षण के साथ, अगर बच्चे में मूत्र विकृति के लक्षण दिखाई देते हैं।
प्रक्रिया पूरी तरह से दर्द रहित है, बच्चे को किसी भी असुविधा का अनुभव नहीं होगा।
अल्ट्रासाउंड के खतरों के बारे में, दवा एक आधिकारिक जवाब देती है - प्रक्रिया सुरक्षित है। फिर भी, कई माता-पिता बच्चे के शरीर पर अल्ट्रासाउंड के संभावित प्रभावों के बारे में चिंतित हैं।
वास्तव में, सभी परिणामों को पर्याप्त रूप से तिथि करने के लिए अध्ययन नहीं किया गया है। आधुनिक चिकित्सा पद्धति में केवल पिछले 2.5 दशकों के लिए एक नैदानिक उपकरण है। उसी के लिए, दीर्घकालिक प्रभावों का विश्लेषण करने के लिए, आपको बहुत अधिक समय चाहिए। दूसरी ओर, बच्चों के जीव पर अल्ट्रासोनिक तरंगों के स्पष्ट या अप्रत्यक्ष नकारात्मक प्रभाव का कोई डेटा नहीं है। इसलिए, प्रक्रिया को सुरक्षित माना जाता है।
विधि का सार इस तथ्य में निहित है कि सेंसर से अल्ट्रासोनिक तरंगें ऊतक के माध्यम से प्रवेश करती हैं और प्रतिबिंबित होती हैं, मॉनिटर को छवि के रूप में प्रतिक्रिया संकेत भेजती हैं। एक विशेष कंप्यूटर प्रोग्राम, जो प्रत्येक अल्ट्रासाउंड स्कैनर में होता है, डॉक्टर को जटिल गणितीय गणनाओं का सहारा लिए बिना आकार, तरल पदार्थ की मात्रा, अन्य सुविधाओं को जल्दी से समझने की अनुमति देता है।
एक सरल रूप में गुर्दे और मूत्राशय के अल्ट्रासाउंड को पेट के अंगों के अध्ययन में शामिल किया गया है और स्वास्थ्य मंत्रालय द्वारा सभी बच्चों को 1 या 3 महीने, और फिर एक वर्ष के बाद चिकित्सा जांच के हिस्से के रूप में अनुशंसित किया गया है। संकेतों के अनुसार पेट के गुहा (पेट, प्लीहा, यकृत, आदि) के अन्य अंगों का मूल्यांकन किए बिना, किसी भी समय, इस तरह के एक अध्ययन को अलग से प्रदर्शन किया जा सकता है।
इसके अलावा, स्वास्थ्य मंत्रालय के विशेषज्ञों ने इस प्रकार के अल्ट्रासाउंड को बच्चों के लिए नैदानिक परीक्षा कार्यक्रम में डेढ़ साल तक जोड़ा। यह इस तथ्य के कारण है कि हाल के दिनों में पहले से ही उन्नत चरण में किडनी, मूत्रवाहिनी, मूत्राशय और अधिवृक्क ग्रंथि के रोगों वाले बच्चों की संख्या का पता चला है।
गवाही
कभी-कभी माताओं को एक बच्चे में पेशाब के साथ समस्याओं की अनुपस्थिति में बाल चिकित्सा चिकित्सक से इस तरह के अल्ट्रासाउंड के लिए एक रेफरल प्राप्त करने के लिए आश्चर्य होता है। हमेशा ऐसे पैथोलॉजी वाले बच्चों को न केवल शोध दिखाया जाता है। अक्सर, यह उन बच्चों के लिए अनुशंसित होता है, जो समय से पहले पैदा हुए थे ताकि प्रणाली के कामकाज का आकलन किया जा सके और प्रारंभिक जन्म के कारण संभावित जटिलताओं को खत्म किया जा सके। साथ ही, उन बच्चों के लिए अध्ययन की सिफारिश की जाती है जिनके माता-पिता मूत्र प्रणाली के रोगों से पीड़ित हैं - अक्सर पैथोलॉजी विरासत में मिली हैं, लेकिन तुरंत दिखाई नहीं देते हैं।
किन मामलों में बच्चे को किडनी और मूत्राशय के अल्ट्रासाउंड की आवश्यकता होती है:
- एक अप्रिय तीखी गंध की उपस्थिति के साथ, रंग बदलते समय, मूत्र की मात्रा;
- जब नवजात शिशुओं या बच्चों में पेशाब करते समय रोना, या बड़े बच्चों में मूत्राशय खाली होने पर दर्द की शिकायत होती है;
- मूत्र की एक छोटी मात्रा के साथ या, इसके विपरीत, बढ़ी हुई मूत्रलता के साथ;
- अशुद्धियों को तरल में नग्न आंखों से अलग किया जाता है - गुच्छे, मवाद, रक्त;
- बच्चे को एनीमिया, पीला त्वचा, आंखों के नीचे नीले घेरे;
- पीठ के निचले हिस्से में दर्द;
- पेट की आघात के बंद कुंद पेट जो एक बच्चा पेट गिरने पर प्राप्त कर सकता है।
इसके अलावा, इस तरह के निदान की नियुक्ति के लिए निर्विवाद आधार जैव रासायनिक स्तर पर मूत्र की संरचना में बदलाव है।
यदि आपको और बच्चे को कोई शिकायत नहीं है, और डॉक्टर ने मूत्र परीक्षण को खराब पाया, तो उन्हें बच्चे को गुर्दे और मूत्राशय के अल्ट्रासाउंड स्कैन में यह देखने के लिए भेजना चाहिए कि क्या चिंता और उपचार के लिए आधार हैं, या ऐसे कोई कारण नहीं हैं, और एक प्रयोगशाला त्रुटि हुई है।
ट्रेनिंग
क्या अनुसंधान के लिए प्रारंभिक तैयारी आवश्यक है, आमतौर पर डॉक्टर ने दिशा बताई है। लेकिन भले ही डॉक्टर इसके बारे में माता-पिता को बताना भूल गया हो, माँ को याद रखना चाहिए कि कैसे दो और दो - प्रशिक्षण की आवश्यकता है। और वह पूरी तरह से होना चाहिए। यह निर्धारित करता है कि शोध के परिणाम कितने सही होंगे। परीक्षा प्रक्रिया के लिए बच्चे को पहले से तैयार करना आवश्यक है, नैदानिक कमरे में यात्रा की तारीख से 2-3 दिन पहले तैयारी शुरू होती है।
- बच्चे के आहार से उन खाद्य पदार्थों को बाहर रखा जाना चाहिए जो आंतों में पेट फूलना को उत्तेजित करते हैं। ये किण्वित दूध उत्पाद, कार्बोनेटेड पेय, केले और अंगूर, साथ ही मीठे पेस्ट्री, रोटी और फलियां, गोभी हैं।
- परीक्षा से कम से कम तीन घंटे पहले बच्चे को खाने के लिए नहीं देना चाहिए।
- परीक्षा से एक घंटे पहले बच्चे को पानी पिलाया जाना चाहिए। मूत्राशय को भरना होगा। इससे डॉक्टर को अवशिष्ट मूत्र की मात्रा का सही आकलन करने में मदद मिलेगी, मूत्राशय और मूत्रवाहिनी की स्थिति को समझेंगे। 1 से 3 साल की उम्र के बच्चों को 100-150 मिली पानी या जूस दिया जाता है, 3 से 7 साल के बच्चों को एक ग्लास (250 मिली) लिक्विड, स्कूली बच्चों को 7 से 12 साल की उम्र में दिया जाता है - कम से कम 400 मिली, बड़े बच्चों को - 600-800 मिली। ।
आहार में एक वर्ष से कम आयु के शिशु को किसी विशेष प्रतिबंध की आवश्यकता नहीं होती है। केवल आवश्यकता यह है कि बच्चे को नैदानिक प्रक्रिया के समय खिलाया नहीं जाना चाहिए। अगले खिला से पहले जांच करना सबसे अच्छा है। अल्ट्रासाउंड से पहले, बच्चे को लगभग 50 मिलीलीटर तरल आधे घंटे के लिए दें, लेकिन कोई भी गारंटी नहीं देता कि वह इसे धारण करेगा। अगर क्रंब लिखना चाहता है, तो वह निश्चित रूप से इतनी कम उम्र में आपकी अनुमति नहीं मांगेगा।
अल्ट्रासाउंड रूम में आपके साथ ध्यान भटकाने के लिए आपको एक साफ डायपर, दूसरे जूते और छोटी माँ की "ट्रिक्स" लेनी होगी। यदि बच्चा छोटा है - यह एक डमी, एक खड़खड़, एक वस्तु हो सकती है जो बच्चे के लिए दिलचस्प है कि वह लंबे समय से बाहर पहुंचने का सपना देख रहा है, उदाहरण के लिए, आपका चश्मा। बच्चे को विचलित करने से डॉक्टर को शांत मोड में परीक्षा पूरी करने की अनुमति मिलेगी।
यदि बच्चा ऐसी उम्र में है जिस पर वह कुछ समझा सकता है, तो यह बताना सुनिश्चित करें कि प्रक्रिया कैसे होती है, इस बात पर जोर देते हुए कि यह बिल्कुल भी चोट नहीं पहुंचाता है, यह डरावना नहीं होगा। बच्चे को मनोवैज्ञानिक रूप से तैयार होना चाहिए।
यह कैसे किया जाता है?
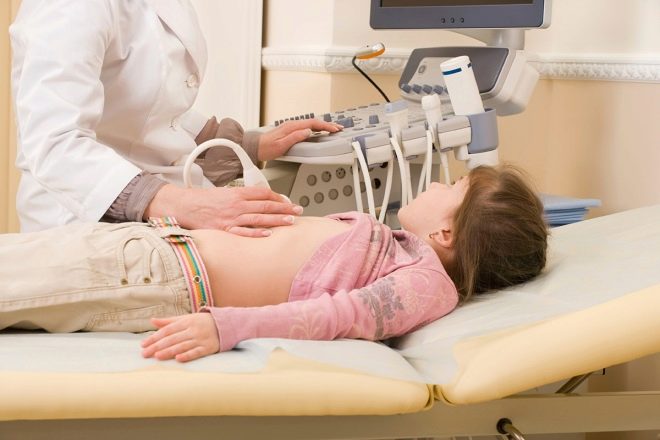
परीक्षा प्रवण स्थिति में सोफे पर की जाती है, केवल कुछ मामलों में डॉक्टर बच्चे को बैठने के लिए कह सकते हैं यदि, उसकी उम्र के आधार पर, वह पहले से ही जानता है कि उसे कैसे बैठना है। यदि आपको गुर्दे की विफलता का संदेह है, तो उन्हें खड़े होने के लिए कहा जाता है। लेकिन आपको तीन पदों पर सर्वेक्षण के दौरान झूठ बोलना होगा - पीठ पर, पेट पर और बगल में। बाहरी संवेदक के लिए ऐसे पदों पर, जिनके साथ अनुसंधान किया जाता है, डॉक्टर के लिए समीक्षा पूर्ण होगी।
सेंसर के खिसकने और अल्ट्रासोनिक तरंगों के सर्वश्रेष्ठ प्रवेश की सुविधा के लिए, एक विशेष रंगहीन जेल का उपयोग किया जाता है, जो गंधहीन होता है और इससे एलर्जी या स्थानीय जलन नहीं होती है। यह पेट पर, पीठ के निचले हिस्से, पक्षों पर लगाया जाता है। जेल कपड़े पर निशान नहीं छोड़ता है, इसे अध्ययन के अंत में एक डिस्पोजेबल ड्राई पेपर नैपकिन के साथ पोंछना आसान है।
ये अध्ययन प्रोटोकॉल में दर्ज किए जाते हैं, जो निदान के तुरंत बाद हाथों पर जारी किए जाते हैं।
मानदंड
निष्कर्ष को डिकोड करना पेशेवरों का व्यवसाय है। इस मामले में स्वतंत्र तर्क अनुचित है। लेकिन अगर आप वास्तव में मौजूदा मानदंडों के साथ डेटा को सत्यापित करना चाहते हैं, खासकर अगर डॉक्टर लैकोनिक था और उसने अपनी मां को वह सब कुछ नहीं बताया जो वह जानता है, तो हम तालिका में मानदंड देते हैं:
आयु | बाएं गुर्दे, मिमी | सही गुर्दे, मिमी | पैरेन्काइमा की मोटाई (मिमी) | श्रोणि की चौड़ाई (मिमी) |
0-28 दिन | 48-51.0 x 20.5-21.2 | 47.5-50.0 x 20.3-24.6 | 15-21 | 10 से अधिक नहीं |
1-6 महीने | 52.3 -53.8 x 22.9-23.8 | 52.7-56.9 x 26.1-28.2 | 15-21 | 10 से अधिक नहीं |
7-12 महीने | 61.8 x 24.6 | 60.6 x 29.7 | 15-21 | 10 से अधिक नहीं |
1-4 साल | 69.6-76.0 x 27.6-30.2 | 68.3-75.4 x 31.2-32.7 | 15-21 | 10 से अधिक नहीं |
4-10 साल | 82.5-86.8 x 31.9-34.6 | 80.5-85.4 х 34.5-36.3 | 15-21 | 10 से अधिक नहीं |
10-14 साल | 95.5-114.79 x 37.8-45.5 | 94.5-113.1x 37.9-41.0 | 15-21 | 10 से अधिक नहीं |
14 वर्ष से अधिक | 116.7 x 46.8 | 115.2 x 42.1 | 15-21 | 10 से अधिक नहीं |
अस्वीकृति के कारण
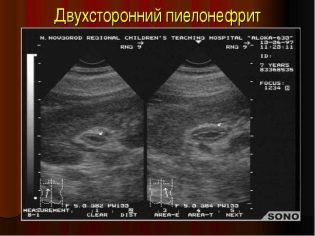
पैरेन्काइमा में वृद्धि और श्रोणि की चौड़ाई अक्सर सूजन का पहला संकेत है। इसका कारण और नमक, और चयापचय संबंधी विकार और सर्दी, और वायरल बीमारियां हो सकती हैं। गुर्दे के आकार, उनकी संरचना, मूत्रवाहिनी की स्थिति और मूत्राशय में कई प्रकार की बीमारियों और स्थितियों की उपस्थिति को स्थापित करने में मदद मिलती है - ग्लोमेरुलोनेफ्राइटिस, पायलोनेफ्राइटिस, यूरोलिथियासिस।
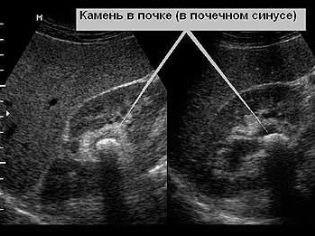
अंगों की संरचना की विसंगतियों का भी पता लगाया जा सकता है, साथ ही गुर्दे और मूत्रवाहिनी के कुछ हिस्सों के संकीर्ण होने के कारण अधिग्रहीत और जन्मजात ट्यूमर और नियोप्लाज्म, अल्सर, बिगड़ा हुआ मूत्र बहिर्वाह। पैथोलॉजी के सही कारण, यदि कोई हो, एक व्यापक अध्ययन स्थापित करने में मदद करेगा। उदाहरण के लिए, यूरोलिथियासिस का पता लगाना, प्रयोगशाला से पुष्टि के बिना विश्वसनीय नहीं माना जा सकता है - एक ऊंचा नमक सामग्री (यूरेट्स, ऑक्सालेट्स, आदि) मूत्र में पता लगाया जाना चाहिए।
यह ध्यान दिया जाना चाहिए कि सभी रोगविज्ञान, विशेष रूप से शुरुआती चरणों में, लक्षण लक्षणों की उपस्थिति से खुद को महसूस नहीं करते हैं। कभी-कभी, मूत्र प्रणाली के अंगों के रोगों को काफी आकस्मिक रूप से खोजा जाता है, जब एक पंक्ति में दो या तीन मूत्र परीक्षण सर्वोत्तम परिणाम नहीं दिखाते हैं।
और इसलिए निरीक्षण से इनकार करने के लिए अगर यह डॉक्टर द्वारा सिफारिश की जाती है, तो यह आवश्यक नहीं है। यदि समय पर समस्या का पता चल जाए और उपचार जल्द से जल्द शुरू कर दिया जाए तो किडनी और मूत्राशय की बीमारियाँ चिकित्सा के प्रति अच्छी प्रतिक्रिया देती हैं। चल रहे रूपों का इलाज करना अधिक कठिन है।
कई माता-पिता ध्यान दें कि एक क्लिनिक में प्राप्त डेटा दूसरे में प्राप्त डेटा से काफी भिन्न हो सकता है। बहुत कुछ डॉक्टर की योग्यता पर निर्भर करता है, उन उपकरणों के संकल्प और गुणवत्ता पर, जिन पर अध्ययन किया गया था। यही कारण है कि कभी-कभी कई अलग-अलग डॉक्टर एक ही बच्चे के लिए पूरी तरह से अलग निदान निर्धारित कर सकते हैं।
कई माताएं जिन्हें बच्चों में किडनी के कई अध्ययनों का दुखद अनुभव है, वे तालिकाओं और मानदंडों पर भरोसा नहीं करने का आग्रह करती हैं, उनके द्वारा निर्देशित नहीं किया जाता है, क्योंकि आकार में बहुत कुछ इस बात पर निर्भर करता है कि बच्चा कितना लंबा है, उसका वजन, उम्र और अन्य, विशेष रूप से व्यक्तिगत विकास की विशेषताएं। वयस्कों में गुर्दे का अल्ट्रासाउंड बच्चों की तुलना में अधिक सटीक है, क्योंकि आकार, विशेष रूप से एक वर्ष से कम उम्र के बच्चों में, छोटा है, त्रुटि काफी बड़ी है। यह, माताओं की राय में, अक्सर गलत निदान स्थापित करने का कारण बन जाता है, जो समय के साथ पुष्टि नहीं करते हैं।
आज, माताओं के पास एक बढ़िया विकल्प है - हर स्वाद और बजट के लिए क्लीनिक और डॉक्टर। एक अच्छा विशेषज्ञ खोजें अन्य माता-पिता की समीक्षा करने में मदद करेंगे जिन्हें गुर्दे के अल्ट्रासाउंड के साथ अपर्याप्त या अतिव्याप्ति की समस्या है। माता-पिता के मंचों में संपूर्ण विषय इस मुद्दे के लिए समर्पित हैं।
अल्ट्रासाउंड बच्चे कैसे करते हैं, अगला वीडियो देखें