असिस्टेड रिप्रोडक्टिव टेक्नोलॉजीज
पुरुष और महिला बांझपन के विकास के संबंध में, आधुनिक सहायक प्रजनन तकनीक आज बहुत मांग में हैं। वे उन लोगों के लिए माता-पिता बनने का अवसर देते हैं जो आधी सदी पहले गर्भ धारण करने और अपने दम पर एक बच्चे को सहन करने का कोई अवसर नहीं था। आज, एआरटी राज्य द्वारा सक्रिय रूप से समर्थित है, इन विधियों के वित्तपोषण और सह-वित्तपोषण के लिए कार्यक्रम हैं, जिसकी बदौलत क्षेत्रीय और संघीय कोटा के तहत महंगी प्रक्रियाएं उपलब्ध हो गई हैं।
चिकित्सा प्रौद्योगिकियों को सहायक प्रजनन के रूप में क्या माना जाता है, इसके बारे में अधिक विस्तार से, उनके पास क्या दक्षता और फायदे हैं, हम इस लेख में बताएंगे।
यह क्या है?
एक बार अधिकांश प्रौद्योगिकियों और बांझपन के उपचार के तरीके, जो आज दुनिया में और रूस में उपयोग किए जाते हैं, व्यवहार में कुछ शानदार, असंभव माना जाता था। हालांकि, समय के साथ, सब कुछ बदल गया है, और अब किसी भी विवाहित जोड़े को बिल्कुल बांझपन के साथ मातृत्व और पितृत्व के आनंद का अनुभव करने का मौका दिया जा सकता है।
प्रजनन तकनीकों में आज निम्नलिखित प्रकार की चिकित्सा देखभाल शामिल हैं:
- आईवीएफ (इन विट्रो निषेचन);
- उपहार (महिला के फैलोपियन ट्यूब में साथी की जर्म कोशिकाओं का स्थानांतरण);
- zefta (फैलोपियन ट्यूब में रोगाणु का सर्जिकल स्थानांतरण);
- आईसीएसआई (intracytoplasmic शुक्राणु इंजेक्शन);
- तकनीक दाता बायोमेट्रिक के उपयोग के साथ (oocytes, वीर्य, साथ ही दाता भ्रूण);
- सरोगेसी (गर्भ के युगल की गर्भकालीन डिलीवरी);
- पितृत्व कार्यक्रमों को स्थगित कर दिया (ओओसाइट्स, स्पर्मेटोज़ा, भ्रूण, क्रिप्टोसेर्रावेशन के लिए तैयार)
- ऐ (पति या पत्नी शुक्राणु या दाता शुक्राणु द्वारा कृत्रिम गर्भाधान);
- preimplantation भ्रूण के आनुवंशिक निदान;
- रोगाणु में कमी कई गर्भधारण की धमकी के साथ।
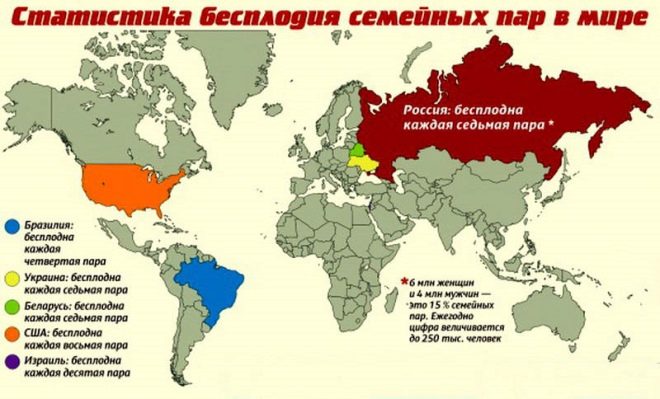
विश्व स्वास्थ्य संगठन (यह संगठन दुनिया के सभी देशों में रुग्णता के स्तर, उपचार मानकों, प्रजनन दर और बांझपन का प्रतिशत) पर नज़र रखता है, के अनुसार रूस में आज लगभग 15-17% दंपति बांझ हैं। वर्तमान में बांझ दंपतियों की रजिस्ट्री में लगभग पांच मिलियन परिवार हैं, और उनमें से 70% को प्रजनन चिकित्सा देखभाल की आवश्यकता होती है। पिछले 10 वर्षों में महिला बांझपन के मामलों में 14% की वृद्धि हुई है, और पुरुष - 22% तक।
सभी तरीकों के आधार पर आईवीएफ दिया गया। यह वहाँ था कि अन्य क्षेत्रों का विकास शुरू हुआ, जैसे कि प्री-इम्प्लांटेशन डायग्नॉस्टिक्स, आईसीएसआई आदि। आईवीएफ की दुनिया में, 1986 से हमारे देश में 40 से अधिक वर्षों से अधिक है, हालांकि पिछली शताब्दी के मध्य से अनुसंधान प्रयोगशालाओं में कुछ काम किया गया है।
लक्षण और आचरण के तरीके
प्रजनन विशेषज्ञों द्वारा उपयोग की जाने वाली सभी तकनीकों का लक्ष्य उन मामलों में स्वस्थ संतान प्राप्त करना है जहां यह स्वाभाविक रूप से करना असंभव है। आइए देखें कि अलग-अलग तरीके कैसे आयोजित किए जाते हैं, और वे कैसे भिन्न होते हैं:
इन विट्रो निषेचन
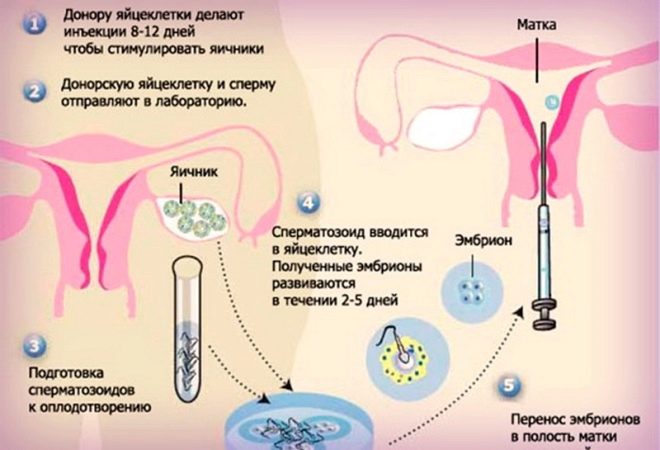
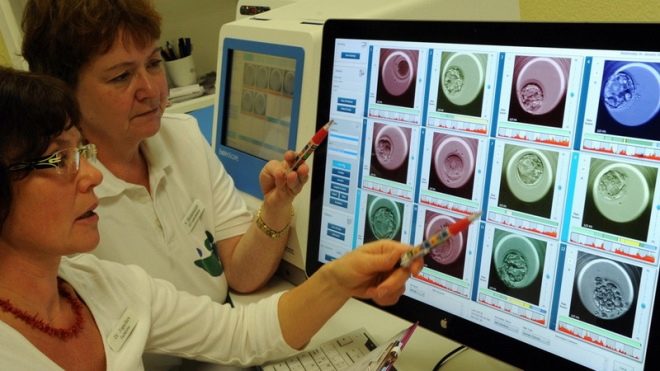
यह एक तकनीक है जिसमें निषेचन महिला शरीर के बाहर, प्रयोगशाला में या, जैसा कि लोग कहते हैं, "इन विट्रो" में किया जाता है। एक महिला अंडाशय की प्रारंभिक उत्तेजना से गुज़रती है, जिससे एक नहीं, बल्कि कई अंडे मिलते हैं, जिसके बाद रोम छिद्र होते हैं।Oocytes उनके परिचित वातावरण से लिया जाता है और वे एक साथी या दाता के शुक्राणुजोज़ा के साथ एक "बैठक" का आयोजन करते हैं। कई दिनों तक, युग्मकों की वृद्धि देखी जाती है, जिसके बाद 2-3 भ्रूण महिला के गर्भाशय गुहा में स्थानांतरित हो जाते हैं।
आईसीएसआई
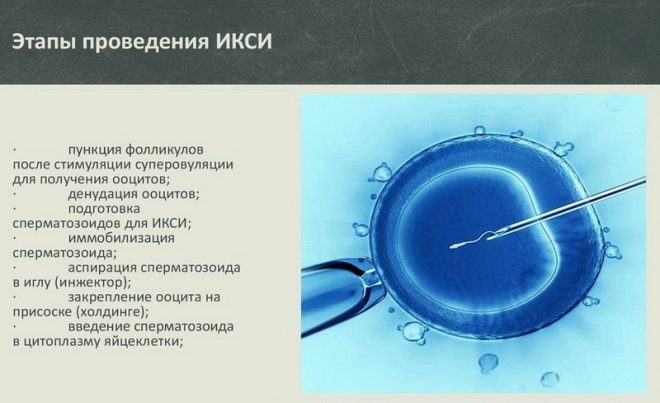
इन विट्रो निषेचन के इस प्रकार, जो बांझपन के एक भारी पुरुष कारक की उपस्थिति में आवश्यक है। संपूर्ण चिकित्सीय चक्र सामान्य आईवीएफ की तरह होता है, जिसमें केवल निषेचन के चरण में अंतर होता है। ओव्यूल्स और शुक्राणु को केवल एक ही प्रयोगशाला के कटोरे में नहीं रखा जाता है। लाखों बांझ पुरुष शुक्राणु कोशिकाओं का सबसे अच्छा गहने micromanipulations के माध्यम से सीधे अंडे के अंदर रखा जाता है। नतीजतन, यहां तक कि मजबूत सेक्स के प्रतिनिधि, जिनके पास लगभग कोई जीवित शुक्राणु नहीं है, इन विट्रो निषेचन के लिए या प्राकृतिक तरीकों से उपयुक्त है, डैडी बनने की संभावना है।
दाता बायोमेट्रिक
अंडे और शुक्राणुजोज़ा के दान का कार्यक्रम हमारे देश में राज्य समर्थन और प्रजनन सामग्री के बैंकों के उद्भव के साथ-साथ विशेष एजेंसियों के लिए विकसित किया गया है। यदि एक आईवीएफ, आईसीएसआई, या अन्य विधि की आवश्यकता होती है, तो यह गुमनाम दाताओं से शुक्राणु या अंडे का उपयोग करके किया जा सकता है जो पूरी तरह से स्वस्थ हैं और सभी संक्रामक और गैर-संक्रामक रोगों के लिए जांच की गई है।
इस तकनीक के साथ, दंपति को एक बच्चा मिलता है जो आनुवांशिक रूप से केवल माता-पिता में से एक के लिए देशी होता है। दाता बायोमेट्री के बिना, प्रजनन के तरीकों का उपयोग एकल पुरुषों और महिलाओं द्वारा नहीं किया जा सकता था जो बच्चे होने का सपना देखते हैं।
सरोगेट मदरहुड
इस पद्धति में एक बच्चे को वहन करना शामिल है, जिनके जैविक माता-पिता अपने युग्मकों से एक अन्य स्वयंसेवी महिला की कल्पना करते हैं। सरोगेट मातृत्व एकल पुरुषों, साथ ही विवाहित जोड़ों की मदद कर सकता है, अगर गर्भावस्था महिला के जीवन के लिए एक वास्तविक खतरा पैदा कर सकती है। अक्सर, इस तरह के तरीकों का उपयोग उन लोगों के लिए किया जाता है, जो शारीरिक कारणों से या अपनी उम्र के कारण, बच्चों को सहन और सहन नहीं कर सकते हैं।
अन्य एआरटी के विपरीत, यह विधि वित्तीय स्तर पर राज्य द्वारा समर्थित नहीं है, लेकिन कानून द्वारा निषिद्ध नहीं है। यद्यपि यह वह है जो समाज में सबसे अधिक गर्म बहस और चर्चा का कारण बनता है।
पूर्व आरोपण निदान
यह आईवीएफ प्रक्रिया के दौरान निषेचन के बाद उगाए जाने वाले भ्रूण का आनुवंशिक अध्ययन है, लेकिन उन्हें गर्भाशय गुहा में स्थानांतरित करने से पहले। यह तब दिखाया जाता है जब माता-पिता में से किसी एक को आनुवांशिक बीमारियां होती हैं, जो संतान को विरासत में मिल सकती हैं, साथ ही उन बीमारियों का पता लगाने के मामले में लिंग का निर्धारण करने के लिए जो गुणसूत्र सेक्स गुणसूत्र (हेमोफिलिया, आदि) से जुड़े होते हैं।
अनुसंधान, लागत, प्रौद्योगिकी के संदर्भ में विभिन्न आनुवंशिक तकनीकों का उपयोग करके आयोजित किया जाता है। एक भ्रूण में डेढ़ सौ से अधिक विभिन्न वंशानुगत और क्रोमोसोमल विसंगतियों को बड़ी सटीकता के साथ निर्धारित किया जाता है जो केवल 2-3 दिनों का होता है। केवल स्वस्थ बच्चों को गर्भाशय में स्थानांतरित किया जाता है।
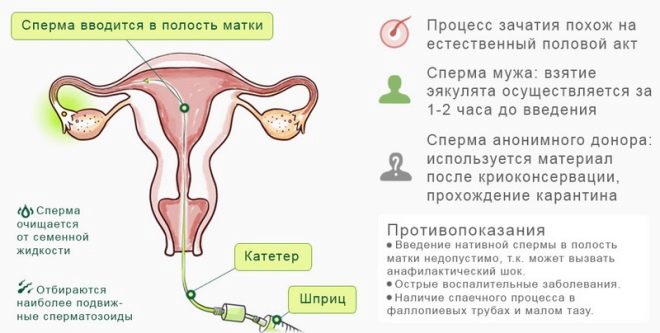
कृत्रिम गर्भाधान
यह तकनीक काफी सरल है और प्राकृतिक गर्भाधान के सबसे करीब है। बस पति या दाता के शुक्राणु को गर्भाशय में सीधे नलिकाओं के मुंह में इंजेक्ट किया जाता है। गर्भाधान एक महिला के शरीर के अंदर होता है और यदि ऐसा होता है, तो गर्भावस्था दूसरों से अलग नहीं होती है।
यह विधि महिलाओं और पुरुषों के लिए ऑटोइम्यून इनफर्टिलिटी, नपुंसकता वाले पुरुषों, बिगड़ा हुआ योनि माइक्रोफ्लोरा वाली महिलाओं के लिए अनुशंसित है, जिन्हें अन्य तरीकों से ठीक नहीं किया जा सकता है, एक ग्रीवा कारक, एकल महिलाएं जिनके पास एक साथी नहीं है, लेकिन बच्चे चाहते हैं।
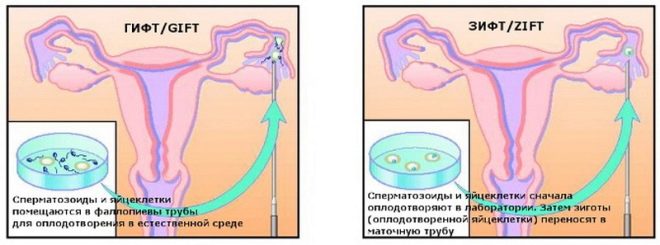
गिफ्ट और गिफ्ट
HIPT के मामले में, डॉक्टर पार्टनर की जर्म सेल लेते हैं, उन्हें मिलाते हैं और तुरंत फैलोपियन ट्यूब में इंजेक्ट करते हैं।EIFT के साथ, भ्रूण को फैलोपियन ट्यूब में पेश किया जाता है, जो प्रयोगशाला में प्राप्त किया गया था। दोनों तरीकों को एक बार किया जाता है और आमतौर पर नैदानिक लैप्रोस्कोपी के साथ जोड़ा जाता है, हालांकि निरंतर अल्ट्रासाउंड मार्गदर्शन के तहत एक पतली और लचीली कैथेटर की शुरूआत के माध्यम से योनि, गर्भाशय ग्रीवा के माध्यम से परिचय काफी संभव है।
संकेत और मतभेद
सहायक प्रजनन तकनीक पुरुषों और महिलाओं दोनों में प्रजनन प्रणाली के साथ समस्याओं की एक बड़ी श्रृंखला की सहायता के लिए आ सकती है। और यहां तक कि आपसी बांझपन के साथ, माता-पिता बनने की संभावना है। एआरटी को तब दिखाया जाता है जब अन्य तरीकों और संतानहीनता के कारणों को खत्म करने के तरीकों का कोई परिणाम नहीं होता है और उन्हें अप्रभावी माना जाता है। सबसे अधिक बार यह है:
- फैलोपियन ट्यूब की बाधा, उनकी पूर्ण या आंशिक अनुपस्थिति;
- अज्ञातहेतुक बांझपन, जिसके कारणों की पहचान नहीं की जा सकी;
- प्रतिरक्षाविहीन बांझपन;
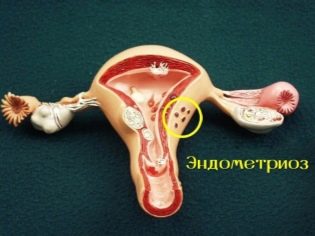
- endometriosis;
- पॉलीसिस्टिक अंडाशय सिंड्रोम;
- पुरुष बांझपन के अधिकांश रूप।
सभी तकनीक उच्च तकनीक के बीच हैं, उन्हें डॉक्टरों से विशेष प्रशिक्षण, अनुभव, देखभाल की आवश्यकता होती है। इसलिए, contraindications की सूची, जिसे स्वास्थ्य मंत्रालय द्वारा अनुमोदित किया गया था, वह भी काफी बड़ी है:
- जन्मजात या पोस्ट-आघातक गर्भाशय विकृति जो इशारे को असंभव बनाती है (केवल सरोगेट मातृत्व अनुमेय है);
- सर्जिकल उपचार की आवश्यकता में एक सौम्य प्रकृति की महिला प्रजनन प्रणाली के ट्यूमर;
- घातक ट्यूमर, शरीर में उनके स्थान की परवाह किए बिना;
- डिम्बग्रंथि नियोप्लाज्म;
- एक महिला के अंगों की तीव्र सूजन (वसूली तक अस्थायी प्रतिबंध);
- मानसिक बीमारी।
किसी भी सहायक तकनीक से पहले एक युगल विश्लेषण की एक बड़ी सूची देता है। प्रयोगशाला अध्ययन के दौरान पहचाने गए महत्वपूर्ण उल्लंघन के साथ प्रजनन देखभाल से इनकार किया जा सकता है, असुरक्षित जननांग संक्रमण, सिफलिस, आदि के साथ।
VTR का संचालन केवल क्लीनिकों और अस्पतालों के विभागों के आधार पर किया जाता है, जिन्हें स्वास्थ्य मंत्रालय के संबंधित लाइसेंस प्राप्त होते हैं।
प्रभावशीलता
यह सबसे दर्दनाक सवाल है, क्योंकि 100% संभावना है कि गर्भावस्था आ जाएगी कोई भी विधि नहीं देती है। रूस में लगभग 35% ईसीओ प्रोटोकॉल सफलतापूर्वक पूरा हो रहे हैं। इस मामले में, वे बच्चे के जन्म से पहले बच्चे पहनते हैं और केवल 80% महिलाएं भाग्यशाली हैं जो पहले प्रयास में गर्भवती होने के लिए सफलतापूर्वक जन्म देती हैं। दूसरे और तीसरे प्रोटोकॉल में गर्भवती होने की संभावना थोड़ी अधिक है, लेकिन तीन प्रयासों के बाद संभावना काफी कम हो जाती है।
11-16% मामलों में पहले प्रयास के बाद पति के शुक्राणु के साथ अंतर्गर्भाशयी गर्भाधान सफलतापूर्वक पूरा हो गया है। दाता शुक्राणु का उपयोग करते समय, संभावना अधिक होती है - 20% से थोड़ा अधिक।
GIFT उपचार के 20% सफल पाठ्यक्रम देता है, और GIFT - लगभग 30%। जमे हुए जैविक सामग्री का उपयोग आईवीएफ की सफलता की संभावना को कम नहीं करता है, लेकिन, अफसोस, इसे बढ़ाता नहीं है।
नैतिक और कानूनी विनियमन की समस्याएं
नए प्रजनन तरीके कई कानूनी और कानूनी मुद्दों को जन्म देते हैं। इसलिए, देश में सरोगेसी निषिद्ध नहीं है, लेकिन स्पष्ट रूप से और कानूनों द्वारा विनियमित नहीं है, और हाल ही में एक माता-पिता के लिए सरोगेट मां से पैदा हुए बच्चे को पंजीकृत करना लगभग असंभव था। कई प्रमुख न्यायिक घटनाओं ने अदालतों को इस मुद्दे पर कुछ सिफारिशों पर काम करने की अनुमति दी, लेकिन अभी भी कुछ "अंतराल", "खामियों" और विधायी ढांचे में गलतियां हैं।
नैतिक और नैतिक समस्याओं के साथ स्थिति और भी कठिन है। सभी धर्म आईवीएफ कार्यक्रमों में पैरिशियन को मंजूरी नहीं देते हैं। इस प्रकार, कैथोलिकवाद एआरटी को पूरी तरह से खारिज कर देता है। रूढ़िवादी और इस्लाम केवल इस शर्त के तहत अनुमति देते हैं कि पति और पत्नी के युग्मकों का उपयोग निषेचन के लिए किया जाता है। दाता बायोमेट्रिक स्पष्ट रूप से अस्वीकार कर दिया जाता है, क्योंकि आरओसी मंत्रियों और इस्लाम के प्रतिनिधियों की राय में, विवाह संघ की पवित्रता और संस्कार का उल्लंघन करता है।
अवांछित भ्रूणों के निपटान, खराब-गुणवत्ता वाले भ्रूणों की निंदा की जाती है, रूढ़िवादी, कमी या पूर्व आरोपण आनुवंशिक निदान गर्भपात के लिए समान है। लेकिन इस्लाम इसकी इजाजत देता है। सरोगेट मातृत्व इस तरह के अनैतिक के वित्तीय लेनदेन को देखते हुए दोनों धर्मों में स्पष्ट रूप से अस्वीकार्य है, क्योंकि वे बाल तस्करी और मातृत्व के अवमूल्यन की तरह दिखते हैं।
यहूदी धर्म एआरटी के प्रति अधिक वफादार है, सरोगेट मां के रूप में बंजर माता-पिता के करीबी रिश्तेदार का उपयोग करने के अलावा, अपने विश्वासियों को लगभग सब कुछ करने की अनुमति देता है। बौद्ध धर्म में, वे समस्या के किसी भी समाधान की वकालत करते हैं, अगर यह सभी प्रतिभागियों के लिए खुशी और खुशी लाता है।
चिकित्सा में, जब प्रजनन तकनीकों की सहायता करने की बात आती है, तो बायोएथिक्स के सिद्धांतों का पालन करने का प्रयास करें। अनाम दाता रोगाणु कोशिकाओं के रहस्य का सम्मान किया जाना चाहिए, डॉक्टर को कुछ रोगियों को प्रजनन देखभाल के तथ्य को बाहरी लोगों के लिए प्रकट नहीं करना चाहिए। जीवन का मूल्य भ्रूण के दृष्टिकोण को उसके अस्तित्व के पहले दिनों से एक पूर्ण व्यक्ति के रूप में दर्शाता है।
यह उन भ्रूणों के निपटान के लिए निषिद्ध है जो जहर और विषाक्त पदार्थों के अतिरिक्त के साथ निरर्थक बने हुए हैं। बायोइथिक्स के अनुसार, डॉक्टर केवल उन्हें तब तक अप्राप्य छोड़ सकते हैं जब तक कि कोशिका विभाजन स्वाभाविक रूप से बंद न हो जाए।
बायोएथिक्स सरोगेट माताओं के साथ काफी सख्त है, जिन्हें अपने "ग्राहकों" को ब्लैकमेल करने और अपने बच्चे के जन्म के दावों को प्रदर्शित करने की अनुमति नहीं है।
सामान्य तौर पर, प्रजनन देखभाल की सार्वजनिक धारणा का विषय बल्कि फिसलन है। न तो अधिकारियों, न ही विधायी शक्ति के प्रतिनिधियों, न ही डॉक्टरों, न ही धार्मिक आंकड़े, और न ही रोगी स्वयं इसमें एक राय ले सकते हैं। केवल आंकड़ों पर विवाद करना असंभव है, जो कहता है कि आज लगभग 5 मिलियन लोग ग्रह पर रहते हैं, जिनकी कल्पना और जन्म केवल प्रजनन और भ्रूणविज्ञान के क्षेत्र में डॉक्टरों और वैज्ञानिकों के प्रयासों के लिए किया गया था। एआरटी के बिना, उनका जीवन असंभव होगा।
सहायक प्रजनन तकनीकों के बारे में, निम्नलिखित वीडियो देखें।