गर्भावस्था की योजना बनाते समय किन परीक्षणों को पास करने की आवश्यकता होती है?
पूरी सभ्य दुनिया में गर्भावस्था की योजना बनाना बिल्कुल सामान्य है। हाल के वर्षों में, रूस में भी विवाहित जोड़ों की संख्या में वृद्धि हुई है जो एक बच्चे को गर्भ धारण करने का निर्णय लेने से पहले पूरी तरह से जांच करने की मांग करते हैं।
इसमें एक सामान्य ज्ञान है, क्योंकि बच्चे के स्वास्थ्य की स्थिति, जिसके बारे में सभी गर्भवती महिलाएं बहुत चिंतित हैं, सीधे माता और पिता की स्वास्थ्य और आनुवंशिक विशेषताओं की स्थिति पर निर्भर करती है।
यदि निर्णय कि परिवार को फिर से भरना चाहिए, तो गर्भावस्था की योजना शुरू करने का समय है। और पहली चीज सभी आवश्यक परीक्षणों को पास करना है। इस सामग्री में, हम यह वर्णन करेंगे कि किस सर्वेक्षण सूची को सबसे व्यापक माना जा सकता है, और ये या अन्य अध्ययन क्यों आयोजित किए जाते हैं।
कहां मोड़ना है?
आवश्यक परीक्षणों को पारित करने के लिए पति और पत्नी निवास स्थान पर क्लिनिक में हो सकते हैं। एक महिला की जांच उसके निवास स्थान पर महिला परामर्श के आधार पर भी की जा सकती है। ऐसा करने के लिए, यह उसके लिए एक स्त्री रोग विशेषज्ञ के साथ एक नियुक्ति करने के लिए और एक बच्चे को गर्भ धारण करने की उसकी इच्छा के बारे में डॉक्टर को बताने के लिए पर्याप्त है।
सरकार में निरीक्षण तेज नहीं होगा, दंपति को इस तथ्य के लिए तैयार रहना होगा कि परीक्षण में काफी लंबा समय लगेगा, इसके अलावा, सभी प्रकार के अनुसंधान नि: शुल्क नहीं किए जाते हैं।
आप शुरू में दूसरे तरीके से जा सकते हैं और भुगतान किए गए चिकित्सा केंद्र से संपर्क कर सकते हैं, जो कि परिवार नियोजन के केंद्र में गर्भावस्था की योजना और इसके प्रबंधन में माहिर है, जो आज लगभग हर शहर में है। वहां, परीक्षा बहुत तेज होगी, लेकिन अधिक महंगी भी होगी।
इसलिए, गर्भाधान से पहले अनुसंधान करने के लिए कहाँ से गुजरना है, यह सवाल पति-पत्नी को अपने परिवार की आय के स्तर और सभी आवश्यक विशेषज्ञों की यात्रा करने के लिए खाली समय की मात्रा के आधार पर तय करना चाहिए और सभी परीक्षणों को पास करना होगा जिनकी आवश्यकता होगी। उनके आधार पर, एक पुरुष और एक महिला के स्वास्थ्य की स्थिति और एक बच्चे को गर्भ धारण करने और सहन करने की उनकी क्षमता का न्याय करना संभव होगा।
बेशक दोनों जीवनसाथी का संपूर्ण स्वास्थ्य किसी भी तरह से बिल्कुल स्वस्थ बच्चे के जन्म की गारंटी नहीं देता हैलेकिन गर्भावस्था के दौरान अप्रिय "आश्चर्य" की संभावना काफी कम हो जाती है। इसलिए, जब पूछा गया कि क्या यह प्रारंभिक सर्वेक्षण करने के लायक है, तो उत्तर स्पष्ट है - यह इसके लायक है।
महिलाओं के लिए बुनियादी परीक्षण
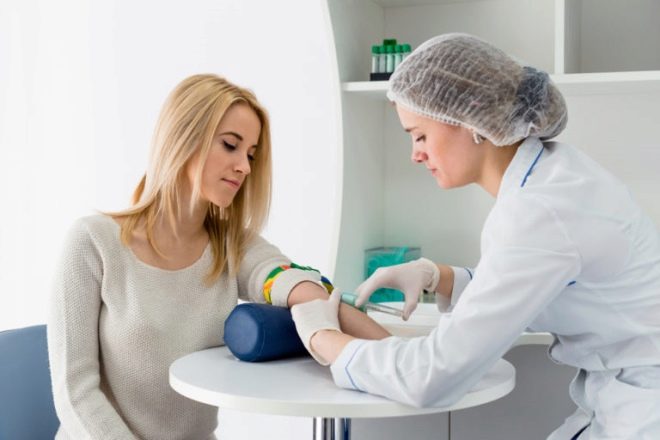
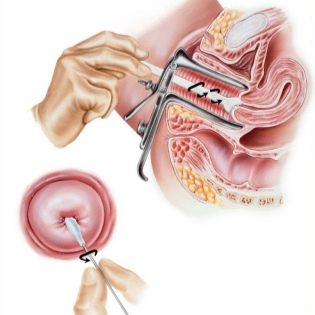
उम्मीद की जाने वाली मां को स्त्री रोग विशेषज्ञ के दौरे के साथ परीक्षा शुरू करनी चाहिए। अधिमानतः, वही, जो बाद में बहुत जन्म तक उसकी गर्भावस्था का पालन करेगा।इस यात्रा के दौरान, महिला की कुर्सी पर स्त्री रोग संबंधी परीक्षा और उसके प्रसूति संबंधी इतिहास होंगे।
परीक्षा के दौरान, डॉक्टर गर्भाशय की संरचना और आकार का आकलन करता है, गर्भाशय ग्रीवा की किसी भी असामान्यता की तलाश करता है, विश्लेषण के लिए योनि स्राव का एक नमूना लेता है। कुछ दिनों में एक स्मीयर तैयार हो जाएगा। सर्वे सबसे अच्छा किया जाता है मासिक धर्म के बाद, चक्र के लगभग 10-13 दिन.
प्रसूति anamnesis, जिसे डॉक्टर महिला के शब्दों के साथ सावधानीपूर्वक रिकॉर्ड करता है, इसमें किसी भी उम्र में होने वाली सभी स्त्री रोग संबंधी बीमारियां शामिल होंगी, संचालन (गर्भपात, अस्थानिक गर्भधारण, गर्भधारण से चूकना, पिछले जन्म सहित)।
प्रसूति-स्त्रीरोग विशेषज्ञ मासिक धर्म चक्र की अवधि और आवृत्ति, साथ ही साथ मासिक धर्म की विशेषताओं पर विशेष ध्यान देते हैं - अवधि, दर्द, अपवित्रता, आदि ये सभी डेटा महत्वपूर्ण कठिनाइयों की कल्पना करने के लिए महत्वपूर्ण हैं जो इस महिला को गर्भाधान, प्रसव और बच्चे की प्रक्रिया में सामना कर सकते हैं। वितरण।
परीक्षा और रोगी के व्यक्तिगत प्रसूति इतिहास के आधार पर, डॉक्टर अन्य डॉक्टरों के अनिवार्य परीक्षण और परामर्श के लिए निर्देश देता है।
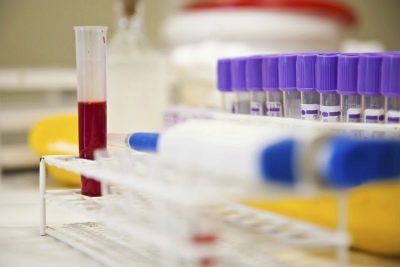
सामान्य रक्त परीक्षण
यह मुख्य अध्ययन है, जो अन्य प्रकार के निदानों की तुलना में अधिक बार किया जाता है। दोनों केशिका रक्त (एक उंगली से) और शिरापरक रक्त विश्लेषण के लिए उपयुक्त हैं, अगर एक महिला को उसी समय अन्य रक्त परीक्षणों के रूप में परीक्षण किया जाता है। विश्लेषण में हीमोग्लोबिन के स्तर और रक्त कोशिकाओं की मात्रात्मक सामग्री को दिखाया जाएगा - एरिथ्रोसाइट्स, ल्यूकोसाइट्स, प्लेटलेट्स, साथ ही ईएसआर - दर जिस पर एरिथ्रोसाइट्स की भारी रक्त कोशिकाएं बसती हैं।
सामान्य रक्त परीक्षण के परिणामों में, एक अनुभवी विशेषज्ञ न केवल एनीमिया के तथ्यों को देख पाएगा, यदि कोई हो, लेकिन कैंसर के लिए आवश्यक शर्तें, गंभीर भड़काऊ प्रक्रियाएं, छिपे हुए संक्रमण। मोनोसाइट्स और ग्रैनुलोसाइट्स की संख्या, साथ ही ल्यूकोसाइट फॉर्मूला, प्रतिरक्षा प्रणाली के काम के बारे में बताएगा। केवल पूर्ण रक्त गणना 24 मापदंडों तक निर्धारित कर सकती है।
विश्लेषण के लिए विशेष तैयारी की आवश्यकता नहीं होती है। यदि उसे अन्य रक्त नमूनों के साथ एक साथ छुट्टी दे दी गई थी, तो सुबह खाली पेट पर प्रयोगशाला में जाना सबसे अच्छा है।
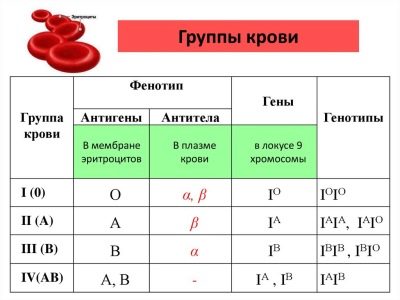
समूह और आरएच कारक के लिए रक्त परीक्षण
यहां तक कि अगर कोई महिला अपने आरएच-संबद्धता के बारे में 100% सुनिश्चित है, और उसके पासपोर्ट में उसका रक्त प्रकार है, तो इस तरह के विश्लेषण को अनिवार्य माना जाता है। विश्लेषण के लिए, रक्त को एक नस से लिया जाता है, प्रारंभिक तैयारी की आवश्यकता नहीं होती है, क्योंकि समूह और रीसस भोजन लेने से पहले खाने के दिन पर निर्भर नहीं करते हैं, वे पूरे व्यक्ति के जीवन में नहीं बदलते हैं (चिरामवाद के बहुत दुर्लभ मामलों को छोड़कर, जब व्यक्ति का रक्त दो समूहों के संकेत दिखाता है)।
रक्त प्रकार एरिथ्रोसाइट्स और प्लाज्मा में एग्लूटीनोजेन प्रोटीन की सामग्री द्वारा निर्धारित किया जाता है। कुल चार रक्त समूह हैं।
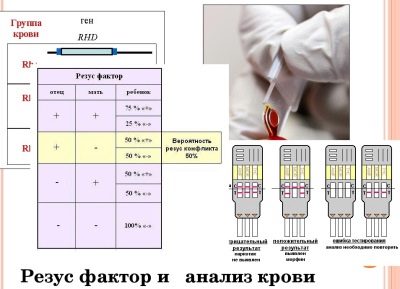
आरएच कारक रीसस बंदर में पाए जाने वाले एक विशिष्ट प्रोटीन की महिला के रक्त में उपस्थिति या अनुपस्थिति है। यदि कोई प्रोटीन है, तो आरएच पॉजिटिव है, अगर कोई प्रोटीन नहीं है, तो आरएच संबद्धता को नकारात्मक के रूप में परिभाषित किया गया है।
योजना बनाते समय रीसस और समूह का बहुत महत्व है, क्योंकि महिला और भ्रूण के बीच प्रतिरक्षात्मक टकराव को बाहर नहीं किया जाता है, अगर महिला में नकारात्मक आरएच कारक होता है और उसके बच्चे में सकारात्मक आरएच कारक होता है। शायद ही कभी, लेकिन यह भी बाहर नहीं किया जाता है, रक्त समूह में एक संघर्ष विकसित होता है। विभिन्न रीसस और समूह - गर्भावस्था की शुरुआत में बाधा नहीं और गर्भाधान पर प्रतिबंध नहीं। यह डॉक्टर के लिए महत्वपूर्ण जानकारी है जो इस गर्भावस्था का नेतृत्व करने की योजना बनायेगी, किस पर विशेष ध्यान देना है।
यदि एक महिला का आरएच निगेटिव है, तो उसके साथी के लिए एक समान विश्लेषण किए जाने की आवश्यकता है। यह अजन्मे बच्चे की रीसस पहचान की भविष्यवाणी करेगा। यदि एक महिला के पास सकारात्मक रक्त है, तो भविष्य के पिता के आरएच-सहायक उपकरण के अध्ययन की आवश्यकता नहीं है।
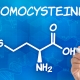
जैव रासायनिक रक्त परीक्षण
इसके लिए शिरापरक रक्त की आवश्यकता होती है।यह प्रयोगशाला परीक्षण कुछ रासायनिक यौगिकों के रक्त में उपस्थिति को निर्धारित करता है जो शरीर में विभिन्न प्रक्रियाओं के साथ हो सकते हैं। उसके परिणाम बताते हैं कि आंतरिक अंग कैसे कार्य करते हैं, चयापचय प्रक्रिया कैसे आगे बढ़ती है।
यह यह विश्लेषण है जो हमें स्थापित करने की अनुमति देता है रक्त में कितनी चीनी है और क्या कोई मधुमेह है? या इसकी उपस्थिति के लिए आवश्यक शर्तें। एक दर्जन से अधिक अन्य संकेतक भी परिभाषित किए गए हैं - कोलेस्ट्रॉल, मूल प्रोटीन, एंजाइम, चयापचय उत्पाद, फेरिटिन।
यह विश्लेषण हमें यह अनुमान लगाने की अनुमति देता है कि मरीज का रक्त आवश्यक कैल्शियम, फॉस्फोरस, मैग्नीशियम, सामान्य गर्भधारण के लिए लोहे के साथ-साथ गर्भाधान और बाद में गर्भावस्था दोनों के लिए महत्वपूर्ण अन्य पदार्थ कितना समृद्ध है।
बायोकेमिस्ट्री यह पता लगाना संभव बनाता है कि क्या किसी महिला में सूजन और एलर्जी की प्रक्रिया है, संक्रमण के स्रोत। यदि उनका पता लगाया जाता है, तो गर्भ धारण करने से पहले आपको इलाज करने और संक्रमण के स्रोत को खत्म करने की आवश्यकता होती है।
प्रारंभिक तैयारी के बाद विश्लेषण लिया जाना चाहिए। प्रसव से 2-3 दिन पहले, आप वसायुक्त खाद्य पदार्थ, बहुत अधिक नमकीन और मसालेदार नहीं खा सकते हैं। विश्लेषण से 8 घंटे पहले बिल्कुल नहीं खाना चाहिए। शाम को खाने के लिए परीक्षा से पहले अंतिम समय में आदर्श, कम वसा वाले उत्पादों का चयन करना, और सुबह प्रयोगशाला या उपचार कक्ष में जाने के लिए खाली पेट पर।
कई दिनों तक विश्लेषण करने से पहले, आपको मजबूत तनाव, अनिद्रा, शारीरिक परिश्रम से बचना चाहिए, ताकि गलत परिणाम न हों। साथ ही कुछ दिनों में शराब को छोड़ दिया।
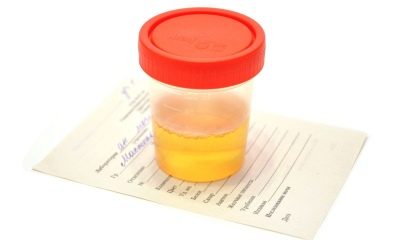
मूत्र-विश्लेषण
यह अध्ययन गुर्दे द्वारा उत्सर्जित द्रव की संरचना के मात्रात्मक संतुलन को स्थापित करने के लिए किया जाता है। इसकी मात्रा, रंग और छाया, पारदर्शिता और गंध चयापचय प्रक्रियाओं और गुर्दे और उत्सर्जन प्रणाली के काम के बारे में एक अनुभवी तकनीशियन को बहुत कुछ बता सकते हैं। गर्भावस्था के दौरान और प्रसव के समय किडनी का स्वास्थ्य बहुत महत्वपूर्ण है, इसलिए इस सरल विश्लेषण की उपेक्षा इसके लायक नहीं है।
अध्ययन तलछट में नमक और अशुद्धियों, यूरिया की मात्रा, रक्त कोशिकाओं और अन्य कोशिकाओं, एंजाइमों, प्रोटीन की संभावित उपस्थिति को निर्धारित करता है।
अनुसंधान की आवश्यकता के लिए सुबह मूत्र का हिस्सा। इकट्ठा करने से पहले, एक महिला को स्वच्छता के सभी नियमों का पालन करने की आवश्यकता होती है - बाहर धोने के लिए, योनि स्राव, बलगम का अध्ययन करने के लिए नमूने में तरल होने से बचने के लिए योनि को प्रवेश द्वार बंद करने के लिए, जो वास्तविक तस्वीर को विकृत कर सकता है।
विश्लेषण के लिए उपयोग करना महत्वपूर्ण है शहद के नीचे से ग्लास जार नहीं या अपनी खुद की रसोई से जाम, लेकिन एक ढक्कन के साथ मूत्र इकट्ठा करने के लिए एक विशेष कंटेनर। इसे किसी भी फार्मेसी में खरीदा जा सकता है।
मूत्र को प्रयोगशाला में पहुंचाया जाना चाहिए सामग्री एकत्र करने के बाद दो घंटे से अधिक नहीं, अन्यथा यह प्राकृतिक तलछट गिर जाएगा, जिससे पारदर्शिता, गंध और नमक के फार्मूले का आकलन करना मुश्किल हो जाएगा। विश्लेषण से पहले आपको उन खाद्य पदार्थों को नहीं खाना चाहिए जो तरल को विभिन्न रंगों में डाई कर सकते हैं, उदाहरण के लिए, बीट या ताजा गाजर।
यदि कोई महिला कोई दवा या विटामिन लेती है, तो उन्हें डॉक्टर के साथ नियुक्ति करके रद्द कर देना चाहिए। यदि यह संभव नहीं है, और ड्रग्स कोर्सवर्क के लिए आवश्यक हैं, तो प्रयोगशाला तकनीशियन को सूचित किया जाना चाहिए कि कौन सी दवाएं और किस खुराक में ली गई हैं। यह अध्ययन की सबसे सटीक तस्वीर प्रदान करेगा।
बैकवाटर पर मूत्र
यह विश्लेषण न केवल यह पता लगाना संभव बनाता है कि क्या किसी महिला में सूजन और संक्रमण है, बल्कि यह भी पता लगाने के लिए कि वे कौन से प्रेरक एजेंट हैं, ताकि यह पता चल सके कि मूत्र प्रणाली की बीमारी से कैसे निपटा जाए।
प्रयोगशाला स्थितियों के तहत, पोषक तत्व माध्यम पर बैक्टीरिया "बोना", देखते हैं कि कौन लोग थोड़ी देर के बाद प्रजनन शुरू करते हैं, और यह परीक्षण करते हैं कि कौन से एंटीबायोटिक्स प्रेरक एजेंट को नष्ट कर सकते हैं।
मूत्र विश्लेषण सामान्य विश्लेषण के संग्रह से संबंधित सभी नियमों के अनुपालन में एकत्र किया जाता है, एक महत्वपूर्ण बारीकियों के साथ। बक्पोसेवा के लिए उपयुक्त है सुबह का पेशाब। इसे इकट्ठा करने के लिए, महिला पहले शौचालय में पेशाब करना शुरू करती है, फिर एक जार लाती है और 70 से 100 मिलीलीटर तक डायल करती है, और शौचालय में फिर से पेशाब पूरा करती है। प्रयोगशाला में वितरित करने के लिए कसकर बंद कंटेनर 1.5-2 घंटे होना चाहिए।
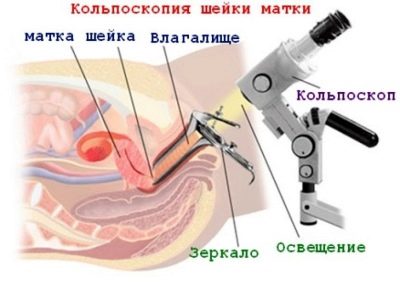
पीसीआर पर कोलपोस्कोपी और सरवाइकल स्क्रैपिंग
कोल्पोस्कोपी को एक सामान्य स्त्रीरोग संबंधी परीक्षा के रूप में किया जाता है, लेकिन एक विशेष उपकरण के उपयोग के साथ - एक कोलपोस्कोप। यह आपको गर्भाशय ग्रीवा की अधिक बारीकी से जांच करने की अनुमति देता है, विशेष रूप से इसके ऊतकों की संरचना। संभव विकृति की पहचान करना महत्वपूर्ण है - गर्दन को छोटा या लंबा करना, साथ ही कटाव और ऑन्कोलॉजिकल प्रक्रियाएं जो बच्चे को ले जाने की प्रक्रिया को बहुत जटिल कर सकती हैं।
पीसीआर पर एक धब्बा (पोलीमरेज़ चेन रिएक्शन) एक पदार्थ की एक छोटी मात्रा में संक्रामक एजेंटों की आनुवंशिक जानकारी का पता लगाने की अनुमति देता है जो गर्भाशय के गर्भाशय ग्रीवा से स्क्रैपिंग के समय लिया जाता है। ज्यादातर एक स्मीयर में यौन संचारित रोगों के रोगजनकों का पता लगाने की कोशिश कर रहा है - क्लैमाइडिया, यूरियाप्लाज्मा, मायकोप्लाज़्मा। इन संक्रमणों, जैसे कि पीसीआर द्वारा पाए गए कुछ अन्य लोगों को छिपे हुए वर्गीकृत किया गया है, कई सालों तक एक महिला भी उनकी उपस्थिति के बारे में अनुमान नहीं लगा सकती है। उनके पास लगभग कोई लक्षण नहीं है।
लेकिन इस तरह के संक्रमण से नुकसान बहुत ध्यान देने योग्य है। गर्भावस्था के दौरान, वे अक्सर भ्रूण की मृत्यु, गर्भपात, गर्भपात, अंतर्गर्भाशयी संक्रमण का कारण बनते हैं, जिसके कारण बच्चे का जन्म गंभीर दोष, समय से पहले जन्म के साथ होता है।
एक धब्बा गर्भाशय ग्रीवा और ग्रीवा नहर दोनों से लिया जाता है, यह दर्दनाक नहीं है और डरावना नहीं है, जैसा कि कई महिलाएं सोचती हैं। विश्लेषण की तैयारी के लिए शौचालय जाने और परीक्षा से तीन घंटे पहले मूत्राशय को खाली करने से बचना चाहिए।
विश्लेषण से एक सप्ताह पहले एंटीबायोटिक्स लेना बंद कर देना चाहिए, यदि वे आवश्यक थे। यदि यह संभव नहीं है, तो विश्लेषण को दूसरी बार स्थगित करना बेहतर है। मासिक धर्म चक्र के मध्य में अनुसंधान करना सबसे अच्छा है। स्त्री रोग विशेषज्ञ का दौरा करने से 3-4 दिन पहले, आपको स्थानीय योनि गर्भ निरोधकों (मोमबत्तियां, क्रीम, योनि गोलियां) का उपयोग नहीं करना चाहिए।
स्मीयर से डेढ़ दिन पहले सेक्स, डॉकिंग बाद में नहीं होना चाहिए। एक कोलपोस्कोपी के बाद, आपको कुछ दिनों तक इंतजार करना चाहिए, और उसके बाद ही आप पीसीआर स्मीयर की डिलीवरी पर जा सकते हैं।
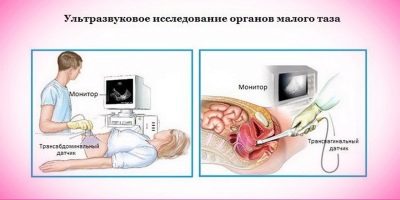
पैल्विक अंगों और स्तन का अल्ट्रासाउंड
एक व्यापक परीक्षा में अल्ट्रासाउंड को सबसे अधिक जानकारीपूर्ण माना जाता है। इसे तीन तरीकों से किया जा सकता है - आंतरिक रूप से (एक योनि संवेदक के साथ), अंतःशिरा रूप से (मलाशय के माध्यम से) या transabdominally - पूर्वकाल पेट की दीवार के माध्यम से।
आमतौर पर गर्भावस्था की योजना के दौरान एक परीक्षा के दौरान, डॉक्टर योनि अल्ट्रासाउंड का उपयोग करते हैं। यह गर्भाशय गुहा, उसके आकार, उपांग, अंडाशय, गर्भाशय ग्रीवा का मूल्यांकन करने, संभावित विकृति की पहचान करने की अनुमति देगा - पुटी, मायोमा, ट्यूमर, बहुरंगी, आदि।
गर्भवती बनने के लंबे असफल प्रयासों के बाद, गर्भाधान की योजना बनाने में अल्ट्रासाउंड की बहुत मदद मिलेगी - अल्ट्रासोनिक तरंगों की मदद से, आप ओव्यूलेशन को बड़ी सटीकता के साथ ट्रैक कर सकते हैं - गर्भाधान के लिए सबसे अनुकूल क्षण।
जब योनि मार्ग से अल्ट्रासाउंड पारित किया जाता है, तो एक महिला को सोमनीलॉजिस्ट के कार्यालय में दिखाई देना चाहिए एक खाली मूत्राशय के साथ। पेट के अल्ट्रासाउंड के साथ बेहतर दृश्य के लिए, एक लीटर तरल पदार्थ के बारे में नशे में होने के बाद मूत्राशय को भरने की सिफारिश की जाती है। यदि आंतों में गैस का एक बड़ा संचय होता है, तो सूजन वाले लूप पैल्विक अंगों पर दबा सकते हैं, और परिणाम विकृत हो जाएगा।
इसलिए, बढ़े हुए गैस गठन से बचने के लिए, कार्बोनेटेड पेय, फलियां, खमीर आटा से मीठा पेस्ट्री, शराब को छोड़ने के लिए सर्वेक्षण से कुछ दिनों पहले इसकी सिफारिश की जाती है।
परीक्षा के दिन, डॉक्टर के कार्यालय जाने से कुछ घंटे पहले यह दवाओं को लेने के लिए वांछनीय है जो गैसों के बाहर निकलने में योगदान करते हैं, उदाहरण के लिए, "Espumizan, सक्रिय कार्बन, सिमेथिकोन, स्मेकटू।अध्ययन को मासिक धर्म की अवधि में किए जाने की आवश्यकता नहीं है, यह अच्छा होगा यदि निदान उनके बाद किया जाता है। जब ट्रैकिंग ओव्यूलेशन अल्ट्रासाउंड महीने में 3-5 बार लग सकता है।
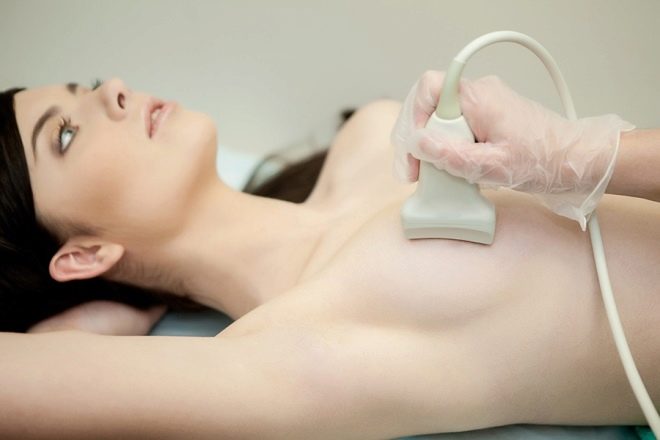
स्तन ग्रंथियों की अल्ट्रासाउंड परीक्षा संभव विकृतियों को स्थापित करने की अनुमति देगी - मास्टोपैथी, अल्सर, लिपोमास, कैंसर। प्रक्रिया से पहले विशेष प्रशिक्षण की आवश्यकता नहीं है, यह जानना महत्वपूर्ण है कि मासिक धर्म चक्र के कुछ दिनों में अल्ट्रासाउंड स्कैन सबसे विश्वसनीय है।
अगले मासिक धर्म के पूरा होने के तुरंत बाद, चक्र के पहले छमाही में डॉक्टर-निदान विशेषज्ञ के पास जाना सबसे अच्छा है। यह पूर्व-ओव्यूलेशन अवधि के दौरान है कि स्तन नलिकाएं सबसे स्पष्ट रूप से दिखाई देती हैं। इसलिये सबसे अच्छी अवधि चक्र के 5-6 से 12-14 दिनों तक है।
अन्य रक्त परीक्षण
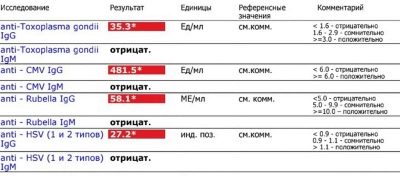
TORCH संक्रमण
TORCH के लिए रक्त - संक्रमण एक नस से लिया जाता है। एक जटिल लैटिन संक्षिप्त नाम के लिए चार ज्ञात संक्रमण झूठ हैं। टी - टोक्सोप्लाज्मोसिस, आर - रूबेला, सी - साइटोमेगालोवायरस संक्रमण, एच - हर्पीज। संक्षिप्त नाम की शुरुआत में "ओ" अक्षर अन्य संक्रमणों को इंगित करता है, जिसमें सिफलिस, हेपेटाइटिस बी और सी, चिकनपॉक्स शामिल हैं।
विश्लेषण इन संक्रमणों के रोगजनकों को एंटीबॉडी की उपस्थिति निर्धारित करता है। यदि महिला अब बीमार है, तो बीमारी तीव्र चरण में है, भले ही लक्षण अभी तक प्रकट नहीं हुए हैं, तो उसके रक्त में IgM प्रकार के एंटीबॉडी पाए जाएंगे।
यदि वह एक बार थी, उदाहरण के लिए, चिकनपॉक्स या टॉक्सोप्लाज्मोसिस, तो उसका शरीर पहले से ही इस तरह के रोगजनकों से परिचित है, लगातार आजीवन प्रतिरक्षा है। यह आईजीजी जैसे एंटीबॉडी का पता लगाने से निर्धारित होता है।
इनमें से ज्यादातर बीमारियां गर्भवती महिलाओं के लिए तीव्र अवस्था में खतरनाक होती हैं। यदि एक महिला पहले से ही बीमार है, और अब केवल एंटीबॉडी उसमें पाए जाते हैं, जो प्रतिरक्षा की उपस्थिति का संकेत देते हैं, लेकिन नियोजित बच्चे के भविष्य के लिए यह कोई खतरा पैदा नहीं करता है। इसके अलावा, माँ निश्चित रूप से बच्चे को ये सुरक्षात्मक एंटीबॉडी देगी।
यदि इस या उस संक्रमण के लिए सभी प्रकार के एंटीबॉडी की कमी है, तो इसका मतलब है कि महिला पहले से बीमार नहीं रही है, और गर्भावस्था के दौरान पहले से ही बीमार होने का जोखिम अधिक है।
रूबेला, टोक्सोप्लाज़मोसिज़, साइटोमेगालोवायरस गर्भाशय में एक बच्चे की मृत्यु का कारण बन सकता है, विकास संबंधी दोष (बहरापन, अंधापन, आंतरिक अंगों के निर्माण के साथ समस्याएं, आदि) के साथ बच्चे का जन्म आनुवंशिक कारकों के कारण नहीं होता है।
यदि संक्रमण के लिए कोई एंटीबॉडी नहीं है, गर्भवती होने से पहले एक संक्रामक रोग बीमारी के साथ परामर्श करने की आवश्यकता है। वह इन खतरनाक बीमारियों से बचाव के बारे में सलाह देगा।
एचआईवी स्थिति पर
महिलाओं में इम्यूनोडिफीसिअन्सी वायरस की पहचान करने के लिए इस तरह के विश्लेषण को पारित करना आवश्यक है। यदि आप इसे बहुत प्रारंभिक चरण में बनाते हैं, तो एंटीरेट्रोवायरल उपचार एक अच्छा परिणाम देगा। हालांकि एचआईवी को लाइलाज माना जाता है, ऐसी महिला सहन कर पाएगी और पूरी तरह से स्वस्थ सामान्य बच्चे को जन्म देगी।
एचआईवी संक्रमण के साथ गर्भावस्था के लिए विशेष प्रबंधन की आवश्यकता होगी, कुछ दवाओं को लेना जो बच्चे को संक्रमण से बचाएगी, जन्म प्रक्रिया के दौरान विशेष रणनीति।
इसलिए, एक सकारात्मक एचआईवी स्थिति एक वाक्य नहीं है, जिसमें कहा गया है कि एक महिला की संतान नहीं हो सकती है। रोग की ऊष्मायन अवधि लंबी है, और इसलिए यह कई बार विश्लेषण करने की सिफारिश की जाती है - गर्भाधान के छह महीने पहले, गर्भावस्था की घटना के तुरंत बाद और बच्चे के कार्यकाल के दौरान कई बार।
सिफलिस के लिए
यहां तक कि अगर एक महिला को यकीन है कि वह सिफलिस से संक्रमित नहीं हो सकती है, क्योंकि वह अपने यौन साथी के लिए वफादार है, विश्लेषण अभी भी करना होगा। पहले से ही कम से कम इस कारण के लिए कि यह संवहनी रोग न केवल यौन संचारित है, बल्कि घरेलू, संपर्क भी है।
सिफिलिस के एंटीबॉडी विभिन्न तरीकों और विधियों द्वारा निर्धारित किए जाते हैं, विशेष रूप से यह इसमें जाने लायक नहीं है। यह याद रखना महत्वपूर्ण है कि, एचआईवी के मामले में, लम्बी ऊष्मायन अवधि को देखते हुए, सिफलिस के लिए कई बार परीक्षण करना आवश्यक है।
रक्त आमतौर पर एचआईवी परीक्षण के रूप में एक ही समय में लिया जाता है, प्रयोगशाला तकनीक आपको दो परीक्षणों के लिए एक बार में एक महिला की शिरापरक रक्त सामग्री को एक परखनली में इकट्ठा करने की अनुमति देती है।
हेपेटाइटिस बी और सी
संक्रामक हेपेटाइटिस काफी लंबे समय तक खुद को प्रकट नहीं कर सकता है, और एक महिला यह सुनिश्चित कर सकती है कि उसे सामान्य फ्लू था।
गर्भवती महिलाओं के लिए, वायरल हेपेटाइटिस बेहद खतरनाक है, वे किसी भी समय गर्भावस्था की समाप्ति, यकृत के विघटन, रक्त में गंभीर उल्लंघन का कारण बन सकते हैं। इसलिए, गर्भावस्था की योजना बनाते समय यह सुनिश्चित करना बहुत महत्वपूर्ण है कि क्या किसी महिला को इस तरह के हेपेटाइटिस है, चाहे वह अब उन्हें है।
एक नस से रक्त परीक्षण लिया जाता है। इसके लिए आवश्यकताएं जैव रासायनिक अनुसंधान के लिए आवश्यकताओं के समान हैं। एक महिला को रक्त दान करने से पहले 3-4 दिनों के लिए वसा नहीं खाना चाहिए, शराब और एंटीबायोटिक्स पीना चाहिए, घबराओ मत और अपने आप को भारी शारीरिक परिश्रम के तहत रखो। प्रयोगशाला को खाली पेट पर आना चाहिए।
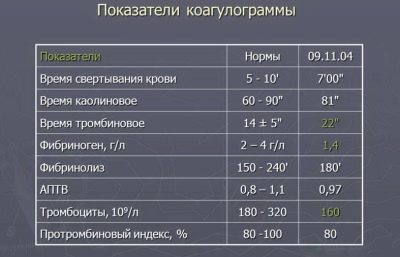
व्यापक जमावट परीक्षण
यह परीक्षणों का एक पूरा सेट है जो आपको रक्त के थक्के की क्षमता की पहचान करने की अनुमति देता है। बहुत "तरल" रक्त, जिसमें थक्के का समय बढ़ जाता है, जिससे बच्चे के जन्म के दौरान गंभीर रक्तस्राव और कुल रक्त की हानि होती है, साथ ही बच्चे के गर्भकाल के दौरान प्रचुर मात्रा में आंतरिक रक्तस्राव होता है।
प्लेटलेट्स की एक बड़ी संख्या के साथ बहुत "मोटी" रक्त थ्रोम्बोफिलिया, घनास्त्रता की घटना खतरनाक है। इसके अलावा, गर्भाशय के रक्त प्रवाह के उल्लंघन के कारण गर्भावस्था के दौरान बच्चे को कम पोषक तत्व प्राप्त होंगे।
एक व्यापक रक्त परीक्षण कहा जाता है जमावट। जमावट का समय, प्रोथ्रोम्बिन स्तर, प्लेटलेट काउंट, और फाइब्रिनोजेन को बिना असफलता के निर्धारित किया जाता है। अन्य संकेतकों के साथ संयोजन में प्रत्येक संकेतक सबसे पूर्ण तस्वीर देगा कि हेमोस्टेसिस कैसे होता है - रक्तस्राव को रोकने के लिए रक्त के थक्के कैसे बनते हैं और बाद में वे कैसे भंग कर देते हैं ताकि बर्तन साफ हो जाएं।
महिला को आदर्श से विचलन के मामले में हेमेटोलॉजिस्ट की सिफारिश की - रक्त रोगों के एक विशेषज्ञ, प्रारंभिक उपचार से गुजरना, और उसके बाद ही एक बच्चे को गर्भ धारण करने के लिए आगे बढ़ें।
तथ्य यह है कि हेमोस्टेसिस के साथ ज्यादातर समस्याएं दवाओं के साथ पूरी तरह से हल हो जाती हैं, जो गर्भावस्था के दौरान contraindicated हैं। इसलिए, "दिलचस्प स्थिति" की शुरुआत से पहले उपचार से गुजरना बेहतर होता है।
चिकित्सा सलाह
एक बच्चे को गर्भ धारण करने से पहले एक महिला द्वारा दौरा किया जाने वाले डॉक्टरों में ऐसे विशेषज्ञ हैं:
- दंत चिकित्सक;
- ईएनटी;
- ऑप्टोमेट्रिस्ट;
- हृदय रोग विशेषज्ञ;
- एलर्जी;
- चिकित्सक।
इन डॉक्टरों को उस महिला के स्वास्थ्य की स्थिति के बारे में अपना फैसला करना होगा, जिसे नौ महीने तक बच्चे को रखना होगा और उसे जन्म देना होगा। उदाहरण के लिए, दृष्टि के अंगों के कुछ रोग प्राकृतिक प्रसव के लिए एक contraindication हैं, और मुंह में या "कान-गले-नाक" प्रणाली में संक्रमण के स्थायी स्रोत बहुत ही गर्भावस्था के पाठ्यक्रम को जटिल कर सकते हैं।
हृदय और रक्त वाहिकाओं का स्वास्थ्य सर्वोपरि है। इसके अलावा, गर्भाधान के समय एक महिला को उसके "गैर-गर्भवती" वजन, रक्तचाप के स्तर और सभी पुरानी बीमारियों की उपस्थिति का पता होना चाहिए।
पुरुषों के लिए बुनियादी परीक्षण
इस तथ्य के बावजूद कि एक महिला के लिए भ्रूण को रखना पड़ता है और उसका शरीर काफी हद तक उचित आवश्यकताओं के अधीन होता है, नियोजन चरण के कुछ विश्लेषणों को एक आदमी को सौंपने की आवश्यकता होती है, क्योंकि वह सीधे गर्भाधान में शामिल होता है, बच्चे को अपने शुक्राणु सेल के साथ आनुवंशिक जानकारी का बिल्कुल आधा हिस्सा देता है, जिसमें शामिल है और मौजूदा बीमारियों पर। यदि गर्भाधान में कोई समस्या नहीं है, तो युगल बहु-वर्षीय योजना में नहीं है, फिर पुरुषों के लिए अध्ययन की सूची छोटी है:
- पूर्ण रक्त गणना;
- यूरीनालिसिस;
- रक्त प्रति समूह और आरएच कारक (यदि एक महिला में एक नकारात्मक आरएच कारक है);
- TORCH संक्रमण के लिए रक्त परीक्षण;
- जननांग संक्रमण के लिए रक्त परीक्षण;
- एचआईवी, हेपेटाइटिस और सिफलिस परीक्षण।
अतिरिक्त परीक्षाएँ
जीवनसाथी के स्वास्थ्य से संबंधित कुछ स्थितियों को स्पष्ट करने के लिए, कभी-कभी अतिरिक्त परीक्षण नियुक्त किए जाते हैं। वे विशेष रूप से प्रासंगिक हैं यदि पति-पत्नी के पास गर्भनिरोधक के बिना यौन जीवन का एक लंबा समय है, तो गर्भवती होने या प्रारंभिक अवस्था में गर्भपात, अस्थानिक और गैर-विकासशील गर्भधारण करना संभव नहीं है।
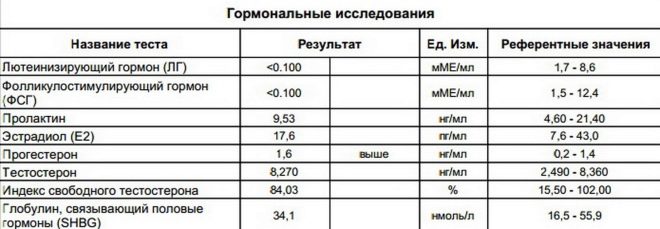
महिलाओं में हार्मोनल रक्त परीक्षण
हार्मोनल अध्ययन के लिए एक नस से रक्त एक खाली पेट पर लिया जाता है, इससे पहले कि एक महिला गर्भ निरोधकों सहित किसी भी हार्मोन को लेना बंद कर दे, पहले से ही, और साथ ही तंत्रिका तनाव, अत्यधिक व्यायाम (यदि महिला पेशेवर खेल में शामिल है, उदाहरण के लिए) को सीमित करती है। परीक्षण लेने से पहले शराब या धूम्रपान न करें।
महिला दृढ़ निश्चयी है गर्भाधान और गर्भावस्था के लिए महत्वपूर्ण हार्मोन की एकाग्रता, महिला सेक्स सहित:
- प्रोजेस्टेरोन;
- एस्ट्राडियोल;
- एफएसएच - कूप-उत्तेजक हार्मोन;
- एलएच - ल्यूटिनाइजिंग हार्मोन;
- प्रोलैक्टिन;
- थायराइड हार्मोन - टीएसएच, थायरोक्सिन (टी 4), ट्राईआयोडोथायरोनिन (टी 3)।
गर्भावस्था की योजना बनाते समय और बिना बांझपन के संदेह के हार्मोन का विश्लेषण उन महिलाओं को सौंपा जा सकता है जो 35 वर्ष की हो गई हैं, जिनका मासिक धर्म नियमित नहीं होता है, अक्सर "विफलताओं" के साथ-साथ मोटापे से ग्रस्त महिलाएं, मुँहासे, विपुल बाल, पुरुषों के बालों पर अत्यधिक बाल प्रकार, आदि
दुर्भाग्य से, अधिकांश एंटीनेटल क्लीनिक मुफ्त में हार्मोन परीक्षण नहीं करते हैं। इसलिए, इस सूची के अधिकांश हार्मोन केवल निजी क्लीनिकों और परिवार नियोजन केंद्रों की प्रयोगशालाओं की शर्तों में एक शुल्क के लिए निर्धारित किए जाते हैं।
किराए के लिए हार्मोन के लिए रक्त परीक्षण चक्र के एक निश्चित दिन पर। इस प्रकार, एफएसएच को चक्र के 3-5 वें दिन लिया जाता है, एलएच - 3-8 या 21-23 दिनों पर, प्रोलैक्टिन 3-5 या 19-21 दिनों पर, एस्ट्राडियोल - 4-8 दिन, प्रोजेस्टेरोन - 6-8 दिनों के बाद ovulation।
पुरुषों में हार्मोन के लिए रक्त
एक पुरुष को रक्त के हार्मोनल विश्लेषण के लिए संदर्भित किया जाता है जब उसे पुरुष बांझपन का संदेह होता है। एक महिला की तरह, मजबूत सेक्स के प्रतिनिधियों के रक्त में:
- एफएसएच;
- एलएच;
- प्रोलैक्टिन;
- एस्ट्राडियोल।
इसके अतिरिक्त, भविष्य के पिता टेस्टोस्टेरोन की एकाग्रता को मापते हैं - पुरुष सेक्स हार्मोन।
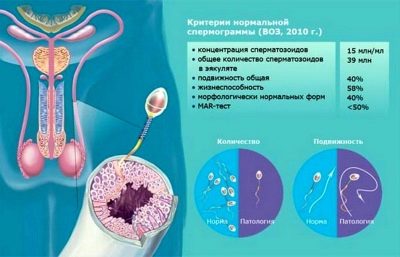
पुरुषों में स्पर्मोग्राम
स्खलन का विश्लेषण आपको शुक्राणुजोज़ा की गतिशीलता, उनकी मात्रा, गुणवत्ता, व्यवहार्यता स्थापित करने की अनुमति देता है। यह पुरुष सेक्स कोशिकाओं की इन विशेषताओं पर है कि तेजी से और उच्च गुणवत्ता वाले निषेचन की संभावना निर्भर करती है।
एक आदमी को सामग्री सौंपने से पहले 2-3 दिन संभोग से बचना चाहिए। शुक्राणु को प्रयोगशाला में हस्तमैथुन की विधि से और घर पर, अपनी पत्नी के साथ, सामान्य संभोग द्वारा दोनों को एकत्र किया जा सकता है। कंडोम प्रयोगशाला में जारी किया जाता है, इसमें स्नेहक और अन्य पदार्थ नहीं होते हैं जो शुक्राणु को प्रभावित कर सकते हैं। अधिकतम एक घंटे बाद, सामग्री को एक विशेष थर्मल कंटेनर में अनुसंधान के लिए प्रयोगशाला में पहुंचाया जाना चाहिए।
विश्लेषण से एक हफ्ते पहले, एक आदमी को शराब, मादक पदार्थों का सेवन नहीं करना चाहिए, स्नान करने के लिए जाना, सौना, लंबे समय तक धूप सेंकना।
आनुवंशिक परीक्षा
एक युगल जो पहले से ही पैथोलॉजी के साथ पैदा हुए बच्चों के साथ-साथ क्रोमोसोमल पैथोलॉजी के साथ प्यार करते हैं, उदाहरण के लिए, डाउन सिंड्रोम के साथ, आनुवांशिकता के रिसेप्शन से पहले जाना पड़ता है।
यह समझ में आता है कि यदि 36 वर्ष की आयु के बाद बच्चे को गर्भ धारण करने जा रहे हैं, तो यदि वे पहले से ही असफल गर्भधारण - गर्भपात, गैर-विकासशील गर्भधारण कर रहे हैं, तो पति / पत्नी के कैरीोटाइप को निर्धारित करने के लिए समझदारी है। इस तरह के दुखद परिणाम का कारण अक्सर होता है बच्चे के आनुवंशिक सेट में अतिरिक्त या गायब गुणसूत्र।
यदि कोई दंपति लंबे समय तक गर्भवती नहीं हो सकता है, इस तथ्य के बावजूद कि उनके पास अच्छे परीक्षण हैं, हार्मोन सामान्य हैं, कोई बीमारी और संक्रमण नहीं हैं, तो आनुवंशिकीविद् जीवनसाथी की संगतता की जांच कर सकते हैं।
संगतता परीक्षण भविष्य की माँ और पिताजी में नस से रक्त का नमूना है। परिणाम आमतौर पर 2-3 सप्ताह में तैयार होते हैं।यहां तक कि अगर विश्लेषण से पता चलता है कि कोई संगतता नहीं है, तो आपको इससे कोई त्रासदी नहीं करनी चाहिए। इम्यूनोसाइटोथेरेपी के विशेष पाठ्यक्रम प्राकृतिक बाधा पर काबू पाने की अनुमति देंगे जिसमें महिला के शरीर को गर्भावस्था के रूप में संगत होने पर भ्रूण का अनुभव नहीं होता है, लेकिन इसे ट्यूमर के रूप में माना जाता है।
गर्भावस्था की योजना बनाते समय आपको किन परीक्षणों से गुजरना पड़ता है, अगला वीडियो देखें।