अंतर्गर्भाशयी गर्भाधान क्या है और प्रक्रिया कैसे की जाती है?
2003 के बाद से, रूस में अंतर्गर्भाशयी गर्भाधान का उपयोग बांझपन के कुछ रूपों का मुकाबला करने के लिए किया गया है। उपचार की यह विधि कई क्लीनिक प्रदान करती है, सार्वजनिक और निजी दोनों। यह क्या है और प्रक्रिया कैसे की जाती है - इस लेख में चर्चा की जाएगी।
यह क्या है?
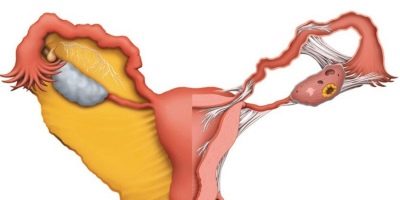
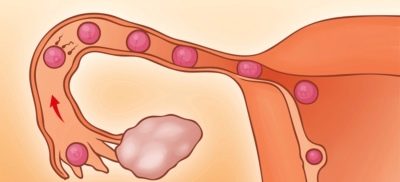
गर्भाधान को गर्भाधान कहा जाता है, जिसका उद्देश्य प्रत्यक्ष यौन संपर्क के बिना एक महिला को निषेचित करना है। अपने साथी के शुक्राणु के महिला जननांग पथ में प्रवेश करने के बाद प्राकृतिक निषेचन होता है। केवल सबसे स्वस्थ और मोबाइल शुक्राणुजोज़ा अंडा सेल तक पहुंचते हैं। सबसे पहले, लाखों पुरुष युग्मकों को योनि के अम्लीय वातावरण में जीवित रहना पड़ता है। फिर आपको गर्भाशय ग्रीवा के अंदर चिपचिपा ग्रीवा बलगम के माध्यम से जाने की जरूरत है, गर्भाशय में शुक्राणु के आधे से कम है।
उनमें से सबसे स्थायी गर्भाशय गुहा को दूर करने और फैलोपियन ट्यूब के मुंह में प्रवेश करने का प्रबंधन करता है। कुछ अपने ampullary भाग के लिए मिल जाएगा। ओवुलेशन के बाद इस व्यापक खंड में एक डिंब उनका इंतजार कर रहा है। वह निषेचन के लिए तैयार है। शुक्राणु कोशिकाओं को अपने झिल्ली पर हमला करना चाहिए ताकि लाखों गोनॉड्स में से एक ओओसीट के अंदर मिल सके और इसे निषेचित कर सके। इसके तुरंत बाद, महिला प्रजनन कोशिका के झिल्ली बंद हो जाते हैं और अधिक शुक्राणु नहीं होते हैं।
बांझपन के कई चेहरे हैं। कभी-कभी इस तथ्य के कारण एक युगल गर्भवती नहीं हो सकता है कि एक महिला के गर्भाशय ग्रीवा के गर्भाशय ग्रीवा के श्लेष्म में एंटीस्पार्स एंटीबॉडी होते हैं। नतीजतन, अधिकांश कोशिकाएं इस चरण में पहले से ही मर जाती हैं। कभी-कभी कारण अंतःस्रावी रोगों में या एक आदमी के स्खलन की कम गुणवत्ता में निहित होते हैं, जिसमें एक बच्चे को गर्भ धारण करने की आवश्यकता से काफी कम मोटिव और टेनियस शुक्राणु होते हैं। इन सभी स्थितियों में, गर्भाधान बचाव में आता है।
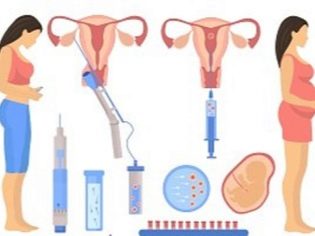
अंतर्गर्भाशयी गर्भाधान (IUI) एक पति या दाता के स्खलन को नियंत्रित करने के साधनों की किस्मों में से एक है। इसका उपयोग गर्भाधान की संभावना को बढ़ाने के लिए किया जाता है, क्योंकि शुक्राणु "वितरित" कुशल हाथों से अनुभवी डॉक्टरों को तुरंत गर्भाशय गुहा में या यहां तक कि फैलोपियन ट्यूबों के मुंह तक पहुंचाने की संभावना बढ़ जाती है कि कुछ शुक्राणु अभी भी सफल होंगे। XIX सदी में हार्दिक यूरोपीय नहीं जानते थे। हालांकि, पुरुषों ने गर्भाशय ग्रीवा के करीब अपने साथी के साथ स्खलन का इंजेक्शन लगाया। गर्भाशय गुहा में आगे वीर्य द्रव का परिचय केवल 20 वीं शताब्दी के मध्य में होना सीखा था।
अक्सर, वीएमआई आईवीएफ के साथ भ्रमित होता है। अंतर बोलचाल का है। अंतर्गर्भाशयी गर्भाधान के दौरान, गर्भाधान का बहुत कार्य, भागीदारों की रोगाणु कोशिकाओं की सबसे भयावह बैठक सबसे प्राकृतिक तरीके से होती है और जहां यह प्रकृति द्वारा प्रदान की जाती है। इन विट्रो निषेचन के दौरान, अंडाणु और शुक्राणु महिला शरीर में नहीं पाए जाते हैं, लेकिन एक विशेष प्रयोगशाला कंटेनर में, जिसे पेट्री डिश कहा जाता है। कुछ दिनों के बाद, पहले से ही व्यवहार्य और बढ़ते भ्रूण को गर्भाशय के अंदर स्थानांतरित किया जाता है।
अंतर्गर्भाशयी गर्भाधान अक्सर पहली विधि के रूप में कार्य करता है, जो एक बाँझ जोड़े का परीक्षण करने का प्रस्ताव है। कभी-कभी प्रयास काफी सफल होता है। लेकिन सामान्य तौर पर, विधि की प्रभावशीलता कम है - दक्षता 11% से अधिक नहीं है। दूसरी प्रक्रिया के दौरान, संभावना बढ़ जाती है, लेकिन महत्वपूर्ण रूप से नहीं - 15-17% तक। तीसरा प्रयास आमतौर पर सबसे अनुकूल माना जाता है, क्योंकि गर्भावस्था की संभावना 24-25% तक बढ़ जाती है।
दुर्भाग्य से, यह संभावनाओं की ऊपरी सीमा है। यदि सफलता प्राप्त नहीं की जा सकती है, तो साझेदारों को आईवीएसआई के साथ आईवीएफ या आईवीएफ जैसे अन्य तरीकों से सिफारिश की जाती है।
वर्गीकरण
अंतर्गर्भाशयी गर्भाधान में काफी सरल वर्गीकरण है। यदि प्रक्रिया के लिए पति के शुक्राणु का उपयोग किया जाता है (वैकल्पिक रूप से, एक स्थायी यौन साथी) तो यह होमोलोगस हो सकता है। कभी-कभी पशु चिकित्सा VMI भी किया जाता है, जिसमें दाता के शुक्राणु के साथ प्रक्रिया की जाती है। एक नागरिक विवाह में पति या पत्नी के स्खलन के साथ गर्भाधान किया जाता है जब शुक्राणु में बांझपन या विचलन के महिला कारक होते हैं, लेकिन सामान्य तौर पर, स्खलन की गुणवत्ता काफी संतोषजनक होती है।
डोनर गैमीट का इस्तेमाल वीएमआई के लिए उन अकेली महिलाओं के लिए किया जाता है जिनके पास पति नहीं है, लेकिन जो बच्चा पैदा करने का सपना देखती हैं। और साथ ही, पति-पत्नी की सहमति से, दाता बायोमेट्रिक का उपयोग पति के शुक्राणु में महत्वपूर्ण विचलन के साथ किया जा सकता है, जब प्राकृतिक यौन कार्य वांछित परिणाम नहीं लाते हैं।
वंशानुगत होने वाली गंभीर वंशानुगत बीमारियों के लिए जीन के वाहक के साथ एक व्यक्ति को अक्सर दाता शुक्राणुज के साथ पति या पत्नी के निषेचन के लिए सहमति देने की सिफारिश की जाती है।
संकेत और मतभेद
बांझपन IUI के हर रूप से दूर की सिफारिश की जा सकती है। प्रक्रिया के लिए संकेत न केवल चिकित्सा, बल्कि सामाजिक भी हैं। इसलिए, इस तरह की प्रक्रिया को दिखाने के लिए व्यक्तियों की सीमा बल्कि कड़ाई से सीमित है। इसमें एकल महिलाएं, पति / पत्नी शामिल हैं जो पुरुष बांझपन के गंभीर रूपों के कारण माता-पिता नहीं बन सकते हैं, साथ ही ऐसे परिवार जिनमें महिला प्रजनन अंगों के कामकाज में मामूली विचलन है। विषम वीएमआई के लिए, किसी व्यक्ति के जननांग अंगों के अंडकोष, अंडकोश और जन्मजात विकृतियों में या गंभीर चोटों की कमी हो सकती है।
दाता युग्मक को एक महिला को उसके पति की सहमति से पेश किया जा सकता है, अगर युगल को पूरी आनुवंशिक असंगति का निदान किया जाता है। साथ ही वीर्य उल्लंघन के कुछ रूपों, जिसमें स्खलन में शुक्राणु नहीं होते हैं, या बहुत कम जीवित कोशिकाएं भी IUI के विषम प्रकार के लिए एक संकेत हो सकती हैं।
बांझपन के कारण सदैव गर्भाधान नहीं कराया जाता है। ऑन्कोलॉजी के लिए एक जटिल उपचार शुरू करने से पहले कभी-कभी एक आदमी को अपने बायोमेट्रिक को क्रायोबैंक में जमा करने के लिए मजबूर किया गया था। विकिरण चिकित्सा के पाठ्यक्रम के अंत में, शुक्राणु निषेचन के लिए अनुपयुक्त होगा, और फिर एक महिला के पहले से जमे हुए पति के शुक्राणु को महिला को प्रशासित किया जा सकता है। दोनों प्रकार के आईयूआई का उपयोग गर्भाशय ग्रीवा स्टेनोसिस, बांझपन के एक ग्रीवा कारक, साथ ही साथ बड़ी मात्रा में एंटीस्पर्म एंटीबॉडी के उत्पादन के लिए किया जा सकता है।
अक्सर शुक्राणु को सीधे गर्भाशय में पेश करने की आवश्यकता का कारण महिला योनिजन है। इस बीमारी में, योनि की मांसपेशियों में ऐंठन होती है, जब उसमें कुछ इंजेक्ट करने की कोशिश की जाती है। यदि पिछले जन्मों में, गर्भाशय ग्रीवा गंभीर रूप से घायल हो गया था और उस पर निशान हैं, तो VMI के माध्यम से निषेचन भी संभव है।
विधि के लिए पर्याप्त मतभेद हैं। गर्भाधान से पहले बिन बुलाए साझीदारों को अनुमति नहीं दी जाती है। एक महिला को एक प्रक्रिया से वंचित कर दिया जाएगा यदि, फिलहाल, उसके पास एक तीव्र भड़काऊ प्रक्रिया या पुरानी बीमारियों का एक लक्षण है। एक महिला जो अपने पूर्ण मानसिक स्वास्थ्य के प्रमाण पत्र के साथ एक मनोचिकित्सक प्रदान नहीं कर सकती है और विशेष शक्तिशाली दवाओं का उपयोग करने की आवश्यकता नहीं है, उसे कृत्रिम अंतर्गर्भाशयी गर्भाधान से भी मना कर दिया जाएगा।
मतभेद ऑन्कोलॉजिकल रोग के साथ-साथ सौम्य ट्यूमर हैं जो प्रक्रिया से पहले हटाए नहीं गए थे।फैलोपियन ट्यूब की रुकावट प्रक्रिया के लिए एक प्रत्यक्ष contraindication है। गर्भाशय, अंडाशय की संरचना की कुछ असामान्यताओं के तहत गर्भावस्था खतरनाक हो सकती है। यदि इस तरह की विकृति का पता लगाया जाता है, तो महिला को वीएमआई द्वारा प्रशासित नहीं किया जाता है। यदि पति में संक्रामक रोगों का पता चला है, तो IUI प्रक्रिया से इनकार किया जा सकता है, क्योंकि शुक्राणु महिला में संक्रमण पैदा कर सकता है।
आप निम्न वीडियो के दौरान अंतर्गर्भाशयी गर्भाधान के संकेतों के बारे में अधिक जानेंगे।
उपकरण
यदि महिला अंडाशय के काम के साथ ठीक है, और ओव्यूलेशन की एक संक्षिप्त हार्मोनल उत्तेजना के बाद, यदि वह एनोवुलेटरी असामान्यता है, तो वीएमआई को प्राकृतिक चक्र में दोनों किया जा सकता है।
यदि एक हार्मोन आहार चुना जाता है, तो मासिक धर्म चक्र के 3-5 वें दिन उपचार शुरू होता है। एक महिला एक व्यक्तिगत खुराक में कूप-उत्तेजक हार्मोन प्राप्त करती है। चक्र के 8-10 वें दिन, आमतौर पर एक बड़ा प्रमुख कूप दर्ज किया जाता है। एचसीजी के कोण को पेश किया जाता है, जो 34-36 घंटों में कूप के टूटने और अंडे की रिहाई के लिए नेतृत्व करेगा। इस अवधि और दिनों के दौरान गर्भाधान के बाद निषेचन हो सकता है
अक्सर डॉक्टर दो चरणों में गर्भाधान करने की कोशिश करते हैं - प्रति दिन ओव्यूलेशन से पहले और इसके तुरंत बाद, जो एक अनुकूल परिणाम और गर्भावस्था की शुरुआत की संभावना को काफी बढ़ाता है।
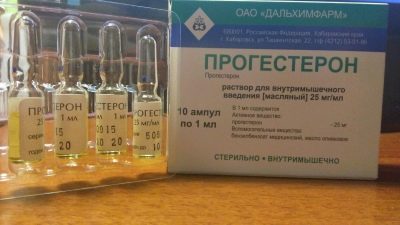
गर्भाधान के बाद, प्रोजेस्टेरोन दवाओं को गर्भावस्था को बनाए रखने में मदद करने के लिए निर्धारित किया जा सकता है यदि ऐसा होता है।
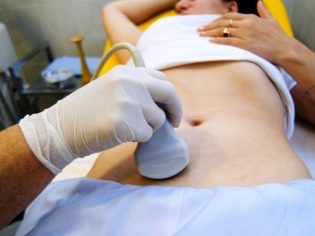
यदि गर्भाधान प्राकृतिक चक्र में किया जाता है, तो कोई भी दवा नहीं लेनी चाहिए। अल्ट्रासाउंड द्वारा, डॉक्टर कूप की परिपक्वता की निगरानी करते हैं, साथ ही साथ रक्त में ल्यूटिनाइजिंग हार्मोन की वृद्धि की गतिशीलता भी देखते हैं। सही समय पर, वे IUI प्रक्रिया का संचालन करते हैं।
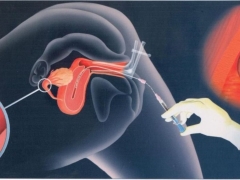
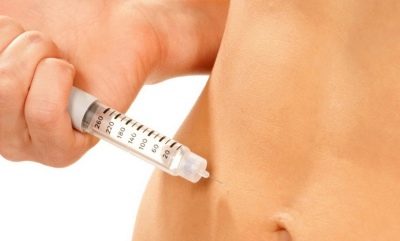
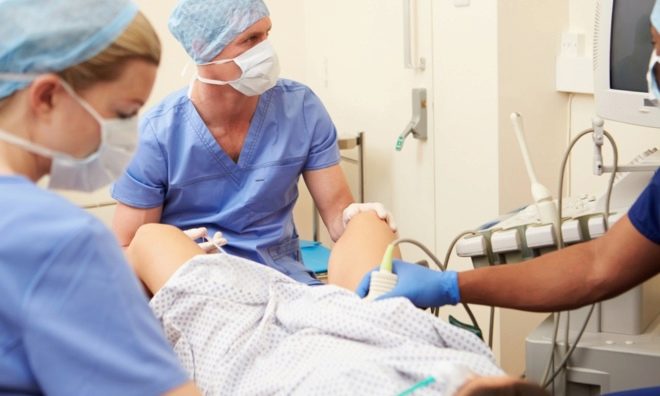
प्रक्रिया में 5-7 मिनट लगते हैं। यह संज्ञाहरण की आवश्यकता नहीं है, क्योंकि एक बहुत पतली और लचीली कैथेटर का उपयोग पहले साफ किए गए और पति या दाता के शुक्राणु को गर्भाशय में जांचने के लिए किया जाता है। महिला स्त्री रोग संबंधी कुर्सी पर एक सीट लेती है, जिसके बाद डॉक्टर धीरे से ग्रीवा नहर में एक पतली कैथेटर डालते हैं। ओव्यूलेशन के दौरान, ग्रीवा नहर थोड़ा खुला है, इसलिए गर्भाशय ग्रीवा के विस्तार की आवश्यकता नहीं है, इसलिए दर्द की अनुपस्थिति।
शुक्राणु को एक डिस्पोजेबल सिरिंज में रखा जाता है, कैथेटर से जुड़ा होता है और ध्यान से, धीरे-धीरे इसकी सामग्री को गर्भाशय गुहा में इंजेक्ट किया जाता है।
प्रक्रिया के बाद, महिला को अपनी पीठ पर लगभग एक घंटे के लिए लेट जाना चाहिए, उसके पैरों को देखने की कुर्सी के घुटने-कैप पर फेंक दिया जाना चाहिए। फिर वह क्लिनिक छोड़ सकती है।
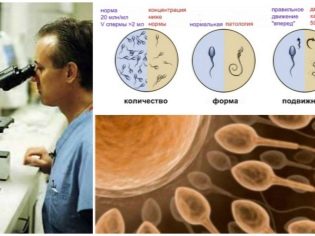
प्रक्रिया के लिए, एक आदमी उसी दिन शुक्राणु का वितरण करता है, जब तक कि दाता या क्रायोप्रेशर योग्य शुक्राणु निर्धारित न हो। यह एक अपकेंद्रित्र में रखा, अन्य अशुद्धियों से मुक्त, सेमिनल द्रव से प्रयोगशाला की स्थितियों में धोया जाता है। यह केंद्रित शुक्राणु निकलता है, जिसमें सबसे शक्तिशाली और स्वस्थ रोगाणु कोशिकाएं होती हैं। मरीजों और रूपात्मक दोषपूर्ण शुक्राणु को खारिज कर दिया जाता है।
इस केंद्रित शुक्राणु को संग्रहीत नहीं किया जा सकता है। इसे थोड़े समय के लिए इस्तेमाल करने का इरादा है। यदि गर्भाधान अब नहीं किया जा सकता है, तो अगली प्रक्रिया के लिए, आदमी को स्खलन के एक नए हिस्से को सौंपना होगा, क्योंकि शुद्ध शुक्राणु ठंड के अधीन नहीं है।
तैयारी और विश्लेषण
IUI से पहले पति या पत्नी के परीक्षण की सूची काफी बड़ी है। महिलाओं को निम्नलिखित प्रक्रियाएँ निर्धारित करनी चाहिए:
- सामान्य रक्त और मूत्र परीक्षण;
- जैव रासायनिक रक्त परीक्षण;
- रक्त समूह और रीसस परीक्षण;
- एचआईवी और सिफलिस के लिए रक्त;
- हार्मोनल प्रोफ़ाइल के लिए रक्त;
- वायरल हेपेटाइटिस बी और सी के लिए रक्त;
- TORCH संक्रमण के लिए रक्त;
- स्त्री रोग संबंधी परीक्षा;
- पैल्विक अंगों का अल्ट्रासाउंड;
- योनि स्मीयर;
- डायग्नोस्टिक लैप्रोस्कोपी फैलोपियन ट्यूब के लुमेन की चौड़ाई को स्पष्ट करने के लिए;
- योनिभित्तिदर्शन।
एक आदमी को एक शुक्राणु निर्धारित किया जाता है, साथ ही रक्त और मूत्र का एक सामान्य विश्लेषण, एचआईवी की स्थिति के लिए रक्त, सिफलिस, संक्रमण के लिए मूत्रमार्ग से एक धब्बा जो यौन संचारित होते हैं।जब बांझपन के इम्युनोलॉजिकल कारक को दोनों भागीदारों को इम्युनोग्राम्स सौंपा जा सकता है, साथ ही एक आदमी के लिए एमएपी परीक्षण और एक महिला के लिए रक्त और गर्भाशय ग्रीवा बलगम में एंटीस्पर्म एंटीबॉडी का विश्लेषण।
कई महीनों तक एक महिला को शराब और धुएं लेने, आहार का पालन करने और भारी शारीरिक परिश्रम का अनुभव करने की सिफारिश नहीं की जाती है। और आपको तनाव को भी समाप्त करना चाहिए, क्योंकि तनाव हार्मोन पूरे उद्यम की सफलता के लिए आवश्यक सेक्स हार्मोन के उत्पादन पर बुरा प्रभाव डालते हैं। गर्भाधान की पूर्व संध्या पर एक आदमी को यौन संयम की सिफारिश की जाती है। यह बेहतर है कि सेक्स और हस्तमैथुन 3 से 5 दिनों तक नहीं होगा।
उसे अच्छी तरह से और पूरी तरह से खाना चाहिए, नर्वस नहीं होना चाहिए, अगर वे स्वास्थ्य कारणों से निर्धारित नहीं हैं, तो शराब, निकोटीन और किसी भी ड्रग्स को छोड़ दें।
प्रक्रिया से पहले कई महीनों के लिए, दोनों पति-पत्नी को सलाह दी जाती है कि वे स्नान में न जाएं, सौना में भाप स्नान करें, धूपघड़ी में धूप सेंकें और लंबे समय तक गर्म स्नान में भिगोएँ। यह पुरुषों के लिए विशेष रूप से सच है, क्योंकि अंडकोष के अधिक गर्म होने से व्यवहार्य और प्रेरक शुक्राणु की संख्या कम हो जाती है।
गर्भाधान से पहले एक महिला खा सकती है और पी सकती है, लेकिन तरल पदार्थों से सावधान रहें, क्योंकि मूत्राशय को भरा नहीं जाना चाहिए। प्रक्रिया से पहले, शौचालय में जाना, पेशाब करना, धोना सुनिश्चित करें। IUI से पहले अन्य प्रशिक्षण की आवश्यकता नहीं है।
सिफारिशें
VMI प्रक्रिया के पहले दो दिनों के बाद, एक महिला को पूर्ण आराम की सिफारिश की जाती है, शारीरिक और भावनात्मक दोनों। आप तैर नहीं सकते हैं और गर्म स्नान कर सकते हैं, आपको पर्याप्त मात्रा में प्रोटीन खाद्य पदार्थ खाने से पूरी नींद और पूरी तरह से खाना चाहिए। चिंता और चिंता करने की आवश्यकता नहीं है, क्योंकि यह सफल आरोपण की संभावना को कम करता है। निषेचित अंडे के गर्भाशय की दीवार से जुड़ने के बाद ही एक महिला गर्भवती महिलाओं के रैंक में शामिल होगी।
किसी भी असामान्य डिस्चार्ज की उम्मीद नहीं की जानी चाहिए, लेकिन अगर खूनी या भूरा-हरा योनि स्राव होगा, तो अपने डॉक्टर को बताना सुनिश्चित करें।
अंतर्गर्भाशयी गर्भाधान के बाद जटिलताओं की संभावना कम है - केवल 0.5-0.8% मामलों में गर्भाशय ग्रीवा नहर (गर्भाशयग्रीवाशोथ) का संक्रमण और सूजन विकसित हो सकती है। 2-3% मामलों में, ओव्यूलेशन के हार्मोनल उत्तेजना के बाद, ओवरस्टिमुलेशन सिंड्रोम विकसित होता है, जो आकार, सूजन, मतली और उल्टी में अंडाशय में वृद्धि, पेट के फूलने की भावना से प्रकट होता है। 1% मामलों में, एक अस्थानिक गर्भावस्था विकसित हो सकती है और 25% मामलों में एक एकाधिक गर्भावस्था विकसित होती है, क्योंकि हार्मोनल उत्तेजना के साथ, ओव्यूलेशन एक नहीं, बल्कि दो ओवा द्वारा हो सकता है। हालांकि, अधिकांश महिलाओं में प्रक्रिया असमान होती है।
की लागत
VMI के प्रत्येक चरण का अपना मूल्य होता है। विभिन्न क्लीनिकों में, यह भिन्न हो सकता है, लेकिन देश में औसतन, रुझान लगभग समान हैं। प्रारंभिक चरण में, एक प्रजनन विशेषज्ञ की आवश्यकता होती है, इसमें 1 से 1.5 हजार रूबल की लागत होती है। महिलाओं में श्रोणि अंगों के वीर्य और अल्ट्रासाउंड की लागत लगभग समान है - 1.5 हजार रूबल की सीमा में। 2018 में रूस में सभी आवश्यक विश्लेषणों सहित गर्भाधान कार्यक्रम की औसत लागत 25-45 हजार रूबल है। यदि आवश्यक हो, तो दाता शुक्राणु मूल्य का उपयोग 20-25 हजार तक बढ़ सकता है। हार्मोनल उत्तेजना स्कोर में लगभग 20 हजार अधिक जोड़ देती है।
कोटा फंड का उपयोग करके अंतर्गर्भाशयी गर्भाधान नि: शुल्क किया जा सकता है। रूसी संघ के स्वास्थ्य मंत्रालय के आदेश का तात्पर्य इस तरह के अवसर से है। यदि आपका डॉक्टर VMI की सिफारिश करता है, तो वह अनुरोध और परीक्षण के परिणाम स्थानीय स्वास्थ्य मंत्रालय को भेज सकता है। वहां उसे विचार किया जाएगा और क्षेत्रीय या संघीय बजट कोष की कीमत पर उपचार के लिए कोटा दिया जाएगा। हालांकि, आपको पता होना चाहिए कि इस तरह की जरूरत वाले डोनर स्पर्म को अपने फंड से ही देना होगा। OMS नीति केवल प्रक्रिया और IUI के कई चरणों को कवर करेगी।
समीक्षा
अंतर्गर्भाशयी गर्भाधान पर प्रतिक्रिया अस्पष्ट है।जो लोग गर्भवती होने में कामयाब रहे, उनका तर्क है कि विधि के कई फायदे हैं - मध्यम और कोमल हार्मोनल समर्थन, जो शायद ही कभी किसी जटिलता का कारण बनता है, प्रक्रिया की सादगी और गति, और मुख्य बात एक प्राकृतिक तरीके से गर्भाधान है। VMI के बारे में कुछ नकारात्मक समीक्षाएं भी हैं। सबसे अधिक बार, महिलाओं का दावा है कि कई प्रयास जो गर्भावस्था की शुरुआत के साथ समाप्त नहीं हुए थे, उन्हें "तोड़फोड़" किया गया। फिर सबसे अधिक आईवीएफ के लिए सहमत हुए।
विधि की कम दक्षता शर्मनाक और चिंताजनक है, और वादा करता है कि "छठा प्रयास पहले की तुलना में अधिक सफल होगा" थोड़ा आराम कर रहे हैं, क्योंकि समय निकल रहा है, महिला छोटी नहीं हो रही है, और वीएमआई के छह प्रयासों में दो आईवीएफ खर्च होंगे, जो लगभग तीन गुना अधिक प्रभावी हैं ।
महिलाओं द्वारा चर्चा की गई गर्भाधान किट, जिसे क्लीनिक या फार्मेसियों में खरीदा जा सकता है, अंतर्गर्भाशयी गर्भाधान से संबंधित नहीं हैं। वे आपको गर्भाशय ग्रीवा के प्रवेश द्वार के करीब ही वीर्य में प्रवेश करने की अनुमति देते हैं। इस परिचय की प्रभावशीलता 3% से अधिक नहीं है। पति की सहमति से दाता शुक्राणु के साथ VMI बाहर ले जाना न केवल गर्भावस्था की शुरुआत की गारंटी देता है, बल्कि परिवार के संरक्षण की भी गारंटी देता है।
कई महिलाएं जो इस तरह के गर्भाधान से गुज़री हैं, का दुखद अनुभव सफलतापूर्वक बताता है कि ज्यादातर पुरुष नैतिक रूप से एक ऐसे बच्चे को पालने और पालने के लिए तैयार नहीं होते हैं जो खुद के खून से नहीं होता है और वह उनके जैसा नहीं दिखता है। अक्सर, कुछ वर्षों में बांझपन का ऐसा उपचार तलाक में समाप्त होता है।