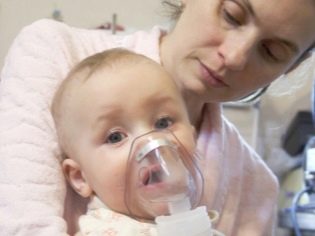
अगर बच्चे को कठोर, भारी या तेज़ साँस लेने में घरघराहट होती है, तो क्या करें?
बच्चे की श्वास में कोई भी बदलाव तुरंत माता-पिता के लिए ध्यान देने योग्य हो जाता है। खासकर अगर श्वास की आवृत्ति और प्रकृति बदलती है, तो बाहरी शोर होते हैं। ऐसा क्यों हो सकता है और प्रत्येक विशिष्ट स्थिति में क्या करना है, इस बारे में हम इस लेख में चर्चा करेंगे।
विशेष सुविधाएँ
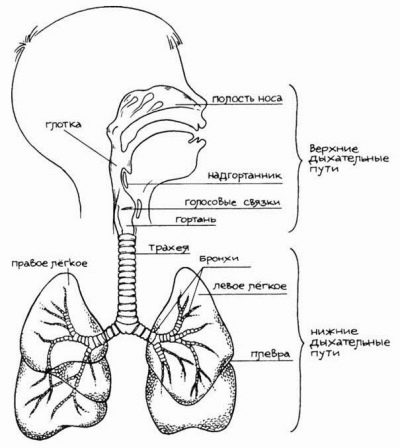
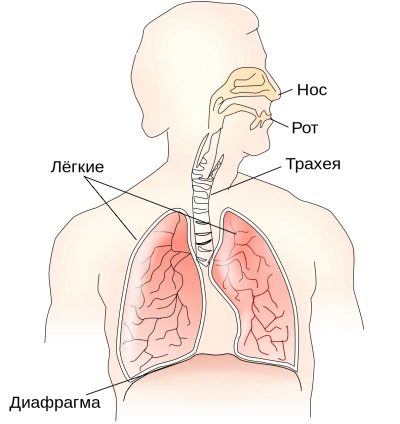
बच्चे वयस्कों की तरह सांस नहीं लेते हैं। सबसे पहले, सांस लेने वाले बच्चे अधिक सतही, छिछले होते हैं। जैसे ही बच्चा बढ़ता है, साँस की हवा की मात्रा बढ़ जाएगी, बच्चों में यह बहुत कम है। दूसरे, यह अधिक बार होता है, क्योंकि हवा की मात्रा अभी भी छोटी है।
बच्चों के वायुमार्ग संकीर्ण होते हैं, उनके पास लोचदार ऊतक की एक निश्चित कमी होती है।
यह अक्सर ब्रोंची के उत्सर्जन समारोह का उल्लंघन होता है। ब्रोन्ची में नासोफरीनक्स, स्वरयंत्र में एक ठंड या एक वायरल संक्रमण के साथ, सक्रिय प्रतिरक्षा प्रक्रियाएं मर्मज्ञ वायरस से लड़ना शुरू कर देती हैं। यह बलगम का उत्पादन करता है, जिसका कार्य शरीर को बीमारी से निपटने में मदद करना है, "बांधना" है और विदेशी "मेहमानों" को स्थिर करना है, और उनकी प्रगति को रोकना है।
श्लेष्म के श्वसन पथ के बहिर्वाह और संकीर्णता के कारण मुश्किल है। सबसे अधिक बार, बचपन में श्वसन प्रणाली के साथ समस्याएं समय से पहले पैदा हुए बच्चों द्वारा अनुभव की जाती हैं। सामान्य रूप से पूरे तंत्रिका तंत्र की कमजोरी और विशेष रूप से श्वसन प्रणाली के कारण, उन्हें गंभीर विकृति - ब्रोंकाइटिस, निमोनिया के विकास का काफी अधिक खतरा होता है।
शिशु मुख्य रूप से "बेली" सांस लेते हैं, जो कि कम उम्र में होता है क्योंकि डायाफ्राम के उच्च स्थान के कारण पेट की सांस फूलती है।
4 साल की उम्र में, छाती की साँस लेना शुरू हो जाता है। 10 साल की उम्र तक, ज्यादातर लड़कियां अपने स्तनों से सांस लेती हैं, और ज्यादातर लड़कों को डायाफ्रामिक (पेट) सांस लेने में दिक्कत होती है। एक बच्चे की ऑक्सीजन की आवश्यकता एक वयस्क की जरूरतों से बहुत अधिक है, क्योंकि बच्चे सक्रिय रूप से बढ़ रहे हैं, आगे बढ़ रहे हैं, उनके शरीर में बहुत अधिक परिवर्तन और परिवर्तन हैं। ऑक्सीजन के साथ सभी अंगों और प्रणालियों को प्रदान करने के लिए, बच्चे को अधिक बार और सक्रिय रूप से साँस लेने की आवश्यकता होती है, इस उद्देश्य के लिए उसकी ब्रांकाई, श्वासनली और फेफड़ों में कोई रोग संबंधी परिवर्तन नहीं होना चाहिए।
किसी भी, यहां तक कि एक छोटी सी, पहली नज़र में, कारण (नाक अवरुद्ध, गले में खराश, गुदगुदी दिखाई दी), बच्चों की सांस लेने में कठिनाई हो सकती है। बीमारी के दौरान, यह ब्रोन्कियल बलगम की अधिकता नहीं है जो खतरनाक है, क्योंकि इसकी जल्दी से गाढ़ा होने की क्षमता है। यदि, नाक से भरा हुआ, बच्चा रात में अपने मुंह से सांस ले रहा था, तो उच्च संभावना के साथ, अगले दिन बलगम गाढ़ा और सूखना शुरू हो जाएगा।
न केवल बीमारी, बल्कि हवा की गुणवत्ता जो सांस लेती है वह बच्चे की बाहरी श्वास को परेशान कर सकती है। यदि अपार्टमेंट में जलवायु बहुत गर्म और शुष्क है, अगर माता-पिता बच्चों के बेडरूम में हीटर चालू करते हैं, तो सांस लेने की कई और समस्याएं होंगी। बहुत नम हवा, भी, बच्चे को फायदा नहीं होगा।
बच्चों में ऑक्सीजन की कमी वयस्कों की तुलना में तेजी से विकसित होती है, और इसके लिए जरूरी नहीं कि यह किसी गंभीर बीमारी की उपस्थिति हो।
कभी-कभी एक काफी छोटी सूजन होती है, मामूली स्टेनोसिस, और अब बच्चा में हाइपोक्सिया विकसित होता है। बच्चों के श्वसन तंत्र के बिल्कुल सभी विभागों में वयस्क से महत्वपूर्ण अंतर हैं। यह बताता है कि 10 साल से कम उम्र के बच्चे अक्सर श्वसन संबंधी बीमारियों से पीड़ित होते हैं।10 वर्षों के बाद, क्रोनिक पैथोलॉजी के अपवाद के साथ, घटना घट रही है।
बच्चों में साँस लेने में मुख्य समस्याएं कई लक्षणों के साथ होती हैं जो प्रत्येक माता-पिता के लिए समझ में आती हैं:
- बच्चे की साँस लेना मुश्किल हो गया, शोर;
- बच्चा जोर से साँस लेता है - साँस लेना या साँस छोड़ना दृश्यमान कठिनाई के साथ दिया जाता है;
- श्वसन दर बदल गई है - बच्चा कम या अधिक बार सांस लेने लगा;
- घरघराहट दिखाई दिया।
इस तरह के बदलावों के कारण अलग हो सकते हैं। और केवल प्रयोगशाला निदान में एक विशेषज्ञ के साथ मिलकर एक डॉक्टर सच्चे लोगों को स्थापित करने में सक्षम है। हम सामान्य शब्दों में यह समझाने की कोशिश करेंगे कि बच्चे में सांस लेने में बदलाव के कारण क्या होते हैं।
जाति
प्रकृति के आधार पर, विशेषज्ञ सांस लेने में कठिनाई के कई प्रकारों को पहचानते हैं।
सांस लेने में मुश्किल
इस घटना के चिकित्सीय अर्थों में कठिन साँस लेना एक ऐसी साँस लेने की क्रिया है जिसमें साँस अच्छी तरह से सुनाई देती है, और साँस छोड़ना नहीं है। यह ध्यान दिया जाना चाहिए कि कठोर साँस लेना छोटे बच्चों के लिए शारीरिक आदर्श है। इसलिए, यदि बच्चे को खांसी, बहती नाक या बीमारी के अन्य लक्षण नहीं हैं, तो आपको चिंता नहीं करनी चाहिए। बच्चे की उम्र आदर्श के भीतर है।
कठोरता उम्र पर निर्भर करती है - छोटी मूंगफली, कठिन उसकी सांस। यह एल्वियोली के अपर्याप्त विकास और मांसपेशियों की कमजोरी के कारण है। बच्चा आमतौर पर जोर से सांस लेता है, और यह बिल्कुल सामान्य है। अधिकांश बच्चों में, श्वास को 4 साल तक नरम किया जाता है, कुछ के लिए यह 10-11 साल तक काफी कठिन हो सकता है। हालांकि, इस उम्र के बाद, एक स्वस्थ बच्चे की सांस हमेशा नरम होती है।
यदि किसी बच्चे में खांसी और बीमारी के अन्य लक्षणों के साथ समाप्ति पर शोर होता है, तो हम संभावित बीमारियों की एक बड़ी सूची के बारे में बात कर सकते हैं।
सबसे अधिक बार, इस तरह की श्वास ब्रोंकाइटिस और ब्रोन्कोपमोनिया के साथ होती है। यदि साँस लेना साँस लेना के रूप में स्पष्ट रूप से सुना जाता है, तो आपको निश्चित रूप से डॉक्टर से परामर्श करना चाहिए। ऐसी कठोर साँस लेना आदर्श नहीं होगा।
गीली खाँसी के साथ कठिन साँस लेना तीव्र श्वसन वायरल संक्रमण के बाद वसूली अवधि की विशेषता है। अवशिष्ट घटना के रूप में, इस तरह के श्वास से संकेत मिलता है कि सभी अतिरिक्त थूक ब्रोंची से बाहर नहीं निकले हैं। यदि बुखार, नाक बहना या अन्य लक्षण नहीं हैं, और सांस सूखी और अनुत्पादक खांसी के साथ है, शायद यह कुछ एंटीजन के लिए एलर्जी की प्रतिक्रिया है। बहुत ही प्रारंभिक अवस्था में फ्लू और तीव्र श्वसन वायरल संक्रमण के साथ, साँस लेना भी कठोर हो सकता है, लेकिन साथ में लक्षण तापमान में तेज वृद्धि, नाक से एक स्पष्ट तरल निर्वहन, संभवतः गले और टॉन्सिल की लालिमा होगी।
भारी सांस लेना
भारी श्वास के साथ, साँस लेना आमतौर पर मुश्किल होता है। सांस लेने में ऐसी कठिनाई माता-पिता के लिए सबसे बड़ी चिंता का कारण है, और यह बिल्कुल भी व्यर्थ नहीं है, क्योंकि आम तौर पर एक स्वस्थ बच्चे को श्रव्य रूप से सांस लेना चाहिए, लेकिन प्रकाश, यह कठिनाई के बिना बच्चे को दिया जाना चाहिए। साँस लेते समय सांस लेने में कठिनाई के सभी मामलों में 90%, कारण एक वायरल संक्रमण में निहित है। ये सभी परिचित फ्लू वायरस और विभिन्न तीव्र श्वसन वायरल संक्रमण हैं। कभी-कभी भारी साँस लेना गंभीर बीमारियों जैसे स्कार्लेट बुखार, डिप्थीरिया, खसरा और रूबेला के साथ होता है। लेकिन इस मामले में, सांस में परिवर्तन बीमारी का पहला संकेत नहीं होगा।
आमतौर पर, भारी श्वास तुरंत विकसित नहीं होती है, लेकिन जैसा कि एक संक्रामक बीमारी विकसित होती है।
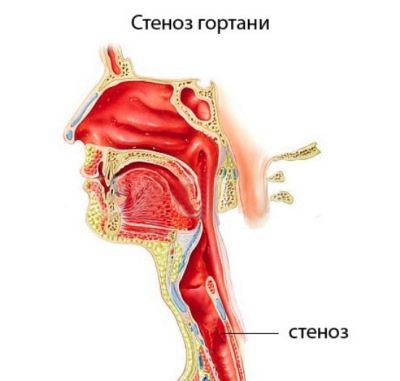
फ्लू के साथ, यह दूसरे या तीसरे दिन दिखाई दे सकता है, डिप्थीरिया के साथ - दूसरे पर, स्कार्लेट बुखार के साथ - पहले दिन के अंत तक। अलग-अलग, इस कारण के बारे में कहना आवश्यक है कि सांस लेने में कठिनाई, क्रुप के रूप में। यह सच हो सकता है (डिप्थीरिया के लिए) और गलत (अन्य सभी संक्रमणों के लिए)। इस मामले में आंतरायिक सांस मुखर सिलवटों के क्षेत्र में और पास के ऊतकों में स्वरयंत्र की स्टेनोसिस की उपस्थिति के कारण है। लेरिंक्स संकरा होता है, और क्रूप की डिग्री पर निर्भर करता है (स्वरयंत्र कितना संकुचित है) इस बात पर निर्भर करता है कि यह साँस लेना कितना मुश्किल है।
गंभीर आंतरायिक श्वास आमतौर पर सांस की तकलीफ के साथ होता है। यह लोड के तहत और आराम पर दोनों देखा जा सकता है।आवाज कर्कश हो जाती है, और कभी-कभी पूरी तरह से गायब हो जाती है। यदि बच्चा ऐंठन करता है, तो झटके से सांस लेता है, जबकि साँस लेना स्पष्ट रूप से मुश्किल है, अच्छी तरह से सुना है, जब बच्चे में साँस लेने की कोशिश कर रहा है, तो हंसली पर त्वचा थोड़ी डूब जाती है, आपको तुरंत एम्बुलेंस को कॉल करना चाहिए।
क्रूप बेहद खतरनाक है, यह तत्काल श्वसन विफलता, घुटन के विकास को जन्म दे सकता है।
केवल पूर्व-चिकित्सा प्राथमिक चिकित्सा के भीतर एक बच्चे की मदद करना संभव है - सभी खिड़कियां खोलें, ताजी हवा प्रदान करें (और डरो मत कि यह बाहर सर्दी है!), बच्चे को उसकी पीठ पर रखो, उसे शांत करने की कोशिश करें, क्योंकि बहुत अधिक उत्तेजना श्वास को और अधिक कठिन बना देती है। और स्थिति को बढ़ाता है। यह सब उस समय की अवधि से किया जाता है, जबकि एक एम्बुलेंस टीम बच्चे के पास जा रही है।
बेशक, घर पर सक्षम होना उपयोगी है बच्चे के घुटन के मामले में, अनुचित साधनों के साथ श्वासनली को घुसना करने में सक्षम है, इससे उसके जीवन को बचाने में मदद मिलेगी। लेकिन हर पिता या माँ डर को दूर नहीं कर सकती, रसोई के चाकू से श्वासनली के क्षेत्र में कटौती करें और उसमें एक चीनी मिट्टी के बरतन चायदानी से नाक डालें। इस तरह से स्वास्थ्य कारणों से इंटुबैषेण किया जाता है।
बुखार के अभाव में खांसी के साथ सांस लेना और वायरल बीमारी के लक्षण अस्थमा का संकेत हो सकते हैं।
सामान्य सुस्ती, भूख की कमी, उथले और उथले श्वास, दर्द जब अधिक गहराई से साँस लेने की कोशिश कर रहे हैं, तो ब्रोंकियोलाइटिस जैसी बीमारी की शुरुआत का संकेत हो सकता है।
तेजी से सांस लेना
श्वसन दर में बदलाव आमतौर पर वृद्धि के पक्ष में होता है। तेजी से सांस लेना हमेशा बच्चे के शरीर में ऑक्सीजन की कमी का एक स्पष्ट लक्षण है। मेडिकल शब्दावली की भाषा में, तेज श्वास को टैचीपनिया कहा जाता है। श्वसन समारोह में एक विफलता किसी भी समय खुद को प्रकट कर सकती है, कभी-कभी माता-पिता यह नोटिस कर सकते हैं कि शिशु या नवजात शिशु अक्सर नींद में सांस लेते हैं, जबकि श्वास स्वयं उथला है, यह कुत्ते में ऐसा ही होता है जो "सांस से बाहर" होता है।
किसी भी माँ को बहुत कठिनाई के बिना समस्या का पता लगाना। मगर आपको स्वतंत्र रूप से टैचीपनिया का कारण खोजने की कोशिश नहीं करनी चाहिए, यह विशेषज्ञों का काम है
विभिन्न उम्र के बच्चों की श्वसन दर इस प्रकार है:
- 0 से 1 महीने तक - प्रति मिनट 30 से 70 साँस तक;
- 1 से 6 महीने तक - प्रति मिनट 30 से 60 साँस तक;
- छह महीने से - प्रति मिनट 25 से 40 साँस तक;
- 1 वर्ष से - प्रति मिनट 20 से 40 साँस तक;
- 3 साल की उम्र से - प्रति मिनट 20 से 30 साँस तक;
- 6 साल की उम्र से - प्रति मिनट 12 से 25 साँस तक;
- 10 साल और पुराने से - प्रति मिनट 12 से 20 साँस तक।
सांस लेने की आवृत्ति गिनने की तकनीक काफी सरल है।
माँ के लिए स्टॉपवॉच के साथ खुद को हाथ में लेना और बच्चे की छाती या पेट पर हाथ रखना पर्याप्त है (यह उम्र पर निर्भर करता है, क्योंकि पेट की सांस कम उम्र में निकलती है, और अधिक उम्र में, यह छाती में बदल सकती है। यह गिनना आवश्यक है कि बच्चा कितनी बार साँस लेता है। 1 मिनट में गिर जाएगा) फिर आपको ऊपर दिए गए उम्र के मानदंडों के साथ जांच करनी चाहिए और निष्कर्ष निकालना चाहिए। यदि कोई अतिरिक्त है, तो यह टैचीपनिया का एक खतरनाक लक्षण है, और आपको डॉक्टर से परामर्श करना चाहिए।
काफी बार, माता-पिता अपने बच्चे में बार-बार सांस लेने में तकलीफ की शिकायत करते हैं, टैचीपनीया को डिसेप्लिया से अलग करने में असमर्थ होते हैं। बस इस बीच बनाने के लिए बल्कि। यह ध्यान से देखा जाना चाहिए कि क्या शिशु की साँसें और साँस हमेशा लयबद्ध हैं। यदि बार-बार सांस लेना लयबद्ध है, तो हम टैचीपनिया के बारे में बात कर रहे हैं। यदि यह धीमा हो जाता है और फिर तेज हो जाता है, तो बच्चा असमान रूप से सांस लेता है, तो हमें सांस की तकलीफ की उपस्थिति के बारे में बात करनी चाहिए।
बच्चों में सांस लेने में वृद्धि के कारण अक्सर न्यूरोलॉजिकल या मनोवैज्ञानिक होते हैं।
मजबूत तनाव, जिसे उम्र और अपर्याप्त शब्दावली और शब्दों में व्यक्त करने के लिए आलंकारिक सोच के कारण क्रंब नहीं हो सकता, फिर भी बाहर निकलने की जरूरत है। ज्यादातर मामलों में, बच्चे अधिक बार सांस लेने लगते हैं। माना जाता है शारीरिक तचीपन, उल्लंघन का कोई खतरा नहीं है।टैचीपनिया के न्यूरोलॉजिकल प्रकृति को सबसे पहले माना जाना चाहिए, यह याद करते हुए कि कौन सी घटनाएं सांस लेने और छोड़ने की प्रकृति में बदलाव से पहले हुई थीं, जहां बच्चा था, जो उससे मिला था, वह एक मजबूत भय, नाराजगी, हिस्टीरिया नहीं था।
तेजी से सांस लेने का दूसरा सबसे आम कारण है सांस की बीमारियों मेंसबसे पहले में ब्रोन्कियल अस्थमा। लगातार सांस लेने की ऐसी अवधि कभी-कभी सांस की तकलीफ, सांस की विफलता के एपिसोड, अस्थमा के लक्षण के लिए परेशान करती है। अक्सर भिन्नात्मक साँस लेना पुरानी सांस की बीमारियों के साथ होते हैं, उदाहरण के लिए, पुरानी ब्रोंकाइटिस। हालाँकि, वृद्धि प्रेषण के दौरान नहीं होती है, बल्कि अतिरंजना के दौरान होती है। और इस लक्षण के साथ, बच्चे में अन्य लक्षण हैं - खांसी, बुखार (हमेशा नहीं!), भूख और सामान्य गतिविधि की हानि, कमजोरी, थकान।
बार-बार सांस लेने और छोड़ने का सबसे गंभीर कारण झूठ है हृदय प्रणाली के रोगों में। ऐसा होता है कि माता-पिता द्वारा बच्चे को हृदय में वृद्धि के बाद ही विकृति का पता लगाना संभव होता है, जिससे बच्चे को बढ़ी हुई श्वसन दर के बारे में पता चलता है। यही कारण है कि सांस की आवृत्ति के उल्लंघन के मामले में, एक चिकित्सा संस्थान में बच्चे का निरीक्षण करना महत्वपूर्ण है, न कि स्वयं-चिकित्सा के लिए।
स्वर बैठना
घरघराहट के साथ सांस लेना हमेशा इंगित करता है कि वायु की एक धारा के पारित होने के लिए वायुमार्ग में रुकावट है। हवा के रास्ते में, एक विदेशी शरीर हो सकता है कि बच्चा अनजाने में साँस लेता है, और ब्रोन्कियल श्लेष्म सूख जाता है, अगर बच्चे को गलत तरीके से खांसी हुई थी, और श्वसन पथ के किसी भी हिस्से को संकीर्ण कर दिया गया था, तथाकथित संक्रामक।
घरघराहट इतनी विविध है कि आपको अपने बच्चों के प्रदर्शन में माता-पिता की बातों को सुनने की सही विशेषता देने की कोशिश करने की आवश्यकता है।
घरघराहट का वर्णन अवधि, टॉन्सिलिटी द्वारा किया जाता है, संयोग से साँस लेना या साँस छोड़ना, टन की संख्या से। कार्य आसान नहीं है, लेकिन यदि आप सफलतापूर्वक इसके साथ सामना करते हैं, तो आप समझ सकते हैं कि वास्तव में बच्चा क्या बीमार है।
तथ्य यह है कि विभिन्न रोगों के लिए घरघराहट काफी अनोखी है, अजीब है। और वे वास्तव में बहुत कुछ बता सकते हैं। तो, घरघराहट (शुष्क तराजू) वायुमार्ग की संकीर्णता, और गीली लकीरें (श्वास प्रक्रिया की शोरगुल संगत) का संकेत दे सकती हैं - वायुमार्ग में द्रव की उपस्थिति।
यदि ब्रोन्कस व्यास में बाधा उत्पन्न हुई है, तो खड़खड़ाहट का स्वर कम, बास और बहरा है। यदि ब्रोंची पतली है, तो स्वर ऊंचा होगा, जिसमें श्वासनली या श्वास पर एक सीटी होगी। जब फेफड़ों में सूजन और अन्य पैथोलॉजिकल स्थिति के कारण ऊतकों में परिवर्तन होता है, तो घरघराहट शोरगुल, जोर से होती है। यदि कोई गंभीर सूजन नहीं है, तो बच्चा अधिक शांत, अधिक मफलर से घरघराहट करता है, कभी-कभी मुश्किल से अलग होता है। यदि बच्चा घरघराहट करता है, जैसे कि टटोलना, तो यह हमेशा वायुमार्ग में अतिरिक्त नमी की उपस्थिति को इंगित करता है। अनुभवी डॉक्टर एक फोएंडोस्कोप और पर्क्यूशन के साथ कान द्वारा घरघराहट की प्रकृति का निदान कर सकते हैं।
ऐसा होता है कि घरघराहट रोगविज्ञान नहीं है। कभी-कभी उन्हें एक वर्ष तक के शिशु में, गतिविधि की अवस्था में और आराम की अवस्था में देखा जा सकता है। बच्चा बुदबुदाते हुए "संगत" के साथ सांस लेता है और रात में भी विशेष रूप से "ग्रंट" करता है। यह वायुमार्ग की जन्मजात व्यक्तिगत संकीर्णता के कारण है। इस तरह के घरघराहट को माता-पिता को परेशान नहीं करना चाहिए अगर कोई दर्दनाक लक्षण नहीं हैं। जैसे-जैसे बच्चा बढ़ता है, वायुमार्ग बढ़ेगा और विस्तार करेगा, और समस्या अपने आप गायब हो जाएगी।
अन्य सभी स्थितियों में, घरघराहट हमेशा एक खतरनाक संकेत होता है, जिसके लिए डॉक्टर द्वारा एक परीक्षा की आवश्यकता होती है।
झुनझुने गीले होते हैं, गंभीरता की बदलती डिग्री में झटके लग सकते हैं:
- ब्रोन्कियल अस्थमा;
- हृदय संबंधी समस्याएं, हृदय दोष;
- एडिमा और ट्यूमर सहित फेफड़े के रोग;
- तीव्र गुर्दे की विफलता;
- जीर्ण श्वसन रोग - ब्रोंकाइटिस, प्रतिरोधी ब्रोंकाइटिस;
- सार्स और फ्लू;
- तपेदिक।
ब्रोंकियोलाइटिस, निमोनिया, लेरिन्जाइटिस, ग्रसनीशोथ में सूखी सीटी या भौंकने की लाली अधिक आम है, और ब्रोंची में विदेशी शरीर की उपस्थिति का संकेत भी हो सकता है। सही निदान के निर्माण में घरघराहट - गुदाभ्रम को सुनने की विधि में मदद मिलती है। प्रत्येक बाल रोग विशेषज्ञ इस पद्धति का मालिक है, और इसलिए घरघराहट के साथ एक बच्चे को समय में संभावित रोगविज्ञान का निर्धारण करने और उपचार शुरू करने के लिए बाल रोग विशेषज्ञ को दिखाना चाहिए।
इलाज
निदान के बाद, चिकित्सक उचित उपचार निर्धारित करता है।
सांस लेने की कठिन चिकित्सा
यदि कोई तापमान नहीं है और साँस लेने की कठोरता को छोड़कर कोई अन्य शिकायत नहीं है, तो बच्चे का इलाज करने की कोई आवश्यकता नहीं है। पर्याप्त रूप से उसे एक सामान्य मोटर मोड सुनिश्चित करने के लिए, यह बहुत महत्वपूर्ण है कि अतिरिक्त ब्रोन्कियल बलगम जितनी जल्दी हो सके। सड़क पर चलना, सक्रिय और सक्रिय गेम में ताजी हवा में खेलना उपयोगी है। श्वास आमतौर पर कुछ दिनों के भीतर सामान्य हो जाता है।
यदि खाँसी या बुखार के साथ कठोर साँस लेना है, तो यह अनिवार्य है कि बच्चे को श्वसन रोगों से बचने के लिए बाल रोग विशेषज्ञ को दिखाया जाए।
यदि रोग पाया जाता है, तो उपचार ब्रोन्कियल स्राव को उत्तेजित करने के उद्देश्य से किया जाएगा। इसके लिए, बच्चे को म्यूकोलाईटिक ड्रग्स, प्रचुर मात्रा में पीने, कंपन मालिश निर्धारित किया जाता है।
कैसे कंपन मालिश हो जाता है, निम्नलिखित वीडियो में देखें।
एक खाँसी के साथ कठिन साँस लेना, लेकिन श्वसन लक्षणों और बुखार के बिना एक एलर्जी विशेषज्ञ के साथ अनिवार्य परामर्श की आवश्यकता होती है। यह संभव है कि एलर्जी का कारण सरल घरेलू क्रियाओं द्वारा समाप्त किया जा सकता है - गीली सफाई, हवा लगाना, क्लोरीन पर आधारित सभी घरेलू रसायनों को समाप्त करना, और कपड़े और लिनन को धोते समय हाइपोएलर्जेनिक बच्चों के वॉशिंग पाउडर का उपयोग करना। यदि यह काम नहीं करता है, तो डॉक्टर कैल्शियम के साथ एंटीथिस्टेमाइंस लिखेंगे।
भारी श्वास के साथ उपाय
जब एक वायरल संक्रमण सांस ले रहा हो, तो विशेष उपचार की आवश्यकता नहीं होती है, क्योंकि अंतर्निहित बीमारी का इलाज किया जाना चाहिए। कुछ मामलों में, एंटीहिस्टामाइन को इन्फ्लूएंजा और एआरवीआई के लिए मानक नुस्खे में जोड़ा जाता है, क्योंकि वे आंतरिक एडिमा को राहत देने और बच्चे के लिए साँस लेने में आसान बनाने में मदद करते हैं। डिप्थीरिया क्रिप्ट के मामले में, एक बच्चे को बिना असफलता के अस्पताल में भर्ती कराया जाता है, क्योंकि उसे एंटी-डिप्थीरिया नाल के शीघ्र परिचय की आवश्यकता होती है। यह केवल अस्पताल में किया जा सकता है, जहां, यदि आवश्यक हो, तो बच्चे को सर्जिकल सहायता, एक वेंटिलेटर का कनेक्शन, एंटीटॉक्सिक समाधान की शुरूआत प्रदान की जाएगी।
गलत समूह, यदि यह जटिल नहीं है, और बच्चा शिशु नहीं है, तो उसे घर पर ही रहने दिया जा सकता है।
इसके लिए, यह आमतौर पर निर्धारित है दवाओं के साथ साँस लेना के पाठ्यक्रम। मध्यम और गंभीर समूह में ग्लूकोकार्टिकोस्टेरॉइड हार्मोन के साथ अस्पताल में उपचार की आवश्यकता होती है ("प्रेडनिसोलोन"या" डेक्सामेथासोन ")। चिकित्सकीय देखरेख में अस्थमा और ब्रोंकियोलाइटिस का उपचार भी किया जाता है। गंभीर - अस्पताल में, प्रकाश में - घर पर, डॉक्टर की सभी सिफारिशों और नुस्खों के अनुपालन के अधीन।
बढ़ी हुई लय - क्या करें?
क्षणिक क्षिप्रहृदयता के मामले में उपचार, जो बच्चे के तनाव, भय या अत्यधिक प्रभावकारिता के कारण होता है, की आवश्यकता नहीं होती है। बच्चे को अपनी भावनाओं के साथ सामना करने के लिए सिखाने के लिए पर्याप्त है, और समय के साथ, जब तंत्रिका तंत्र मजबूत हो जाता है, तो लगातार श्वास के हमले गायब हो जाएंगे।
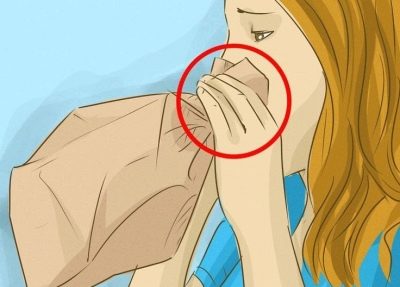
आप पेपर बैग के साथ एक और हमले को रोक सकते हैं। यह बच्चे को इसमें साँस लेने के लिए, साँस लेने में और बाहर की पेशकश करने के लिए पर्याप्त है। एक ही समय में बाहर से हवा लेना असंभव है, आपको केवल बैग में क्या साँस लेना है। आमतौर पर इस तरह की कुछ सांसें हमले को पीछे हटाने के लिए पर्याप्त होती हैं। मुख्य बात बच्चे को शांत करना और शांत करना है।
यदि साँस लेना और साँस छोड़ने की बढ़ी हुई लय में पैथोलॉजिकल कारण हैं, तो मुख्य बीमारी का इलाज किया जाना चाहिए। बच्चे की हृदय संबंधी समस्याएं जुड़ी हुई हैं पल्मोनोलॉजिस्ट और कार्डियोलॉजिस्ट। एक बाल रोग विशेषज्ञ अस्थमा के साथ मदद करेगा। ईएनटी डॉक्टर, और कभी-कभी एक एलर्जीवादी।
घरघराहट का इलाज
कोई भी डॉक्टर घरघराहट के उपचार से संबंधित नहीं है, क्योंकि उन्हें इलाज करने की कोई आवश्यकता नहीं है। उपचार बीमारी होना चाहिए, जो उनकी उपस्थिति का कारण था, न कि इस बीमारी का परिणाम। यदि घरघराहट एक सूखी खाँसी के साथ होती है, तो लक्षणों को कम करने के लिए, मुख्य उपचार के साथ, चिकित्सक expectorant दवाओं को लिख सकता है, जो थूक के साथ उत्पादक को सूखी खाँसी के तेजी से संक्रमण की सुविधा देगा।
यदि घरघराहट के कारण स्टेनोसिस, श्वसन पथ का संकुचन, बच्चे को ऐसी दवाएं निर्धारित की जा सकती हैं जो सूजन से राहत देती हैं - एंटीहिस्टामाइन, मूत्रवर्धक। एडिमा में कमी के साथ, घरघराहट आमतौर पर शांत हो जाती है या पूरी तरह से गायब हो जाती है।
अचानक सांस लेने में तकलीफ और सांस लेने में तकलीफ के साथ चक्कर आना इस बात का संकेत है कि बच्चे को आपातकालीन चिकित्सा देखभाल की जरूरत है।
उच्च तापमान की पृष्ठभूमि के खिलाफ घरघराहट के चरित्र और टनक का कोई संयोजन भी जल्द से जल्द एक बच्चे को अस्पताल में भर्ती करने और पेशेवरों को उसके उपचार को सौंपने का एक कारण है।
माता-पिता क्या नहीं कर सकते हैं?
याद रखें:
- आप सांस लेने के लोक उपचार की बदली हुई प्रकृति के साथ एक बच्चे को ठीक करने की कोशिश नहीं कर सकते अपने दम पर। यह इस कारण से खतरनाक है कि वैकल्पिक चिकित्सा में उपयोग की जाने वाली प्राकृतिक मूल की जड़ी-बूटियां और पदार्थ एक बच्चे में एक मजबूत एलर्जी का कारण बन सकते हैं। और श्वसन में एलर्जी परिवर्तन के साथ, क्रुप के साथ, श्वसन पथ के किसी भी भाग के स्टेनोसिस के साथ, यह घातक हो सकता है।
- भले ही घर पर इनहेलर और नेबुलाइज़र हो, आपको डॉक्टर के पर्चे के बिना, अपने आप को साँस लेना नहीं करना चाहिए स्टीम इनहेलेशन हमेशा बच्चे को लाभ नहीं देते हैं, कभी-कभी वे नुकसान पहुंचाते हैं। नेबुलाइज़र का उपयोग आम तौर पर केवल एक विशेषज्ञ की सिफारिश पर किया जाना चाहिए, क्योंकि यह उपकरण दवाओं का एक अच्छा निलंबन बनाने के लिए डिज़ाइन किया गया है, और कैमोमाइल या आवश्यक तेल के काढ़े को स्प्रे करने के लिए नहीं। बच्चे ब्रोंकाइटिस या ग्रसनीशोथ की तुलना में अनुचित और असामान्य साँस से अधिक पीड़ित हैं।
- आप लक्षणों को अनदेखा नहीं कर सकते बिगड़ा हुआ श्वास और श्वसन विफलता, भले ही बीमारी के कोई अन्य स्पष्ट लक्षण न हों। कई मामलों में, गंभीर विकृति वाले बच्चे को भी मदद मिल सकती है यदि डॉक्टर को समय पर बुलाया जाए।
आंकड़ों के अनुसार, श्वसन विफलता के विकास के परिणामस्वरूप शिशु मृत्यु दर मुख्य रूप से एक चिकित्सा संस्थान के लिए देर से अपील के बाद होती है।
- प्राकृतिक और हानिरहित कारणों की तुलना में प्रकृति में मुश्किल या कर्कश श्वास की उपस्थिति के बहुत अधिक रोग संबंधी कारण हैं, और इसलिए आपको यह उम्मीद नहीं करनी चाहिए कि सब कुछ खुद से "हल" होगा। एक डॉक्टर या एम्बुलेंस की प्रतीक्षा में एक मिनट के बिना एक बच्चे को ध्यान के बिना नहीं छोड़ा जा सकता है। सांस जितनी सख्त और सख्त हो, नियंत्रण उतना ही सतर्क होना चाहिए।
- अपने डॉक्टर की सहमति के बिना किसी भी दवा का उपयोग न करें। यह विशेष रूप से व्यापक रूप से विज्ञापित स्प्रे और एरोसोल का सच है, जो टीवी विज्ञापनों के अनुसार, "तुरंत साँस लेने में सुविधा प्रदान करता है।" ऐसी दवाएं उन बच्चों में तुरंत लेरिन्जियल ऐंठन पैदा कर सकती हैं जो अभी तक 3 साल के नहीं हुए हैं।
- एक और आम अभिभावक की गलती, जो बच्चों के लिए महंगा है, खांसी आने पर देना है। "कुछ खांसी हो रही है।" नतीजतन, जब कोई बच्चा खांसी करता है, तो बच्चे को एंटीट्यूसिव दिया जाता है, जो मस्तिष्क में खांसी केंद्र के काम को दबा देता है, और इससे थूक, निमोनिया और श्वसन विफलता का विकास रुक जाता है।
कुल त्रुटि को रोकने के लिए, जब तक डॉक्टर नहीं आते तब तक साँस लेने की समस्याओं के लिए कोई दवा न देना बेहतर है।
सामान्य सिफारिशें
यदि आपको एक बच्चे में आपके श्वसन समारोह के साथ समस्याएं हैं, तो आपको एक निश्चित पालन करना चाहिए एल्गोरिदम क्रिया:
- शांत हो जाओ और बच्चे को शांत करो;
- उल्लंघन की प्रकृति को ध्यान से सुनें, श्वास की आवृत्ति को मापें, त्वचा के रंग पर ध्यान दें - सियानोसिस, पैलर ऑक्सीजन की भुखमरी की शुरुआत, त्वचा की लालिमा और चकत्ते की उपस्थिति का संकेत देता है - संक्रमण का विकास;
- खांसी की उपस्थिति और प्रकृति पर ध्यान दें;
- बच्चे की पल्स दर और रक्तचाप को मापें;
- बच्चे के तापमान को मापें;
- श्वसन विफलता के तथ्य और उनकी टिप्पणियों के बारे में फोन पर बताकर डॉक्टर या एम्बुलेंस को कॉल करें;
- बच्चे को एक क्षैतिज स्थिति में रखो, इसके साथ करो, यदि संभव हो तो, साँस लेने के व्यायाम (एक चिकनी साँस - एक चिकनी साँस छोड़ना);
- घर में सभी खिड़कियां और एयर वेंट खोलें, यदि अवसर अनुमति देता है, तो बच्चे को सड़क पर या बालकनी पर ले जाने के लिए ताकि वह ताजी हवा तक असीमित पहुंच बना सके;
- यदि स्थिति बिगड़ती है, तो बच्चे को कृत्रिम श्वसन, एक अप्रत्यक्ष दिल की मालिश दें;
- अस्पताल में भर्ती होने से इनकार नहीं करना चाहिए, अगर आने वाले चिकित्सक इस पर जोर देते हैं, भले ही एम्बुलेंस डॉक्टर हमले को रोकने में कामयाब रहे। राहत अस्थायी हो सकती है (जैसा कि क्रुप या दिल की विफलता के साथ), और उच्च स्तर की संभावना के साथ, हमले आने वाले घंटों में फिर से हो जाएगा, केवल यह मजबूत और लंबा होगा, और डॉक्टरों को छोटे रोगी को प्राप्त करने का समय नहीं हो सकता है।
साँस लेने में कठिनाई के लिए प्राथमिक चिकित्सा क्या होनी चाहिए? डॉ। कोमारोव्स्की इस सवाल का जवाब हमारे अगले वीडियो में देंगे।