बच्चों में न्यूनतम मस्तिष्क की शिथिलता (एमएमडी)
एक बच्चे में एमएमडी का निदान माता-पिता को भ्रमित करता है। डिकोडिंग बल्कि भयावह लगता है - "न्यूनतम मस्तिष्क शिथिलता", यहां सबसे खुशी का शब्द "न्यूनतम" है। अगर बच्चे को मस्तिष्क की एक छोटी सी शिथिलता मिल गई है तो क्या करना है, यह खतरनाक कैसे है और बच्चे को कैसे ठीक किया जाए, हम इस लेख में बताएंगे।
यह क्या है?
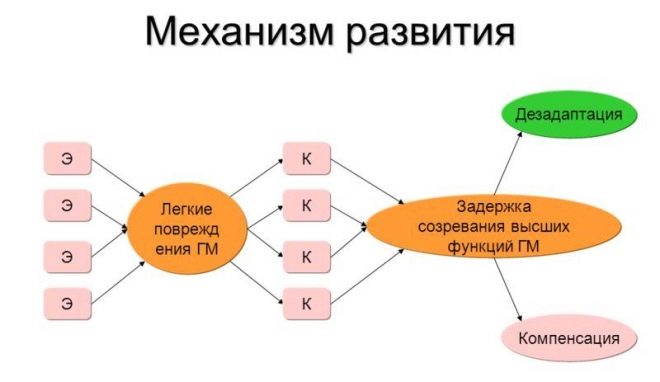
न्यूरोलॉजी में, एमएमडी के पीछे क्या छिपा है, इसके कई डुप्लिकेट नाम हैं - हल्के एन्सेफैलोपैथी, हाइपरएक्टिविटी सिंड्रोम और ध्यान की कमी, मामूली मस्तिष्क शिथिलता आदि जो भी नाम है, इसका सार लगभग समान है - व्यवहार और केंद्रीय तंत्रिका तंत्र की गतिविधि में कुछ "विफलताओं" के कारण बच्चे की मनोवैज्ञानिक-भावनात्मक प्रतिक्रियाएं परेशान हैं।
मिनिमल सेरेब्रल डिसफंक्शन पहली बार 1966 में मेडिकल संदर्भ पुस्तकों में आया था, पहले यह महत्व नहीं रखता था। आज, एमएमडी कम उम्र की सबसे आम विसंगतियों में से एक है, इसके संकेत 2-3 साल की शुरुआत में दिखाई दे सकते हैं, लेकिन अधिक बार 4 साल तक। आंकड़ों के अनुसार, प्राथमिक स्कूली बच्चों के 10% तक मस्तिष्क की शिथिलता से पीड़ित हैं। पूर्वस्कूली उम्र में, यह लगभग 25% बच्चों में पाया जा सकता है, और विशेष रूप से "प्रतिभाशाली और संक्षारक" न्यूरोलॉजिस्ट भी 100% सक्रिय, सक्रिय और अनियंत्रित बच्चों में बीमारी का पता लगा सकता है।
न्यूनतम सीएनएस शिथिलता वाले बच्चे के साथ क्या होता है, यह समझना इतना आसान नहीं है। यदि सरलीकृत किया जाता है, तो निश्चित केंद्रीय न्यूरॉन्स नकारात्मक आंतरिक या बाहरी कारकों के कारण सेलुलर चयापचय के साथ समस्याओं का सामना करते हैं या अनुभव करते हैं।
नतीजतन, बच्चे का मस्तिष्क कुछ असामान्यताओं के साथ काम करता है जो उसके जीवन और स्वास्थ्य के लिए महत्वपूर्ण नहीं हैं, लेकिन उसके व्यवहार, प्रतिक्रियाओं, सामाजिक अनुकूलन और सीखने की क्षमता को प्रभावित करते हैं। ज्यादातर अक्सर, बच्चों में एमएमडी को मनो-भावनात्मक क्षेत्र, स्मृति, ध्यान, और बढ़ी हुई मोटर गतिविधि में उल्लंघन के रूप में प्रकट किया जाता है।
लड़कों में MMD महिला बच्चों की तुलना में चार गुना अधिक आम है।
कारणों
मस्तिष्क की कम से कम शिथिलता के मुख्य कारण बच्चे के केंद्रीय तंत्रिका तंत्र के प्रांतस्था और असामान्य विकास की हार हैं। यदि एमएमडी के पहले लक्षण बच्चे के 3-4 साल की उम्र और बड़े होने के बाद विकसित हुए हैं, तो इसका कारण बच्चे की परवरिश और विकास में वयस्कों की अपर्याप्त भागीदारी हो सकती है।
भ्रूण के कारण सबसे आम हैं। इसका अर्थ है कि बच्चे का मस्तिष्क गर्भ में था, जबकि बच्चे के मस्तिष्क पर प्रतिकूल प्रभाव पड़ रहा था। सबसे अधिक बार, गर्भावस्था के दौरान मां की संक्रामक बीमारियां एक बच्चे में केंद्रीय तंत्रिका तंत्र के कम से कम शिथिलता को जन्म देती हैं, और उसकी दवाओं का उपयोग जो भविष्य की माताओं के लिए अनुमति नहीं है। 36 वर्ष से अधिक उम्र की गर्भवती महिला की उम्र, साथ ही साथ उसमें पुरानी बीमारियों की उपस्थिति, बच्चे के तंत्रिका तंत्र पर नकारात्मक प्रभाव के जोखिम को बढ़ाती है।
अनुचित आहार, अत्यधिक वजन बढ़ना, एडिमा (गर्भपात), साथ ही गर्भपात का खतरा भी करापुज न्यूरॉन्स को प्रभावित कर सकता है, खासकर जब से गर्भावस्था के दौरान तंत्रिका संबंध अभी भी बन रहे हैं। इस दृष्टिकोण से, गर्भधारण की अवधि के दौरान धूम्रपान और शराब का सेवन दोनों खतरनाक हैं।
तीव्र हाइपोक्सिया के कारण बच्चे के जन्म के दौरान तंत्रिका तंत्र में गड़बड़ी भी हो सकती है, जो एक बच्चा तेजी से या लंबे समय तक श्रम में अनुभव कर सकता है, लंबे समय तक निर्जल अवधि के लिए यदि भ्रूण मूत्राशय खोला (या यंत्रवत् खोला गया), और फिर श्रम बलों की कमजोरी विकसित ।यह माना जाता है कि सिजेरियन सेक्शन बच्चे के लिए तनावपूर्ण है, क्योंकि वह जन्म नहर से नहीं गुजरता है, और इसलिए इस प्रकार के ऑपरेशन को एमएमडी ट्रिगर भी कहा जाता है। अक्सर, बच्चे के जन्म के दौरान बड़े वजन वाले बच्चों में न्यूनतम मस्तिष्क की शिथिलता विकसित होती है - 4 किलोग्राम या अधिक से।
जन्म के बाद, बच्चे को विषाक्त पदार्थों के संपर्क में लाया जा सकता है, साथ ही एक कपाल की चोट भी मिल सकती है, उदाहरण के लिए, जब वह गिरने के दौरान अपना सिर काटता है। यह केंद्रीय तंत्रिका तंत्र के काम में व्यवधान भी पैदा कर सकता है। काफी बार, बीमारी का कारण फ्लू और तीव्र श्वसन वायरल संक्रमण है जो कम उम्र में स्थानांतरित हो गए थे यदि न्यूरोकम्प्लीकेशंस उत्पन्न हुए हैं - मेनिन्जाइटिस, मेनिंगोएन्सेफलाइटिस।
लक्षण और संकेत
सेरेब्रल डिसफंक्शन के लक्षण किसी भी उम्र में हो सकते हैं। इस मामले में, लक्षण एक विशेष आयु वर्ग के लिए काफी विशिष्ट होंगे।
एक वर्ष से कम उम्र के बच्चों में, तथाकथित मामूली न्यूरोलॉजिकल संकेत आमतौर पर होते हैं - नींद की गड़बड़ी, लगातार तेज हवाएं, फैलाना हाइपरटोनस, क्लोनिक संकुचन, ठोड़ी का कांपना, हाथ, पैर, स्ट्रैबिस्मस और प्रचुर मात्रा में विपत्ति। यदि बच्चा रोता है, तो लक्षण तेज हो जाते हैं और अधिक ध्यान देने योग्य हो जाते हैं। आराम से, उनकी अभिव्यक्ति को सुचारू किया जा सकता है।
पहले से ही आधे साल में, मानसिक विकास में देरी ध्यान देने योग्य हो जाती है - बच्चा परिचित चेहरों पर बहुत कम प्रतिक्रिया करता है, मुस्कुराता नहीं है, हिलता नहीं है, उज्ज्वल खिलौनों में ज्यादा दिलचस्पी नहीं दिखाता है। 8-9 महीनों से, वस्तु-जोड़तोड़ गतिविधि की देरी ध्यान देने योग्य हो जाती है - बच्चा वस्तुओं को लेने में असमर्थ है। वह उन तक पहुंचने या क्रॉल करने के लिए धैर्य का अभाव है। वे जल्दी से उसे परेशान करते हैं।
एक वर्ष से कम उम्र के बच्चों में, MMD पाचन अंगों की बढ़ती चिड़चिड़ापन और संवेदनशीलता के साथ है। इसलिए, पहले पुनरुत्थान के साथ समस्याएं होती हैं, और बाद में दस्त और कब्ज के विकल्प के साथ, जो एक दूसरे को बदल सकते हैं।
साल-दर-साल, कम से कम मस्तिष्क की शिथिलता वाले बच्चों में मोटर गतिविधि में वृद्धि होती है, वे बहुत उत्तेजक होते हैं, उन्हें भूख की समस्या बनी रहती है - या तो बच्चा लगातार भोजन कर रहा है या उसे खिलाना पूरी तरह से असंभव है। अक्सर बच्चे अपने साथियों की तुलना में धीमे होते हैं, वजन बढ़ाते हैं। ज्यादातर तीन साल तक अजीबोगरीब बेचैन और परेशान करने वाली नींद, स्फूर्ति, भाषण का बाधित और धीमा विकास।
तीन साल की उम्र से, एमएमडी वाले बच्चे अधिक अजीब हो जाते हैं, लेकिन साथ ही वे बहुत जल्दी स्वभाव वाले होते हैं और कभी-कभी वयस्कों की आलोचना और मांगों के प्रति नकारात्मक रूप से निपट जाते हैं। इस उम्र में एक बच्चा आमतौर पर काफी लंबे समय तक अकेले कुछ कर सकता है, न्यूनतम मस्तिष्क हानि वाले बच्चे इसके लिए सक्षम नहीं हैं। वे लगातार गतिविधि के प्रकार को बदलते हैं, अधूरे को छोड़ देते हैं। अक्सर, इन लोगों को दर्द से ज़ोर से आवाज़, सामानता और गर्मी का अनुभव होता है। बहुत बार, न्यूरोलॉजिस्ट की टिप्पणियों के अनुसार, यह एमएमडी वाले बच्चे और किशोर हैं जो परिवहन में यात्रा करते समय उल्टी करते हैं।
लेकिन सभी एमएमडी में सबसे उज्ज्वल तब प्रकट होना शुरू होता है जब बच्चा अपने साथियों की कंपनी में प्रवेश करता है, और यह आमतौर पर 3-4 साल की उम्र में होता है। एक उच्च संवेदनशीलता, हिस्टीरिया, एक बच्चा बड़ी मात्रा में आंदोलनों का उत्पादन करता है, उसे शांत करना और कुछ के साथ दूर ले जाना मुश्किल होता है, उदाहरण के लिए, व्यायाम के साथ। स्कूल में, ऐसे निदान वाले बच्चों के पास सबसे कठिन समय होता है - उनके लिए लिखना, पढ़ना सीखना मुश्किल होता है, उनके लिए कक्षा में बैठना और कक्षा में स्थापित अनुशासन का पालन करना बहुत मुश्किल होता है।
आगे और भी। आत्मसम्मान कम हो जाता है, संचार कौशल का उल्लंघन होता है। अक्सर, ऐसे बच्चे टीम से दूर चले जाते हैं या सर्वश्रेष्ठ कंपनियों के अनौपचारिक नेता बन जाते हैं।
निदान
डेढ़ साल की उम्र में, मस्तिष्क का एक अल्ट्रासाउंड किया जाता है, बाकी बच्चों को सीटी, एमआरआई और ईईजी के साथ सौंपा जा सकता है। ये विधियां हमें मस्तिष्क की प्रांतस्था और उप-परत की संरचना का अनुमान लगाने की अनुमति देती हैं। छोटे मस्तिष्क की शिथिलता की अभिव्यक्तियों का कारण हमेशा स्थापित करना संभव नहीं है। तीन साल से कम उम्र के बच्चों के संबंध में एक न्यूरोलॉजिस्ट अपने फैसले को रिफ्लेक्सिस की जांच के परिणामों के आधार पर करता है।
वरिष्ठ पूर्वस्कूली और स्कूल युग में साइकोडायग्नोस्टिक्स किया जाता है, जो परीक्षण किए जाते हैं "टेस्ट वेक्सलर", "टेस्ट गॉर्डन", "लुरिया -90"।
इलाज
संयुक्त सभी मामलों में थेरेपी - इसमें दवा, फिजियोथेरेपी, जिमनास्टिक और मालिश, साथ ही स्कूली बच्चों के साथ बच्चों या मनोवैज्ञानिक कक्षाओं के साथ शैक्षिक और विकासात्मक गतिविधियां शामिल हैं। चिकित्सा के मामले में एक विशेष मिशन परिवार को दिया जाता है, क्योंकि अधिकांश समय बच्चा इसमें बिताता है। बच्चे के साथ शांति से बात करने की सिफारिश की जाती है, सफलताओं पर ध्यान केंद्रित किया जाता है, न कि उसके व्यवहार की कमियों पर।
माता-पिता को "नहीं कर सकते", "क्या आप की हिम्मत नहीं है", "जिनसे वे कहते हैं,", "नहीं" से छुटकारा पाने और बच्चे के साथ अधिक भरोसेमंद और अच्छे संबंध स्थापित करना चाहिए।
MMD वाला बच्चा लंबे समय तक टीवी नहीं देख सकता है और न ही कंप्यूटर पर खेल सकता है। बिस्तर पर जाने और समय पर उठने के लिए उसे दैनिक आहार की आवश्यकता होती है। आउटडोर चलना और सक्रिय आउटडोर खेल का स्वागत है। शांत घर के खेल के बीच, उन लोगों के लिए चयन करना बेहतर होता है जिन्हें बच्चे से एकाग्रता और धैर्य की आवश्यकता होती है - पहेलियाँ, मोज़ाइक और ड्राइंग।
विशिष्ट लक्षणों के आधार पर, शामक या कृत्रिम निद्रावस्था में लाने वाली दवाओं, नॉट्रोपिक दवाओं, ट्रैंक्विलाइज़र और एंटीडिप्रेसेंट्स की सिफारिश की जा सकती है। डॉ। कोमारोव्स्की, जिनकी राय दुनिया भर में लाखों माताओं द्वारा सुनी जाती है, का तर्क है कि MMD के लिए दवाएं मौजूद नहीं हैं, और न्यूरोलॉजिस्ट द्वारा निर्धारित अधिकांश दवाएं पूरी तरह से अनुचित रूप से निर्धारित की जाती हैं, क्योंकि बच्चा बच्चे का इलाज नहीं करता है, लेकिन वयस्कों का प्यार और भागीदारी।
ऐसे अतिसक्रिय बच्चों के लिए अनुशंसित खेलों में, हम उन लोगों की सिफारिश कर सकते हैं जिन्हें दूसरी घटना पर ध्यान देने की आवश्यकता होती है, साथ ही आंदोलनों के समन्वय में सुधार होता है। इन प्रकारों में स्कीइंग, बायथलॉन, तैराकी, साइकिलिंग, टेनिस शामिल हैं।
पूर्वानुमान
भयानक नाम के बावजूद, मस्तिष्क की कम से कम शिथिलता लगभग खराब नहीं है। इसलिए, एमएमडी वाले लगभग 50% बच्चों का उल्लंघन सफलतापूर्वक "बहिष्कार" करता है, उनकी किशोरावस्था से कोई विचलन का पता नहीं चलता है। एमएमडी का इलाज फिर भी आवश्यक है। यदि दवाओं पर ध्यान नहीं दिया जाता है, तो मालिश, खेल, एक बच्चे के साथ पर्याप्त परवरिश और विकासात्मक गतिविधियाँ बहुत अच्छा परिणाम देती हैं। केवल 2% बच्चों में पैथोलॉजी वयस्क होने तक बनी रहती है और सुधार के लिए उत्तरदायी नहीं है। भविष्य में, यह किसी व्यक्ति के लिए संपर्क, काम, पारस्परिक संबंधों के मामलों में बहुत सारी समस्याएं पैदा करता है। MMD वाले व्यक्ति के लिए एक समृद्ध परिवार बनाना, उसमें सामान्य संबंध बनाए रखना मुश्किल होता है।
इंटरनेट पर माताओं की समीक्षा से पता चलता है कि समय पर उपचार के साथ, लक्षण एक वर्ष के भीतर गायब हो जाते हैं। हालांकि, माता-पिता इस बात पर जोर देते हैं कि बहुत बार डॉक्टर यह नहीं जानते कि एमएमडी वाले बच्चे को सिर्फ एक सक्रिय और मोबाइल बच्चे से कैसे अलग किया जाए, और इसलिए उपचार "सेफ्टी नेट" के लिए निर्धारित है।
बच्चों में कम से कम दिमागी शिथिलता के लिए निम्न वीडियो देखें।