समय से पहले के बच्चों में ब्रोंकोपुलमोनरी डिस्प्लेसिया
उन बच्चों में सभी विकृति जो नियत समय से पहले पैदा हुए थे, विशेष रूप से श्वास की समस्याओं के साथ। समय से पहले जन्म लेने वाले शिशुओं के 30-80% में उनका निदान किया जाता है। जब उनका इलाज किया जाता है, तो वे ऑक्सीजन का उपयोग करते हैं, जो एक अन्य विकृति की उपस्थिति को भड़काती है - ब्रोंकोपुलमोनरी डिस्प्लाशिया (बीपीडी)।
कारणों
समय से पहले शिशुओं में श्वसन प्रणाली के साथ समस्याओं की उच्च आवृत्ति इस तथ्य के कारण है कि इन शिशुओं के लिए सर्फेक्टेंट सिस्टम परिपक्व होने का समय नहीं है। टीवे कौन से पदार्थ हैं जो फेफड़ों के एल्वियोली को अंदर से ढंकते हैं और उन्हें समाप्ति के दौरान एक साथ चिपकने से रोकते हैं? वे गर्भ के 20-24 सप्ताह से गर्भ के फेफड़ों में बनना शुरू करते हैं, लेकिन पूरी तरह से केवल 35-36 सप्ताह में एल्वियोली को कवर करते हैं। बच्चे के जन्म के दौरान, सर्फैक्टेंट को विशेष रूप से सक्रिय रूप से संश्लेषित किया जाता है, ताकि नवजात शिशु के फेफड़े तुरंत बाहर निकल जाएं और बच्चा सांस लेना शुरू कर दे।
समय से पहले के बच्चों में, इस तरह के सर्फेक्टेंट पर्याप्त नहीं होते हैं, और कई पैथोलॉजी (श्रम के दौरान एस्फिक्सिया, गर्भवती महिला में मधुमेह, गर्भ के दौरान भ्रूण के क्रोनिक हाइपोक्सिया और अन्य) इसके गठन को रोकते हैं। यदि बच्चा श्वसन संक्रमण विकसित करता है, तो सर्फैक्टेंट नष्ट हो जाता है और निष्क्रिय हो जाता है।
नतीजतन, एल्वियोली क्रैक नहीं होती है और पर्याप्त रूप से ढह जाती है, जिससे फेफड़ों को नुकसान होता है और गैस विनिमय बिगड़ता है। जन्म के तुरंत बाद ऐसी समस्याओं को रोकने के लिए, शिशु को कृत्रिम श्वसन (ALV) दिया जाता है। इस प्रक्रिया की एक जटिलता, जिसमें उच्च एकाग्रता में ऑक्सीजन का उपयोग किया जाता है, ब्रोंकोपुलमोनरी डिस्प्लेसिया है।
समय से पहले बच्चों में फेफड़ों की अपर्याप्त परिपक्वता और ऑक्सीजन के विषाक्त प्रभाव के अलावा, बीपीडी को भड़काने वाले कारक:
- यांत्रिक वेंटीलेशन के दौरान फेफड़े के ऊतक का बरट्रॉमा।
- सर्फैक्टेंट का अनुचित प्रशासन।
- वंशानुगत प्रवृत्ति
- संक्रामक एजेंटों के फेफड़ों में प्रवेश, जिनमें से मुख्य हैं, क्लैमाइडिया, यूरियाप्लाज्मा, साइटोमेगालोवायरस, मायकोप्लाज़्मा और न्यूमोसिस्टिस कहा जाता है। पैथोजन गर्भाशय में बच्चे के शरीर में प्रवेश कर सकता है या श्वासनली इंटुबैषेण के परिणामस्वरूप हो सकता है।
- पल्मोनरी एडिमा, जो बच्चे के शरीर से तरल पदार्थ को हटाने और अंतःशिरा तरल पदार्थों की अत्यधिक मात्रा दोनों समस्याओं के कारण हो सकती है।
- पल्मोनरी उच्च रक्तचाप, जो अक्सर हृदय दोष के कारण होता है।
- यांत्रिक वेंटिलेशन के दौरान गैस्ट्रोओसोफेगल रिफ्लक्स के कारण गैस्ट्रिक सामग्री की आकांक्षा।
- विटामिन ई और ए की कमी।
लक्षण
वेंटिलेटर से बच्चे को डिस्कनेक्ट करने के बाद रोग खुद प्रकट होता है। बच्चे की साँस लेने की दर बढ़ जाती है (प्रति मिनट 60-100 बार), बच्चे का चेहरा नीला हो जाता है, एक खांसी दिखाई देती है, साँस लेने के दौरान पसलियों के बीच अंतराल खींचा जाता है, साँस छोड़ना लंबा हो जाता है, साँस लेने के दौरान सीटी सुनाई देती है।
यदि बीमारी गंभीर है, तो बच्चे को डिवाइस से बिल्कुल भी नहीं हटाया जा सकता है, क्योंकि वह तुरंत दम तोड़ देता है।
निदान
समय से पहले शिशु में ब्रोंकोपुल्मोनरी डिस्प्लेसिया का पता लगाने के लिए, इसे ध्यान में रखना आवश्यक है:
- एनामेनेसिस डेटा - गर्भावस्था के किस अवधि में बच्चे का जन्म हुआ था और किस वजन के साथ, वेंटिलेशन था, इसकी अवधि क्या थी, क्या ऑक्सीजन निर्भरता थी।
- नैदानिक अभिव्यक्तियाँ।
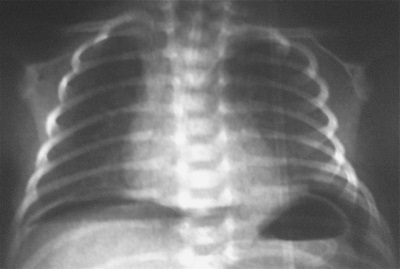
- एक्स-रे परीक्षा और रक्त में गैसों के विश्लेषण के परिणाम, साथ ही छाती की गणना टोमोग्राफी।
BPD फॉर्म
ऑक्सीजन में बच्चे की गंभीरता और जरूरतों के आधार पर, वे जारी करते हैं:
- हल्के ब्रोंकोपल्मोनरी डिस्प्लेसिया - श्वसन दर 60 तक, आराम से सांस लेना तीव्र, हल्का अपच और श्वसन संक्रमण के दौरान ब्रोन्कोस्पास्म के लक्षण नहीं होते हैं।
- मध्यम बीपीडी - श्वसन दर 60-80, रोने और दूध पिलाने के साथ बढ़ जाती है, सांस की हल्की कमी, सूखी रेज़ को साँस छोड़ने पर निर्धारित किया जाता है, यदि कोई संक्रमण जुड़ा हुआ है, तो बाधा बढ़ जाती है।
- गंभीर रूप - श्वसन दर 80 से अधिक है यहां तक कि आराम पर भी, ब्रोन्कियल रुकावट के लक्षण स्पष्ट होते हैं, बच्चा शारीरिक विकास में पिछड़ रहा है, फेफड़े और हृदय की कई जटिलताएं हैं।
रोग के समय में अतिशयोक्ति की अवधि होती है, जो कि विमोचन की अवधि द्वारा प्रतिस्थापित की जाती है।
बीपीडी के चरण
- बीमारी का पहला चरण बच्चे के जीवन के दूसरे या तीसरे दिन से शुरू होता है। यह सांस की तकलीफ, क्षिप्रहृदयता, नीली त्वचा, सूखी खांसी, तेजी से सांस लेने से प्रकट होता है।
- जीवन के चौथे से दसवें दिन तक, बीमारी का दूसरा चरण विकसित होता है, जिसके दौरान एल्वियोली का उपकला ढह जाती है, फेफड़े के ऊतकों में एडिमा दिखाई देती है।
- बीमारी का तीसरा चरण 10 दिनों के जीवन से शुरू होता है और औसतन 20 दिनों तक रहता है। जब यह होता है, तो ब्रोन्कियोल्स को नुकसान होता है
- जीवन के 21 दिनों से, चौथा चरण विकसित होता है, जिसके दौरान फेफड़ों में ढह गए फेफड़े के ऊतक के क्षेत्र होते हैं, और वातस्फीति विकसित होती है। नतीजतन, बच्चा एक पुरानी प्रतिरोधी बीमारी विकसित करता है।
इलाज
BPD के उपचार में प्रयोग किया जाता है:
- ऑक्सीजन थेरेपी। यद्यपि रोग यांत्रिक वेंटिलेशन द्वारा उकसाया जाता है, लेकिन डिस्प्लाशिया वाले बच्चे को अक्सर दीर्घकालिक ऑक्सीजन की आपूर्ति की आवश्यकता होती है। इस उपचार के साथ, तंत्र में ऑक्सीजन एकाग्रता और दबाव जितना संभव हो उतना कम हो जाता है। इसके अलावा, बच्चे के रक्त में ऑक्सीजन की मात्रा को नियंत्रित करना सुनिश्चित करें।
- आहार चिकित्सा। बच्चे को प्रति दिन अपने वजन के प्रत्येक किलोग्राम के लिए 120-140 किलो कैलोरी के स्तर पर भोजन प्राप्त करना चाहिए। यदि बच्चे की स्थिति गंभीर है, तो पोषक तत्व समाधान (वसा इमल्शन और अमीनो एसिड) को अंतःशिरा या एक जांच के माध्यम से प्रशासित किया जाता है। फुफ्फुसीय एडिमा के जोखिम को खत्म करने के लिए तरल को मॉडरेशन (प्रति दिन शरीर के वजन के 120 मिलीलीटर तक) में दिया जाता है।
- मोड। बच्चे को शांति और इष्टतम वायु तापमान प्रदान किया जाता है।
- दवाएं। बीपीडी वाले शिशुओं को मूत्रवर्धक (वे फुफ्फुसीय एडिमा को रोकते हैं), एंटीबायोटिक्स (संक्रमण को रोकना या समाप्त करना), ग्लूकोकार्टोइकोड्स (सूजन को दूर करना), ब्रोन्कोडायलेटर्स (ब्रोन्कियल पेटिशन में सुधार), हृदय उपचार, विटामिन ई और ए देते हैं।
संभावित परिणाम और जटिलताएं
मध्यम और हल्की बीमारी के साथ, धीरे-धीरे शिशुओं की स्थिति (6-12 महीनों के भीतर) में सुधार होता है, हालांकि बीपीडी बहुत बार-बार होने वाले एपिसोड से होता है। 20% मामलों में गंभीर डिसप्लेसिया से शिशु की मृत्यु हो जाती है। जीवित शिशुओं में, रोग कई महीनों तक रहता है और इसके परिणामस्वरूप नैदानिक सुधार हो सकता है।
समय से पहले जन्म लेने वाले बच्चों के एक हिस्से में, निदान जीवन के लिए रहता है और विकलांगता का कारण बनता है।
BPD की बार-बार जटिलताएं हैं:
- एटेलेक्टेसिस का गठन, जो फेफड़े के ऊतक के खंडित होते हैं।
- फुफ्फुसीय हृदय की उपस्थिति। तो सही वेंट्रिकल में परिवर्तन के कारण फेफड़े के जहाजों में परिवर्तन कहा जाता है।
- दिल की विफलता का विकास एक बढ़े हुए दिल के साथ जुड़ा हुआ है।
- पुरानी श्वसन विफलता का गठन, जिसमें बच्चे को घर पर निर्वहन के बाद ऑक्सीजन प्रदान करने की आवश्यकता होती है।
- ब्रोंची और निमोनिया के संक्रमण का विकास। वे विशेष रूप से 5-6 वर्ष से छोटे बच्चों के लिए खतरनाक होते हैं, क्योंकि अक्सर मृत्यु हो जाती है।
- ब्रोन्कियल अस्थमा की उपस्थिति।
- लगातार और लंबे समय तक होने के कारण अचानक शिशु मृत्यु सिंड्रोम का खतरा बढ़ जाता है एपनिया.
- रक्तचाप में वृद्धि।आमतौर पर जीवन के पहले वर्ष के एक बच्चे में निदान किया जाता है और अक्सर एंटीहाइपरटेंसिव ड्रग्स के साथ सफलतापूर्वक इलाज किया जाता है।
- विलंबित विकास। शिशुओं में, वजन बढ़ने की कम दर, विकास मंदता, और हाइपोक्सिया की अवधि के दौरान मस्तिष्क क्षति के कारण न्यूरोपैसिक विकास में एक अंतराल का उल्लेख किया जाता है।
- एनीमिया की घटना।
निवारण
बीपीडी के लिए सबसे महत्वपूर्ण निवारक उपाय बच्चे के समय से पहले जन्म की रोकथाम और समय से पहले उचित देखभाल है। एक बच्चे की उम्मीद करने वाली महिला को चाहिए:
- पुरानी बीमारियों का समय पर इलाज करें।
- अच्छा खाओ।
- धूम्रपान और शराब को बाहर करने के लिए।
- भारी शारीरिक परिश्रम से बचें।
- मानसिक-भावनात्मक शांति प्रदान करते हैं।

यदि समय से पहले जन्म का खतरा है, तो भ्रूण के फेफड़ों में एल्वियोली के सर्फैक्टेंट और अधिक तेजी से परिपक्वता के संश्लेषण में तेजी लाने के लिए गर्भवती मां को ग्लूकोकार्टोइकोड्स निर्धारित किया जाता है।
नियत समय से पहले पैदा हुए बच्चों को चाहिए:
- सक्षम रूप से पुनर्जीवन का संचालन करें।
- सर्फेक्टेंट का परिचय दें।
- तर्कसंगत रूप से यांत्रिक वेंटिलेशन का संचालन करें।
- अच्छा पोषण प्रदान करें।
- यदि कोई संक्रमण होता है, तो एक तर्कसंगत एंटीबायोटिक चिकित्सा लिखिए।
- शिरा के माध्यम से तरल पदार्थ की शुरूआत को सीमित करें।