अपरिपक्वता की रेटिनोपैथी
यदि बच्चे का जन्म अपेक्षित अवधि से बहुत पहले हुआ है, तो यह विभिन्न स्वास्थ्य समस्याओं के जोखिम को बढ़ाता है। गहरे समय से पहले के शिशुओं में काफी गंभीर और सामान्य विकृति है रेटिनोपैथी।
यह क्या है?
तो बच्चों में रेटिना के साथ समस्या को उम्मीद से बहुत पहले पैदा हुआ। इसका कोड 10 mkb है - ज 35.1। रेटिनोपैथी का मुख्य खतरा है दृश्य समारोह के अपरिवर्तनीय नुकसान का जोखिम।
कारणों
रोग कई कारकों के कारण होता है, जिनमें से मुख्य एक है अंतर्गर्भाशयी विकास के 34 सप्ताह से पहले पैदा होने वाले शिशु की अपरिपक्वता। हालाँकि, बच्चे का जन्म समय पर हो सकता है, लेकिन फिर भी वह अपरिपक्व रहता है। रेटिनोपैथी को भड़काने वाले अन्य कारक हैं:
- कम वजन का बच्चा।
- एकाधिक प्रजनन क्षमता।
- भ्रूण के सहवर्ती विकृति, उदाहरण के लिए, सेप्सिस, एनीमिया या एसिडोसिस का विकास।
- मां के जननांग अंगों की पुरानी बीमारियां।
- प्राक्गर्भाक्षेपक।
- बच्चे के जन्म के दौरान रक्तस्राव।
- जन्म के बाद वेंटिलेशन और ऑक्सीजन का उपयोग।
रेटिनोपैथी के कारणों के बारे में अधिक जानकारी के लिए, वीडियो देखें:
रोगजनन की विशेषताएं
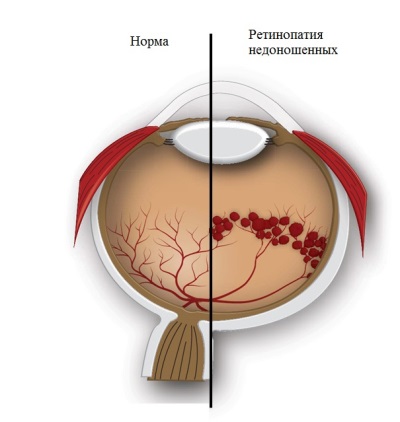
रेटिना के अंदर के बर्तन शिशु के अंतर्गर्भाशयी विकास के 16 वें सप्ताह से विकसित होने लगते हैं। उस समय तक, आंख के इस हिस्से में कोई भी बर्तन नहीं होते हैं। वे उस जगह से बढ़ने लगते हैं जहां ऑप्टिक तंत्रिका परिधि की ओर जाती है। श्रम की शुरुआत तक वेसल्स सक्रिय रूप से बढ़ रहे हैं, इसलिए, पहले क्रम्ब का जन्म हुआ था, इसकी रेटिना में कम जहाजों के बनने का समय होता है। गहरे समय से पहले के बच्चों में, जहाजों के बिना काफी व्यापक क्षेत्रों (उन्हें एवस्कुलर कहा जाता है) का पता लगाया जाता है।
जब एक बच्चा पैदा होता है, तो विभिन्न बाहरी कारक (सबसे पहले, ऑक्सीजन और प्रकाश) इसकी रेटिना को प्रभावित करना शुरू करते हैं, जो रेटिनोपैथी की उपस्थिति भड़काती है। संवहनी गठन की सामान्य प्रक्रिया बाधित होती है। वे विट्रोस शरीर में अंकुरित होने लगते हैं, और संयोजी ऊतक के एक साथ विकास से रेटिना तनाव और इसकी टुकड़ी हो जाती है।
अपरिपक्व शिशुओं में रेटिनोपानिया निम्नानुसार विकसित होता है:
- पहले गुजरता है सक्रिय अवधि (जन्म से 6 महीने तक)। इस अवधि में, नसों का विस्तार होता है, धमनियों में बदलाव होता है, वाहिकाएं दृढ़ हो जाती हैं, विट्रोस अपारदर्शिता, सेल्यूलोज की कर्षण टुकड़ी संभव होती है, कम अक्सर इसका टूटना या फाड़ना।
- अगला आता है विकास का उल्टा चरण। यह अवधि 6 महीने की उम्र से शुरू होती है और औसतन एक साल तक रहती है।
- 1 साल से शुरू होता है cicatricial अवधि। मायोपिया इसके दौरान बन सकता है, लेंस ओपेसिफिकेशन, टुकड़ी या रेटिना फाड़ अक्सर हो सकता है, नेत्रगोलक कम हो सकता है, और इंट्राओकुलर दबाव भी बढ़ सकता है। कभी-कभी आईरिस और लेंस को आगे स्थानांतरित कर दिया जाता है, जो कॉर्नियल क्लाउडिंग और डिस्ट्रोफी का कारण बनता है।
रेटिनोपैथी के चरण
रेटिनोपैथी कई चरणों में होने वाली प्रक्रिया है, जिसे स्कार गठन और पूर्ण प्रतिगमन दोनों द्वारा पूरा किया जा सकता है, जिसमें सभी अभिव्यक्तियां गायब हो जाती हैं।
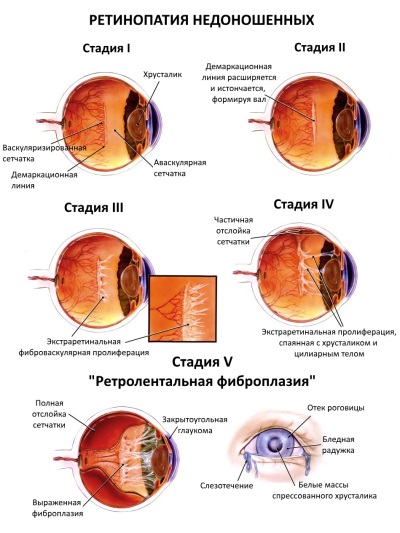
स्टेज I
सामान्य संवहनी ऊतक और एवस्कुलर साइटों के अलगाव के स्थान पर, एक सफेद रेखा दिखाई देती है। इस तरह की विभाजन रेखा की पहचान बच्चे के साप्ताहिक निरीक्षण करने का कारण है।
स्टेज II
संवहनी क्षेत्रों के साथ संवहनी रेटिना के अलगाव की रेखा के स्थान पर, एक शाफ्ट दिखाई देता है। इस स्तर पर 70-80% नवजात शिशुओं में एक सहज सुधार होता है, जबकि फंड्स में मामूली बदलाव होते रहते हैं।
स्टेज III
परिणामस्वरूप शाफ्ट में, रेशेदार ऊतक दिखाई देता है, और इसके ऊपर का विट्रीस शरीर संकुचित होता है, जिसके परिणामस्वरूप रेटिना के जहाजों को विट्रीस शरीर में खींचा जाता है। यह रेटिना तनाव और टुकड़ी के एक उच्च जोखिम का कारण बनता है। इस चरण को दहलीज भी कहा जाता है, क्योंकि इसकी प्रगति के साथ रेटिनोपैथी लगभग अपरिवर्तनीय हो जाती है।
चरण IV
रेटिना आंशिक रूप से केंद्रीय भाग (चरण 4 ए के लिए संक्रमण) और केंद्रीय क्षेत्र में टुकड़ी के साथ शामिल नहीं होता है (चरण 4 बी के लिए संक्रमण)। इस चरण और बाद के परिवर्तनों को टर्मिनल कहा जाता है, क्योंकि बच्चे के लिए रोग का निदान बिगड़ जाता है, और उसकी दृष्टि तेजी से परेशान होती है।
स्टेज वी
रेटिना पूरी तरह से छूट जाता है, जिससे बच्चे की दृष्टि में तेज गिरावट होती है।
अलग से अलग किया हुआ प्लस रोगजिसका कोई स्पष्ट चरण नहीं है। यह रूप पहले विकसित होता है और बहुत तेजी से आगे बढ़ता है, जो रेटिना टुकड़ी और रेटिनोपैथी के टर्मिनल चरणों की तीव्र शुरुआत का कारण बनता है।
निदान
35 सप्ताह से पहले या कम वजन (2 किलो से कम) के साथ पैदा होने वाले सभी बच्चों को एक नेत्र रोग विशेषज्ञ द्वारा ऐसी परीक्षा के लिए विशेष उपकरण का उपयोग करके जांच की जानी चाहिए। यदि रेटिनोपैथी के लक्षणों की पहचान की गई है, तो नवजात की सप्ताह में एक बार जांच की जाती है, और प्लस-रोग की उपस्थिति में, अधिक बार हर तीन दिन में।
परीक्षा तब तक जारी रहती है जब तक कि बीमारी पूरी तरह से वापस नहीं आ जाती या सर्जिकल उपचार की आवश्यकता नहीं होती। जैसे ही बीमारी वापस आती है, हर दो सप्ताह में बच्चे का निरीक्षण किया जाता है।
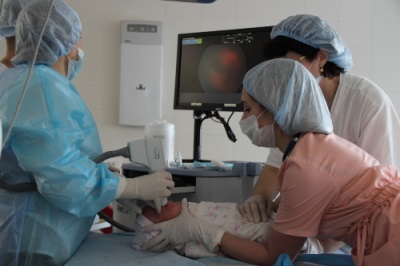
निरीक्षण के दौरान, बच्चे को पुतली का विस्तार करना चाहिए, और प्रक्रिया के लिए विशेष सट्टेबाजों का भी उपयोग करें (वे उंगलियों से आंखों पर दबाव को खत्म कर देंगे)। रेटिनोपैथी के लिए परीक्षा का एक अतिरिक्त तरीका आंख का अल्ट्रासाउंड है।
इलाज
बीमारी का चरण रेटिनोपैथी के उपचार को प्रभावित करता है, लेकिन उपचार के सभी तरीकों को इसमें विभाजित किया जा सकता है:
- रूढ़िवादी। बच्चे को दवाओं से भरा जाता है जो एक नेत्र रोग विशेषज्ञ द्वारा निर्धारित किए जाते हैं। यह उपचार अप्रभावी माना जाता है।
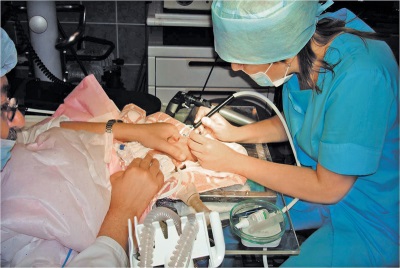
- शल्य। इस उपचार की विधि को रेटिनोपैथी के पाठ्यक्रम को ध्यान में रखते हुए चुना जाता है (आमतौर पर यह बीमारी के स्टेज 3-4 पर किया जाता है)। कई बच्चों को क्रायोसर्जिकल या लेजर उपचार निर्धारित किया जाता है। जब टुकड़ी शुरू होती है, तो विशेष क्लीनिकों में बच्चे के लिए शरीर को हटा दिया जाता है।
रोग का निदान और रोकथाम
सक्रिय रेटिनोपैथी की अवधि औसतन 3-6 महीने है। रोग के विकास का परिणाम सहज उपचार हो सकता है। (अक्सर पहले या दूसरे चरण में मनाया जाता है) और दागजिसमें अवशिष्ट परिवर्तन की गंभीरता बदलती है। उनके आधार पर, सिकाट्रिक परिवर्तन को डिग्री में विभाजित किया गया है:
- पहली डिग्री पर आंख का फंडा लगभग नहीं बदला है, इसलिए दृश्य कार्य बिगड़ा नहीं है।
- दूसरी डिग्री रेटिना के केंद्र में एक बदलाव की विशेषता है, साथ ही साथ परिधीय क्षेत्रों में परिवर्तन, जो भविष्य में माध्यमिक टुकड़ी के जोखिम को बढ़ाता है।
- जब विकसित हो रहा है तीसरी डिग्री, रेटिना में उस क्षेत्र का विरूपण होता है जिसमें ऑप्टिक तंत्रिका इसमें प्रवेश करती है। रेटिना का मध्य भाग बहुत स्थानांतरित हो जाता है।
- चौथी डिग्री प्रकट रेटिना पर स्पष्ट सिलवटों, गंभीर दृश्य हानि का कारण बनता है।
- पांचवीं डिग्री पर कुल रेटिना टुकड़ी पर ध्यान दें।
रेटिनोपानिया की रोकथाम प्रीटरम श्रम को रोकना है। इसके अलावा, इसका लक्ष्य समय से पहले बच्चे की देखभाल करना है।
जब एक बच्चे में चरण 1 रोग का पता लगाया जाता है, तो रोगनिरोधी प्रशासन की आवश्यकता होती है। कोर्टिकोस्टेरोइड हार्मोन, और ऑक्सीजन थेरेपी के साथ, एंटीऑक्सिडेंट अतिरिक्त रूप से निर्धारित होते हैं। परिभाषित करने crumbs स्टेज 2 में, हार्मोनल दवाओं की खुराक बढ़ जाती है, और पूरक ऑक्सीजन और ड्रग्स जो जहाजों को पतला करते हैं, यदि संभव हो तो इसे सीमित करें।
क्रायोकोएग्यूलेशन और लेजर जमावट, जैसे कि रेटिना में एवस्कुलर क्षेत्रों का विनाश, रेटोपैथी को रोकने में काफी प्रभावी हैं। उनके उपयोग से प्रतिकूल परिणाम की घटना 50-80% तक कम हो जाती है। हेरफेर सामान्य संज्ञाहरण के तहत किए जाते हैं, परिणाम का मूल्यांकन 7-14 दिनों के बाद किया जाता है और यदि आवश्यक हो, तो प्रक्रिया को दोहराएं।
रेटिनोपैथी के गंभीर चरणों में, बच्चे की आंखों की रोशनी बहुत कम हो जाती है। यहां तक कि सर्जिकल उपचार केवल प्रकाश धारणा को सुधार सकता है और कमरे को नेविगेट करने और वस्तुओं की निगरानी करने का अवसर प्रदान कर सकता है।
यह भी ध्यान देने योग्य है कि बीमारी के हल्के चरणों वाले बच्चों में दृष्टि के अंग के आगे उल्लंघन संभव हैं, जैसे कि एंबीलिया, ग्लूकोमा, मायोपिया और देर से टुकड़ी। इस कारण से उन्हें 18 वर्ष की आयु तक एक नेत्र रोग विशेषज्ञ द्वारा नियमित रूप से निगरानी की जानी चाहिए।
रेटिनोपैथी कई चरणों में होने वाली प्रक्रिया है, जिसे स्कार गठन और पूर्ण प्रतिगमन दोनों द्वारा पूरा किया जा सकता है, जिसमें सभी अभिव्यक्तियां गायब हो जाती हैं।