बच्चों में मायोपिया
मायोपिया को सभ्यता का रोग कहा जाता है। हमारे जीवन में कंप्यूटर और उच्च प्रौद्योगिकियों के आगमन के साथ, जो दृष्टि के अंगों पर एक गंभीर तनाव डालते हैं, मायोपिया बहुत छोटी हो गई है, और नेत्र रोग विशेषज्ञ कम उम्र में इस निदान को बच्चों की बढ़ती संख्या में बनाते हैं। ऐसा क्यों होता है और क्या एक बच्चे में मायोपिया का इलाज करना संभव है, हम इस लेख में बताएंगे।
क्या है?
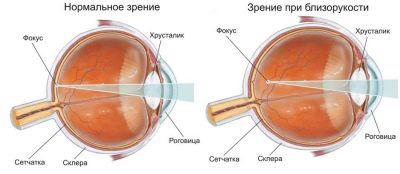
मायोपिया दृश्य समारोह में एक असामान्य बदलाव है, जिसमें बच्चे को जो छवि दिखाई देती है वह सीधे रेटिना पर केंद्रित नहीं होती है, क्योंकि यह सामान्य होना चाहिए, लेकिन इसके सामने। दृश्य छवियां कई कारणों से रेटिना तक नहीं पहुंचती हैं - नेत्रगोलक बहुत लम्बी है, प्रकाश की किरणें अधिक तीव्रता से अपवर्तित होती हैं। मूल कारण के बावजूद, बच्चा दुनिया को कुछ हद तक अस्पष्ट मानता है, क्योंकि छवि स्वयं रेटिना पर नहीं पड़ती है। दूरी में, वह पास से भी बदतर देखता है।
हालांकि, यदि बच्चा विषय को आंखों के करीब लाता है या नकारात्मक ऑप्टिकल लेंस का उपयोग करता है, तो छवि सीधे रेटिना पर बनना शुरू हो जाती है, और ऑब्जेक्ट स्पष्ट रूप से दिखाई देता है। वर्गीकरण के अनुसार मायोपिया अलग हो सकता है, लेकिन लगभग हमेशा यह एक बीमारी है जो कुछ हद तक आनुवंशिक रूप से निर्धारित होती है। नेत्र रोग के मुख्य प्रकार:
- जन्मजात मायोपिया। यह बहुत दुर्लभ है, यह दृश्य विश्लेषक के विकास के विकृति विज्ञान से जुड़ा हुआ है, जो गर्भाशय में अंग सम्मिलन के चरण में हुआ था।
- उच्च ग्रेड मायोपिया। इस तरह के नेत्र रोग के साथ, दृश्य हानि की गंभीरता 6.25 डायोप्टर्स से अधिक के स्तर पर होती है।
- संयोजन मायोपिया। आमतौर पर, यह मायोपिक नगण्य डिग्री है, लेकिन इसके साथ किरणों का सामान्य अपवर्तन इस तथ्य के कारण नहीं होता है कि आंख की अपवर्तक क्षमता असंतुलन में है।
- स्पस्मोडिक मायोपिया। इस दृश्य विकार को झूठी या छद्म निकट दृष्टिदोष भी कहा जाता है। बच्चे को इस तथ्य के कारण छवि अस्पष्ट दिखना शुरू हो जाती है कि सिलिअरी मांसपेशी बढ़े हुए स्वर में आती है।
- क्षणिक मायोपिया। यह स्थिति झूठी मायोपिया के प्रकारों में से एक है, कुछ दवाओं के उपयोग की पृष्ठभूमि के साथ-साथ मधुमेह के खिलाफ भी होती है।
- क्षणिक रात मायोपिया। इस दृश्य हानि के साथ, बच्चा दिन के दौरान सब कुछ बिल्कुल सामान्य देखता है, और अंधेरे की शुरुआत के साथ अपवर्तन टूट जाता है।
- अक्षीय मायोपिया। यह एक विकृति है जिसमें अपवर्तन एक बड़ी दिशा में आंखों की धुरी की लंबाई के उल्लंघन के कारण विकसित होता है।
- जटिल मायोपिया। दृश्य समारोह के इस विकार में, दृष्टि के अंगों के शारीरिक दोष के कारण, अपवर्तन का उल्लंघन है।
- प्रगतिशील मायोपिया। इस विकृति के साथ, दृश्य हानि की डिग्री लगातार बढ़ रही है, क्योंकि आंख का पीछे का हिस्सा अधिक फैला हुआ है।
- ऑप्टिकल मायोपिया। इस दृष्टि विकार को अपवर्तक भी कहा जाता है। जब यह आंख में होता है तो कोई उल्लंघन नहीं होता है, लेकिन आंख की ऑप्टिकल प्रणाली में विकृति होती है, जिसमें किरणों का अपवर्तन अत्यधिक हो जाता है।
पैथोलॉजी प्रकार की प्रचुरता के बावजूद, नेत्र विज्ञान में पैथोलॉजिकल और फिजियोलॉजिकल विज़ुअल गड़बड़ी को प्रतिष्ठित किया जाता है।इस प्रकार, शारीरिक प्रजातियां अक्षीय और अपवर्तक मायोपिया और पैथोलॉजिकल डिसऑर्डर - केवल अक्षीय मानते हैं।
नेत्र समस्याओं के सक्रिय विकास, दृश्य समारोह के गठन और सुधार के कारण शारीरिक समस्याएं होती हैं। समय पर उपचार के बिना पैथोलॉजिकल समस्याएं बच्चे की विकलांगता का कारण बन सकती हैं।
बाल चिकित्सा मायोपिया ज्यादातर मामलों में इलाज योग्य है। लेकिन इस पर खर्च होने वाला समय और प्रयास सीधे तौर पर बीमारी की सीमा के समानुपाती होता है। कुल मिलाकर, चिकित्सा में मायोपिया के तीन डिग्री हैं:
- हल्के मायोपिया: दृष्टि हानि - 3 डायोप्टर तक;
- औसत मिओपिया: दृष्टि हानि - 3.25 डायोप्टर से - 6 डायोप्टर;
- उच्च मायोपिया: दृष्टि हानि - 6 डायोप्टर।
द्विपक्षीय मायोपिया की तुलना में एकतरफा मायोपिया कम आम है जब अपवर्तक समस्याएं दोनों आंखों को प्रभावित करती हैं।
आयु सुविधाएँ
लगभग सभी नवजात शिशुओं में वयस्कों की तुलना में छोटी आंखें होती हैं, और इसलिए जन्मजात दूरदर्शिता शारीरिक मानक है। बच्चे की आंख बढ़ रही है, और डॉक्टर अक्सर इस हाइपरोपिया को "हाइपरोपिया रिजर्व" कहते हैं। यह स्टॉक विशिष्ट संख्यात्मक मूल्यों में व्यक्त किया गया है - 3 से 3.5 डायोप्टर तक। यह स्टॉक नेत्रगोलक की वृद्धि की अवधि में बच्चे के लिए उपयोगी है। यह वृद्धि मुख्य रूप से 3 साल तक होती है, और दृश्य विश्लेषक के ढांचे का पूरा गठन लगभग स्कूली उम्र से - 7-9 वर्ष की आयु में पूरा होता है।
हाइपरोपिया के रिजर्व का सेवन धीरे-धीरे किया जाता है, जैसे-जैसे आँखें बढ़ती हैं, और आमतौर पर बालवाड़ी के अंत तक बच्चे को दूर रहना पड़ता है। हालांकि, अगर यह "स्टॉक", प्रकृति द्वारा दिया गया, जन्म के समय एक बच्चे के लिए अपर्याप्त है और लगभग 2.0-2.5 डायोप्टर है, तो डॉक्टर मायोपिया के संभावित खतरे के बारे में बात करते हैं, मायोपिया का तथाकथित खतरा।
कारणों
बीमारी विरासत में मिल सकती है अगर माँ या पिताजी या माता-पिता दोनों मायोपिया से पीड़ित हों। यह आनुवंशिक प्रवृत्ति है जिसे विचलन के विकास का मुख्य कारण माना जाता है। यह आवश्यक नहीं है कि जन्म के समय, बच्चे को मायोपिया होगा, लेकिन यह पूर्वस्कूली उम्र में भी खुद को महसूस करना शुरू करने की बहुत संभावना है।
यदि कुछ भी नहीं किया जाता है, तो बच्चे को सुधार और सहायता प्रदान न करें, मायोपिया प्रगति करेगा, जो एक दिन दृष्टि के नुकसान का कारण हो सकता है। यह समझा जाना चाहिए कि दृष्टि में गिरावट हमेशा न केवल आनुवंशिक कारकों के कारण होती है, बल्कि बाहरी कारकों द्वारा भी होती है। प्रतिकूल कारकों को दृष्टि के अंगों पर अत्यधिक भार माना जाता है।
यह भार एक लंबे समय तक टीवी देखने, कंप्यूटर पर खेलने, रचनात्मकता के दौरान मेज पर अनुचित लैंडिंग, साथ ही आंखों से ऑब्जेक्ट तक अपर्याप्त दूरी देता है।
समय से पहले जन्म लेने वाले शिशुओं में, जो प्रसूति अवधि से पहले पैदा हुए थे, मायोपिया विकसित होने का जोखिम कई गुना अधिक है, क्योंकि बच्चे की दृष्टि में गर्भाशय में "पकने" का समय नहीं है। यदि कमजोर दृष्टि के लिए आनुवंशिक प्रवृत्ति है, तो मायोपिया लगभग अपरिहार्य है। जन्मजात असामान्यताएं कमजोर काठिन्य क्षमताओं और बढ़े हुए अंतःस्रावी दबाव के साथ जोड़ा जा सकता है। एक आनुवंशिक कारक के बिना, ऐसी बीमारी शायद ही कभी बढ़ती है, लेकिन ऐसी संभावना को पूरी तरह से बाहर करना असंभव है।
बहुतायत में मामलों में, मायोपिया स्कूल की उम्र तक विकसित होता है, और दृष्टि में असामान्यता की उपस्थिति न केवल आनुवंशिकता और प्रतिकूल बाहरी कारकों से प्रभावित होती है, बल्कि कुपोषण, कैल्शियम, मैग्नीशियम और जस्ता में समृद्ध है।
सहवर्ती रोग मायोपिया के विकास को भी प्रभावित कर सकते हैं। ऐसी बीमारियों में मधुमेह, डाउन सिंड्रोम, लगातार तीव्र श्वसन संक्रमण, स्कोलियोसिस, रिकेट्स, रीढ़ की हड्डी में चोट, तपेदिक, स्कार्लेट ज्वर और खसरा, पायलोनेफ्राइटिस और कई अन्य शामिल हैं।
लक्षण
इस तथ्य पर ध्यान दें कि बच्चा देखने के लिए बदतर हो गया है, माता-पिता को जितनी जल्दी हो सके। आखिरकार, शुरुआती सुधार सकारात्मक परिणाम लाता है।एक बच्चे को शिकायत नहीं होगी, भले ही उसका दृश्य कार्य बिगड़ गया हो, और बच्चों के लिए शब्दों में एक समस्या तैयार करना लगभग असंभव है। हालांकि, माँ और पिताजी बच्चे के व्यवहार की कुछ विशेषताओं पर ध्यान दे सकते हैं, क्योंकि जब दृश्य विश्लेषक का कार्य बिगड़ा हुआ है, जो दुनिया के बारे में विचारों का शेर का हिस्सा देता है, तो व्यवहार नाटकीय रूप से बदल जाता है।
बच्चा अक्सर सिरदर्द, थकान की शिकायत कर सकता है। वह लंबे समय तक एक डिजाइनर को आकर्षित नहीं कर सकता है, न ही बना सकता है, क्योंकि वह लगातार अपनी दृष्टि को केंद्रित करने की आवश्यकता से थक गया है। यदि बच्चा अपने लिए कुछ दिलचस्प देखता है, तो वह विद्रूप करना शुरू कर सकता है। यह मायोपिया का मुख्य संकेत है। बड़े बच्चे, अपने काम को आसान बनाने के लिए, आंखों के बाहरी कोने को अपने हाथों से किनारे या नीचे खींचना शुरू करते हैं।
बच्चे जो ड्राइंग या पुस्तक के लिए एक पुस्तक या एक एल्बम के ऊपर बहुत कम दुबले दिखाई देने लगे, वह खुद को छवि या पाठ के "करीब" लाने की कोशिश कर रहा था।
एक वर्ष से कम उम्र के बच्चे को मूक खिलौनों में दिलचस्पी लेना बंद हो जाता है, जो एक मीटर या उससे अधिक दूर हो जाते हैं। चूंकि टुकड़ा उन्हें सामान्य रूप से नहीं देख सकता है, और इस उम्र में प्रेरणा पर्याप्त नहीं है। माता-पिता के किसी भी संदेह को एक नेत्रहीन परीक्षा पर एक नेत्र रोग विशेषज्ञ द्वारा जांचने योग्य है।
निदान
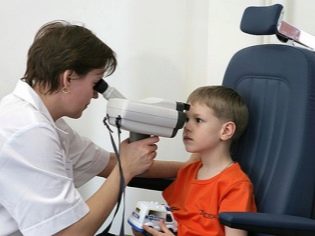
मुख्य रूप से, बच्चे की आंखों की जांच प्रसूति अस्पताल में की जाती है। इस तरह की परीक्षा दृष्टि के अंगों के सकल जन्मजात विकृतियों के तथ्य को स्थापित कर सकती है, जैसे कि जन्मजात मोतियाबिंद या ग्लूकोमा। लेकिन मायोपिया या इसके पहले परीक्षा पर बहुत ही तथ्य को स्थापित करना संभव नहीं है।
मायोपिया, यदि यह दृश्य विश्लेषक के जन्मजात विकृतियों से जुड़ा नहीं है, तो धीरे-धीरे विकास की विशेषता है, और इसलिए आवंटित समय में एक ऑप्टोमेट्रिस्ट को बच्चे को दिखाना बहुत महत्वपूर्ण है। अनुसूचित यात्राओं को 1 महीने, आधे साल और एक साल में किया जाना चाहिए। समय से पहले शीर्ष पर एक नेत्र रोग विशेषज्ञ का दौरा करने की सिफारिश की जाती है 3 महीने में।
छह महीने से शुरू होने वाले मायोपिया की पहचान करना संभव है, क्योंकि इस समय डॉक्टर बच्चों के दृष्टि के अंगों की सामान्य अपवर्तन की क्षमता का पूरी तरह से आकलन करने में सक्षम होंगे।
दृश्य और परीक्षण सत्यापन
निदान एक बाहरी परीक्षा से शुरू होता है। दोनों शिशुओं और बड़े बच्चों में, चिकित्सक नेत्रगोलक की स्थिति और आयामी मापदंडों, उनके आकार का आकलन करता है। उसके बाद, डॉक्टर एक निश्चित और चलती वस्तु पर बारीकी से निगरानी करने के लिए, एक उज्ज्वल खिलौने पर टकटकी को ठीक करने, धीरे-धीरे टॉडलर से दूर जाने और बच्चे को खिलौना मानने से क्या दूरी बंद हो जाती है, का आकलन करने की क्षमता स्थापित करता है।
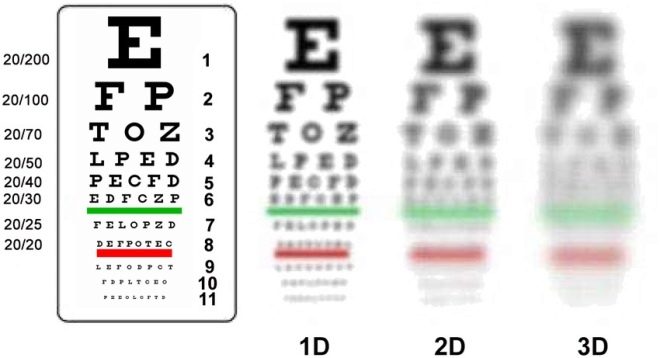
डेढ़ साल के बच्चों के लिए उपयोग करें ओरलोवा टेबल। इसमें कोई अक्षर नहीं हैं कि पूर्वस्कूली उम्र का एक बच्चा अभी तक नहीं जानता है, कोई जटिल चित्र नहीं हैं। इसमें परिचित और सरल प्रतीक शामिल हैं - एक हाथी, एक घोड़ा, एक बतख, एक खिलौना कार, एक विमान, एक कवक, एक तारांकन चिह्न।
कुल में, तालिका में 12 पंक्तियाँ हैं, प्रत्येक बाद के शीर्ष में चित्रों के आकार को नीचे करने के लिए। लैटिन "डी" की प्रत्येक पंक्ति में बाईं ओर, जिस दूरी से बच्चे को सामान्य रूप से चित्रों को देखना चाहिए, वह चिह्नित है, और लैटिन के दाईं ओर "वी" दृश्य तीक्ष्णता मनमानी इकाइयों में इंगित की गई है।
सामान्य दृष्टि को माना जाता है यदि बच्चा ऊपर से दसवीं पंक्ति में 5 मीटर की दूरी से देखता है। मायोपिया के बारे में इस दूरी में कमी कह सकते हैं। बच्चे की आँखों से चादर तक की दूरी जितनी छोटी मेज पर वह चित्रों को देखता है और कहता है, उतना ही स्पष्ट और मायोपिया।
आप घर पर ओरलोवा तालिका का उपयोग करके अपनी आंखों की जांच भी कर सकते हैं, आपको बस इसे A4 शीट पर प्रिंट करना है और अच्छी रोशनी वाले कमरे में इसे आंखों के स्तर पर लटका देना है। इससे पहले कि आप परीक्षण करें या किसी नेत्र चिकित्सक के पास जाएं, बच्चे को इस तालिका को दिखाना सुनिश्चित करें और बताएं कि इस पर सभी वस्तुओं को कैसे बुलाया जाता है ताकि बच्चा आसानी से उन शब्दों के साथ कॉल कर सके जो वह देखता है।
यदि बच्चा तालिकाओं की मदद से अपनी आंखों की जांच करने में सक्षम होने के लिए बहुत छोटा है, या आदर्श से कुछ विचलन का परीक्षण करते समय, डॉक्टर निश्चित रूप से एक नेत्रगोलक के साथ बच्चे की आंखों की जांच करेंगे।
वह नेत्रगोलक के कॉर्निया और पूर्वकाल चैम्बर, साथ ही लेंस, विट्रोस बॉडी, आंख के कोष की सावधानीपूर्वक जांच करेगा। आंख की शारीरिक रचना में कुछ दृश्य परिवर्तन मायोपिया के कई रूपों की विशेषता है, और डॉक्टर उन्हें नोटिस करेंगे।
अलग से, आपको स्ट्रैबिस्मस के बारे में कहने की आवश्यकता है। मायोपिया अक्सर इस तरह के एक अलग-अलग विकृति विज्ञान के साथ होता है, जैसे कि विचलन धार। एक मामूली स्ट्रैबिस्मस युवा बच्चों में शारीरिक मानक का एक प्रकार हो सकता है, लेकिन अगर लक्षण आधे साल से दूर नहीं गए हैं, तो बच्चे को मायोपिया के लिए एक नेत्र चिकित्सक द्वारा निश्चित रूप से जांच की जानी चाहिए।
नमूने और अल्ट्रासाउंड
नेत्र रोग विशेषज्ञ के मुख्य नेत्र रोग विशेषज्ञ की मदद से स्कीस्कोपी या छाया परीक्षण किया जाता है। डॉक्टर एक छोटे रोगी से एक मीटर की दूरी पर स्थित होता है और डिवाइस का उपयोग करके अपने पुतले को लाल किरण से रोशन करता है। नेत्रगोलक के आंदोलनों के दौरान, एक छाया पुतली पर दिखाई देता है जो लाल प्रकाश से प्रकाशित होता है। जब विभिन्न ऑप्टिकल गुणों के साथ लेंस छांटते हैं, तो महान सटीकता के साथ चिकित्सक मायोपिया की उपस्थिति, प्रकृति और गंभीरता को स्थापित करता है।
अल्ट्रासाउंड निदान (अल्ट्रासाउंड) आपको सभी आवश्यक माप करने की अनुमति देता है - नेत्रगोलक की लंबाई, एथरोप्रोस्टीर आकार, साथ ही यह स्थापित करने के लिए कि क्या रेटिना टुकड़ी और अन्य जटिल विकृति हैं।
इलाज
मायोपिया के लिए उपचार जल्द से जल्द निर्धारित किया जाना चाहिए, क्योंकि रोग प्रगति पर है। अपने आप में, दृश्य हानि पारित नहीं होती है, स्थिति डॉक्टरों और माता-पिता के नियंत्रण में होनी चाहिए। एक मामूली हल्के डिग्री के मायोपिया को घरेलू उपचार के साथ भी ठीक किया जाता है, जो केवल सिफारिशों का एक सेट है - मालिश, आंखों के व्यायाम और चिकित्सा चश्मा।
मायोपिया के अधिक जटिल रूपों और चरणों में अतिरिक्त चिकित्सा की आवश्यकता होती है। डॉक्टरों का पूर्वानुमान काफी आशावादी है - यहां तक कि मायोपिया के गंभीर रूपों को भी ठीक किया जा सकता है, दृष्टि में गिरावट को रोका जा सकता है और यहां तक कि बच्चे की देखने की सामान्य क्षमता को भी बहाल किया जा सकता है। हालांकि, यह तभी संभव हो पाता है जब तक कि उपचार जल्द से जल्द शुरू हो जाता है, जब तक कि आंख की संरचना में अपरिवर्तनीय परिवर्तन नहीं हुए हैं।
एक चिकित्सीय उपाय का विकल्प एक डॉक्टर का व्यवसाय है, खासकर जब से चुनने के लिए कुछ है - आज अनोपिया को सही करने के कई तरीके हैं।
शायद ही कभी, डॉक्टर केवल एक ही तरीके से बंद हो जाते हैं, क्योंकि सबसे अच्छे परिणाम केवल जटिल उपचार द्वारा दिखाए जाते हैं। चश्मा और कॉन्टैक्ट लेंस पहनने पर लेजर सुधार के तरीकों का उपयोग करके, दृष्टि को बहाल करना संभव है। कुछ मामलों में, डॉक्टरों को अपवर्तक लेंस प्रतिस्थापन और फेकिक लेंस को प्रत्यारोपित करना पड़ता है।, कॉर्निया की शल्य चिकित्सा (ऑपरेशन केराटॉमी) और एक प्रत्यारोपण (केराटोप्लास्टी) के साथ प्रभावित कॉर्निया के हिस्से की जगह। विशेष सिमुलेटर पर भी प्रभावी उपचार।
हार्डवेयर उपचार
हार्डवेयर उपचार कुछ मामलों में, सर्जरी से बचा जाता है। यह अफवाहों और विभिन्न मतों की आभा में डूबा हुआ है: उत्साही से संशयवादी तक। इस तरह की तकनीकों की समीक्षा भी बहुत अलग हैं। हालांकि, सुधार की इस पद्धति का नुकसान किसी के द्वारा आधिकारिक रूप से साबित नहीं किया गया है, और यहां तक कि नेत्र रोग विशेषज्ञ भी लाभ के बारे में बात कर रहे हैं।
हार्डवेयर उपचार का सार शरीर की अपनी क्षमताओं को सक्रिय करना और आंखों के प्रभावित हिस्सों के संपर्क में आने के दौरान खोई हुई दृष्टि को बहाल करना है।
उपकरण चिकित्सा से छोटे रोगियों को दर्द नहीं होता है। यह सुरक्षा के दृष्टिकोण से स्वीकार्य है। यह फिजियोथेरेपी का एक जटिल है, जो मायोपिया वाले बच्चे को विशेष उपकरणों पर कई पाठ्यक्रमों में ले जाएगा। प्रभाव अलग होगा:
- चुंबकीय उत्तेजना;
- विद्युत उत्तेजना;
- लेजर उत्तेजना;
- रोशनी का उत्तेजना;
- आवास का ऑप्टिकल प्रशिक्षण;
- आंख की मांसपेशियों और ऑप्टिक तंत्रिका का प्रशिक्षण;
- मालिश और रिफ्लेक्सोलॉजी।
यह स्पष्ट है कि दृष्टि के अंगों के गंभीर दोष, गंभीर रोग, जैसे कि मोतियाबिंद या ग्लूकोमा, हार्डवेयर विधि द्वारा इलाज नहीं किया जाता है, क्योंकि एक अनिवार्य सर्जिकल ऑपरेशन की आवश्यकता होती है। लेकिन मायोपिया, हाइपरोपिया और दृष्टिवैषम्य इस तरह से सुधार के लिए अच्छी प्रतिक्रिया देते हैं। इसके अलावा, यह मायोपिया का उपचार है जिसे विशेष उपकरणों के उपयोग के साथ सबसे सफल माना जाता है।
चिकित्सा के लिए कई बुनियादी प्रकार के उपकरणों का उपयोग करें। ये maculostimulants, वैक्यूम नेत्र मालिश, कोवलेंको लाइन, सिनोप्टोफ़ोर उपकरण, रंगीन फोटो स्पॉट और एक लेजर के साथ उत्तेजक के लिए उपकरण हैं।
हार्डवेयर उपचार की कई समीक्षाएं मुख्य रूप से ऐसी प्रक्रियाओं की लागत और प्रभाव की अवधि से संबंधित हैं। तथ्य यह है कि सत्र एक खुशी है सस्ता नहीं है, सभी माता-पिता दोहराते हैं, साथ ही साथ हार्डवेयर उपचार का स्थायी प्रभाव केवल उपचार पाठ्यक्रम के व्यवस्थित दोहराव के साथ प्राप्त किया जाता है।
एक या दो पाठ्यक्रमों के बाद, परिणामी सुधार प्रभाव कुछ महीनों में गायब हो सकता है।
दवा उपचार
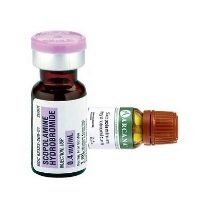
दवा के साथ मायोपिया का उपचार तब निर्धारित किया जाता है जब बच्चा आंखों पर सर्जरी के बाद पश्चात की अवधि में होता है, साथ ही साथ झूठी या क्षणिक मायोपिया को खत्म करने के लिए। आमतौर पर आई ड्रॉप का इस्तेमाल किया जाता है।tropicamide"या फिर"scopolamine"। ये दवाएं सिलिअरी मांसपेशी पर काम करती हैं, लगभग इसे लकवा मार देती हैं। इसके कारण, आवास की ऐंठन कम हो जाती है, आंख आराम करती है।
जब उपचार चल रहा होता है, तो बच्चा और भी अधिक करीब से देखने लगता है, कंप्यूटर पर पढ़ना, लिखना, काम करना उसके लिए काफी मुश्किल हो जाएगा। लेकिन पाठ्यक्रम आमतौर पर लगभग एक सप्ताह तक रहता है, अधिक नहीं।
इन दवाओं का एक और अप्रिय प्रभाव है - वे इंट्राओकुलर दबाव बढ़ाते हैं, जो कि ग्लूकोमा वाले बच्चों के लिए अवांछनीय है। और क्योंकि ऐसी बूंदों का स्वतंत्र उपयोग अस्वीकार्य है, उपस्थित चिकित्सक-ओकुलर की नियुक्ति की आवश्यकता है।
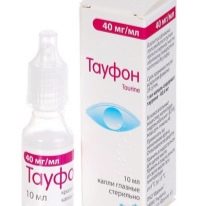
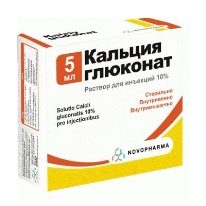
आंख के मीडिया के पोषण में सुधार करने के लिए दवा "taufon"। इस तथ्य के बावजूद कि निर्माताओं ने उपयोग के लिए न्यूनतम आयु का संकेत दिया है - 18 साल, ये आंख की बूंदें बाल चिकित्सा अभ्यास में काफी व्यापक हैं। मायोपिया डॉक्टरों के साथ लगभग सभी बच्चे कैल्शियम सप्लीमेंट लेते हैं (आमतौर पर "कैल्शियम ग्लूकोनेट"), ऊतकों में माइक्रोकिरकुलेशन एन्हांसर ("trental") साथ ही विटामिन, विशेष रूप से विटामिन ए, बी 1, बी 2, सी, पीपी.
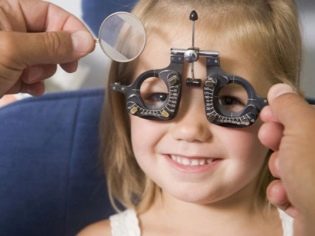
मायोपिया के लिए चश्मा और लेंस
मायोपिया के लिए अंक अपवर्तन को सामान्य करने में मदद करते हैं। लेकिन वे उन्हें केवल कमजोर और मध्यम डिग्री के बच्चों के लिए लिखते हैं। मायोपिया के एक उच्च स्तर पर, चश्मा अप्रभावी होते हैं। मायोपिया वाले चश्मे को "-" चिन्ह के साथ एक संख्या द्वारा दर्शाया जाता है।
ऑक्यूलिस्ट में शामिल बिंदुओं का चयन। वह बच्चे को विभिन्न चश्मा लाएगा जब तक कि बच्चा 5 मीटर की दूरी से परीक्षण तालिका की दसवीं पंक्ति को नहीं देखता। बीमारी की गंभीरता के आधार पर, डॉक्टर एक निश्चित समय पर चश्मा पहनने की सलाह देते हैं। यदि किसी बच्चे के पास कमजोर डिग्री है, तो चश्मा केवल तभी पहना जाना चाहिए, जब दूरी में स्थित वस्तुओं और वस्तुओं पर विचार करना आवश्यक हो। बाकी समय, कोई चश्मा नहीं पहना जाता है। यदि आप इस नियम की उपेक्षा करते हैं, तो मायोपिया केवल प्रगति करेगा।
मायोपिया की एक मध्यम डिग्री के साथ, चश्मे को प्रशिक्षण, पढ़ने, ड्राइंग के दौरान पहनने के लिए निर्धारित किया जाता है। काफी बार, चिकित्सा चश्मे के निरंतर उपयोग से दृष्टि के नुकसान को बढ़ाने के लिए नहीं, डॉक्टर इन बच्चों को बिफोकल चश्मा पहनने की सलाह देते हैं, जिनमें से लेंस का ऊपरी हिस्सा निचले से कई गुना अधिक है।इस प्रकार, जब ऊपर और दूर की ओर देखते हैं, तो बच्चा "औषधीय" डायोप्टर्स के माध्यम से देखता है, और छोटे संख्यात्मक मान वाले लेंसों के माध्यम से पढ़ता और खींचता है।
संपर्क लेंस
कॉन्टैक्ट लेंस चश्मे की तुलना में अधिक आरामदायक होते हैं। मनोवैज्ञानिक रूप से, उनका पहनावा चश्मा पहनने की तुलना में बच्चों द्वारा अधिक आसानी से माना जाता है। लेंस की मदद से आप न केवल दृश्य हानि के हल्के और मध्यम डिग्री को सही कर सकते हैं, बल्कि उच्च मायोपिया भी कर सकते हैं। लेंस कॉर्निया के अधिक निकट होते हैं, इससे प्रकाश की अपवर्तन में होने वाली संभावित त्रुटियां कम हो जाती हैं जब चश्मा पहनते हैं, जब बच्चे की आंखें लेंस-ग्लास से दूर जा सकती हैं।
अक्सर माता-पिता इस सवाल से हैरान होते हैं कि वे किस उम्र से बच्चों को लेंस पहना सकते हैं। आमतौर पर यह सिफारिश की जाती है जब बच्चा 8 साल का हो। सॉफ्ट डे या हार्ड नाइट लेंस एक डॉक्टर द्वारा निर्धारित किया जाना चाहिए। यह बच्चों के लिए सबसे उपयुक्त है डिस्पोजेबल लेंस जिन्हें पुन: उपयोग करने से पहले सावधानीपूर्वक हाइजीनिक उपचार की आवश्यकता नहीं होती है।
पुन: प्रयोज्य लेंस का चयन करते समय माता-पिता को इस तथ्य के लिए तैयार रहना चाहिए कि उन्हें बहुत करीबी देखभाल की आवश्यकता है ताकि बच्चे के दृष्टि के अंगों को संक्रमित न करें।
दिन के दौरान हार्ड नाइट लेंस नहीं पहने जाते हैं, उनका उपयोग केवल रात में किया जाता है जब बच्चा सो रहा होता है। इस सुबह उन्हें हटा दिया जाता है। कॉर्निया पर यांत्रिक दबाव, जो लेंस रात में फैलता है, कॉर्निया को "सीधा" करने में मदद करता है, और दिन के दौरान बच्चा लगभग सामान्य या सामान्य देखता है। रात के लेंस में बहुत सारे मतभेद हैं, और डॉक्टर अभी भी इस बात पर सहमत नहीं हैं कि क्या ये उपाय बच्चे के शरीर के लिए उपयोगी हैं।
लेजर सुधार
यह मायोपिया के लिए एक काफी व्यापक रूप से इस्तेमाल किया जाने वाला तरीका है। रोग के कमजोर और मध्य चरणों के साथ-साथ 15 डायोप्टर्स के दृष्टि हानि के साथ एक उच्च डिग्री के साथ, प्रक्रिया सकारात्मक परिणाम देती है। हालांकि, यह अच्छी तरह से समझा जाना चाहिए कि सुधार दृष्टि को ठीक नहीं करता है, लेकिन केवल आपको इसके नुकसान की भरपाई करने की अनुमति देता है।
प्रक्रिया केवल कुछ मिनट तक चलती है। आंख की बूंदों के उपयोग के साथ संज्ञाहरण प्राप्त किया जाता है। सुधार के दौरान, घुमावदार कॉर्निया का हिस्सा हटा दिया जाएगा, इससे इसकी परत को संरेखित किया जा सकेगा, और किरणों को पलटने के लिए आंख की ऑप्टिकल क्षमता के सामान्य मूल्यों के लिए अग्रणी होगा। सुधार के बाद, बच्चे को अपने हाथों से अपनी आंखों को रगड़ने के लिए मना किया जाता है, गंदे पानी से अपना चेहरा धोना, उसकी दृष्टि को कम करना और व्यायाम करना।
सर्जरी
मायोपिया के सर्जिकल उपचार को ओकुलर पैथोलॉजी के जटिल और गंभीर रूपों के लिए संकेत दिया जाता है। माता-पिता को एक बच्चे के लिए एक ऑपरेशन की पेशकश करने के लिए एक महत्वपूर्ण शर्त उल्लंघन की प्रगति है। यदि एक बच्चा प्रति वर्ष लगभग 1 डायोप्ट्रे खो देता है, तो यह सर्जरी के लिए बिना शर्त संकेत है।
सबसे लगातार हस्तक्षेप को लेंस का प्रतिस्थापन माना जाता है। स्थानीय संज्ञाहरण के तहत, बच्चे के स्वयं के क्षतिग्रस्त लेंस को लेंस से बदल दिया जाता है, जिसे लेंस कैप्सूल में प्रत्यारोपित किया जाता है। मायोपिया के साथ दृष्टि के अंगों पर किए जाने वाले किसी भी ऑपरेशन का एक लक्ष्य है - दृष्टि में गिरावट को रोकने के लिए आंखों के पीछे को मजबूत करना। घुमावदार सुई का उपयोग करके, एक विशेष जेल या नरम उपास्थि ऊतक को आंख के पिछले हिस्से में इंजेक्ट किया जाता है ताकि श्वेतपटल के खिंचाव के लिए असंभव हो।
स्क्लेरोप्लास्टी लगभग 70% संचालित बच्चों में दृश्य समारोह में गिरावट को रोक सकती है। उन्हें आगे व्यापक उपचार दिखाया गया है, जिसमें चश्मा पहनना, हार्डवेयर उपचार (माता-पिता के अनुरोध पर), दवाएं जो डॉक्टर निर्धारित करेंगे।
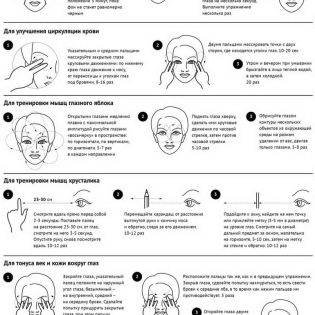
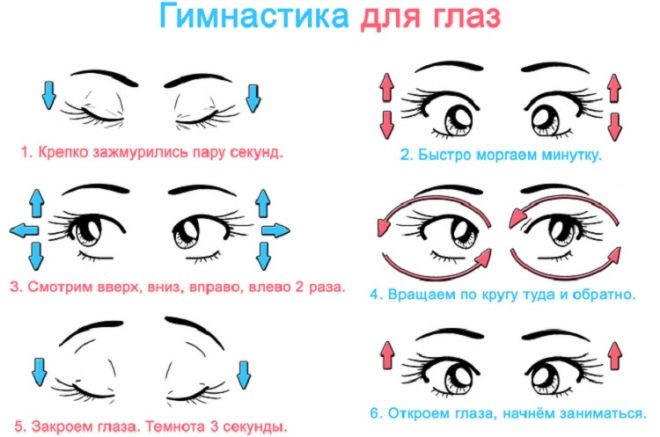
मायोपिया के लिए नेत्र जिम्नास्टिक
मायोपिया के कई रूपों में, डॉक्टर बच्चों को रोजाना आंखों के व्यायाम सिखाने की सलाह देते हैं। इसमें नेत्रगोलक के परिपत्र और अक्षीय आंदोलनों के लिए अभ्यास शामिल हैं, निकट और दूर की वस्तुओं की जांच। बच्चों के लिए सबसे दिलचस्प और प्रभावी, जिसमें दृश्य हानि को ठीक किया जाता है, द्वारा जिमनास्टिक है प्रोफेसर ज़ादानोव की विधि.
हर दिन विधि द्वारा प्रदान किए गए अभ्यासों की एक पूरी श्रृंखला करना आवश्यक नहीं है। दिन में केवल 10-15 मिनट एक बच्चे के साथ 2-3 अभ्यास करने के लिए पर्याप्त है। हल्के मायोपिया के साथ, इस तरह के जिम्नास्टिक आपको दृष्टि के और नुकसान को रोकने और यहां तक कि किसी अन्य उपचार के बिना इसे ठीक करने की अनुमति देता है।
निवारण
विश्व स्वास्थ्य संगठन का मानना है कि मायोपिया की विशिष्ट रोकथाम मौजूद नहीं है। आखिरकार, मौजूदा आनुवंशिक प्रवृत्ति को देखते हुए, रोग कभी-कभी बाहरी कारकों से स्वतंत्र रूप से विकसित होता है।
हालांकि, ज्यादातर बच्चों की दृष्टि को बचाने और उच्च स्तर की मायोपिया से बचना अभी भी संभव है।
आपको सरल और महत्वपूर्ण नियमों का पालन करने की भी आवश्यकता है:
- एक वर्ष तक के बच्चे अपने चेहरे के करीब खिलौनों को भी लटकाने की जरूरत नहीं है। झुनझुने और मोबाइल की दूरी कम से कम 45-50 सेमी होनी चाहिए।
- डेढ़ साल के बच्चे आपको अपनी आंखों से कम से कम 30 सेंटीमीटर (किताबें, चित्र, खिलौने) देखने की जरूरत है सभी वस्तुओं को रखने की एक अच्छी आदत डालने की आवश्यकता है। झूठ बोलना पढ़ना असंभव है, साथ ही मोबाइल फोन का उपयोग करना, चलने पर या परिवहन के दौरान यात्रा के दौरान इसकी स्क्रीन पर कुछ देखना।
- प्रीस्कूलर, स्कूली बच्चे और किशोर यह काम करने की जगह की सही रोशनी सुनिश्चित करने के लिए आवश्यक है जहां बच्चा खेलता है, पढ़ता है, ड्रॉ करता है, होमवर्क करता है। ऐसा करने के लिए, आपको न केवल एक अच्छा डेस्क लैंप खरीदने की ज़रूरत है, बल्कि पूरे कमरे की पृष्ठभूमि प्रकाश व्यवस्था का भी ध्यान रखना चाहिए।
- बच्चे की आंखों को ओवरवर्क नहीं करना चाहिए। कंप्यूटर पर लंबे समय तक बैठे एक स्वस्थ बच्चे में, दृश्य विश्लेषक केवल दो घंटों के बाद थकान का अनुभव करते हैं। मायोपिया वाले बच्चों में, यह समय अवधि और भी कम है - यह केवल 35-45 मिनट है। यह स्पष्ट है कि पूरी तरह से आंखों के तनाव से बचें, विशेष रूप से छात्र के लिए काम नहीं करेगा। लेकिन पढ़ते या लिखते समय, और कंप्यूटर मॉनीटर के सामने काम करते समय, आपको प्रत्येक 20-30 मिनट में 5-10 मिनट के लिए रुकने की आवश्यकता होती है ताकि दूसरी गतिविधि पर स्विच करने के लिए महत्वपूर्ण दृश्य एकाग्रता की आवश्यकता न हो।
- बाल पोषण विटामिन में समृद्ध होना चाहिए।, संतुलित।
- काम करते समय बच्चे को ठीक से बैठना चाहिए।और अपने आसन की निगरानी भी करें।
बच्चे की आंखें खराब क्यों होती हैं? यह वीडियो आपको यह पता लगाने में मदद करेगा।