बच्चों में पर्थ की बीमारी
कूल्हे जोड़ों के ऑस्टियोकॉन्ड्रोपैथी बाल चिकित्सा आर्थोपेडिक अभ्यास में हर दिन अधिक से अधिक पाया जाता है। आगे बढ़ें ऐसी बीमारियां आमतौर पर बहुत मुश्किल होती हैं। इन पैथोलॉजी में से एक पर्थेस बीमारी है। यह लेख बताता है कि यह रोग शिशुओं में कैसे प्रकट होता है।
यह क्या है?
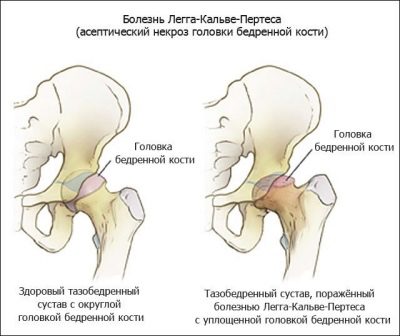
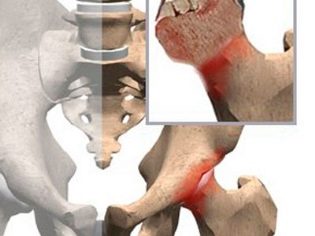
बच्चों के आर्थोपेडिस्ट इस बीमारी को लेग-कैल्वेट-पर्थेस बीमारी कहते हैं। इसके अलावा, इस विकृति को ऊरु सिर के ओस्टियोचोन्ड्रोपैथी कहा जाता है। यह रोग कोशिकाओं के नेक्रोसिस (मृत्यु) के साथ होता है जो हड्डी और उपास्थि का निर्माण करते हैं।
रोग के विकास के दौरान होता है गंभीर रक्त की आपूर्ति विफलता। यह कूल्हे संयुक्त बनाने वाले तत्वों के परिगलन का कारण बनता है। आंकड़ों के अनुसार, यह विकृति अक्सर लड़कों को बीमार करती है।
चोटी की घटना 4 से 14 वर्ष की आयु में होती है। यह ध्यान दिया जाना चाहिए कि कुछ मामलों में, बीमारी पहले की उम्र में हो सकती है।
बच्चों के आर्थोपेडिस्ट ध्यान दें कि अक्सर यह रोग सही हिप संयुक्त को प्रभावित करता है। दो तरफा घाव भी आम हैं। इस मामले में, बीमारी का कोर्स बहुत मुश्किल हो जाता है। द्विपक्षीय घावों का पूर्वानुमान आमतौर पर खराब होता है। कुछ मामलों में, यह बीमार बच्चे में विकलांगता के संकेतों के विकास को भी जन्म दे सकता है।
के कारण
डॉक्टरों ने अभी तक इस बीमारी का सही कारण स्थापित नहीं किया है। विभिन्न वैज्ञानिक सिद्धांतों की एक बड़ी संख्या है इस बीमारी की घटना की व्याख्या करें:
- कुछ विशेषज्ञों का मानना है कि विभिन्न दर्दनाक चोट। इस तरह की चोटों के परिणाम जोड़ों में शारीरिक दोष के विकास को जन्म देते हैं।
- मजबूत कूल्हे का भार इस तथ्य में भी योगदान देता है कि भविष्य में बच्चे को विभिन्न संचार संबंधी विकार हो सकते हैं। बार-बार होने वाले संक्रामक रोग, विशेष रूप से कमजोर शिशुओं में, हिप संयुक्त के सिर में नेक्रोटिक परिवर्तन के विकास के लिए होता है।
- जन्मजात रोग बड़े जोड़ों भी पर्थ की बीमारी का एक उत्तेजक कारण हो सकते हैं। इस मामले में, विशिष्ट परिवर्तनों का विकास उन संरचनाओं की संरचनात्मक अखंडता का उल्लंघन होता है जो कूल्हे संयुक्त का निर्माण करते हैं। किशोरों में, चौथे काठ का कशेरुका का स्पष्ट विस्थापन इस विकृति का एक काफी सामान्य कारण बन जाता है। यह स्थिति इंटरवर्टेब्रल तंत्रिका की चुटकी और रक्त वाहिकाओं की आपूर्ति के लिए उकसाती है।
- बिगड़ा हुआ रक्त की आपूर्ति हिप संयुक्त में डिस्ट्रोफिक परिवर्तनों के क्रमिक विकास में योगदान देता है। कुछ समय बाद, बच्चा हड्डी और उपास्थि ऊतक के स्पष्ट परिगलन विकसित करता है। यह स्थिति कूल्हे संयुक्त की वास्तुकला के उल्लंघन में प्रकट होती है। बीमारी का एक लंबा कोर्स एक बच्चे में कई प्रतिकूल लक्षणों के विकास को भड़काता है।
डॉक्टर इस बीमारी के विकास के लिए कई उच्च जोखिम वाले समूहों की पहचान करते हैं:
समय से पहले जन्म लेने वाले बच्चों और बच्चों के जन्म के समय वजन कम होना;
जिन बच्चों के बचपन में रिकेट्स था;
जिन शिशुओं को पर्याप्त पोषण नहीं मिलता है, साथ ही ऐसे बच्चे जो कृत्रिम खिला पर होते हैं;
जिन बच्चों को अक्सर सर्दी और सांस की बीमारियाँ होती हैं;
कुपोषण के लक्षण वाले बच्चे;
विभिन्न प्रकार की एलर्जी से पीड़ित बच्चे।
मंच
रोग के विकास में कई नैदानिक चरण वैकल्पिक होते हैं।प्रारंभिक एक ऊरु सिर के ossification के नाभिक के परिगलन की उपस्थिति के साथ है। स्टेज 2 को कूल्हे की हड्डी के सिर के संपीड़न फ्रैक्चर की उपस्थिति की विशेषता है।
स्टेज 3 मुख्य संरचनात्मक संरचनाओं के कई विखंडन और विनाश का कारण बनता है जो इस हड्डी के जोड़ को बनाते हैं। चौथे चरण में, पूर्व हड्डी और उपास्थि ऊतक की साइट पर संयोजी ऊतक की एक बड़ी मात्रा दिखाई देती है। अंतिम चरण 5 क्षतिग्रस्त क्षेत्रों में जमाव के कारण नवगठित क्षेत्रों के ossification के साथ है। कैल्शियम.
लक्षण
नैदानिक संकेतों की अभिव्यक्ति पैथोलॉजिकल प्रक्रिया के विकास के चरण पर निर्भर करती है। सभी प्रतिकूल सिंड्रोम धीरे-धीरे विकसित होते हैं। देर से चरणों को स्पष्ट नैदानिक संकेतों की उपस्थिति की विशेषता है, जो एक बच्चे में काफी स्पष्ट रूप से प्रकट होते हैं।
बीमारी का लगातार प्रकट होना है कूल्हे संयुक्त में दर्द की उपस्थिति। सबसे पहले, बच्चे को केवल एक खींचने वाला दर्द महसूस होता है जो पूरे प्रभावित पैर में फैलता है। बच्चे को कूल्हे संयुक्त के सिर के क्षेत्र में अधिकतम दर्द महसूस होता है। इस समय, बच्चा अक्सर दिखाई देता है ग्लूटस की मांसपेशियों की कमजोरी।
बीमार बच्चे को पहले थोड़ा लंगड़ा कर चलने लगता है। पैथोलॉजिकल प्रक्रिया के विकास के दौरान, बच्चा बहुत अधिक लंगड़ा करना शुरू कर देता है। यह उल्लंघन विशेष रूप से एक तरफा प्रक्रिया में स्पष्ट है। दो तरफा क्षति काफी लंबे समय तक दिखाई नहीं दे सकती है।
समय के साथ, बच्चे की चाल को भुगतना शुरू होता है। चलते समय, वह क्षतिग्रस्त पैर पर कदम नहीं रखने की कोशिश करता है और इसे बख्शता है। यह इस तथ्य की ओर जाता है कि बच्चा स्वस्थ पैर पर अधिक निर्भर करता है। इस गैट को लगभग लगातार बच्चे में संरक्षित किया जाता है।
जैसा कि संयुक्त में सूजन विकसित होती है, एक बच्चे में यह लक्षण केवल प्रगति करता है।
एक क्षतिग्रस्त पैर को बाहर की ओर मोड़ने की कोशिश करते समय व्यथा - एक अन्य लक्षण लक्षण जो इस विकृति में विकसित होता है। घूर्णी गति भी परेशान हैं। सबसे पहले, यह लक्षण पैर के अपहरण या रोटेशन के दौरान व्यथा के प्रकट होने से प्रकट होता है। फिर सक्रिय और फिर निष्क्रिय आंदोलनों को सीमित किया जाता है।
पर्थ की बीमारी के साथ सभी शिशुओं में हिप संयुक्त बल का प्रतिबंध होता है। प्रभावित पैर बुरी तरह से सूज गया। स्वस्थ होने के साथ गले में खराश का आकलन करते समय यह लक्षण सबसे अधिक स्पष्ट होता है। यदि प्रक्रिया द्विपक्षीय है, तो यह एडिमा तुरंत दोनों पैरों पर दिखाई देती है।
परिसंचरण दुर्बलता की ओर जाता है रक्त वाहिकाओं की धड़कन काफ़ी कम हो जाती है। बीमार बच्चे की नैदानिक जांच के दौरान डॉक्टर इस नैदानिक संकेत की पहचान करते हैं। 2–3 डिग्री की एक पैथोलॉजिकल प्रक्रिया का विकास एक बच्चे में एक सबफीब्राइल स्थिति की उपस्थिति के साथ होता है। इस मामले में, शरीर का तापमान 37.2-37.5 डिग्री तक बढ़ जाता है।
पैथोलॉजिकल प्रक्रिया के व्यक्त चरणों को बढ़ाकर विशेषता है त्वचा का पीलापन। प्रभावित पैर स्पर्श से ठंडा हो जाता है। कुछ शिशुओं के पैरों में गंभीर पसीना आता है।
निदान
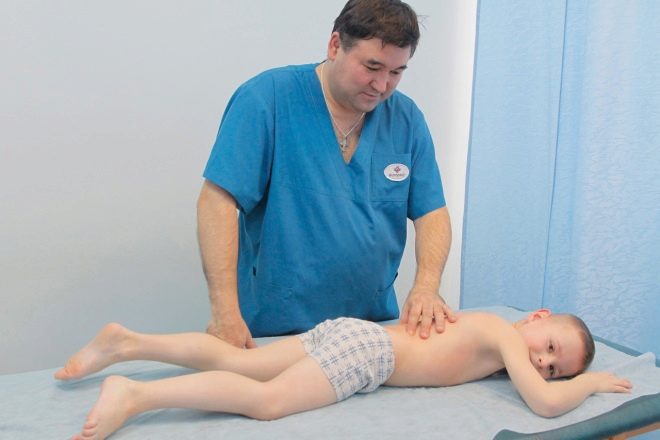
निदान की स्थापना में नैदानिक परीक्षा बहुत महत्वपूर्ण भूमिका निभाती है। आमतौर पर, पहले प्रतिकूल लक्षण किसी का ध्यान नहीं जाता है। इस मामले में चौकस पिता और मां तुरंत बच्चे को डॉक्टर के पास ले जाती हैं। बच्चों के आर्थोपेडिस्ट और ट्रूमैटोलॉजिस्ट पर्थेस रोग के निदान और उपचार में लगे हुए हैं।
डॉक्टर को देखना आवश्यक है। चिकित्सक न केवल सही निदान स्थापित करने में सक्षम होगा, बल्कि रोग के विकास को भी नियंत्रित करेगा। पर्थेस रोग से पीड़ित छोटे रोगियों को जीवन भर आर्थोपेडिस्ट के लिए दवाखाने में रहने के लिए मजबूर किया जाता है।
रोग के विकास को नियंत्रित करने के लिए, उन्हें आवश्यक रूप से परीक्षण और अनुसंधान की एक पूरी श्रृंखला आयोजित की जाती है।
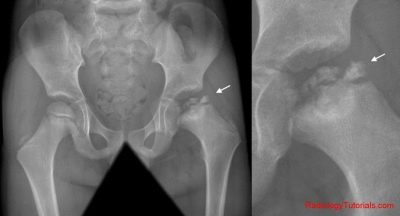
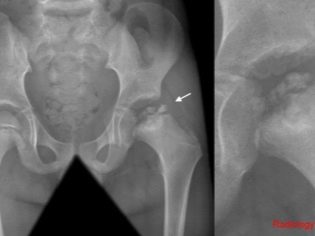
बच्चों में पर्थेस रोग के निदान में एक महत्वपूर्ण भूमिका निभाता है एक्स-रे से बाहर ले जाने। यह अनुसंधान एक प्रत्यक्ष, और एक विशेष पार्श्व प्रक्षेपण दोनों में किया जाता है - लाउन्शेटिन के अनुसार। यह दोहरी परीक्षा आपको शुरुआती चरणों में निदान स्थापित करने की अनुमति देती है।
निदान की पुष्टि करने के लिए उपयोग किए जाने वाले कई अतिरिक्त नैदानिक तरीके हैं। इस तरह के अध्ययन में शामिल हैं: अल्ट्रासाउंड, कंप्यूटेड टोमोग्राफी और चुंबकीय अनुनाद इमेजिंग। डॉपलर अल्ट्रासाउंड इमेजिंग आपको संचार संबंधी विकारों की गंभीरता को सटीक रूप से निर्धारित करने की अनुमति देता है। सीटी और एमआरआई का उपयोग मुख्य रूप से जटिल नैदानिक मामलों में किया जाता है जहां निदान मुश्किल है।
बच्चों के आर्थोपेडिस्ट तरीकों का उपयोग करना पसंद करते हैं चुंबकीय अनुनाद इमेजिंग इस बीमारी के विकास के पहले और शुरुआती चरणों में। इस मामले में, वे अभी भी एक्स-रे पर दिखाई नहीं देते हैं, क्योंकि इस समय ज्यादातर मामलों में हड्डी के ऊतकों में कोई रोग संबंधी परिवर्तन नहीं होते हैं। एक्स-रे आमतौर पर पहले उल्लंघन की उपस्थिति के बाद 5-6 सप्ताह में किया जा सकता है। इस तरह के बदलावों को संयुक्त स्थान की गुहा के विस्तार और फीमर के विकास क्षेत्र के नरम होने की विशेषता है।
एक्स-रे परीक्षा हड्डी के विनाश के शुरुआती संकेतों की पहचान करने में मदद करती है। फिर आप ऊरु सिर को निचोड़ने के लक्षणों को निर्धारित कर सकते हैं। तीसरे चरण में होने वाले रोग संबंधी विकारों को नरम हड्डी ऊतक के कई पैच के रूप में पहचाना जाता है। चरण 4 नवगठित क्षेत्रों के उद्भव से निर्धारित होता है।
प्रक्रिया के सक्रिय विकास के साथ, एसिटाबुलम चपटा हो जाता है, और नियमित रूप से गोलाकार नहीं।
इलाज
बाल चिकित्सा आर्थोपेडिस्ट ध्यान दें कि पर्थेस बीमारी का सबसे अच्छा इलाज किया जाता है, यदि संभव हो तो, बहुत प्रारंभिक अवस्था में। इस रोग स्थिति के उपचार का मुख्य लक्ष्य हिप संयुक्त सिर के शारीरिक रूप से सही गोलाकार आकार को संरक्षित करना है। इस उद्देश्य के लिए, विभिन्न तरीकों की एक पूरी श्रृंखला का उपयोग किया जाता है।
डॉक्टरों की देखरेख के बिना घर पर पर्थेस बीमारी का इलाज करना असंभव है। ऐसी स्व-दवा केवल प्रतिकूल लक्षणों की प्रगति को उत्तेजित कर सकती है। छोटे बच्चों में इस तरह के उपचार को करना विशेष रूप से खतरनाक है।
इस बीमारी के उपचार के लिए एक एकीकृत दृष्टिकोण क्षतिग्रस्त क्षेत्र में रक्त की आपूर्ति में सुधार कर सकता है, उपास्थि और हड्डी के ऊतकों में भड़काऊ प्रक्रिया को कम कर सकता है, और कूल्हे संयुक्त के आसपास की मांसपेशियों के स्वर को भी सामान्य कर सकता है। डॉक्टर इस प्रकार के ऑस्टियोकॉन्ड्रोपैथी के इलाज के कई तरीकों की पहचान करते हैं। इनमें मानक रूढ़िवादी चिकित्सा, साथ ही सर्जिकल प्रक्रियाएं शामिल हैं।
संयुक्त पर स्थिर भार को कम करने के लिए, बीमार बच्चा किसी भी शारीरिक गतिविधि तक सीमित है। बच्चे के बीमार पैर पर दृढ़ता से भरोसा करना चाहिए। रोग की तीव्र अवधि में, डॉक्टर बिस्तर पर आराम करने की सलाह देते हैं। यह क्षतिग्रस्त कूल्हे जोड़ों पर भार को कम करने और बच्चे की भलाई में सुधार करने में मदद करेगा।
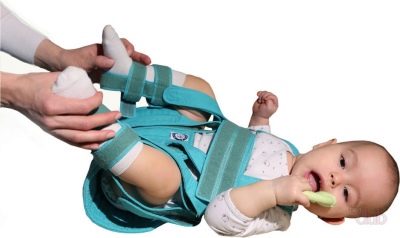
रोग की प्रगति को रोकने के लिए चिह्नित चरणों में, विभिन्न आर्थोपेडिक स्प्लिंट्स, ड्रेसिंग और जिप्सम निर्माण का उपयोग किया जाता है। वे आपको वांछित कार्यात्मक स्थिति में क्षतिग्रस्त पैर को ठीक करने की अनुमति देते हैं।
इस तरह के मजबूर कर्षण से कूल्हे संयुक्त पर गतिशील भार को कम करने में भी मदद मिलती है।
ड्रग थेरेपी न केवल रोग के प्रतिकूल लक्षणों को समाप्त करती है, बल्कि रोग के विकास को भी रोकती है। केटोरोल और निमेसुलाइड पर आधारित दर्द निवारक दर्द को कम करने में मदद करेगा। इन निधियों के स्वागत के लिए, कई चिकित्सा contraindications हैं। इन फंडों का उपयोग केवल मांग पर होना चाहिए, क्योंकि लंबे समय तक उपयोग बच्चे में जठरांत्र संबंधी मार्ग के श्लेष्म झिल्ली को गंभीर नुकसान पहुंचा सकता है।
ऐसी दवाओं के लिए जो आर्टिकुलर उपास्थि की अखंडता को थोड़ी देर तक बनाए रखने में मदद करती हैं hondroprotektory। ये धन एक लंबे स्वागत के लिए, पर्थेस रोग से पीड़ित बच्चों को सौंपा जाता है। ऐसी दवाएं विटामिन कॉम्प्लेक्स के साथ पूरी तरह से संयुक्त हैं, समूह बी के विटामिन से समृद्ध इस संयुक्त दवा चिकित्सा का न केवल हिप जोड़ों के उपास्थि पर सकारात्मक प्रभाव पड़ता है, बल्कि प्रभावित क्षेत्र में रक्त की आपूर्ति में सुधार करने में भी मदद करता है।
चिकित्सा मालिश और विशेष रूप से चयनित जटिल व्यायाम चिकित्सा इस बीमारी के साथ सभी शिशुओं को सौंपा। ये विधियां बच्चे की भलाई को बेहतर बनाने में मदद करती हैं, साथ ही मांसपेशियों की हाइपोट्रॉफी की अभिव्यक्ति को कम करती हैं और कूल्हे जोड़ों में रक्त की आपूर्ति को सामान्य करने में मदद करती हैं।
रोग के सभी प्रतिकूल लक्षणों को समाप्त करने में भौतिक चिकित्सा बहुत महत्वपूर्ण भूमिका निभाती है। पैराफिन, साथ ही बिजली की उत्तेजना का उपयोग करते हुए वार्मिंग तकनीक मांसपेशियों और हड्डी और उपास्थि संरचनाओं पर लाभकारी प्रभाव डालती है।
डॉक्टरों का सुझाव है कि पर्थ की बीमारी वाले सभी बच्चे एक सेनेटोरियम में वार्षिक पुनर्वास उपचार से गुजरते हैं। इस तरह की चिकित्सा सुविधा में, विभिन्न प्रक्रियाओं की एक पूरी श्रृंखला का प्रदर्शन किया जाता है, जिसमें स्पष्ट चिकित्सीय प्रभाव होता है।
रूढ़िवादी उपचार की अप्रभावीता के साथ किया जाता है। सर्जरी। वे उस स्थिति में किए जाते हैं जब बच्चे को विकलांगता का खतरा अधिक होता है। सर्जिकल उपचार के बाद, एक नियम के रूप में, बच्चे की समग्र भलाई में सुधार होता है और गैट को बहाल किया जाता है। ज्यादातर मामलों में तकनीकी रूप से सही ढंग से किए गए ऑपरेशन के बाद प्रतिकूल प्रभाव नहीं पड़ता है।
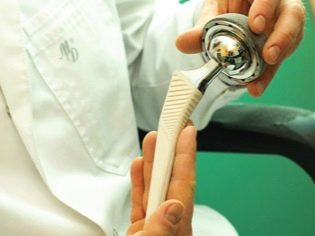
सर्जिकल उपचार आमतौर पर कूल्हे की हड्डी के सिर के चिह्नित परिगलन के मामलों में, साथ ही साथ गंभीर विकृति की उपस्थिति में दिखाया गया है। कुछ मामलों में, घाव पहले से ही इतने बड़े पैमाने पर हैं कि संयुक्त को प्रतिस्थापित करने की आवश्यकता है। इसके लिए अलग-अलग एंडोप्रोस्टेसिस का उपयोग किया जाता है। ऐसे तकनीकी साधनों के उपयोग से कूल्हे संयुक्त में खो जाने वाले आंदोलनों की मात्रा को सामान्य करने की अनुमति मिलती है।
इस तथ्य के बारे में कि पर्थेस रोग खतरनाक है, अगले वीडियो देखें।