आईवीएफ लंबे प्रोटोकॉल दिन तक: योजना और विवरण
आईवीएफ प्रोटोकॉल कृत्रिम गर्भाधान में एक प्रयास को संदर्भित करता है जिसके सभी अनिवार्य कदम हैं। सामान्यतया, प्रोटोकॉल में ओव्यूलेशन या सुपरोव्यूलेशन के लिए तैयारी शामिल है, अंडे का संग्रह जो कुछ हार्मोनल तैयारी लेकर "विकसित" हो सकते हैं। अगला चरण निषेचन है, जो भ्रूणविज्ञानी की करीबी देखरेख में प्रयोगशाला में होता है। कुछ दिनों में, भ्रूण का सबसे अच्छा और सबसे व्यवहार्य महिला के गर्भ में स्थानांतरित किया जाएगा। इस प्रोटोकॉल पर इस तरह के रूप में पूरा माना जाता है। प्रश्न के उत्तर के लिए उत्सुक प्रतीक्षा की अवधि शुरू होती है - चाहे गर्भावस्था आई हो या नहीं।
हमारे देश में दो प्रकार के प्रोटोकॉल सामान्य हैं - छोटे और लंबे। हम इस सामग्री में लंबे प्रोटोकॉल के बारे में विस्तार से बताएंगे।
यह क्या है?
दीर्घकालिक आईवीएफ प्रोटोकॉल उपचार का एक कोर्स है जो चिकित्सक द्वारा व्यक्तिगत रूप से अच्छी तरह से परिभाषित हार्मोनल एजेंटों का उपयोग करके निर्धारित किया जाता है। इस उपचार के साथ मुख्य चक्र की शुरुआत से पहले हार्मोन का सेवन पहले ही शुरू हो जाता है। और यह शॉर्ट प्रोटोकॉल से मुख्य अंतर है, जो महिलाओं के चक्र के 3 वें दिन से शुरू होता है और 28-32 वें दिन समाप्त होता है। शॉर्ट प्रोटोकॉल में एक महिला को अंडाशय पंचर के लिए अंडाशय तैयार करने में 10-14 दिन लगते हैं।
एक लंबे प्रोटोकॉल के साथ, कार्य अलग है - जितना संभव हो उतने परिपक्व और पूर्ण विकसित अंडे प्राप्त करने के लिए। इसलिए, प्रत्यक्ष हार्मोन थेरेपी का चरण 30 दिनों तक रह सकता है, प्रोटोकॉल स्वयं औसतन 40-55 दिनों तक रहता है।
डॉक्टरों का कार्य जो एक महिला को एक लंबे प्रकार के प्रोटोकॉल को लिखते हैं, उसके शरीर में सभी हार्मोनल प्रक्रियाओं को पूरी तरह से नियंत्रित करना है। लेकिन पहले, उसके अंडाशय के प्राकृतिक कार्यों को दबाने के लिए आवश्यक है, रजोनिवृत्ति के समान स्थिति पैदा करने के लिए। उसके बाद ही कूप उत्तेजना चिकित्सा शुरू होती है, जिसका उद्देश्य इन रोमों के अंदर अंडाशय और अंडों में रोम के विकास को बढ़ावा देना है।
एक लंबा प्रोटोकॉल आमतौर पर उन महिलाओं के लिए अनुशंसित किया जाता है, जिनकी अंडा की गुणवत्ता असंतोषजनक होती है, 35 वर्ष से अधिक उम्र की महिलाओं के साथ-साथ उन महिलाओं के लिए जिनकी डिम्बग्रंथि की कार्यक्षमता कम हो जाती है। इस तरह का उपचार एंडोमेट्रियल विकारों के साथ कम डिम्बग्रंथि आरक्षित महिलाओं के लिए उपयुक्त है।
एक लंबे प्रोटोकॉल को एक छोटे से अधिक बार सौंपा जाता है। और इसमें एक उचित अनाज है - इस प्रकार की चिकित्सा आपको एक साथ 20 oocytes तक प्राप्त करने की अनुमति देती है, जो भ्रूणविज्ञानियों के कार्य को बहुत सुविधाजनक बनाएगी। डॉक्टर सबसे अच्छा चुनने में सक्षम होंगे, उत्कृष्ट और अच्छी गुणवत्ता के भ्रूण प्राप्त करने की उच्च संभावना के साथ पर्याप्त संख्या में जर्म कोशिकाओं को निषेचित करते हैं।
कुछ मामलों में, एक महिला को न केवल एक लंबा, बल्कि एक अल्ट्रा-लॉन्ग या सुपर-लॉन्ग प्रोटोकॉल की सिफारिश की जाती है, जिसमें कई महीनों में हार्मोनल पदार्थों को छोटी खुराक में प्रशासित किया जाएगा। संचयी कार्रवाई से अच्छे परिणाम प्राप्त होंगे।
आईवीएफ के लंबे प्रोटोकॉल की कुछ किस्में हैं, वे उन दवाओं में भिन्न होती हैं जिनका उपयोग किया जाता है, और चिकित्सा का समय। वह एक निश्चित महिला का चयन स्वयं नहीं कर सकती है, क्योंकि यह उसके उपस्थित चिकित्सक का विशेष अधिकार है, जो बांझपन के कारण पर ध्यान केंद्रित करेगा, हास्यबोध पर, और रोगी के स्वास्थ्य के लिए संभावित जोखिमों पर भी।
फायदे और नुकसान
आईवीएफ के लिए लंबे समय तक उपचार करने का मुख्य लाभ गर्भावस्था की अधिक संभावना है। लंबे समय तक हार्मोनल थेरेपी के कारण, पर्याप्त संख्या में oocytes, और फिर व्यवहार्य भ्रूण प्राप्त करना संभव है, जो भ्रूण के हस्तांतरण के बाद गर्भाशय में प्रत्यारोपित होने की अधिक संभावना है।
लंबा प्रोटोकॉल आपको अंडे और भ्रूण की आपूर्ति "स्टॉक" करने की अनुमति देता है जिसे क्रायोप्रेशर किया जा सकता है और फिर क्रायोबैंक में संग्रहीत किया जा सकता है। इसका मतलब है कि यदि वर्तमान प्रोटोकॉल विफल हो जाता है, तो रिकवरी अवधि के बाद की महिला बाद के प्रयासों के लिए इस रिजर्व का उपयोग करने में सक्षम होगी। यहां तक कि अगर वर्तमान प्रयास सफल है, तो वह कुछ वर्षों में क्लिनिक में वापस आ जाएगी और आईवीएफ के लिए जमे हुए oocytes और भ्रूण का उपयोग करके अपने दूसरे या तीसरे बच्चे को जन्म देगी। इसी समय, लंबे समय तक हार्मोन लेने के लिए आवश्यक नहीं है, पंचर कूप और सब कुछ जो महिला शरीर द्वारा बहुत आसानी से सहन नहीं किया जाता है।
माइनस लॉन्ग प्रोटोकॉल, जैसा कि आप अनुमान लगा सकते हैं, हार्मोनल तैयारी और उत्तेजना की अवधि की लंबाई है। इन उद्देश्यों के लिए उपयोग की जाने वाली तैयारी, सभी अंगों और प्रणालियों के काम के लिए एक बहरा झटका देती है। अधिकांश भाग के लिए महिलाएं लंबे प्रोटोकॉल को सहन करने में काफी मुश्किल होती हैं - उनकी भलाई बिगड़ती है, उनका वजन बढ़ता है, और पुरानी बीमारियां बिगड़ सकती हैं। डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम और उनके बाद के थकावट का जोखिम काफी अधिक है।
किसको दिखाया गया है?
एक या दूसरे रूप में लंबे प्रोटोकॉल मुख्य रूप से महिलाओं के लिए अनुशंसित हैं जिनमें निम्नलिखित रोग और स्थितियां हैं:
- फाइब्रॉएड;
- पॉलीसिस्टिक अंडाशय सिंड्रोम, जननांगों में पुटी जैसी संरचनाएं;
- एंडोमेट्रियोसिस के गंभीर रूपों के लिए मध्यम;
- फैलोपियन ट्यूब की पूरी रुकावट;
- फैलोपियन ट्यूब की पूर्ण अनुपस्थिति;
- एण्ड्रोजन की प्रधानता (पुरुष-प्रकार के हार्मोन);
- सेक्स ग्रंथियों के कार्यों में उम्र से संबंधित परिवर्तनों के कारण या गंभीर अंतःस्रावी विकारों के कारण एलएच (ल्यूटिनाइजिंग हार्मोन) के उच्च मूल्य;
- आयु कारक - 40 साल के बाद;
- अंडों की खराब गुणवत्ता, जो मजबूत और मजबूत भ्रूण प्राप्त करने की अनुमति नहीं देती है या सामान्य रूप से भ्रूण प्राप्त करने की अनुमति नहीं देती है।
इसके अलावा, जो महिलाएं पहले से ही एक छोटा प्रोटोकॉल पूरा कर चुकी हैं, जो असफल थीं, उन्हें भी उपचार प्रकार को लंबे समय तक बदलने की सिफारिश की गई थी। काफी बार, यह एक अच्छा समाधान है, और गर्भावस्था होती है।
मतभेद
यदि किसी महिला की निम्नलिखित स्थितियां और बीमारियां हैं, तो लंबा प्रोटोकॉल प्रकार लागू नहीं होगा:
- मानसिक बीमारी जिसे नियमित या व्यवस्थित मनोदैहिक पदार्थ चिकित्सा की आवश्यकता होती है;
- गर्भाशय की अनुपस्थिति या ऐसे शारीरिक दोष जो बच्चे को सहन करने की अनुमति नहीं देते हैं;
- ऑन्कोलॉजिकल बीमारियां, जिनमें एनामनेसिस शामिल हैं;
- हृदय प्रणाली के रोग;
- मधुमेह मेलेटस;
- थायराइड की बीमारी।
अक्सर प्रोटोकॉल लंबे प्रकार के अनुसार किया जाता है, लेकिन एक महिला को चेतावनी दी जाती है कि सफलता की संभावना आधार रेखा की तुलना में काफी कम होगी।
आमतौर पर एक लंबा प्रोटोकॉल गर्भावस्था के आधार को 35% से 40-45% तक बढ़ा देता है, लेकिन शरीर में कुछ विकारों के साथ, संभावना कम है:
- लंबे समय तक पैल्विक अंगों की पुरानी भड़काऊ प्रक्रियाएं, अन्य साधनों और तरीकों से खराब इलाज;
- गर्भाशय पर पहले के संचालन;
- स्केन्थी डिम्बग्रंथि रिजर्व, जिसमें अल्ट्रा-लंबे प्रोटोकॉल में भी पर्याप्त संख्या में oocytes को प्राप्त करना असंभव है।
साथ ही, यदि पार्टनर सबसे अच्छा शुक्राणु नहीं है, तो सफलता की संभावना कम हो जाती है।
मुख्य चरण
सामान्य तौर पर, एक लंबे प्रोटोकॉल में आईवीएफ योजना सामान्य योजना से बहुत अलग नहीं होती है, इसमें सभी मुख्य चरण मानक के अनुरूप होते हैं।अंतर केवल प्रारंभिक चरण में है - अंडाशय तैयार करने और पूर्ण चिकित्सा पर्यवेक्षण के तहत उनके काम लेने का चरण।
क्लासिक लंबे प्रोटोकॉल में प्रवेश अगले माहवारी की शुरुआत से लगभग दो सप्ताह पहले होता है। इस स्तर पर, जब सभी मुख्य परीक्षाओं और विश्लेषणों को पहले ही पीछे छोड़ दिया गया है, तो महिला को दवाओं की सिफारिश की जाती है जो अंडाशय के काम को दबा देती हैं, उदाहरण के लिए, डेकाप्टेपिल। यह दवा पिट्यूटरी गतिविधि को रोकती है।
इसके बाद कूप उत्तेजना का एक चरण होता है। ऐसा करने के लिए, अन्य दवाओं का उपयोग करें जो रोम को बढ़ने और तेजी से परिपक्व होने की अनुमति देते हैं। अल्ट्रासाउंड द्वारा पूरी प्रक्रिया की निगरानी की जाती है - एक महिला हर दो या तीन दिनों में डॉक्टर से मुलाकात करती है ताकि वह देख सके कि अंडाशय हार्मोनल उत्तेजना का क्या जवाब देते हैं। यदि रोम बहुत तेजी से बढ़ते हैं, तो हार्मोन की खुराक कम हो जाती है, अगर विकास धीमा और सुस्त है, तो खुराक को यथोचित रूप से बढ़ाया जा सकता है। जब डॉक्टर बताता है कि कई रोम परिपक्व हो गए हैं, तो एक पंचर निर्धारित है। इससे पहले, 36 घंटे की एचसीजी की तैयारी इंजेक्ट की जाती है, अंडों की त्वरित परिपक्वता के लिए यह आवश्यक है, क्योंकि अपरिपक्व oocytes का उत्पादन फायदेमंद नहीं होगा - ऐसी रोगाणु कोशिकाओं को निषेचित नहीं किया जा सकता है।
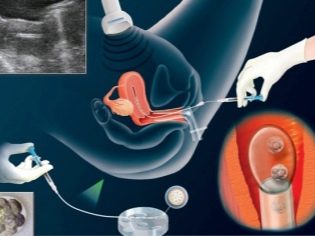
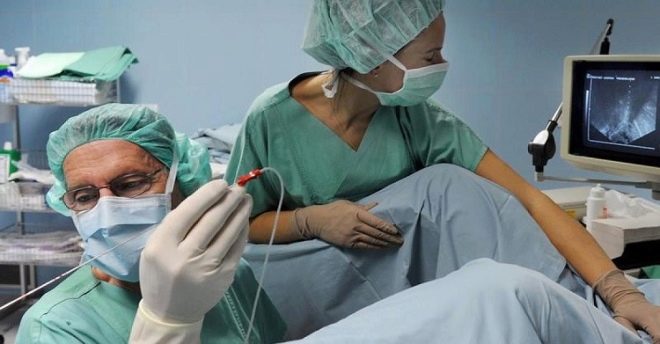
पंचर खुद को क्लिनिक में सामान्य संज्ञाहरण के तहत किया जाता है, क्योंकि यह प्रक्रिया बल्कि दर्दनाक है। इसका सार एक लंबी सुई के साथ रोम के पंचर में निहित है, बारी-बारी से प्रत्येक कूप में योनि की दीवार के माध्यम से अल्ट्रासाउंड सेंसर के सतर्क नियंत्रण के तहत डाला जाता है। प्रत्येक रोम की सामग्री की एक आकांक्षा है। एक विशेष कंटेनर में अंडे के साथ तरल को सफाई और निषेचन के लिए प्रयोगशाला में पहुंचाया जाता है।
कुछ दिनों (3 या 5) के बाद, महिला को भ्रूण को फिर से भरने के लिए एक क्लिनिक में आने की पेशकश की जाएगी। यह महत्वपूर्ण है कि न केवल अच्छे भ्रूण प्राप्त किए जाते हैं, बल्कि महिला का शरीर भी उन्हें प्राप्त करने के लिए तैयार है - डॉक्टर को तथाकथित "प्रत्यारोपण खिड़की" में जाना होगा - आरोपण के लिए सबसे अनुकूल अवधि।
भ्रूण दर्द नहीं होता है, इसमें पांच मिनट से अधिक नहीं लगता है। भ्रूण की एक परिभाषित और सहमत संख्या गर्भाशय गुहा में गर्भाशय ग्रीवा नहर के माध्यम से डाली गई एक पतली लचीली कैथेटर का उपयोग करके गर्भाशय गुहा में स्थानांतरित की जाती है।
एक महिला को प्रोजेस्टेरोन समर्थन प्राप्त होता है जब तक कि प्रत्यारोपण के 2-3 सप्ताह बाद गर्भावस्था का निर्धारण नहीं किया जाता है। भविष्य में, प्रोजेस्टेरोन दवाओं को लेने की संभावना एक प्रसूति-स्त्री रोग विशेषज्ञ द्वारा निर्धारित की जाती है, गर्भावस्था के पाठ्यक्रम की ख़ासियत को ध्यान में रखते हुए। यदि रुकावट का खतरा है, तो गर्भावस्था के 16-18 सप्ताह तक एक महिला को प्रोजेस्टेरोन दिया जा सकता है।
यदि प्रोटोकॉल असफल है और गर्भावस्था नहीं आती है, तो कम से कम 3 महीने के लिए आक्रामक हार्मोन थेरेपी से वसूली की सिफारिश की जाती है। तभी एक महिला फिर से आईवीएफ कार्यक्रम की सदस्य बन सकती है।
विस्तृत योजना
महिलाएं अक्सर इस बात में रुचि रखती हैं कि दिन तक लंबा प्रोटोकॉल क्या होगा। आइए इसके बारे में और विस्तार से बताने की कोशिश करते हैं:
- चक्र के 20-25 दिन अंडाशय और पिट्यूटरी को अवरुद्ध करने का चरण शुरू होता है। निर्धारित दवाएं जो एक महिला अनुसूची के अनुसार लेंगी और जिस खुराक में डॉक्टर सिफारिश करेंगे।
- अवरुद्ध चरण के बाद, चक्र के 3-5 वें दिन कूप उत्तेजना चरण शुरू होता है। कौन सी दवा अधिक प्रभावी है, डॉक्टर तय करेगा। उनमें से अधिकांश में इंजेक्टेबल रिलीज़ फॉर्म हैं। एक महिला को एक ही समय में हर दिन चमड़े के नीचे या इंट्रामस्क्युलर इंजेक्शन देना होगा।
- ट्रिगर ovulation। एचसीजी को प्रशासित किया जाता है जब अल्ट्रासाउंड डेटा के अनुसार रोम 18 से 22 मिमी तक आकार तक पहुंचते हैं।
- अंडा संग्रह। यह ओव्यूलेशन ट्रिगर के उपयोग के ठीक 36 घंटे बाद होता है, अन्यथा सहज ओवुलेशन का खतरा होता है। उसी समय, साथी निषेचन के लिए शुक्राणु को बचाता है।
- निषेचन और भ्रूण मूल्यांकन, खेती - निषेचन के बाद 3-5 दिनों के भीतर।
- भ्रूण की प्रतिकृति (शब्द डॉक्टर द्वारा निर्धारित किया गया है)।
यदि सभी चरणों को सफलतापूर्वक पूरा किया जाता है, तो यह केवल धैर्य रखने और 2 सप्ताह प्रतीक्षा करने के लिए रहता है।इस अवधि के बाद, एक महिला को पहली बार एचसीजी के लिए एक रक्त परीक्षण करने की सिफारिश की जाती है, और 21 दिन पर भ्रूण-स्थानांतरण होने के बाद, पहला नैदानिक पुष्टित्मक अल्ट्रासाउंड एचसीजी के लिए एक सकारात्मक या संदिग्ध रक्त परीक्षण के साथ किया जाता है।
यदि एक लंबा प्रोटोकॉल नियुक्त किया जाता है, तो इसका मतलब है कि एक महिला को सबसे आसान आधे से दो महीने होने की उम्मीद नहीं है, जिसके दौरान उसे अधिकतम शक्ति, धैर्य और प्रदर्शन की आवश्यकता होगी - सफलता काफी हद तक इस बात पर निर्भर करती है कि एक महिला सभी सिफारिशों और डॉक्टर के नुस्खे का कितना अच्छा पालन करेगी। आईवीएफ उपचार चक्र के प्रत्येक चरण में।
स्वास्थ्य
एक लंबे प्रोटोकॉल के दौरान, कुछ महिलाएं लगभग अपरिवर्तित महसूस करती हैं, लेकिन निष्पक्ष सेक्स के ऐसे प्रतिनिधियों को उंगलियों पर गिना जा सकता है। सबसे अधिक बार, कुछ परिवर्तन होते हैं। अंडाशय को अवरुद्ध करने के चरण में, महिला संवेदनाओं की पूरी श्रृंखला महसूस करती है जो आमतौर पर रजोनिवृत्ति के साथ होती है - "गर्म चमक" और चक्कर आना, सिरदर्द, माइग्रेन, और बढ़ी हुई चिड़चिड़ापन। वह मनोवैज्ञानिक और भावनात्मक रूप से अस्थिर, नर्वस और अशांत हो जाती है। इस स्तर पर दूसरों के साथ अच्छे संबंध बनाए रखना और काम पर जाना काफी मुश्किल है।
कूप उत्तेजना चरण में, महिलाओं को अक्सर पेट फूलना, पेट फूलना और पेट फूलना, मतली, नींद में गड़बड़ी और मिजाज की भावना के साथ-साथ स्तन ग्रंथियों में सूजन और असुविधा की शिकायत होती है। दुर्भाग्य से, ये हार्मोन के प्रभाव, उनके दुष्प्रभाव हैं। निचले पेट में दर्द दर्द अंडाशय में वृद्धि के साथ जुड़ा हुआ है, क्योंकि लंबे प्रोटोकॉल में, वे प्राकृतिक चक्र की तुलना में काफी अधिक अंडे परिपक्व हुए हैं।
यह जरूरी नहीं है कि स्वास्थ्य की स्थिति बहुत खराब होगी। सब कुछ काफी व्यक्तिगत है। लेकिन एक तेज गिरावट के साथ, एक महिला को निश्चित रूप से एक डॉक्टर से परामर्श करने की आवश्यकता होगी और, संभवतः, एक दवा प्रतिस्थापन या खुराक समायोजन।
समीक्षा
महिलाओं के अनुसार, सबसे दर्दनाक, अपने दम पर इंजेक्शन बनाने की आवश्यकता है। एक ही समय में, चमड़े के नीचे के प्रशासन के बाद, पेट पर विशाल घाव दिखाई देते हैं, जिससे चोट भी लगती है। अधिकांश प्रजनन विशेषज्ञ एक ऐसी महिला को अनुमति नहीं देते हैं जो जड़ी-बूटियों और बेहोश करने की क्रिया के लिए लंबे प्रोटोकॉल में है, और लगातार जलन महिला और उसके आस-पास दोनों के लिए बहुत मुश्किल है।
एक छोटे से एक की लागत की तुलना में एक लंबे प्रोटोकॉल की उच्च लागत है। आईवीएफ की लागत इस तथ्य के कारण अलग है कि अधिकांश लागत में दवाओं की कीमत शामिल है, और हार्मोनल दवाएं बहुत महंगी हैं। यदि आईवीएफ कोटा द्वारा किया जाता है, तो कोटा फंड और वास्तविक क्लिनिक खाते के बीच का अंतर 120 हजार रूबल से अधिक मात्रा में पहुंच सकता है, आपको अप्रिय आश्चर्य से बचने के लिए इसके लिए तैयार रहने की आवश्यकता है।
कुछ महिलाएं, जो एक असफल शॉर्ट के बाद एक लंबे प्रोटोकॉल में प्रवेश करती हैं, ध्यान दें कि गर्भावस्था की संभावना में काफी वृद्धि नहीं हुई थी। लंबे समय तक उत्तेजना के लिए अंडाशय की प्रतिक्रिया हमेशा अधिक उत्पादक नहीं होती है, और डॉक्टर, अफसोस, गारंटी नहीं दे सकते हैं।
उन लोगों की समीक्षा करें जो गर्भवती, आभारी और उत्साही हैं, क्योंकि इस कठिन तरीके ने उन्हें एक बच्चा दिया।
नीचे दिए गए वीडियो में बोरिस कमेनसेट्स्की के "जस्ट आईवीएफ" उत्तर चक्र से "जस्ट आईवीएफ आईवीएफ" प्रतिक्रिया चक्र के वीडियो देखें।