आईसीएसआई क्या है - इंट्रासाइटोप्लाज्मिक शुक्राणु इंजेक्शन, प्रक्रिया कैसे होती है?
जब कोई दंपति लंबे समय तक बच्चे को गर्भ धारण नहीं कर सकता है, लेकिन दवा उन्हें दवाओं और अन्य साधनों से मदद नहीं कर सकती, तो इन-विट्रो निषेचन की सिफारिश की जाती है। आईवीएफ के साथ, अंडे को महिला शरीर के बाहर, एक परखनली में निषेचित किया जाता है। यदि एक पुरुष और एक महिला की सेक्स कोशिकाओं का विलय प्रयोगशाला के कटोरे में नहीं होता है, तो यह निराशा के लिए बहुत जल्दी है, क्योंकि कृत्रिम गर्भाधान, आईसीएसआई के तरीकों में से एक बचाव में आ सकता है। यह इस तरह और इस तरह की प्रक्रिया को किया जाता है, हम इस लेख में बताएंगे।
परिभाषा
संक्षिप्त नाम "आईसीएसआई" अंग्रेजी "आईसीएसआई" से लिया गया है - इंट्रासीटोप्लास्मिक स्पर्म इंजेक्शन, जिसका शाब्दिक अर्थ है "शुक्राणु का इंट्रासाइटोप्लास्मिक इंजेक्शन।" आईसीएसआई बांझपन के विभिन्न रूपों के इलाज का एक आधुनिक तरीका है, जिसने हजारों जोड़ों को प्रजनन विकारों के जटिल रूपों के साथ मातृत्व और पितृत्व की खुशी हासिल करने की अनुमति दी।
इस विधि को पूरे या कृत्रिम गर्भाधान के साथ आईवीएफ के साथ भ्रमित नहीं होना चाहिए। जब अंतर्गर्भाशयी गर्भाधान निषेचन महिला शरीर के अंदर होता है, जहां यह प्रकृति द्वारा प्रदान किया जाता है - फैलोपियन ट्यूबों में से एक के ampullary भाग में। शुक्राणु को बस एक पतली कैथेटर के माध्यम से गर्भाशय गुहा में इंजेक्ट किया जाता है, जिससे बड़ी संख्या में नर जर्म कोशिकाओं को जीवित रहने और सफलतापूर्वक अंडा सेल तक पहुंचने की अनुमति मिलती है। आईवीएफ के साथ, अंडे को एक प्रयोगशाला पेट्री डिश में शुक्राणु द्वारा निषेचित किया जाता है। एक ही समय में, शुक्राणु कोशिकाएं oocyte झिल्ली को लगभग उसी तरह से "तूफान" करती हैं जैसे वे प्राकृतिक परिस्थितियों में प्राकृतिक गर्भाधान के साथ करते हैं।
आईसीएसआई की आवश्यकता तब होती है जब शुक्राणुजोज़ एक अंडा निषेचन में असमर्थ होते हैं, यहां तक कि भ्रूण प्रयोगशाला में भी, इसकी सभी पोषण रचनाओं के साथ, अशुद्धियों और वीर्य द्रव से स्खलन की पूर्व-सफाई द्वारा। फिर डॉक्टर एक वास्तविक चमत्कार करते हैं, जिसके लिए उन्हें बहुत अनुभव और एक निश्चित "आभूषण" की आवश्यकता होती है - वे सबसे स्वस्थ शुक्राणु कोशिका को एक पतली सुई के साथ सीधे अंडे के खोल के नीचे अपने साइटोप्लास्मिक तरल पदार्थ में इंजेक्ट करते हैं। एक बार उस स्थान पर जहां इसकी आवश्यकता होती है, शुक्राणु के निषेचन की बेहतर संभावना होती है।
पेट्री डिश में प्राकृतिक गर्भाधान, गर्भाधान या आईवीएफ के साथ, शुक्राणु को कई बाधाओं को दूर करना पड़ता है - एक उज्ज्वल मुकुट, एक चमकदार अंडे का खोल, और केवल सबसे स्थायी खोल के नीचे घुसना कर सकते हैं। ICSI आपको मार्ग को "छोटा" करने की अनुमति देता है।
रूसी डॉक्टर सबसे अधिक बार सदमे के अंतिम स्वर के साथ आईसीएसआई विधि कहते हैं, और केवल सेंट पीटर्सबर्ग के डॉक्टर प्रक्रिया के नाम का उच्चारण करते हुए पहले "I" का उच्चारण करते हैं।
1992 में बेल्जियम के डॉक्टरों द्वारा पहली बार इस विधि का उपयोग किया गया था। फिर, ब्रसेल्स सेंटर फॉर रिप्रोडक्शन में, उन्होंने एक बच्चे को गर्भ धारण करने में इस तरह से जोड़े की मदद की, जिसका इलाज बांझपन के लिए असफल रहा और यहां तक कि 20 वर्षों तक कई आईवीएफ भी किए।
रूस में, इस विधि ने थोड़ी देर बाद जड़ जमा ली, इसके विकास में मुख्य योगदान NIIAP - रिसर्च इंस्टीट्यूट ऑफ ओब्स्टेट्रिक्स एंड पीडियाट्रिक्स के वैज्ञानिकों द्वारा किया गया था। "शुक्राणु" को अंडे तक पहुंचाने का पहला प्रयास सोवियत काल के दौरान पहले किया गया था, जब 1986 में मास्को और लेनिनग्राद में पहले दो सफल आईवीएफ किए गए थे।हालांकि, उस समय, दवा में उच्च-सटीक उपकरण नहीं थे जो सेलुलर स्तर पर सटीकता प्राप्त करने की अनुमति देगा।
आज ऐसे अवसर हैं, आईसीएसआई प्रक्रिया को उच्च तकनीक माना जाता है। यह चिकित्सा कारणों से आयोजित किया जाता है, जो स्वास्थ्य मंत्रालय के आदेश द्वारा निर्धारित किए जाते हैं, रूसियों को सहायक प्रजनन देखभाल प्रदान करने की प्रक्रिया को निर्धारित करते हैं।
आप आईसीएसआई को अपने स्वयं के खर्च और नि: शुल्क दोनों पर बना सकते हैं - क्षेत्रीय या संघीय के एक कोटा के अनुसार।
यह प्रक्रिया पति के शुक्राणु के साथ-साथ दाता के शुक्राणु के साथ भी की जाती है, यदि सख्त चिकित्सीय संकेत हैं, या यदि महिला की मर्जी, यदि वह अकेली रहती है, तो उसका कोई स्थायी यौन साथी नहीं है। अक्सर, आईसीएसआई को एक पति के शुक्राणु के साथ आईवीएफ के लिए अनुशंसित किया जाता है, क्योंकि दाता के शुक्राणु को उत्कृष्ट "स्वास्थ्य" द्वारा प्रतिष्ठित किया जाता है, प्रयोगशाला परीक्षणों द्वारा पुष्टि की जाती है और साबित होती है। कुछ मामलों में, आईसीएसआई को दाता की बायोमेट्रिक के साथ भी किया जा सकता है, लेकिन यह प्रासंगिक है यदि महिला एकल है, और उसकी oocytes उम्र या अन्य कारणों के कारण, बहुत घने गोले हैं जो स्वस्थ शुक्राणुजोज़ा के लिए भी पंचर नहीं हो सकते हैं।
गवाही
आंकड़ों के मुताबिक, आईसीएसआई के साथ आईवीएफ की हिस्सेदारी, सभी एक्स्ट्राकोर्पोरल फर्टिलाइजेशन प्रोटोकॉल का लगभग 65% है। इसका मतलब है कि इंट्रासाइटोप्लाज्मिक शुक्राणु इंजेक्शन उच्च मांग में है। उच्च तकनीक प्रक्रिया की आवश्यकता हमेशा उत्पन्न नहीं होती है। यह खराब शुक्राणु के लिए संकेत दिया जाता है, जिसे रूढ़िवादी या शल्य चिकित्सा उपचार द्वारा समाप्त नहीं किया जा सकता है। यहाँ कुछ रोगात्मक स्थितियाँ दी गई हैं जिनमें IVF + ICSI एक जोड़ी के लिए दिखाए गए हैं:
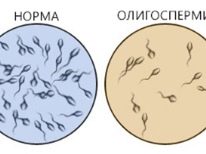
- स्खलन में शुक्राणुजोज़ा की कुल संख्या एक महत्वपूर्ण बिंदु (ओलिगोज़ोस्पर्मिया) तक कम हो जाती है, या वे प्रतिगामी स्खलन के कारण अनुपस्थित होते हैं, या स्खलन बिल्कुल नहीं होता है।
- पुरुष सेक्स कोशिकाओं की गतिशीलता अवधारणात्मक रूप से बिगड़ा हुआ (asthenozoospermia) है - स्खलन में, इम्मोबिल और गतिहीन शुक्राणुजोज़ प्रबल होते हैं, साथ ही आंदोलन के अनियमित प्रक्षेपवक्र, बिगड़ा समन्वय के साथ शुक्राणु।
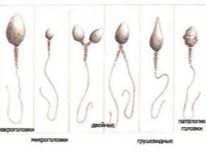
- टेरैटोज़ोस्पर्मिया एक ऐसी स्थिति है जिसमें स्फ़ोलोजी रूप से संशोधित सेक्स कोशिका म्यूटेंट स्खलन (एक शुक्राणु के लिए दो सिर, दो पूंछ या कोई पूंछ), पुरुष सेक्स सेल संरचनाओं के विभिन्न संशोधनों में हावी है।
- वीर्य में एंटीस्पर्म एंटीबॉडी की उपस्थिति।
- अज्ञातहेतुक बांझपन, जिसके कारणों की गहन चिकित्सा जांच के बाद पहचान नहीं हो सकी।
- Oocytes की प्राकृतिक गुणवत्ता (40 वर्ष से अधिक उम्र की महिलाओं में), या अन्य कारणों (हार्मोनल, जन्मजात, बाहरी नकारात्मक प्रभावों के प्रभाव आदि) के कारण ओटोस की कम गुणवत्ता। कुछ परिवर्तनों के साथ, शुक्राणु के झिल्ली शुक्राणुजोज़ा के लिए अभेद्य हो जाते हैं।
- 2 या अधिक चक्रों के लिए आईवीएफ प्रोटोकॉल में विफल, अगर एक पूरे के रूप में एक पुरुष और एक महिला की जर्म कोशिकाओं की गुणवत्ता मानकों को पूरा करती है।
यह ध्यान दिया जाना चाहिए कि आईसीएसआई सबसे कठिन परिस्थितियों में भी माता-पिता बनना संभव बनाता है, जब कोई अन्य तरीके और तरीके मदद नहीं करेंगे। भले ही स्खलन नहीं होता है, या वीर्य में एक भी जीवित शुक्राणु कोशिका नहीं है, डॉक्टरों के पास हमेशा रोगाणु कोशिकाओं के सर्जिकल संग्रह करने का व्यावहारिक अवसर होता है, उदाहरण के लिए, एक वृषण बायोप्सी करने के लिए।
ICSI के सफल होने के लिए सिर्फ कुछ सामान्य कोशिकाओं (जबकि स्खलन में लाखों की संख्या में हैं) प्राप्त करना पर्याप्त होगा।
यह कैसे किया जाता है?
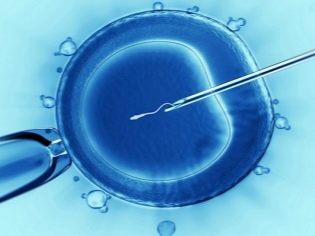
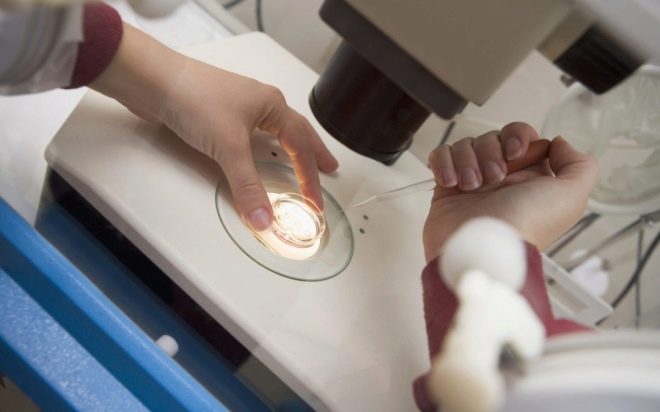
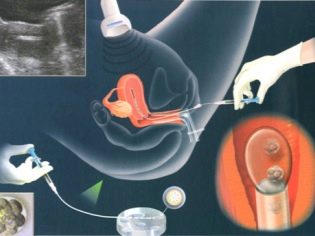
IKSI - आश्चर्यजनक रूप से "नाजुक" कार्य। एक सामान्य इंजेक्शन सुई का उपयोग करके एक श्लेष्म के साइटोप्लाज्मिक अंतरिक्ष में एक छोटे शुक्राणु कोशिका को इंजेक्ट करना बिल्कुल असंभव है, कोशिकाओं को नुकसान होगा और भ्रूण प्राप्त नहीं होगा। आईसीएसआई के लिए हाइड्रोलिक या इलेक्ट्रिक माइक्रोमैनिपुलेटर का उपयोग करें। वे बेहद सटीक हैं। पूरी प्रक्रिया शक्तिशाली माइक्रोस्कोप के तहत होती है।
मानव कोशिकाओं के रूप में इस तरह की ठीक सामग्री के साथ "काम" करने के लिए, विशेष उपकरण की आवश्यकता होती है - माइक्रोनेडल्स और माइक्रो-चूसने वाले। ये उपकरण मैनिपुलेटर से जुड़े होते हैं। और फिर भ्रूण चिकित्सक का काम एक शानदार फिल्म जैसा दिखता है - वह अपने हाथों से आंदोलन करता है और जोड़तोड़ जॉयस्टिक के माध्यम से अपने आंदोलनों को दोहराता है, लेकिन केवल एक सूक्ष्म पैमाने पर।
निषेचन के लिए, यह महत्वपूर्ण है कि शुक्राणु डीएनए सेट अपरिवर्तित है। इसलिए, शुक्राणु के अन्य हिस्सों में, वास्तव में, कोई आवश्यकता नहीं है। पहले चरण में, भ्रूणविज्ञानी सबसे स्वस्थ और आकारिकी रूप से सामान्य शुक्राणुजन का चयन करता है और इसे माइक्रोस्कोप के साथ काम की सतह पर रखता है। इसके अलावा, सूक्ष्म सुई सुई शुक्राणु की पूंछ को बाधित करती है। सेल स्थिर हो जाता है - इसके साथ आगे काम करना आसान होता है।
आईसीएसआई के साथ पूंछ में, कोई ज़रूरत नहीं है, क्योंकि पिंजरे को तैरने, लक्ष्य करने, स्थानांतरित करने की आवश्यकता नहीं है। सबसे मूल्यवान - डीएनए, शुक्राणु सिर में है।
एक पूंछ के बिना छोड़े गए शुक्राणु micropipette सुई में पीछे हट जाते हैं। माइक्रोप्राइस को बरकरार रखा गया अंडा है। चूसने वाला बाईं तरफ है, शुक्राणु के साथ microneedle विपरीत इंजेक्ट किया जाता है - दाईं ओर। डिम्बाणुजनकोशिका लिफ़ाफ़े के पंचर के बाद, पिपेट माइक्रोनेलेड की सामग्री को अंडे के साइटोप्लाज्मिक द्रव में डाला जाता है।
सवाल यह है कि क्या अंडा एक पंचर से पीड़ित हो सकता है, इसका उत्तर सकारात्मक में दिया जा सकता है। लेकिन उपलब्ध चिकित्सा आंकड़ों के अनुसार, ओओसीट की चोट की संभावना 1% से अधिक नहीं है। अन्य मामलों में, अंडे के खोल की प्रकृति पर एक लोचदार जगह जल्दी से पंचर साइट पर कस जाती है और इसके अंदर भविष्य की मां और भविष्य के पिता की आनुवंशिक सामग्री के संलयन की सबसे महत्वपूर्ण प्रक्रिया शुरू होती है।
अंडे की कोशिका को साफ किया जाता है, एक विशेष पोषक तत्व समाधान में रखा जाता है, जहां यह अगले कुछ दिनों में होगा। भ्रूणविज्ञानी भ्रूण की खेती करेंगे यदि निषेचन उस क्षण से पहले होता है जब इसे महिला के गर्भाशय गुहा में स्थानांतरित करने का निर्णय लिया जाता है।
प्रक्रिया के चरण चरण दर चरण
आईसीएसआई एक अलग कार्यक्रम के रूप में मौजूद नहीं है, यह आईवीएफ प्रोटोकॉल का हिस्सा है। इसलिए, आईवीएफ + आईसीएसआई के मुख्य चरण पारंपरिक आईवीएफ के साथ लगभग समान हैं, जिसके प्रोटोकॉल में शुक्राणुजोज़ा के इंट्रासाइटोप्लास्मिक इंजेक्शन की कोई आवश्यकता नहीं है। यदि आपको आईसीएसआई के साथ आईवीएफ की सिफारिश की जाती है, तो प्रक्रिया कई चरणों में आगे बढ़ेगी।
ट्रेनिंग
प्रारंभिक चरण में, दोनों भागीदारों या महिलाओं (यदि निषेचन को दाता के शुक्राणु के साथ बाहर ले जाने की योजना है), एक विस्तृत चिकित्सा परीक्षा की जानी चाहिए और परीक्षणों की एक बड़ी सूची प्रस्तुत की जानी चाहिए। एक महिला के लिए मानक सूची में सामान्य मूत्र और रक्त परीक्षण, एचआईवी के लिए रक्त परीक्षण, सिफलिस, संक्रामक वायरल हेपेटाइटिस बी और सी, टीओआरसीएच संक्रमण के लिए, हार्मोन के लिए, एंटीस्पर्म एंटीबॉडीज शामिल हैं।
एक स्त्री रोग संबंधी परीक्षा से गुजरना सुनिश्चित करें, जिसमें रूसी स्वास्थ्य मंत्रालय के आदेश में श्रोणि अंगों और स्तन ग्रंथियों का अल्ट्रासाउंड शामिल था (39 वर्ष से अधिक उम्र की महिलाओं के लिए - मैमोग्राफी), कोल्पोस्कोपी, हिस्टेरोस्कोपी, फैलोपियन ट्यूबों की धैर्य का निर्धारण, और बैक्टीरिया पर योनि स्मीयर का विश्लेषण।
पुरुषों के लिए मुख्य विश्लेषण शुक्राणु है। यह आईवीएफ से कम से कम दो महीने पहले किया जाना चाहिए। एक खराब शुक्राणु के साथ, रोगाणु कोशिकाओं की गुणवत्ता में सुधार करने के लिए उपचार दिखाया गया है, जिसके लिए विटामिन और खनिज तैयारी का उपयोग किया जाता है, साथ ही साथ आहार पूरक भी होते हैं जो शुक्राणुजनन प्रक्रिया में सुधार करते हैं।
शुक्राणु के अलावा, जिस पर प्रजनन चिकित्सक एक व्यक्तिगत आईवीएफ प्रोटोकॉल तैयार करने पर भरोसा करेंगे, एक आदमी को छाती के एक्स-रे, रक्त परीक्षण, दोनों सामान्य और एचआईवी के लिए, सिफलिस और यौन संचारित रोगों से गुजरना चाहिए, साथ ही साथ एक धब्बा से भी। मूत्रमार्ग।
सभी आवश्यक परीक्षणों का संग्रह आमतौर पर 2-3 महीने लगते हैं।इस बार युगल को समझदारी से इस्तेमाल किया जाना चाहिए - धूम्रपान बंद करो और मादक पेय लेना बंद करो, सही खाना शुरू करो, मांस, मछली, पनीर और अन्य डेयरी और डेयरी उत्पादों, सब्जियों और फलों के साथ आहार को समृद्ध करें। खेल के लिए युगल को जाना चाहिए, लेकिन अत्यधिक शारीरिक परिश्रम से बचें।
स्नान, सौना की यात्रा करना आवश्यक नहीं है। विशेष रूप से यह निषेध पुरुषों पर लागू होता है, जो तीन महीने के लिए आईवीएफ के लिए शुक्राणु दान करने की पूर्व संध्या पर, अंडकोश से किसी भी गर्मी के संपर्क में नहीं आना चाहिए। इसमें स्थित गोनाडों की अधिकता एक महत्वपूर्ण क्षण में स्खलन सूचकांकों को काफी खराब कर सकती है।
प्रोटोकॉल प्रविष्टि और उत्तेजना
विश्लेषण और चिकित्सक के निष्कर्ष के साथ कि महिला आईवीएफ प्रोटोकॉल में भर्ती है, आपको अगले माहवारी से 14-15 दिन पहले प्रजनन विशेषज्ञ से संपर्क करना चाहिए। क्लिनिक की पहली यात्रा पर, युगल आवश्यक दस्तावेजों पर हस्ताक्षर करेंगे और डॉक्टर द्वारा चुने गए प्रोटोकॉल के प्रकार के बारे में सूचित किया जाएगा। यदि एक लंबा प्रोटोकॉल चुना जाता है, तो मासिक धर्म की शुरुआत से पहले एक महिला को हार्मोनल ड्रग्स निर्धारित किया जा सकता है जो डिम्बग्रंथि समारोह को दबाते हैं, रजोनिवृत्ति जैसी स्थिति पैदा करते हैं। 2-3 सप्ताह के बाद, महिला को अन्य हार्मोन निर्धारित किए जाते हैं जो अंडाशय में रोम के तेजी से परिपक्वता को उत्तेजित करते हैं।
एक छोटे प्रोटोकॉल के साथ, वे पहले महिला जननांग ग्रंथियों के काम को दबाने के बिना करते हैं। लेकिन मासिक धर्म के बाद हार्मोन लेने का चरण (चक्र के 5-6 वें दिन) आवश्यक रूप से मौजूद है।
पूरे चरण के दौरान, एक महिला अक्सर अल्ट्रासाउंड पर जाती है और हार्मोन के लिए रक्त दान करती है। यह डॉक्टर को रोम की वृद्धि दर का आकलन करने और अंडाशय की हार्मोनल उत्तेजना की अपर्याप्त प्रतिक्रिया को रोकने की अनुमति देता है - यह अपर्याप्त या अत्यधिक हो सकता है। अपर्याप्त होने के साथ, आपको ICSI के लिए परिपक्व अंडों की सही संख्या नहीं मिल सकती है, और अधिकता के साथ, आप ओवरस्टीमुलेशन सिंड्रोम विकसित कर सकते हैं, जो अपने आप में महिलाओं के स्वास्थ्य के लिए बहुत खतरनाक है।
जैसे ही फॉलिकल्स (कम से कम तीन) 16 से 20 मिमी तक आकार तक पहुंचते हैं, एचसीजी को महिला को दिया जाता है। यह हार्मोन 36-37 घंटे के लिए एक त्वरित मोड में रोम के अंदर अंडों को पकने देता है, जिसके बाद अंडाशय के पंचर को बाहर निकालना संभव होता है।
अंडे और शुक्राणु प्राप्त करना
आईसीएसआई प्रक्रिया के लिए शुक्राणु पारंपरिक तरीके से प्राप्त किया जाता है - हस्तमैथुन द्वारा। यदि किसी व्यक्ति को घर पर सामग्री लेने और विश्लेषण करने से पहले 40 मिनट बाद प्रयोगशाला में ले जाने की अनुमति है, तो आपको निषेचन की योजना बनने के तुरंत बाद क्लिनिक में आईवीएफ के लिए शुक्राणु लेने की आवश्यकता है।
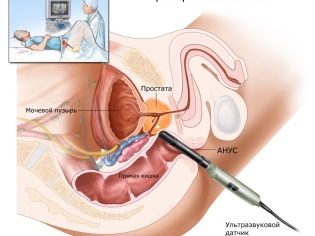
इस दिन, युगल एक साथ क्लिनिक में आता है - आदमी स्खलन को इकट्ठा करने के लिए एक अलग कमरे में जाता है, जिसे तुरंत प्रयोगशाला में पहुंचाया जाता है। यदि हस्तमैथुन में मदद नहीं मिलती है (आदमी का कोई इरेक्शन नहीं होता है, तो शरीर का निचला हिस्सा लकवाग्रस्त हो जाता है, कोई स्खलन नहीं होता है, या प्रतिगामी स्खलन होता है), रोगाणु कोशिकाओं को इकट्ठा करने की प्रक्रिया एपिडीडिमिस से परीक्षण बायोप्सी या शुक्राणु निष्कर्षण के माध्यम से संज्ञाहरण के तहत की जाती है।
यदि प्रक्रिया को दाता शुक्राणु के उपयोग के साथ किया जाता है, तो इसे क्रायोबैंक से दिया जाता है, धीरे-धीरे पहले से डीफ्रॉस्ट किया जाता है, और क्रायोप्रेज़र्वेशन के बाद शुक्राणुजोज़ा के संकेतकों का एक अध्ययन किया जाता है।
प्रयोगशाला में, एक आदमी की जैविक सामग्री प्राथमिक सफाई से गुजरती है, जो सेमिनल द्रव से निकलती है। शेष केंद्रित शुक्राणुओं में से, केवल सबसे अच्छी कोशिकाओं को सूक्ष्म परीक्षा द्वारा अलग किया जाता है, उन्हें एक पोषक माध्यम में रखा जाता है।
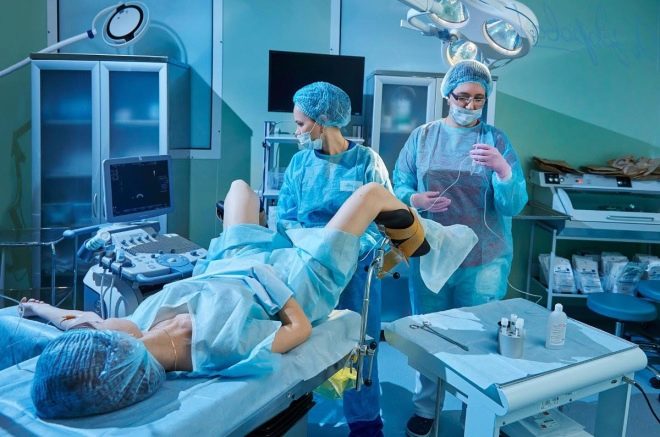
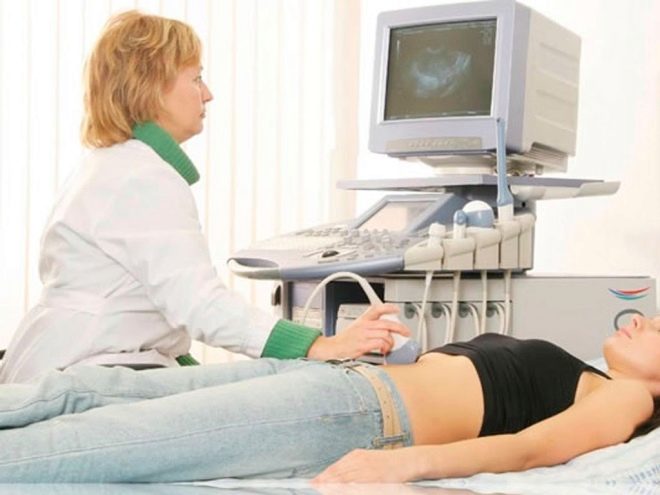
एक महिला को अंडे पाने के लिए अंडाशय का एक पंचर दिया जाता है। प्रक्रिया सामान्य संज्ञाहरण के तहत की जाती है, जिसे अंतःशिरा रूप से प्रशासित किया जाता है। एक लंबी, पतली सुई का उपयोग करते हुए, एक अल्ट्रासाउंड-निर्देशित आकांक्षा विधि योनि के माध्यम से एक पंचर बनाती है, सुई को परिपक्व कूपों में वापस लेती है और ओओसाइट्स के साथ उनसे तरल पदार्थ खींचती है।
एनेस्थीसिया से बाहर आने के लिए रोगी कुछ और घंटों तक क्लिनिक में रहता है। डॉक्टरों ने उसकी स्थिति का निरीक्षण किया।पंचर के दिन से, उसे प्रोजेस्टेरोन दवाएं निर्धारित की जाती हैं जो भ्रूण के आरोपण के लिए एंडोमेट्रियम तैयार करने में मदद करेंगी।
परिणामस्वरूप अंडे उसी भ्रूण विज्ञान प्रयोगशाला में भेजे जाते हैं। उन्हें कूपिक द्रव से मुक्त किया जाता है, धोया जाता है, गिना जाता है और सामग्री की गुणवत्ता का मूल्यांकन किया जाता है। निषेचन के लिए सबसे अच्छा और सबसे व्यवहार्य अंडे की अनुमति है।
निषेचन और संक्रमण
चिकित्सक के बाद, एक micromanipulator की मदद से, चयनित शुक्राणु कोशिकाओं को अंडों में स्थानांतरित करता है, अवलोकन अवधि शुरू होती है। यदि सबकुछ ठीक हो जाता है, तो लगभग 16 घंटों के बाद, पहले परिवर्तन सूक्ष्म स्तर पर दर्ज किए जाते हैं, और एक दिन के बाद भ्रूणविज्ञानी यह बता सकता है कि कितने भ्रूण प्राप्त हुए थे।
भ्रूण की खेती 2 से 6 दिनों तक रहती है - यह प्रोटोकॉल और व्यक्तिगत सिफारिशों पर निर्भर करता है। फिर भ्रूण को महिला के गर्भाशय में स्थानांतरित करने का निर्णय लिया गया है। यह प्रक्रिया तेज है, यह रोगी को कोई असुविधा नहीं देता है। गर्भाशय गुहा में एक पतली कैथेटर भ्रूण की एक पूर्व निर्धारित संख्या के साथ पोषक माध्यम की एक छोटी मात्रा में डाला जाएगा।
एक तरफ, बड़ी संख्या में भ्रूण गर्भावस्था की संभावना को बढ़ाते हैं, लेकिन दूसरी ओर, यह कई गर्भधारण का जोखिम पैदा करता है, और हर युगल ट्रिपल या जुड़वाँ से सहमत नहीं होता है। बायोएथिक्स अनुशंसा करता है कि डॉक्टर भ्रूण की इष्टतम संख्या का चयन करें और अपने रोगियों को समझाएं कि इसे अधिक न करें - रूस में 2-3 भ्रूण हैं।
अनुनाद (आरोपण के बाद "अतिरिक्त" भ्रूण को हटाने) कई जोड़ों के लिए नैतिक समस्याएं पैदा करता है, और अधिकांश विश्व धर्म इसे गर्भपात के रूप में मानते हैं।
स्थानांतरण के बाद, मोटर गतिविधि को सीमित करने की सिफारिश की जाती है। एक महिला को एक बीमार छुट्टी दी जाती है, और वह स्पष्ट विवेक के साथ बिस्तर पर कई दिन बिता सकती है।
इंतजार हस्तांतरण के 14 दिनों के बाद रहता है, फिर महिला एचसीजी के लिए रक्त परीक्षण कर सकती है ताकि पता चल सके कि क्या गर्भावस्था हुई है। एक सप्ताह बाद, आप गर्भाशय, अंडाशय और भ्रूण की स्थिति की पुष्टि और आकलन करने के लिए पहला अल्ट्रासाउंड कर सकते हैं।
प्रभावशीलता
प्रोटोकॉल में आईसीएसआई का उपयोग करके इन विट्रो निषेचन की प्रभावशीलता गर्भावस्था की संभावना को बढ़ाती है। यदि पारंपरिक आईवीएफ केवल 35-45% मामलों में गर्भावस्था में समाप्त होता है, तो इंट्राकाइटोप्लास्मिक शुक्राणु इंजेक्शन के बाद सफलता की दर कुछ हद तक 50-55% के स्तर पर होती है।
ICSI के बाद भ्रूण अधिक सफलतापूर्वक विकसित होता है, क्योंकि निषेचन के लिए शुक्राणु का उपयोग अतिशयोक्तिपूर्ण चयन के बिना किया जाता है। सफल गर्भधारण के 85% मामलों में, एक महिला पूरी तरह से स्वस्थ बच्चे को जन्म देती है। दुर्भाग्य से, आईसीएसआई के बाद गर्भधारण के असफल समापन और गर्भधारण के दौरान जटिलताओं का प्रतिशत सामान्य आईवीएफ के बाद एक ही संकेतक से अलग नहीं होता है - 20% गर्भवती महिलाएं विभिन्न कारणों से प्रारंभिक अवस्था में अपने बच्चों को खो देती हैं - गर्भपात, अविकसित गर्भावस्था, अस्थानिक गर्भावस्था।
भविष्य के माता-पिता को यह जानना चाहिए आईसीएसआई भ्रूण में जन्मजात असामान्यताओं की पूर्ण अनुपस्थिति की गारंटी नहीं देता है, क्योंकि, प्राकृतिक निषेचन के विपरीत, जो कि ओव्यूलेशन के कई घंटे बाद होता है, आईसीएसआई के साथ, कोई प्राकृतिक चयन नहीं है।
प्राकृतिक गर्भाधान के साथ, शुक्राणुजुआ को जननांग पथ के पारित होने के प्रत्येक चरण में "स्क्रीन आउट" किया जाता है, जब डिंब की झिल्ली के माध्यम से तोड़ने की कोशिश की जाती है। ICSI के दौरान ऐसा कोई चयन नहीं है, और इसलिए विकृति वाले बच्चे के होने की संभावना अभी भी मौजूद है।
कई चिकित्सकों और वैज्ञानिकों का मानना है कि आईसीएसआई द्वारा कल्पना की गई एक बच्चे को माता-पिता की बीमारियों की विरासत में अधिक संभावना है, जो उन्हें एक बच्चे को गर्भ धारण करने की अनुमति नहीं देता है। यदि प्रकृति ने एक जोड़े के लिए गुणा करने के लिए प्रदान नहीं किया है, तो यह बीमार व्यक्तियों के जन्म से मानवता की रक्षा करता है। विधि का खुद से कोई लेना-देना नहीं है। यह लोगों के स्वभाव को "धोखा" देने का एक प्रयास है, ताकि यह अपना निर्णय बदल सके।
यही कारण है कि आईसीएसआई से पहले एक युगल, एक आनुवंशिकीविद् का दौरा करने के लिए सलाह दी जाती है, संगतता और karyotyping के लिए परीक्षण करने के लिए।
यदि डॉक्टर के पास वंशानुगत बीमारियों का डेटा है, तो वह भ्रूण की खेती के बाद प्रीइम्प्लांटेशन डायग्नोस्टिक्स की सिफारिश भी करेगा - जो कि बीमारी से विरासत में मिले भ्रूण की "स्क्रीनिंग" करने के लिए, और केवल स्वस्थ भ्रूण को गर्भाशय में प्रत्यारोपित किया जा सकता है।
पेशेवरों और विपक्ष
आईवीएसआई के साथ आईवीएफ के लिए तैयार करना इन विट्रो निषेचन के लिए सामान्य तैयारी के समान है, युगल को कुछ विशेष नहीं करना होगा, और यह पहला प्लस है। विधि का निस्संदेह लाभ एक सफल गर्भावस्था की बढ़ी हुई संभावना माना जा सकता है। लेकिन सब के बाद एक माइनस यह है कि 50-55% से थोड़ा अधिक होने की संभावना इस युगल को फिर से गारंटी नहीं देती है कि वे वर्तमान प्रोटोकॉल में भविष्य के माता-पिता बन सकते हैं।
फायदे में उन्नत विशेषताएं शामिल हैं जो विधि जोड़े देती हैं। ये महिलाओं की उम्र (40 से अधिक और 45 वर्ष से अधिक उम्र के यदि आवश्यक हो), एक अजन्मे बच्चे के लिए संक्रमण के जोखिम के बिना एक आदमी में एचआईवी के साथ इन विट्रो निषेचन में प्रदर्शन करने की क्षमता और कई अन्य स्थितियों जिसमें से अन्य विधियों का उपयोग करके एक उचित खोज करना मुश्किल है।
स्पष्ट नुकसान प्रक्रिया की लागत है, यह बहुत अधिक है। यदि आप पहली बार गर्भवती नहीं हो सकते हैं, तो दंपति का पैसा वापस नहीं किया जाएगा, और अगले प्रोटोकॉल को पूरी लागत के साथ फिर से भुगतान करना होगा।
इसके अलावा, कभी-कभी इस पद्धति का उपयोग नहीं किया जा सकता है - गर्भाशय और अंडाशय के क्षेत्र में कई दैहिक और मानसिक रोगों, ट्यूमर, भड़काऊ रोगों और विकास संबंधी दोष या पोस्ट-आघात संबंधी परिवर्तन को contraindicated हैं। आदमी से मतभेद मौजूद नहीं है।
कीमत
प्रोटोकॉल में आईसीएसआई आईवीएफ की लागत में अपरिहार्य और बल्कि ध्यान देने योग्य वृद्धि की ओर जाता है। लागत चयनित क्षेत्र, एक विशेष चिकित्सा संस्थान को प्रभावित करती है। औसतन, शुक्राणु के कोशिकाद्रव्य द्रव में शुक्राणु को इंजेक्ट करने की आवश्यकता के कारण लागत 50-125 हजार रूबल बढ़ जाती है।
यदि हम मानते हैं कि 2018 में रूस में आईवीएफ की औसत कीमत 140-250 हजार रूबल है, तो एक ही प्रक्रिया की न्यूनतम और अधिकतम लागत की गणना करना आसान है, लेकिन आईसीएसआई के साथ - 190-370 हजार रूबल।
क्लीनिकों के लुभावने प्रचार प्रस्तावों पर विश्वास न करें, जो 15 हजार रूबल के भीतर आईसीएसआई और आईएमएसआई (सर्वश्रेष्ठ शुक्राणु का चयन) के लिए इंटरनेट की कीमतों पर संकेत देते हैं। यह स्पष्ट रूप से एक विज्ञापन चाल है, क्योंकि इस मामले में अपूर्ण लागत का संकेत दिया गया है। दवाओं, अभिकर्मकों और पोषक तत्वों की मीडिया की लागत को जोड़ने के बाद, पंचर भुगतान राशि औसत रूसी मूल्यों तक बढ़ जाएगी।
कीमत अधिक है, सफलता की कोई गारंटी नहीं है - यह वही है जो कई जोड़ों को इस विधि से एक बच्चे को गर्भ धारण करने की कोशिश करने से रोकता है। उनके लिए अच्छी खबर है - अब आईवीएसआई आईवीएफ के लिए राज्य के समर्थन के कार्यक्रम में शामिल है। आप प्रक्रिया के लिए एक संघीय या क्षेत्रीय कोटा प्राप्त कर सकते हैं और इसे ओएमएस पॉलिसी के तहत नि: शुल्क कर सकते हैं। सच है, 2018 में कोटा की राशि 141 हजार रूबल है। यह प्रोटोकॉल की पूरी लागत को कवर नहीं कर सकता है। इस मामले में, अंतर को अतिरिक्त भुगतान करना होगा।
समीक्षा
अधिकांश महिलाओं के बीच आईसीएसआई पर सकारात्मक प्रतिक्रिया जो विषयगत मंचों में दूसरों के साथ अपने स्वयं के अनुभव साझा करने का विकल्प चुनती हैं कई, कई असफल ईसीओ प्रयासों के बाद भी, आईसीएसआई पद्धति का उपयोग करके निषेचन के साथ प्रोटोकॉल के बाद पहली बार से बच्चों को गर्भ धारण करने में कामयाब रहे।
हालांकि, कोई अन्य समीक्षाओं को अनदेखा नहीं कर सकता है जिसमें महिलाएं अपने दो, तीन या अधिक असफल आईसीएसआई प्रयासों का वर्णन करती हैं। गर्भावस्था के दौरान स्क्रीनिंग के परिणामस्वरूप पहचाने जाने वाले भ्रूण विकृति की एक ही समीक्षा होती है, जो महिलाएं आईसीएसआई पद्धति पर "लिखना" छोड़ती हैं, क्योंकि शुक्राणुजोज़ा की गुणवत्ता, यहां तक कि सबसे अच्छा विकल्प जो एक भ्रूणविज्ञानी के पास है, वांछित होने के लिए बहुत कुछ छोड़ देता है।
जो महिलाएं गंभीर हार्मोनल तनाव का अनुभव नहीं करना चाहती हैं, खासकर कई असफल आईवीएफ प्रोटोकॉल के बाद, अक्सर प्राकृतिक चक्र में आईसीएसआई से सहमत होती हैं।हार्मोन के उपयोग के बिना सफलता की संभावना कई गुना कम है, क्योंकि आप केवल 1 अंडा (दुर्लभतम मामले में, दो) प्राप्त कर सकते हैं। और यह गारंटी नहीं देता है कि दोनों प्रक्रिया के लिए उपयुक्त होंगे, निषेचित और गर्भाशय में स्थानांतरित हो जाएंगे।
ज्यादातर, जो महिलाएं भाग्यशाली होती हैं और आईसीएसआई आने के बाद दावा करती हैं कि उन्हें दो भ्रूण दिए गए थे - एक को सामान्य आईवीएफ विधि का उपयोग करके पेट्री डिश में निषेचित किया गया था, और दूसरे को लंबे समय से प्रतीक्षित गर्भावस्था की सफल शुरुआत की संभावना बढ़ाने के लिए आईसीएसआई द्वारा निषेचित किया गया।
यदि डॉक्टर आईसीएसआई की सलाह देते हैं, तो अनुभवी महिलाओं को सावधानीपूर्वक एक क्लिनिक और एक विशिष्ट डॉक्टर का चयन करना चाहिए। विशेषज्ञ के बारे में सभी उपलब्ध जानकारी को अपने रोगियों की समीक्षाओं के साथ पढ़ना सुनिश्चित करें।
यदि आप उनसे व्यक्तिगत रूप से संपर्क कर सकते हैं, तो यह सुनिश्चित करें और चैट करें। यह आगामी प्रक्रिया के लिए खुद को मानसिक रूप से बेहतर बनाने में मदद करेगा और आपके भविष्य की खुशी के लिए डॉक्टर के पास जाने के लिए सही दृष्टिकोण के साथ।
आईसीएसआई प्रक्रिया कैसे चलती है, अगला वीडियो देखें।