आईवीएफ में रोम छिद्र कैसे बनता है और प्रक्रिया की तैयारी कैसे की जाती है?
आईवीएफ में परिपक्व रोम के पंचर प्रोटोकॉल में एक महत्वपूर्ण कदम है जिस पर बांझपन का आगे का उपचार निर्भर करता है। यह प्रक्रिया कैसे है और इसके लिए ठीक से तैयारी कैसे करें, हम इस लेख में वर्णन करेंगे।
यह क्या है?
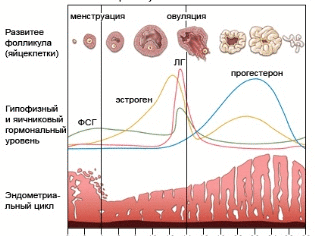
हर महीने अंडाशय में से एक में प्रजनन आयु की एक महिला एक कूप (कभी-कभी दो) को परिपक्व करती है। मासिक बाहर होने के बाद, इस पुटिका के गोनाड पर पकने की प्रक्रिया शुरू होती है। हार्मोन के प्रभाव के तहत, कई रोम विकसित होते हैं, लेकिन केवल एक (शायद ही कभी दो) प्रमुख बनने के लिए किस्मत में है। यह ओव्यूलेशन के दिन से है और शुक्राणु सेल अंडे के साथ बैठक के लिए तैयार हो जाएगा।
इन विट्रो निषेचन के दौरान, पर्याप्त एक अंडा नहीं होता है, क्योंकि गर्भाधान की संभावना और भ्रूण के सफल विकास, और फिर आरोपण की संभावना, उच्च, अधिक अंडे सेक्स ग्रंथियों की तैयारी के चरण में प्राप्त किए गए थे। एक महिला जो आईवीएफ की विधि के माध्यम से मां बनने जा रही है, हार्मोन लेती है। मासिक धर्म चक्र के पहले चरण में कूप-उत्तेजक हार्मोन का सुझाव है कि अंडाशय में एक या दो रोम नहीं बढ़ेंगे। अल्ट्रासाउंड का उपयोग करके उनकी वृद्धि की निरंतर निगरानी की जाती है, और जैसे ही कम से कम तीन रोम अल्ट्रासाउंड स्कैनिंग के अनुसार 16 से 22 मिमी तक आकार तक पहुंचते हैं, वे एचसीजी तैयारी को इंजेक्ट करते हैं।
इस हार्मोन का इंजेक्शन जल्दी और निर्णायक रूप से कार्य करता है। 32-36 घंटों के लिए, यह अंडों के ऑपरेटिव परिपक्वता का कारण बनता है। उसके बाद, सबसे महत्वपूर्ण चरण - प्रयोगशाला निषेचन के लिए आगे बढ़ने के लिए महिला शरीर से oocytes को हटाने की आवश्यकता होती है। Oocytes को केवल एक ही तरीके से प्राप्त किया जा सकता है - रोम छिद्रों को पंचर करके।
इस प्रक्रिया में न्यूनतम इनवेसिव सर्जिकल हस्तक्षेप की स्थिति है, इसके लिए चिकित्सा कर्मियों द्वारा पूर्व तैयारी और उचित आचरण की आवश्यकता होती है।
यह कैसे किया जाता है?
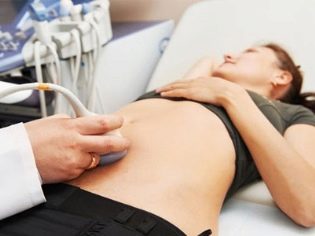
एक छोटे से ऑपरेटिंग कमरे में हेरफेर होता है। नियत दिन (ओवुलेशन ट्रिगर की शुरुआत के ठीक 34-36 घंटे बाद), महिला क्लिनिक में पहुंचती है, लेकिन इसे अग्रिम में किया जाना चाहिए, नियत समय से कम से कम आधे घंटे से चालीस मिनट पहले। डॉक्टर परिपक्व कूपों की अंतिम गणना करने के लिए फिर से एक अल्ट्रासाउंड करेंगे। पंचर होने से पहले, वे पर्याप्त आकार (लगभग 18-22 मिमी) होना चाहिए।
साथ ही, महिलाओं को एक महत्वपूर्ण सवाल हल करने की पेशकश की जाती है - यदि आप उनमें से बहुत कुछ प्राप्त करने की योजना बनाते हैं, तो बचे हुए अंडे का क्या करें। इस मामले में, वह अपने स्वयं के जर्म कोशिकाओं के क्रायोप्रेज़र्वेशन के लिए सहमत हो सकती है, ताकि बाद में, यदि वह चाहती है, तो वह उन्हें आईवीएफ के लिए उपयोग कर सकती है, वह उन्हें क्रोनोबैंक को दाता के रूप में भी दान कर सकती है (बशर्ते कि स्वास्थ्य, उम्र और अन्य मापदंडों के लिए दाता की आवश्यकताएं पूरी हों। )।
अन्य बातों के अलावा, एक महिला उन्हें विज्ञान के पक्ष में छोड़ सकती है, फिर वैज्ञानिक विभिन्न अध्ययनों और परीक्षणों का संचालन करने के लिए बायोमेट्रिक प्राप्त करेंगे।
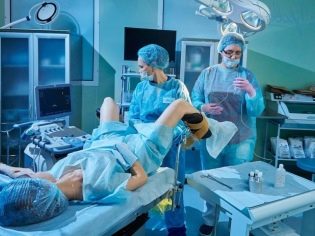
पंचर से पहले, महिला रक्तचाप, नाड़ी को मापती है, और उसे ऑपरेटिंग कमरे में ले जाती है। सभी हेरफेर राखमनोव के बिस्तर पर किए जाते हैं। एक दिन, अगर आईवीएफ सफल होता है, ठीक उसी तरह, आपको अपने बच्चे को जन्म देना पड़ सकता है। एक महिला बाँझ कपड़े और जूते के कवर में कपड़े बदलती है।
एनेस्थेसियोलॉजिस्ट रोगी के साथ काम करना शुरू करने वाला पहला है। रोम के छिद्र एक दर्दनाक प्रक्रिया है, और इसलिए रूस में इसे संज्ञाहरण के बिना करने के लिए प्रथागत नहीं है।कुछ यूरोपीय देशों में, वे मजबूत एनेस्थेटिक्स की शुरूआत के बिना हेरफेर करने की कोशिश करते हैं, क्योंकि कई चिकित्सकों का मानना है कि ऐसी दवाएं महिला की स्थिति को प्रतिकूल रूप से प्रभावित करती हैं, भविष्य में गर्भावस्था और गर्भधारण को जटिल बनाती हैं।
रूसी स्त्रीरोग विशेषज्ञ और प्रजनन विशेषज्ञ अधिक मानवीय हैं, वे स्पष्ट दर्द, इसके अलावा वितरित नहीं करना चाहते हैं, यह उनके लिए बहुत शांत होगा यदि एक महिला नाजुक और नाजुक हेरफेर के दौरान निस्संकोच रहती है, जिसे गारंटी नहीं दी जा सकती है यदि आप उसे संज्ञाहरण नहीं देते हैं।
आप चेहरे के मास्क या दवाओं के अंतःशिरा प्रशासन के उपयोग से सामान्य संज्ञाहरण से चुन सकते हैं जो किसी भी संवेदनशीलता की अनुपस्थिति के साथ एक गहरी दवा नींद का कारण होगा।
कुछ महिलाओं ने इंटरनेट पर "संयुक्त राज्य अमेरिका या इज़राइल में आईवीएफ के चमत्कार" के बारे में पढ़ा है, उन्हें संज्ञाहरण नहीं बनाने के लिए कहते हैं। इस मामले में, उन्हें दर्द के बारे में चेतावनी दी जाती है। डिम्बग्रंथि पंचर के दौरान स्थानीय संज्ञाहरण मौजूद नहीं है। यदि रोगी को संज्ञाहरण देने के लिए निर्धारित किया जाता है, तो उसे एक संवेदनाहारी गोली दी जाएगी या प्रक्रिया से पहले आधे घंटे में एक इंट्रामस्क्युलर इंजेक्शन दिया जाएगा। एक महत्वपूर्ण शर्त यह है कि रोम अच्छी तरह से सुलभ होना चाहिए (यह एक अल्ट्रासाउंड स्कैन पर निर्धारित होता है) और उनकी संख्या छोटी होनी चाहिए।
यदि कई रोम हैं और उन तक पहुंचना मुश्किल है, तो संज्ञाहरण की अनुपस्थिति सवाल से बाहर है। विशेष रूप से उनकी अनुपस्थिति पर जोर देने से एक पंचर से इनकार किया जा सकता है। इसके लिए चिकित्सकीय नैतिकता की जरूरत होती है।
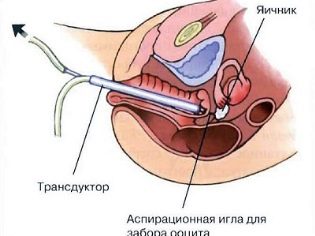
महिला के सो जाने के बाद, सबसे महत्वपूर्ण बात शुरू होती है। उत्तेजित अंडाशय से oocytes प्राप्त करने के लिए सबसे आम तरीका ट्रांसवजाइनल है। जब इसे योनि के वक्ष में छिद्रित किया जाता है, तो वे इसके माध्यम से अंडाशय तक पहुंच प्राप्त करते हैं। निषेचन के लिए अंडे लेने का एक दूसरा तरीका भी है - लैप्रोस्कोपिक। इसका उपयोग केवल तब किया जाता है जब एक महिला के अंडाशय असामान्य रूप से स्थित होते हैं।
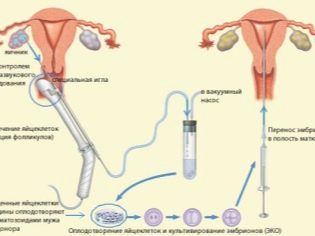
अंडों को इकट्ठा करने के लिए एक विशेष लंबी पंचर प्रवेशनी का उपयोग किया जाता है। इसे योनि की हड्डी में डाला जाता है, इसके पीछे की दीवार में, और फिर सावधानी से कूप की दिशा में डॉक्टर द्वारा उन्नत किया जाता है। उनमें से प्रत्येक क्रमिक रूप से, एक विशेष कंटेनर में एक सुई के माध्यम से अपनी सामग्री को छेदता और छेदता (चूसना) करता है। अंडाशय के साथ कूपिक द्रव एक बहुलक पोत में प्रयोगशाला में भेजा जाता है, जहां भ्रूण विज्ञानी पहले से ही इंतजार कर रहे हैं।
ये विशेषज्ञ oocytes का प्राथमिक निरीक्षण करेंगे, उन्हें कूपिक तरल पदार्थ और अन्य अशुद्धियों से धोएंगे और पेट्री डिश या ICSI विधि में पति या दाता के शुक्राणु के साथ "गर्म बैठक" के साथ अंडे प्रदान करेंगे, जिसमें चयनित शुक्राणु सीधे झिल्ली के नीचे oocyte के साइटोप्लास्मिक द्रव में डाला जाता है।
पंचर सुइयों, जो कि oocytes को इकट्ठा करने के लिए उपयोग किया जाता है, में एक विशेष कोटिंग होती है, जिससे महिला के अंडाशय की दर्दनाकता को रोकना चाहिए, और सुइयों की आंतरिक कोटिंग स्वयं अंडे को "अपंग" नहीं होने देती है क्योंकि वे सिस्टम में कूपिक तरल पदार्थ से गुजरते हैं। क्या हो रहा है, इसके सभी विवरण, अल्ट्रासोनिक डिवाइस की निगरानी पर वास्तविक समय में डॉक्टर देख रहे हैं। पंचर सुई के अंत में एक छोटा हवा का बुलबुला होता है, जो "बीकन" के रूप में कार्य करता है, जो अल्ट्रासोनिक सेंसर का पता लगाता है।
डॉक्टर अक्सर कूपिक्युलर तरल पदार्थ प्राप्त करने के बाद रोगनिरोधी जोड़तोड़ करते हैं, जिससे ओवरस्टिम्यूलेशन सिंड्रोम को रोकना चाहिए, जो आक्रामक हार्मोन थेरेपी के परिणामस्वरूप हो सकता है (विशेष रूप से अक्सर Dekapeptil और Clomiphene के बाद)। इसके लिए, एक ही सुई, इसे हटाने के बिना, उन सभी रोमों के साथ उन्नत होती है जो बड़े हो गए हैं, लेकिन निषेचन के लिए अपर्याप्त हैं। एक सुई डॉक्टर उन्हें अनावश्यक के रूप में निकालता है।
लगभग 60% चिकित्सकों को ऐसी प्रोफिलैक्सिस उपयोगी नहीं लगती है, क्योंकि इससे संक्रमण या आघात की संभावना बढ़ जाती है। वे अन्य follicles को प्रभावित किए बिना, oocytes के उत्पादन के लिए केवल पंचर तक सीमित हैं।
किसी भी स्थिति में, वे केवल एक बार योनि के अग्रभाग को छेदने की कोशिश करते हैं, और बाद के सभी जोड़तोड़ एक पंचर के माध्यम से किए जाते हैं, पंचर सुई के प्रवेश के कोण और गहराई को बदलते हैं। अंडा प्राप्त करना हमेशा संभव नहीं होता है, अवसर की कमी का कारण पंचर के लिए एक या एक अन्य कूप की दुर्गमता हो सकती है। यदि पंचर सुई के साथ एक महिला ग्रंथि की चोट के विकास के दृष्टिकोण से पहुंच खतरनाक हो सकती है, तो ऐसे रोम छिद्र नहीं होते हैं। वर्णित पूरी प्रक्रिया 15-20 मिनट से अधिक नहीं रहती है।
एक महिला को वार्ड में स्थानांतरित कर दिया जाता है, जहां वह धीरे-धीरे जाग जाती है, संज्ञाहरण से "प्रस्थान" करती है और सोच की स्पष्टता प्राप्त करती है। उपस्थित चिकित्सक द्वारा निगरानी की जाती है। वार्ड में होने के कारण 2 से 4 घंटे लगते हैं - यह निष्पक्ष सेक्स से संज्ञाहरण की व्यक्तिगत प्रतिक्रिया पर निर्भर करता है। जैसे ही डॉक्टर को पता चलता है कि महिला की स्थिति काफी स्थिर है, वह अपनी सिफारिशें देगी कि कैसे आगे के आहार के साथ आगे बढ़ना है और कुछ दिनों के लिए उसे घर जाने दें, जब तक कि भ्रूण को गर्भाशय गुहा में स्थानांतरित करने का समय नहीं आता।
पंचर की तैयारी
आईवीएफ प्रोटोकॉल से बहुत पहले तैयारी शुरू हो जाती है। उपचार के दौरान बेहतर अंडे पाने के लिए और कई पूर्ण विकसित oocytes के परिपक्व होने की संभावना को बढ़ाने के लिए, एक महिला को प्रोटीन आहार, विटामिन की पर्याप्त मात्रा, साथ ही पर्याप्त और कैलोरी पोषण की अनिवार्य उपस्थिति की सिफारिश की जाती है। शारीरिक थकावट, अत्यधिक थकान को दूर करना आवश्यक है, चाहे वह देश में शारीरिक काम हो या जिम की सैर।
एक महिला को स्नान में स्नान करने और गर्म स्नान करने की सिफारिश नहीं की जाती है, जो खुद को गर्म स्नान तक सीमित करती है। इसके अलावा, कोई भी दवा न लें, अगर इसकी अनुमति नहीं है और डॉक्टर द्वारा निर्धारित नहीं है - दवाएं जर्म कोशिकाओं की गुणवत्ता को प्रतिकूल रूप से प्रभावित कर सकती हैं। आपको पहले से धूम्रपान छोड़ना चाहिए, शराब का सेवन करने की अनुमति नहीं है।
चूंकि ज्यादातर सर्जिकल प्रक्रियाएं आमतौर पर सुबह या दोपहर के भोजन के लिए निर्धारित की जाती हैं, इसलिए महिलाओं को पिछले दिन की शाम से नहीं खाना चाहिए। सुबह में तरल पदार्थ पीने की जरूरत नहीं है। यदि प्रक्रिया को खाली पेट पर किया जाता है, तो संज्ञाहरण की सामान्य सहिष्णुता की संभावना अधिक होती है। ऑपरेशन की पूर्व संध्या पर नींद पूरी होनी चाहिए, कम से कम 8-9 घंटे, आपको तनाव, चिंता को समाप्त करना चाहिए।
क्लिनिक में एक महिला के साथ आपको केवल अपना पासपोर्ट और अपॉइंटमेंट्स की एक सूची लेनी होगी, जो प्रोटोकॉल में प्रवेश के साथ दायर की गई थी। कॉन्टेक्ट लेंस, झुमके, अंगूठी, चेन, कंगन न पहनें। बालों को सावधानी से इकट्ठा किया जाना चाहिए। मेकअप स्पष्ट रूप से बेमानी होगा।
प्रक्रिया के बाद लग रहा है
रोम छिद्र के बाद, महिला को हल्का चक्कर आना, उनींदापन महसूस हो सकता है। मान्य जननांग पथ से प्रचुर मात्रा में गुलाबी निर्वहन नहीं होते हैं। वे एक पंचर के दौरान योनि fornix को यांत्रिक क्षति से जुड़े हुए हैं और जल्दी से पर्याप्त पास करते हैं - आमतौर पर दिन के दौरान राज्य सामान्य हो जाता है और निर्वहन बंद हो जाता है।
यह भी काफी स्वाभाविक है कि मामूली तापमान वृद्धि से सबफीब्राइल वैल्यूज़ (37.0 - 37.8 डिग्री) बढ़ जाती है। पंचर के बाद, महिला को एक व्यापक स्पेक्ट्रम एंटीबायोटिक की एक बड़ी खुराक दी जाती है, जो हस्तक्षेप के बाद संभावित भड़काऊ प्रक्रियाओं को रोकना चाहिए।
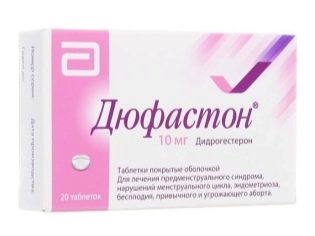
इसके अलावा, आमतौर पर पंचर के बाद पहले दिन से (अर्थात प्रक्रिया के दिन), प्रोजेस्टेरोन ड्रग्स शुरू हो जाते हैं। आमतौर पर, डुप्स्टन या यूट्रोंस्टैन को व्यक्तिगत खुराक में निर्धारित किया जाता है।
एक महिला को दृढ़ता से पंचर के बाद व्यवहार करने की सलाह दी जाती है - तनाव, तनाव, यौन संबंधों को खत्म करने के लिए। पहले दिन लेटना और आराम करना, सोना, किताब पढ़ना या मूवी देखना बेहतर है। दूसरे दिन आप घर का काम कर सकते हैं, लेकिन कट्टरता के बिना। एक उच्च कैलोरी प्रोटीन आहार की सिफारिश की जाती है।नमक की खपत को कम करने के लिए आवश्यक है, साथ ही उन उत्पादों को छोड़ना चाहिए जो आंतों (मटर, सेम, काली रोटी, क्वास, खमीर पेस्ट्री, बेकिंग, गोभी, संतरे) में अधिक गहन गैस गठन कर सकते हैं।
एक महिला को बहुत सारा पानी पीने की सलाह दी जाती है।
यदि पंचर के बाद निचले पेट में दर्द होता है, तो यह बिल्कुल सामान्य है। दर्द सिंड्रोम की तीव्रता छिद्रित रोम की संख्या और oocytes को प्राप्त करने की विधि पर निर्भर करती है। ट्रांसवेजिनल दर्द प्रबंधन के साथ, दर्द अक्सर अगले दिन कम हो जाता है। यदि लैप्रोस्कोपी के माध्यम से बाड़ का प्रदर्शन किया गया था, तो दर्द 3-4 दिनों तक मौजूद हो सकता है, जबकि अक्सर यह महसूस होता है कि पेट "सूजन", और कब्ज हो सकता है।
Oocytes के संग्रह के बाद स्वास्थ्य की स्थिति के बारे में सबसे असामान्य शिकायतों में, महिलाओं के अनुसार, पैरोक्सिस्मल सिरदर्द, रक्तचाप में कूदना संभव है। लेकिन इन लक्षणों को फॉलिकल्स के बहुत पंचर के लिए जिम्मेदार ठहराया जा सकता है, लेकिन एनेस्थेसिया की कार्रवाई के परिणामों के लिए और अधिक। कुछ मामलों में, हेरफेर के बाद रोगियों को रात की नींद बाधित होती है। आमतौर पर कुछ दिनों में सब कुछ बहाल हो जाता है।
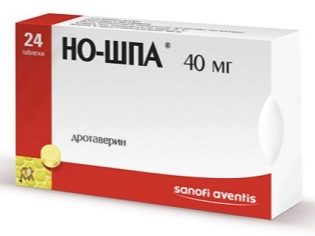
एक पंचर के बाद दवा से क्या लिया जा सकता है, इस सवाल पर, उपस्थित चिकित्सक सबसे अच्छा जवाब देंगे। आमतौर पर, लेकिन पेट दर्द के लिए श्पा की सलाह दी जाती है, लेकिन इसे सिरदर्द के साथ लेने की भी सलाह दी जाती है। कब्ज होने पर, आप रेक्टल कैंडल "बिसाकोडिल" या माइक्रोकलाइस्टर्स का उपयोग कर सकते हैं। एक पंचर के बाद कम-ग्रेड बुखार को चिकित्सा में कमी की आवश्यकता नहीं है। यह महत्वपूर्ण है कि डॉक्टर द्वारा निर्धारित हार्मोनल एजेंटों को समय पर लेना न भूलें, आगामी भ्रूण के आरोपण के लिए गर्भाशय के एंडोमेट्रियम की तैयारी इस पर निर्भर करती है।
एक पंचर के बाद की वसूली की अवधि आमतौर पर 2-3 दिनों तक रहती है। पंचर के ठीक एक दिन बाद, एक महिला यह पता लगा सकती है कि कितने भ्रूण निकले हैं, दूसरे दिन वह बता सकती है कि उनमें से कितने विकसित होते हैं और सामान्य रूप से विकसित होते हैं। आमतौर पर दो-दिवसीय, तीन-दिवसीय या पांच-दिवसीय भ्रूण को गर्भाशय गुहा में प्रत्यारोपित किया जाता है। यह उपस्थित चिकित्सक द्वारा तय किया जाएगा।
जटिलताओं की संभावना
चिकित्सा के विकास के वर्तमान स्तर पर, oocytes को इकट्ठा करने के बाद जटिलताओं बेहद दुर्लभ हैं। लेकिन ऐसी प्रक्रिया से गुजरने वाली प्रत्येक महिला को उनके बारे में जानना आवश्यक है। सबसे पहले, समय में जटिलताओं के लक्षणों को नोटिस करना और तुरंत चिकित्सा सहायता लेना आवश्यक है। एक पूरी तरह से मानवीय कारक के नकारात्मक परिणाम हो सकते हैं - एक अपर्याप्त अनुभवी डॉक्टर रक्त वाहिका को घायल कर सकता है, जिसमें पेट की गुहा में रक्त का बहिर्वाह हो सकता है। यह अंडाशय की सैद्धांतिक रूप से संभावित चोटें भी हैं, टर्बोवेरियल स्पेस का विकास, डिम्बग्रंथि फोड़ा, डिम्बग्रंथि मरोड़।
कोई फर्क नहीं पड़ता कि यह कितना भयानक लग सकता है, आंकड़े बल्कि आशावादी हैं - ऐसी जटिलताओं को कूप के पंचर के सभी मामलों के 0.5-1% से अधिक बार नहीं होता है।
सबसे आम जटिलता डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम का विकास है। लेकिन यह, बल्कि, उनमें से पूर्ववर्ती हार्मोनल उत्तेजना का परिणाम है, न कि रोम छिद्रों की प्रक्रिया का। जब अंडाशय का ओवरस्टिम्यूलेशन आकार में बढ़ जाता है, तो यह पेट और पीठ के निचले हिस्से में काफी मजबूत दर्द के साथ होता है। आंकड़ों के अनुसार, ऐसी जटिलता 2.5-3% मामलों में होती है।
सिंड्रोम की सही उत्पत्ति स्थापित नहीं हुई है, लेकिन एक धारणा है कि यह एचसीजी के इंजेक्शन को शुरू करता है, और यह अभी भी सबसे अधिक संभावना है। एक महिला के शरीर में हार्मोन के संतुलन में बदलाव के कारण, संवहनी दीवारों की पारगम्यता बढ़ जाती है, जिसके परिणामस्वरूप न केवल अंडाशय में वृद्धि हो सकती है, बल्कि पेट की गुहा में रक्त का संचय भी हो सकता है।
सबसे अधिक प्रभावित 35 वर्ष से कम उम्र की महिलाएं हैं, शरीर के वजन में कमी के साथ, पॉलीसिस्टिक अंडाशय के साथ, एलर्जी वाली महिलाओं के साथ, रक्त में एस्ट्राडियोल के ऊंचे स्तर वाली महिलाएं।एक मामूली डिग्री में, उन सभी में हाइपरस्टिम्यूलेशन सिंड्रोम देखा जाता है जो आईवीएफ प्रोटोकॉल में oocytes को इकट्ठा करने के लिए हार्मोनल तैयारी से गुजरते हैं, लेकिन ज्यादातर मामलों में सब कुछ अपने आप ही चला जाता है और इसे ठीक करने की आवश्यकता नहीं होती है। सिंड्रोम के मध्यम और गंभीर रूपों को महिलाओं के स्वास्थ्य और जीवन के लिए खतरनाक माना जाता है।
इस प्रकार, छोटे शोफ की उपस्थिति, वजन बढ़ना, पेट में गड़बड़ी और निचले पेट में कमजोर दर्द को खींचना, हल्के रूप की बात करना। अधिक गंभीर स्थितियों में, उल्टी, मतली, दस्त, बढ़ती सूजन और पेट की दीवार का मोटा होना दिखाई देता है। गुर्दे द्वारा उत्सर्जित मूत्र की मात्रा कम हो जाती है, "आंखों से पहले मक्खियों" दिखाई दे सकती हैं, हाथ और बाहरी जननांग अंग नाटकीय रूप से सूज जाते हैं।
एक महिला को अपनी भलाई के लिए अधिक चौकस होना चाहिए। जब तापमान 38.0 डिग्री से ऊपर बढ़ जाता है, तो बढ़े हुए दर्द के साथ, गंभीर एडिमा और उल्टी की उपस्थिति, एक एम्बुलेंस को बुलाया जाना चाहिए। एक महिला को अस्पताल ले जाना चाहिए जहां उसे आवश्यक चिकित्सा सुविधा प्रदान की जाएगी।
इस मामले में, भ्रूण के हस्तांतरण में अधिक उपयुक्त क्षण तक देरी हो सकती है। भ्रूण अगले प्रोटोकॉल तक cryopreserved हैं।
पंचर के बाद, यदि महिला को पुरानी बीमारियां, वायरल संक्रमण के संकेत (एआरवीआई, फ्लू, आदि), संक्रमण के संकेत और बुखार हो, तो स्थानांतरण को रद्द भी किया जा सकता है।
मासिक धर्म के बिना पंचर कूप के मासिक के बाद आमतौर पर प्रोजेस्टेरोन दवाओं के बंद होने के बाद 3-5 दिनों के भीतर आते हैं। यदि कोई हस्तांतरण नहीं है, तो महिला को तुरंत Utrozhestan या Duphaston लेने से रोकने की सिफारिश की जाती है। मासिक धर्म अपने आप में सामान्य से अधिक दर्दनाक हो सकता है।
समीक्षा
विषयगत मंचों में महिलाओं की कई समीक्षाओं के अनुसार, पंचर से डरने की आवश्यकता नहीं है। सब कुछ जल्दी से गुजरता है और एक महिला द्वारा महसूस नहीं किया जाता है। प्रक्रिया के बाद अप्रिय संवेदनाएं पूरी तरह से ठीक हो सकती हैं, वे दर्दनाक नहीं हैं।
कई महिलाएं ध्यान देती हैं कि प्रारंभिक चरण में, डॉक्टरों ने 15-18 रोम गिने थे, और पंचर के दौरान वे केवल 2-3 अंडे प्राप्त करने में कामयाब रहे। अधिकांश रोम खाली हैं, और कुछ अल्सर हैं।
संज्ञाहरण के बारे में ज्यादातर सकारात्मक समीक्षा। महिलाओं ने उसे कोमल कहा और दावा किया कि उन्होंने उसे अच्छी तरह से स्थानांतरित कर दिया, एक घंटे के भीतर उन्हें काफी हंसमुख लगा, और दो घंटे के बाद वे शांति से घर चले गए। अंडों के लैप्रोस्कोपिक संग्रह के बाद, संज्ञाहरण के बाद वसूली की प्रक्रिया लंबी होती है और महिलाओं के अनुसार, बहुत बुरा लगता है।
इसे और अधिक सफलतापूर्वक पूरा करने के लिए, लोकप्रिय अफवाह यह सलाह देती है कि एक महिला लाल पैंटी, धारीदार मोज़े और एक लाल टी-शर्ट पहनती है। यह बहुत स्पष्ट नहीं है कि ऊतक का रंग पंचर की सफलता को कैसे प्रभावित कर सकता है, लेकिन अनुभवी महिलाएं इस नियम का कठोरता से पालन करने की कोशिश करती हैं और यह सलाह देती हैं कि शुरुआती ECO shnitsam, जो इन विट्रो निषेचन प्रोटोकॉल में अपने पहले में प्रवेश किया।
पंचर और हार्मोनल उत्तेजना से पहले यह बहुत ऊर्जा लेती है। मुख्य चरण से पहले एक महिला को अधिक आराम करने के लिए - भ्रूण चरण, डॉक्टर अक्सर शामक की सलाह देते हैं। समीक्षाओं के अनुसार, सबसे अधिक नियुक्त टैबलेट मदरवर्ट है, साथ ही "persen».
प्रक्रिया के बारे में नकारात्मक समीक्षाओं का सबसे बड़ा हिस्सा उन महिलाओं द्वारा छोड़ दिया गया था जो संज्ञाहरण के बिना रोम छिद्रों को पंचर करते हैं। कुछ ने इसे व्यक्तिगत आक्षेप के लिए मना कर दिया। दूसरों ने विदेशी क्लीनिकों में प्रक्रिया का प्रदर्शन किया, जहां वे संज्ञाहरण नहीं देने की कोशिश करते हैं। प्रक्रिया को अप्रिय, दर्दनाक के रूप में वर्णित किया गया है। बेशक, महिलाओं की प्रेरणा "लोहा" है - वे मां बनना चाहती हैं, लेकिन दर्द सहना आवश्यक नहीं है।
निश्चित रूप से, लेकिन ऐसा हो सकता है कि पंचर होने से पहले रोम का टूटना हो जाएगा। 10% मामलों में, पंचर के दौरान इसका पता लगाया जाता है। 50% मामलों में, डॉक्टर, समीक्षाओं के अनुसार, फैलोपियन ट्यूब के ampullary भाग में "कैच" oocytes का प्रबंधन करते हैं, जहां वे ओव्यूलेशन के बाद जाते हैं। यह भ्रूण के बाद के निषेचन और व्यवहार्यता में परिलक्षित नहीं होता है।बस पंचर ही डॉक्टर के लिए एक तरह की खोज में बदल जाता है। कभी-कभी उन्हें पकड़ना संभव नहीं होता है और अगली बार तक प्रोटोकॉल बंद हो जाता है।
निम्नलिखित वीडियो से आप सीखेंगे कि पंचर कैसे किया जाता है, जो डॉक्टर और चिकित्सा कर्मचारी रोम छिद्रों में होते हैं, आपको अस्पताल में कितना समय बिताना है, और क्या आपको ठीक होने के लिए समय की आवश्यकता है।