एक निषेचित अंडा कैसा दिखता है और यह किस आकार का होना चाहिए?
गर्भाशय में डिंब का पता लगाने का मतलब गर्भावस्था है। एक महिला बधाई स्वीकार कर सकती है। हालांकि, व्यवहार में, खुशी लगभग तुरंत चिंता का रास्ता देती है - बच्चे के साथ सब कुछ क्रम में है, क्या निषेचित अंडा मानकों को पूरा करता है? इस लेख में हम बताएंगे कि निषेचित अंडे की व्यवस्था कैसे की जाती है और सामान्य विकास में इसका आकार क्या होना चाहिए।
रूप और संरचना
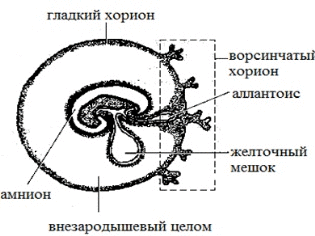
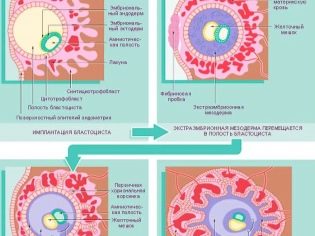
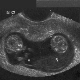
इसके विकास के तीसरे सप्ताह तक, यदि हम निषेचन के दिन से गिनती करते हैं, तो तथाकथित निषेचित अंडाणु बनता है। यह एक गोल आकार का एक बल्कि जटिल "निर्माण" है, जिसमें भ्रूण, जर्दी थैली, कोरियोन और एमनियन शामिल हैं।
थैली की भीतरी परत अम्नीयन है। यह एक एमनियोटिक द्रव का उत्पादन करता है - एक विशेष पोषक माध्यम जिसमें भ्रूण और अन्य भ्रूण संरचनाएं स्थित हैं। कोरियन - बाहरी आवरण। इसमें विली होता है जिसके साथ निषेचित अंडे गर्भाशय के एंडोमेट्रियम से जुड़ा होता है।
जर्दी बैग एक "खाद्य भंडारण" है जिसमें पोषक तत्व होते हैं। यह एक छोटे पीले रंग की मटर की तरह दिखता है, जो गर्भनाल के स्थान पर कोरियोन और एमनियन के बीच स्थित होता है।
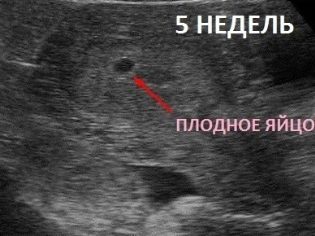
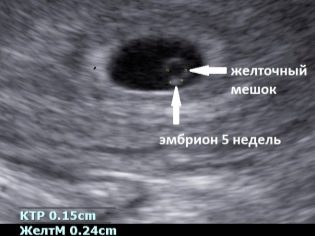
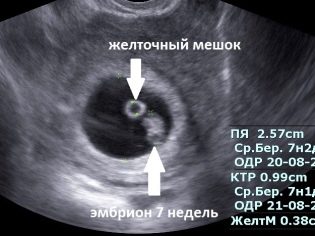
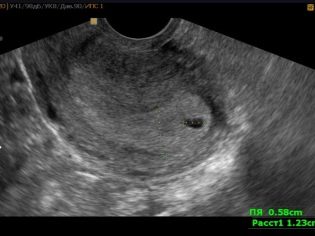
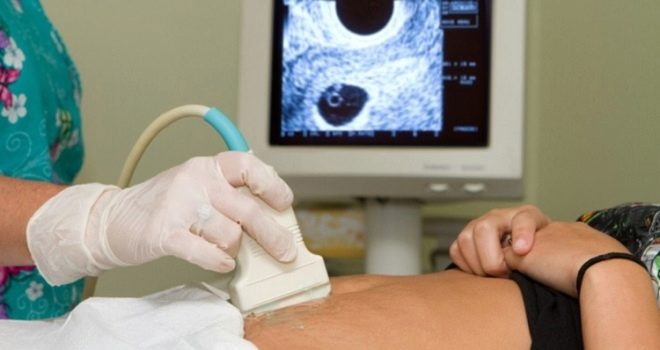
गर्भावस्था के 5 वें सप्ताह से केवल निषेचित अंडे की जांच करना संभव है, जब अल्ट्रासाउंड पर इमेजिंग के लिए इसका आकार पर्याप्त हो जाता है। दूसरे शब्दों में, यह अगले माहवारी आने के एक सप्ताह या उससे अधिक समय के बाद ही देखा जा सकता है।
भ्रूण की झिल्लियों का रंग भूरा होता है, आकार अंडाकार या गोलाकार होता है। चूंकि झिल्ली काफी लोचदार होते हैं, विभिन्न कारकों (उदाहरण के लिए, गर्भाशय की टोन) के प्रभाव में, डिंब आकार बदल सकता है, लेकिन जब ये कारक समाप्त हो जाते हैं, तो यह जल्दी से अपने मूल स्वरूप में लौट आता है। भ्रूण इसमें एक छोटी पट्टी की तरह दिखता है।
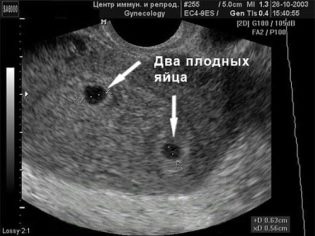
एक गर्भकालीन अंडा होने की गारंटी नहीं है कि एक बच्चा पैदा होगा। एकयुग्मनज जुड़वां बच्चों के मामले में, भ्रूण एक भ्रूण के अंडे में विकसित होता है। यदि दो भ्रूण के अंडे पाए जाते हैं, तो इसका मतलब है कि महिला एक दूसरे के समान जुड़वाँ और एक ही लिंग के होने की उम्मीद नहीं कर रही है, लेकिन जुड़वाँ, जिनमें से प्रत्येक का भ्रूण विकास की अवधि में एक अलग "घर" होगा - भ्रूण का अंडा, प्लेसेंटा।
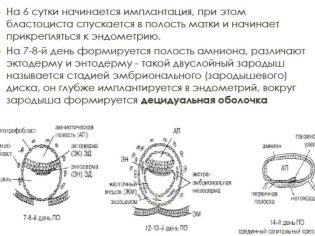
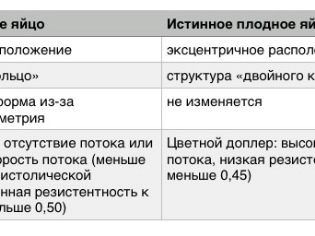
आमतौर पर गर्भावस्था की शुरुआत में गर्भकालीन अंडा गर्भाशय गुहा के ऊपरी तीसरे में निर्धारित होता है। यदि यह कम स्थित है, तो यह गर्भावस्था के पाठ्यक्रम को महत्वपूर्ण रूप से जटिल कर सकता है, क्योंकि यह खतरनाक पूर्ण या आंशिक प्लेसेंटा प्रिविया है, जो कोरियोनिक विल्ली के गर्भाशय के एंडोमेट्रियम के लगाव के स्थान पर बनता है। प्रक्रिया को ही आरोपण या शून्यकरण कहा जाता है और निषेचन के लगभग एक सप्ताह बाद होता है।
साप्ताहिक आकार
गर्भावस्था के प्रारंभिक चरणों में डिंब का आकार मुख्य पैरामीटर है जिसके द्वारा डॉक्टर यह निर्धारित कर सकते हैं कि बच्चा कैसे विकसित होता है। भ्रूण अभी भी बहुत छोटा है, इसे और इसके व्यक्तिगत भागों को मापना संभव नहीं है, लेकिन डिंब की वृद्धि दर सामान्य रूप से गर्भावस्था के विकास का एक बहुत ही जानकारीपूर्ण संकेतक है।
डिंब का आकार न केवल विकास के बारे में बोलता है, बल्कि कुछ प्रसूति शर्तों के अनुसार भी। तथ्य यह है कि गर्भावस्था की शुरुआत में, जब भ्रूण सिर्फ उभर रहा होता है, तो ऊंचाई और वजन में बहुत अंतर नहीं होता है।यह बहुत बाद में है कि मां के गर्भ में बच्चे अपने आनुवंशिक कार्यक्रम के अनुसार अलग-अलग तरीके से बढ़ने लगते हैं (कुछ लंबे होते हैं, अन्य छोटे होते हैं)। इस बीच, सभी बच्चे लगभग समान रूप से विकसित होते हैं, इसलिए डिंब की वृद्धि दर लगभग समान होती है।
नैदानिक तालिकाओं में त्रुटियां और मानों की सीमा देर से आरोपण की संभावना से संबंधित है, साथ ही अन्य कारक जो डिंब के आकार को प्रभावित कर सकते हैं, लेकिन बच्चे के विकास के लिए खतरा पैदा नहीं करते हैं।
एक विशेष तकनीक का उपयोग करके मापने के लिए। अल्ट्रासाउंड के निदानकर्ता भ्रूण के अंडे के माध्यम से एक सीधी दृश्य रेखा को स्कैन करता है, जो मॉनिटर पर देखता है, ताकि खंड के छोर भ्रूण की थैली के आंतरिक शेल के विपरीत बिंदुओं पर स्थित हों। इस आकार को एसवीडी कहा जाता है - औसत आंतरिक व्यास।
यह आकार पहले से निर्धारित होता है। फिर भ्रूण के आकार को खुद में जोड़ दिया जाता है। जर्दी थैली का आकार भी महत्वपूर्ण माना जाता है।
यह बहुत बुरा है अगर यह बिल्कुल भी कल्पना नहीं है। यदि यह दिखाई देता है और इसके आयाम मानकों को पूरा करते हैं, तो यह अभी भी गारंटी नहीं देता है कि बच्चा स्वस्थ होगा, कि गर्भावस्था समस्याओं के बिना आगे बढ़ेगी।
विकास दर तालिका में देखी जा सकती है।
भ्रूण के अंडों के आकार की तालिका।
प्रसूति शब्द, सप्ताह | एसवीडी, मिमी | केटीआर, मिमी | जर्दी थैली, मिमी | डिंब का क्षेत्र, मिमी ^ 2 | डिंब का आयतन, मिमी ^ 3 |
5 | 5-18 | 1-2 | - | 245 | 2187 |
6 | 13-22 | 4-5 | 3,0 | 363 | 3943 |
7 | 21-24 | 5-17 | 4,0 | 432 | 6912 |
8 | 29-30 | 10-25 | 4,5 | 675 | 13490 |
9 | 33-36 | 16-36 | 5,0 | 972 | 16380 |
10 | 39-44 | 24-49 | 5,1 | 1210 | 31870 |
11 | 47-51 | 34-58 | 5,5 | 1728 | 55290 |
12 | 56-57 | 42-73 | 6,0 | 2350 | 87080 |
13 | 63-65 | 51-87 | 5,8 | 3072 | 131070 |
इस प्रकार, यह पूरी तरह से सामान्य माना जाता है, अगर 5 प्रसूति सप्ताह में - देरी की शुरुआत के एक हफ्ते बाद, महिला के पास एक निषेचित अंडे होगा, जिसका आकार 4-5 मिमी होगा। और 7 प्रसूति सप्ताह में, 20 मिमी का अंडा पूरी तरह से सामान्य होगा। समय के आकार में विसंगतियों का पता लगाने से कुछ विकृति का संकेत हो सकता है। लेकिन अंतराल के तहत एक महत्वपूर्ण विचलन समझा जाना चाहिए, उदाहरण के लिए, 7 सप्ताह की गर्भावधि उम्र के साथ, गर्भावधि थैली का आकार 4-5 मिमी है। आइए डिंब और रोग के विकृति को देखें।
विकृतियों
जब डॉक्टर कहता है कि निषेचित अंडा स्थित है, लेकिन यह लम्बी है, विकृत है, तो आपको घबराना नहीं चाहिए। ज्यादातर मामलों में, यह गर्भाशय की मांसपेशियों के बढ़े हुए स्वर के कारण होता है, इस घटना के उन्मूलन के साथ, झिल्ली पूरी तरह से सामान्य रूप ले लेंगे। चिकित्सा में वृद्धि हुई टोन को हटाने और प्रारंभिक अवस्था में गर्भपात को रोकने के तरीकों का एक टन है। अल्ट्रासाउंड के पारित होने के दौरान दिखाई देने वाली अन्य समस्याओं में, निम्नलिखित पर ध्यान दिया जा सकता है।
हाइपोप्लेसिया
यह एक विसंगति है जिसमें भ्रूण की झिल्ली का विकास भ्रूण की विकास दर से पीछे हो जाता है। एक भ्रूण का अंडा, इसलिए, भ्रूण से आकार और समय में भिन्न होता है। थैली के व्यास के अनुसार, डॉक्टर केवल 7 सप्ताह, और भ्रूण का आकार - 9 सप्ताह डालता है।
जिन कारणों से हाइपोप्लेसिया होता है, वे बहुविध होते हैं। यह गर्भावस्था के प्रारंभिक चरण, इन्फ्लूएंजा या एआरवीआई, महिला के शरीर में हार्मोन संबंधी विकार (अंतःस्रावी रोग, आईवीएफ प्रोटोकॉल के ढांचे के भीतर हार्मोनल उत्तेजना, साथ ही साथ भ्रूण की विकृतियों के दौरान किए गए प्रारंभिक चरणों) के दौरान एंटीबायोटिक्स ले सकता है। पूर्वानुमान, अफसोस, प्रतिकूल हैं। ज्यादातर मामलों में, भ्रूण छोटे गोले में बहुत भीड़ हो जाता है और यह मर जाता है। एक जमे हुए गर्भावस्था है।
एक भ्रूण का अंडा जो विकसित नहीं होता है या बहुत धीरे-धीरे बढ़ता है, गर्भावस्था के दौरान एचसीजी हार्मोन के रक्त में अपर्याप्त वृद्धि देता है, क्योंकि कोरियन्स विल्लस अपनी जिम्मेदारियों का सामना नहीं करता है, जिसमें भ्रूण को ले जाने के लिए आवश्यक इस पदार्थ का उत्पादन भी शामिल है।
बुलबुला स्किड
एक सकल और कुल विसंगति जिसमें भ्रूण विकसित नहीं होता है, लेकिन कोरियोनिक विली का विस्तार होता है और अंगूर के समूहों के समान छोटे बुलबुले का एक द्रव्यमान में बदल जाता है। पूर्ण आयात के साथ, भ्रूण पूरी तरह से अनुपस्थित है, एक अपूर्ण भ्रूण और डिंब के अन्य संरचनाओं के साथ मौजूद हो सकता है, लेकिन वे सामान्य रूप से विकसित नहीं हो सकते हैं।
इस घटना के कारणों - एक महिला रोगाणु कोशिका के रूप में। यदि एक शुक्राणु कोशिका डीएनए के एक डिओसिट से रहित होती है, तो यह विकृति है जो विकसित होती है। केवल पैतृक गुणसूत्रों को दोगुना किया जाता है, ऐसा रोगाणु सिद्धांत रूप में व्यवहार्य नहीं है। यदि एक बार एक डिंब को दो शुक्राणुओ द्वारा निषेचित किया जाता है (जो तब होता है, हालांकि शायद ही कभी), एक अपूर्ण पुटिका बहाव का गठन किया जाएगा।
एचसीजी एक ही समय में "बंद-पैमाने पर" जाएगा, क्योंकि कोरियॉन की अतिवृद्धि विल्ली इसे अधिक मात्रा में पैदा करेगी, जो महिला जननांग ग्रंथियों में अल्सर के विकास का कारण बन सकती है। लेकिन यह न केवल इस से खतरनाक है - 17-20% मामलों में बहाव कोरियोनोपेथेलियोमा में चला जाता है। यह एक घातक ट्यूमर है जो कैंसर का कारण बनता है और जल्दी से कई मेटास्टेस देता है।
जब एक पुटिका स्किड का पता चलता है, तो गठन से गर्भाशय गुहा साफ हो जाता है, निर्वात आकांक्षा (अनिवार्य रूप से गर्भपात) या इलाज (गर्भाशय गुहा का इलाज) किया जाता है।
Anembrioniya
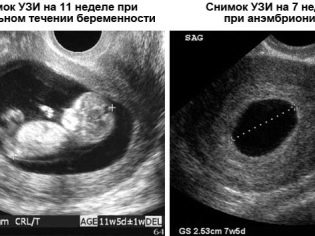
यह पैथोलॉजी है जिसमें निषेचित अंडा होता है, बढ़ता है, लेकिन इसके अंदर भ्रूण पूरी तरह से अनुपस्थित है। एनोमली को खाली अंडा थैली सिंड्रोम भी कहा जाता है। यह गर्भावस्था के 6-7 सप्ताह के बाद अल्ट्रासाउंड पर पाया जाता है, जब डॉक्टर बच्चे के दिल की धड़कन को नहीं सुन सकता है और भ्रूण को देख सकता है।
गर्भाधान के दौरान एंब्रायोनी के 80% मामले सकल आनुवंशिक विकृति के परिणाम हैं। इसके अलावा, कारण महिला फ्लू और अन्य तीव्र वायरल बीमारियों में झूठ हो सकता है। एनीमब्रायोनिया प्रजनन पथ के एक अनुपचारित जीवाणु संक्रमण का परिणाम हो सकता है, साथ ही एंडोमेट्रियोसिस भी हो सकता है।
अधिक बार विकृति प्रतिकूल विकिरण स्थितियों वाले क्षेत्रों में रहने वाली महिलाओं में पाई जाती है। इसके अलावा, पैथोलॉजी अक्सर चयापचय संबंधी विकार (विशेष रूप से प्रोजेस्टेरोन उत्पादन की कमी और विकारों के साथ) महिलाओं में पाई जाती है।
यदि एनीमब्रियनिया का संदेह है, तो एक महिला को कई दिनों के अंतर के साथ कई नियंत्रण अल्ट्रासाउंड निर्धारित किए जाते हैं। यदि संदेह की पुष्टि की जाती है, तो भ्रूण अभी भी दिखाई नहीं दे रहा है, स्क्रैपिंग या वैक्यूम आकांक्षा है।
उपजाऊ अंडा
यह स्थिति नैदानिक योजना में सबसे कठिन है। एक भ्रूण का अंडा गर्भाशय में पाया जाता है, लेकिन यह स्पष्ट रूप से शब्द के साथ असंगत है, एक महत्वपूर्ण विकास अंतराल है। यह एक भ्रूण का पता लगाने में भी विफल रहता है, जैसा कि खाली अंडे के साथ होता है। हालांकि, इसमें धोखा नहीं होता है, लेकिन इस तथ्य में कि गर्भाशय के बाहर दूसरे निषेचित अंडे के विकसित होने की संभावना है, अर्थात् एक अस्थानिक गर्भावस्था होती है।
निम्न स्थान
यदि निषेचित अंडा गर्भाशय के ऊपरी तीसरे में नहीं पाया जाता है, लेकिन कम है, इसके लिए सावधानीपूर्वक चिकित्सा अवलोकन की आवश्यकता होती है। लेकिन निष्कर्ष जल्दी मिलता है। गर्भावस्था के दौरान वृद्धि की प्रक्रिया में गर्भाशय बढ़ता है, और निषेचित अंडा उच्चतर "पलायन" कर सकता है। यदि यह सामान्य रूप से विकसित होता है, तो गर्भधारण की शर्तों के अनुसार, तो इस स्थिति में अवलोकन के अलावा कुछ भी नहीं करना चाहिए।
एमनियोटिक सेप्टम
यह विकृति लगभग डेढ़ हजार गर्भधारण में होती है। एम्नियन डोरियों का निर्माण करता है - डिंब के अंदर एक सेप्टम बनता है। यह निश्चित रूप से, डॉक्टरों द्वारा सावधानीपूर्वक निरीक्षण की आवश्यकता है।
विसंगतियों के विकास के कारणों को पूरी तरह से समझा नहीं गया है, लेकिन डॉक्टरों का मानना है कि विकास के शुरुआती चरणों में डिंब को नुकसान के कारण डोरियों का निर्माण होता है। झिल्ली के अंदर एक सेप्टम वाले बच्चे को बाहर ले जाना और जन्म देना काफी संभव है, लेकिन क्लीफ़ेट्स ("क्लीफ़ेट तालु", "फांक होंठ") वाले बच्चे का जन्म बाहर नहीं है। लंबे समय तक निचोड़ने से शिशु के अंग भी पीड़ित हो सकते हैं। कभी-कभी यह एक बच्चे के जन्म के बाद अंगों के परिगलन और उनके बाद के विच्छेदन की ओर जाता है।
काफी बार, एक अंतर्गर्भाशयकला के बाद पैदा होने वाले बच्चे मूत्राशय में एक सेप्टम के साथ रहते हैं जो पैरों की वल्गस विकृति से पीड़ित हैं। ऐसे नकारात्मक परिणामों की आवृत्ति 12-15% है। बाकी महिलाएं अपने स्वास्थ्य के लिए भयानक परिणाम के बिना एक बच्चे को ले जा रही हैं।
इसके अलावा, यह आवश्यक नहीं है कि विभाजन गर्भावस्था के दौरान बनाए रखा जाएगा।यदि एक अल्ट्रासाउंड पर यह पाया गया था, तो अगले पर यह अब और नहीं हो सकता है, क्योंकि विभाजन उतना ही पतला है जितना फाड़ सकता है।
बड़ा उपजाऊ अंडा
शुरुआती चरणों में बहुत बड़ा निषेचित अंडा, भ्रूण के दोनों और इस गर्भावस्था के विभिन्न विकृति के बारे में बोल सकता है। अक्सर, ओवरसाइज़िंग मिस एबॉर्शन का एक अग्रदूत है, अक्सर इसे भ्रूण के दिल की लय की गड़बड़ी के साथ जोड़ा जाता है, जिसमें भ्रूण मानक आकार में पीछे रहता है।
5-6 सप्ताह की अवधि में डिंब में थोड़ी वृद्धि यह संकेत दे सकती है कि एक अंडे की कल्पना की जाती है, लेकिन इसमें दो भ्रूण (एक जैसे जुड़वाँ, जुड़वां) हो सकते हैं। आमतौर पर, इस मामले में, एचसीजी के लिए एक रक्त परीक्षण किया जाता है और दोनों भ्रूणों की जांच के लिए एक सप्ताह के बाद एक अल्ट्रासाउंड स्कैन दोहराया जाता है।
रेट्रोक्रोमियल हेमेटोमा
गर्भाशय की दीवार से कोरियोन की आंशिक टुकड़ी के कारण, एक हेमेटोमा विकसित हो सकता है - कोरियोन और एंडोमेट्रियम के बीच रक्त जमा होता है। यह विकृति आमतौर पर जननांग अंगों से खूनी निर्वहन की उपस्थिति के साथ-साथ निचले पेट में कमजोर खींचने वाले दर्द को प्रकट करती है।
प्रैग्नेंसी हेमटोमा के आकार पर निर्भर करती है। यदि निर्वहन होता है - यह एक अनुकूल संकेत है जो कहता है कि यह घटता है, रक्त जाता है। इसके बाद, गर्भावस्था काफी सामान्य रूप से आगे बढ़ेगी।
यदि हेमेटोमा बढ़ता है, लेकिन कोई निर्वहन नहीं होता है या यह बहुत प्रचुर मात्रा में होता है, तो एक मौका है कि डिंब की पूरी टुकड़ी हो जाएगी (या पहले ही हो चुकी है)। ऐसी स्थिति में गर्भावस्था को संरक्षित करना संभव नहीं है।
ज्यादातर मामलों में, रेट्रोचोरियल हेमेटोमा उन महिलाओं में विकसित होता है जो बहुत अधिक नर्वस होते हैं, लगातार तनाव की स्थिति में होते हैं, एक बिगड़ा हुआ हार्मोनल पृष्ठभूमि वाली महिलाओं में, एंडोमेट्रियोसिस और प्रजनन प्रणाली के अन्य विकृति के साथ। अत्यधिक शारीरिक परिश्रम, साथ ही साथ अनुचित तरीके से ली गई दवाएं, जिसके लिए उपस्थित चिकित्सक ने अनुमति नहीं दी, वह टुकड़ी का कारण बन सकती है।
विसंगतियों का पता चलने पर क्या करें?
सबसे पहले, एक महिला को अपने चिकित्सक को शांत करने और भरोसा करने की आवश्यकता है। यदि निषेचित अंडा अब बहुत कम विकास दिखाता है, तो संभव है कि एक या दो सप्ताह में यह पूरी तरह से मानदंडों का पालन करेगा। इसलिए, एक महिला को कई अल्ट्रासाउंड परीक्षाएं सौंपी जाती हैं। किसी भी विकृति विज्ञान, यदि ऐसा होता है, तो बार-बार पुष्टि की आवश्यकता होती है।
एक फल का अंडा इतना छोटा और लोचदार होता है कि एक अनुभवहीन डॉक्टर को इसमें कुछ ऐसा दिखाई दे सकता है जो वास्तव में नहीं है, या इसके विपरीत। और क्योंकि एक महिला पुन: परीक्षा आयोजित करने के लिए किसी अन्य विशेषज्ञ की ओर जाने के लिए काफी स्वीकार्य है, काफी बार वह पहले अल्ट्रासाउंड के निराशाजनक और खतरनाक परिणामों की पुष्टि नहीं करती है।
डिंब की विकृति के साथ, यदि भ्रूण सामान्य आकार का है, तो उसके दिल की धड़कन अच्छी तरह से सुनाई देती है, महिला को नैतिक और शारीरिक आराम दिया जाता है, साथ ही विटामिन ले रहा है, साथ ही ड्रग्स जो गर्भाशय की चिकनी मांसपेशियों के स्वर को कम करते हैं - लेकिन "पापीना", मैग्नीशियम और लोहे की तैयारी ।
यदि स्थूल असामान्यताएं जैसे कि ब्लिस्टरिंग, एनाब्रीनी आदि का पता चला है, तो गर्भावस्था को बचाना संभव नहीं है। एक महिला को पता होना चाहिए कि उसके अभी भी बच्चे हो सकते हैं, मुख्य बात इस मामले में विसंगति के विकास का कारण ढूंढना है। इससे बाद के गर्भधारण की योजना बनाने में मदद मिलेगी। अपने डॉक्टर से जाँच अवश्य करायें, भ्रूण की झिल्लियों के आनुवांशिक अध्ययन से गर्भपात होगा। यदि आनुवंशिक विकार स्थापित हैं, तो आपको अपनी अगली गर्भावस्था की योजना बनाने से पहले निश्चित रूप से एक आनुवंशिकीविद् के पास जाना चाहिए।
डिंब का गर्भाधान और विकास कैसे होता है, अगला वीडियो देखें।