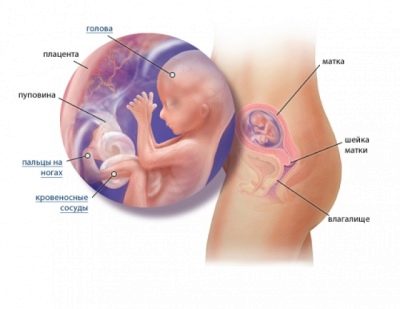
गर्भावस्था के दौरान तीसरा अल्ट्रासाउंड किस समय और किन संकेतकों पर केंद्रित है?
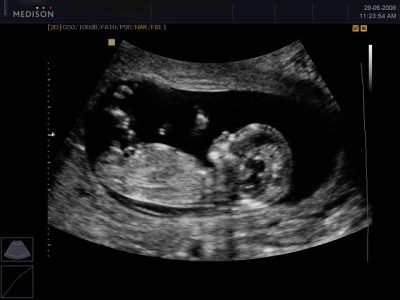
गर्भावस्था के अंतिम तिमाही में, गर्भवती माँ की तीसरी नियोजित परीक्षा होगी, जिसमें स्क्रीनिंग अल्ट्रासाउंड शामिल होगा। यह प्रक्रिया न केवल यह सुनिश्चित करने के लिए महत्वपूर्ण है कि डॉक्टर यह सुनिश्चित कर सकें कि बच्चा और महिला सभी ठीक हैं। यह भी बच्चे को देखने का एक शानदार अवसर है, क्योंकि अब वह बहुत बड़ा है और वह बहुत कुछ कर सकता है। यह तीसरा अल्ट्रासाउंड है, हम इस लेख में चर्चा करेंगे।
दिनांक
तीसरी तिमाही में अल्ट्रासाउंड का हिस्सा है तीसरी स्क्रीनिंग, जो इसके अलावा भ्रूण कार्डियोटोकोग्राफी (सीटीजी) और यूएसडीजी (डोप्लरोमेट्री) शामिल हैं। अधिकांश गर्भवती महिलाओं के लिए रक्त के जैव रासायनिक विश्लेषण की अब आवश्यकता नहीं है, लेकिन कुछ मामलों में यह भी किया जाता है। यदि पहली और दूसरी तिमाही में, यह उन विश्लेषणों के परिणाम थे जो विशेष महत्व के थे, तो शिशु के कार्यकाल के अंत में, अल्ट्रासाउंड डायग्नॉस्टिक्स के परिणामस्वरूप प्राप्त डेटा पहला स्थान लेते हैं।
तीसरा नियमित अल्ट्रासाउंड आमतौर पर 30 से 36 प्रसूति सप्ताह तक की अवधि के लिए सौंपा जाने की कोशिश की जाती है। सबसे अच्छा 32-34 सप्ताह की अवधि के लिए एक अध्ययन माना जाता है। कई लोगों के लिए, यह अल्ट्रासाउंड तीसरा नहीं होगा, लेकिन पांचवां या छठा होगा, यह सब इस बात पर निर्भर करता है कि एक महिला ने पहले दो ट्राइमेस्टर में कितनी समान परीक्षाएँ दी हैं। एक अल्ट्रासाउंड स्कैन को अनिवार्य नहीं माना जाता है, और स्वास्थ्य मंत्रालय केवल इसकी सिफारिश करता है, लेकिन अगर कोई महिला एक परीक्षा से गुजरना नहीं चाहती है, तो किसी को भी उसे मजबूर करने का अधिकार नहीं है।
उद्देश्य और संकेत
तीसरे अल्ट्रासाउंड में कई महत्वपूर्ण लक्ष्य हैं:
- भ्रूण के विकास का मूल्यांकन;
- नाल की स्थिति का आकलन;
- आगामी प्रसव के लिए मातृ जीव की तत्परता का आकलन;
- प्रसव की रणनीति का चुनाव।
चूंकि तीसरी तिमाही में अल्ट्रासाउंड अनिवार्य नहीं है, और इसके लिए महिला की सहमति की आवश्यकता होती है, इसलिए डॉक्टर इस अवधि के दौरान अल्ट्रासाउंड और डोपलरोमेट्री को छोड़ने के संकेत नहीं देने चाहिए।
इसके लिए पहला सर्वेक्षण आवश्यक है:
- भविष्य की माताओं को जुड़वाँ या ट्रिपल की उम्मीद है;
- जिन महिलाओं में पहले चरण में गर्भावस्था के सामान्य पाठ्यक्रम से असामान्यताएं या विचलन हुआ है;
- गंभीर प्रसूति इतिहास वाली गर्भवती महिलाएं (पूर्व में गर्भपात हुई थीं, बड़ी संख्या में गर्भपात हुईं, गर्भधारण से चूक गईं, समय से पहले जन्म हुआ);
- गर्भवती महिलाएं जिनके पहले जन्मजात आनुवंशिक असामान्यताएं वाले बच्चे हैं;
- एक बड़े बच्चे को ले जाने वाली महिलाएं, साथ ही ऐसी महिलाएँ जिनके बच्चे पहले "अल्ट्रासाउंड" दिखाते थे, उन्हें सामान्य मानों से कुछ विकास संबंधी नुकसान होता है;
- गर्भवती महिलाओं को जो पहले कम या अपर्याप्त अपरा, पानी की कमी या उच्च पानी, और भ्रूण की पैल्विक या अनुप्रस्थ प्रस्तुति के साथ का निदान किया गया है;
- गर्भवती महिलाओं की उम्र 35 वर्ष से अधिक है।
अल्ट्रासाउंड से इनकार करने का कारण कभी-कभी बच्चे की चिंता और नुकसान का कारण महिला की अनिच्छा है। अल्ट्रासाउंड प्रक्रिया बच्चे के लिए हानिरहित है, खासकर जब से यह पहले से ही बड़ा और मजबूत है।
परीक्षा की तैयारी और विधि
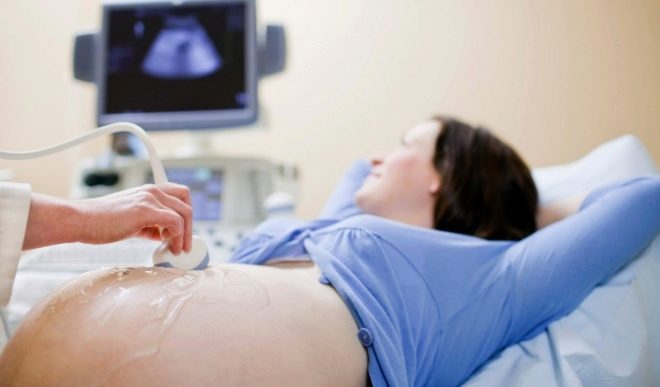
गर्भावधि अवधि के अंतिम तीसरे में अल्ट्रासाउंड परीक्षा को पेट के नीचे - पूर्वकाल पेट की दीवार के माध्यम से किया जाता है। मूत्राशय को भरने की आवश्यकता नहीं है, बच्चे को विकसित गर्भाशय में खूबसूरती से कल्पना की जाती है। गैस गठन को कम करने के लिए दवाओं को लेने की भी आवश्यकता नहीं है।। यहां तक कि अगर ऐसी नाजुक समस्या एक महिला को पीड़ा देती है (और यह देर से गर्भावस्था में बिल्कुल भी असामान्य नहीं है!), तो सूजन वाली आंत अल्ट्रासाउंड स्कैन की गुणवत्ता को प्रभावित नहीं कर सकती है, यह श्रोणि अंगों को निचोड़ती नहीं है।
प्रक्रिया लगभग 5-10 मिनट तक चलती है, इससे कोई विशेष असुविधा और दर्द नहीं होता है। कुछ भविष्य की माताओं के लिए अपनी पीठ पर क्षैतिज स्थिति में रहना बहुत मुश्किल हो जाता है क्योंकि यह बड़ा बच्चा पेट की धमनी को चुटकी लेता है, माँ की रीढ़ और गुर्दे पर दबाव डालता है। तीसरा अल्ट्रासाउंड केवल इस स्थिति में किया जाता है, इसलिए कुछ मिनटों के लिए महिला को भुगतना होगा।
अल्ट्रासाउंड क्या दिखाएगा?
तीसरे अनुसूचित अल्ट्रासाउंड पर, डॉक्टर विशेष ध्यान के साथ नाल की जांच करता है, क्योंकि स्थिति उसकी स्थिति पर निर्भर करती है कि जन्म के पहले अंतिम सप्ताह में बच्चा गर्भ में कितना आरामदायक होगा। किसी भी कम सावधानीपूर्वक गर्भाशय ग्रीवा नहर, गर्भाशय ग्रीवा, गर्भनाल की संख्या, एमनियोटिक द्रव की संख्या और पारदर्शिता का अध्ययन नहीं किया गया है। यदि पहले महिला के गर्भाशय पर सर्जरी हुई थी, जिसमें सीजेरियन सेक्शन भी शामिल है, तो डायग्नोस्टिस्ट ध्यान से पश्चात के निशान की स्थिति की जांच करेगा।
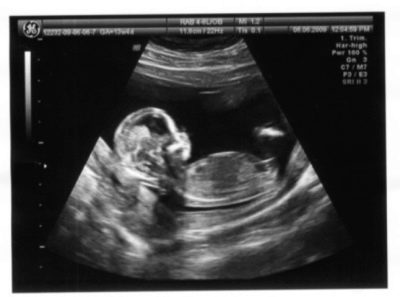
अल्ट्रासाउंड पर 30 सप्ताह के बाद, आप बच्चे पर अच्छी तरह से विचार कर सकते हैं - उसके हाथ और पैर, उन पर उंगलियां गिनें। भ्रूण के अनुमानित वजन की गणना करने के लिए, अल्ट्रासाउंड स्कैनर में निर्मित एक विशेष कंप्यूटर प्रोग्राम, या सूत्रों का उपयोग करके, बच्चे के विकास, उसके अंगों की लंबाई, सिर के मापदंडों को मापेंगे।
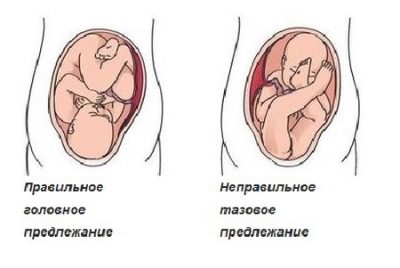
तीसरे अल्ट्रासाउंड पर गर्भाशय में बच्चे की स्थिति गर्भावस्था और प्रसव की आगे की रणनीति निर्धारित करेगी। यदि अल्ट्रासाउंड से पता चलता है कि बच्चा बैठ रहा है या अनुप्रस्थ स्थिति में है, तो महिला को एक नियोजित सिजेरियन सेक्शन की पेशकश की जा सकती है, हालांकि बच्चे के पास अभी भी सही स्थिति में आने का समय है।
तीसरे अनुसूचित अल्ट्रासाउंड पर बच्चे के फर्श को स्पष्ट करने के लिए बहुत मतलब नहीं है, क्योंकि कोई फर्क नहीं पड़ता कि बच्चा गर्भाशय में कैसे स्थित है, वह पहले से ही काफी बड़ा है, उसे अपने पैरों और बाहों को खींचते हुए "कॉम्पैक्ट" पोज देना है। ऐसा पोज़ को जननांगों का निरीक्षण करना मुश्किल हो जाता है, और एक बच्चे के लिंग की भविष्यवाणी करने में चिकित्सा त्रुटि की संभावना दस गुना बढ़ जाती है।
लेकिन अल्ट्रासाउंड डॉक्टर भ्रूण के आंतरिक अंगों - दिल, गुर्दे, फेफड़े, पेट और आंतों की जांच करने में सक्षम होंगे, साथ ही साथ बच्चे के मस्तिष्क के अंगों की संरचनाओं और आकृति का भी पता लगाएंगे।
परिणामों और मानदंडों की व्याख्या
प्रसवपूर्व क्लिनिक में अल्ट्रासाउंड के साथ, रिसेप्शन पहले आओ, पहले पाओ के आधार पर किया जाता है, और डॉक्टर को भविष्य की मां के लिए कहानियों और स्पष्टीकरण के लिए ज्यादा समय नहीं है कि वह अल्ट्रासाउंड स्कैनर की निगरानी में क्या देखती है। सबसे अधिक संभावना है, पहले दो ट्राइमेस्टर में महिला पहले से ही डॉक्टरों की बुनियादी शब्दावली से परिचित होने में कामयाब रही है, और अध्ययन के अल्ट्रासाउंड प्रोटोकॉल, जो उसे उसके हाथों पर दिया जाएगा, उसके लिए एक बड़ा रहस्य नहीं होगा। लेकिन अगर लेखन समझ से बाहर है, लेकिन मैं वास्तव में जानना चाहता हूं कि बच्चा कैसे विकसित हो रहा है, तो मुझे बुनियादी अवधारणाओं और मानकों से परिचित होना होगा।
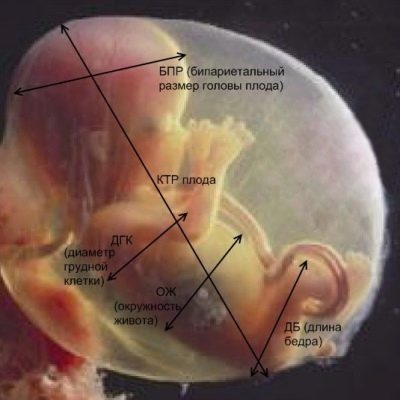
तीसरे अल्ट्रासाउंड पर, दूसरे के रूप में, बच्चे के भ्रूण के डेटा को मापा जाता है: द्विध्रुवीय, ललाट-पश्चकपाल आयाम, सिर परिधि, छाती, पेट और युग्मित हड्डियों की लंबाई (हाथ, पैर)। प्रोटोकॉल में पहले ठीक इन मापदंडों को इंगित किया जाएगा जो बच्चे की वृद्धि दर की विशेषता रखते हैं और अध्ययन के समय इसके अपेक्षित वजन का संकेत दे सकते हैं।
तीसरी तिमाही में Bipariented size (BDP)
यह आकार, जो खोपड़ी की पार्श्विका हड्डियों के बीच की दूरी को दर्शाता है, जन्म की तारीख को समायोजित करने के लिए महत्वपूर्ण है, लेकिन केवल अन्य आयामों के संयोजन में, गर्भावस्था के अंतिम तिमाही में, बीडीपी का उपयोग अब गर्भावस्था की अवधि को निर्दिष्ट करने के लिए नहीं किया जाता है,जैसा कि बच्चे को ले जाने के बीच में दूसरे अल्ट्रासाउंड के दौरान था। लेकिन एक बच्चे के विकास के लिए मंदिर से मंदिर तक का आकार एक सूचनात्मक मानदंड हो सकता है।
प्रसूति शब्द | बीपीआर - मानदंड (मिमी) | BPR - शब्द के लिए मान्य मान (मिमी) |
30 सप्ताह | 76 | 70-82 |
31 सप्ताह | 78 | 71-85 |
32 सप्ताह | 80 | 73-87 |
33 सप्ताह | 82 | 75-89 |
34 सप्ताह | 84 | 77-91 |
35 सप्ताह | 86 | 79-93 |
36 सप्ताह | 88 | 81-95 |
37 सप्ताह | 90 | 83-97 |
38 सप्ताह | 92 | 85-98 |
39 सप्ताह | 94 | 86-100 |
40 सप्ताह | 95 | 88-102 |
अलग-अलग, यह सिर के आकार के बारे में कुछ भी बात नहीं कर सकता है, क्योंकि यह केवल अन्य आकारों के साथ संयोजन में अनुमान लगाने के लिए प्रथागत है। यह न केवल बच्चे के आकार के बारे में, बल्कि उसके शरीर की आनुपातिकता के बारे में भी एक विचार देता है।
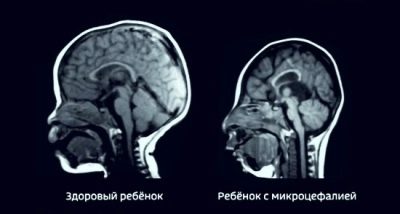
यदि बीपीआर का मूल्य औसतन मानकों से एक हफ्ते और डेढ़ सप्ताह से अधिक है, तो पैथोलॉजी सबसे अधिक संभावना नहीं है। शायद बच्चे को माता-पिता में से एक से छोटे सिर का आकार विरासत में मिला। इस संस्करण की पुष्टि इस तथ्य से होती है कि बच्चे के अन्य सभी आकार सामान्य हैं। यदि बीपीआर दो सप्ताह से अधिक के मानक से पीछे है, तो डॉक्टर को अंतर्गर्भाशयी विकास मंदता पर संदेह हो सकता है। बाद की तारीख में, यह कुपोषण के कारण हो सकता है, यदि नाल जल्दी से उम्र के साथ, हाइपोक्सिया के साथ, यदि मौजूद है, तो गर्भनाल उलझाव के साथ। मस्तिष्क विकृति, जैसे कि माइक्रोसेफली, को बाहर नहीं किया जाता है।
यदि भ्रूण बीएफआर उम्र के मानदंड की ऊपरी सीमा से अधिक है, तो डॉक्टरों को एक बड़े भ्रूण पर संदेह हो सकता है, इस संस्करण की पुष्टि पेट के बढ़ते आकार, उरोस्थि और कभी-कभी अंगों द्वारा की जाती है। यदि एक से अधिक मानक सिर, और शेष पैरामीटर सामान्य या उससे थोड़ा पीछे हैं, तो संदेह हाइड्रोसेफालस - मस्तिष्क की बूंदों पर गिर सकता है।
भ्रूण के ललाट-सिर का आकार
यह बीपीआर के लिए लंबवत मापा गया आकार है। यह खंड ओसीसीपटल और ललाट हड्डियों को जोड़ता है। द्विध्रुवीय आकार के साथ मिलकर, यह पैरामीटर इस बात का अधिक सटीक विचार देता है कि बच्चे के पास क्या आकार और आकार है। यह कुछ विकृति के निदान के लिए महत्वपूर्ण है, जिसमें आनुवांशिक, साथ ही साथ विकास में देरी भी शामिल है।
प्रसूति गर्भावधि उम्र (पूरे सप्ताह) | एलजेडआर की औसत दर, मिमी | मान्य मान, मिमी |
30 | 97 | 89-105 |
31 | 101 | 93-109 |
32 | 104 | 95-113 |
33 | 107 | 98-116 |
34 | 110 | 101-119 |
35 | 112 | 103-121 |
36 | 114 | 104-124 |
37 | 116 | 106-126 |
38 | 118 | 108-128 |
39 | 119 | 109-129 |
40 | 120 | 110-130 |
यदि तीसरे स्क्रीनिंग अल्ट्रासाउंड में 2 सप्ताह से अधिक समय तक ललाट की हड्डी से लेकर शिशु के सिर के पीछे तक के आकार में कमी देखी गई है, तो इन आंकड़ों की तुलना बीपीआर और अन्य मापदंडों के साथ की जाती है। आमतौर पर एलजेडआर खुद से कम नहीं होता है, लेकिन एक साथ द्विभाजक आकार के साथ। यदि बाकी माप सामान्य हैं, तो हम असममित विकास देरी के बारे में, माइक्रोसेफली के बारे में बात कर सकते हैं। आदर्श से थोड़ा विचलन लड़कियों की विशेषता है। (वे अधिक लघु हैं), साथ ही साथ जिन बच्चों के माता-पिता स्वयं छोटी खोपड़ी वाले हैं।
अनुमेय ऊपरी सीमा की तुलना में अत्यधिक LZR केंद्रीय तंत्रिका तंत्र के शोफ, जलशीर्ष और विकृति का संकेत दे सकता है।
यदि बच्चे के अन्य पैरामीटर भी प्रभावशाली हैं, तो डॉक्टर एक निष्कर्ष निकालता है - एक बड़ा भ्रूण, इस मामले में, महिला सीज़ेरियन सेक्शन द्वारा जन्म देने की सिफारिश कर सकती है।
सिर का व्यास और पेट की परिधि
गर्भकालीन आयु (पूरे सप्ताह) | बच्चे के सिर का व्यास, मिमी | पेट की परिधि, मिमी |
30 | 79 | 264 |
31 | 81 | 274 |
32 | 83 | 286 |
33 | 85 | 296 |
34 | 88 | 306 |
35 | 91 | 315 |
36 | 94 | 323 |
37 | 97 | 330 |
38 | 99 | 336 |
39 | 101 | 342 |
40 | 103 | 347 |
तालिका में दिखाए गए मान औसत, अनुमानित हैं। इन नंबरों के व्यक्तिगत उतार-चढ़ाव औसत मानदंड से काफी भिन्न हो सकते हैं। इसलिए, इन संकेतकों के लिए गर्भावस्था का समय कभी भी तुलना नहीं करता है। छोटे आदमी के पेट और छाती को शरीर के अनुपात को देखने के लिए पूरी तरह से मापा जाता है, ताकि विकास के संभावित अंतराल का पता लगाया जा सके।
किसी भी अल्ट्रासाउंड डॉक्टर को यह पता है में तीसरी तिमाही बच्चे विशेष रूप से असमान हो जाते हैंइसलिए, एक बच्चा दूसरे की तरह नहीं है, और यह एक दूसरे के साथ या तालिकाओं के साथ तुलना करने के लिए कृतघ्न है। इसलिए, कोई भी छोटे विचलन पर विशेष ध्यान नहीं देगा, कोई भी गर्भवती महिला को नहीं डराएगा।
हालांकि, छाती के व्यास में महत्वपूर्ण विचलन और निचले हिस्से में पेट की परिधि आईयूजीआर के रूप में इस तरह के एक अप्रिय निदान का कारण बन सकती है - अंतर्गर्भाशयी विकास मंदता, कॉर्ड उलझाव।आधुनिक चिकित्सा में तत्काल उपाय करने के लिए पर्याप्त तरीके हैं और बच्चे को दवा का समर्थन करने के लिए यदि वह पैदा होने के लिए बहुत जल्दी है।
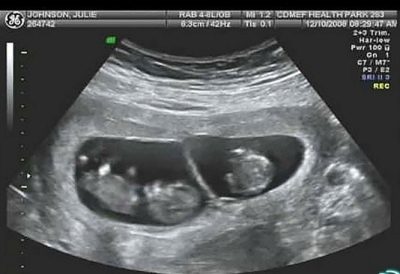
एक जुड़वां गर्भावस्था के मामले में, भ्रूण में से किसी एक में मानदंड से आकार के अंतराल को विकास में देरी के रूप में नहीं माना जाता है, यह कई गर्भधारण के लिए आदर्श का एक प्रकार माना जाता है।
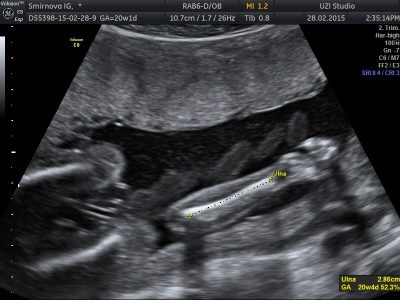
तीसरे अल्ट्रासाउंड पर युग्मित हड्डियों के आकार
तीसरे अल्ट्रासाउंड परीक्षा के दौरान, चिकित्सक बच्चे की सबसे विविध हड्डी संरचनाओं - चेहरे की हड्डियों, खोपड़ी की हड्डियों, और छोटे हैंडल पर उंगलियों की फालंजेस की जांच करता है। लेकिन प्रोटोकॉल के तहत माप केवल युग्मित हड्डियों के संबंध में किया जाता है - फीमर, टिबिया, कंधे और प्रकोष्ठ हड्डियों।
प्रसूति (पूर्ण सप्ताह) | DBK (फीमर की लंबाई), मिमी | डीकेजी (पैर की हड्डियों की लंबाई), मिमी | डब्ल्यूपीसी (ह्यूमरस लंबाई), मिमी | डीकेपी (प्रकोष्ठ की हड्डियों की लंबाई), मिमी |
30 | 59 | 79 | 50 | 46 |
31 | 61 | 81 | 52 | 48 |
32 | 63 | 83 | 54 | 49 |
33 | 65 | 85 | 55 | 50 |
34 | 66 | 88 | 57 | 52 |
35 | 67 | 91 | 58 | 53 |
36 | 69 | 94 | 60 | 54 |
37 | 71 | 97 | 61 | 55 |
38 | 73 | 99 | 63 | 56 |
39 | 75 | 101 | 64 | 57 |
40 | 77 | 103 | 65 | 58 |
यदि कुछ हड्डियों को छोटा करने के दौरान, उदाहरण के लिए, टिबिया की हड्डियों, स्क्रीनिंग पर भ्रूण के गुणसूत्र संबंधी असामान्यताओं के कोई मार्कर का पता नहीं लगाया गया था, तो इन औसत मूल्यों के पीछे थोड़ी सी भी कोई चिंता का कारण नहीं होना चाहिए। लम्बी हड्डियां अलार्म का कारण नहीं हैं, लेकिन सभी के बजाय, बच्चा बड़ी ऊंचाई का होगा, और उसे अपने पिता या दादा से उसकी लंबी बाहें और पैर विरासत में मिले।
शिशु के आंतरिक अंग
तीसरे अल्ट्रासाउंड के दौरान, डॉक्टर बच्चे के मस्तिष्क की लोब की जांच करता है, सेरिबैलम मापता है। इसके अलावा, वह महत्वपूर्ण आंतरिक अंगों की एक परीक्षा आयोजित करता है। दिल का चार-भाग में कटौती होनी चाहिए, दोनों किडनी का आकार समान होना चाहिए, सम और स्पष्ट आकृति, फेफड़े की परिपक्वता की अवधि अवधि, बच्चे के जन्म के करीब, यह जितना अधिक होता है उतना निर्धारित होता है। 30 सप्ताह पर - यह पहला है, कम बार - दूसरा।
एक अल्ट्रासाउंड स्कैनर पेट, बच्चे की रीढ़, पित्ताशय, मूत्राशय और आंतों की जांच करता है। यदि डॉक्टर को वाइस नहीं दिखता है, तो निष्कर्ष में वह लिखेंगे - "आदर्श" या "बिना सुविधाओं के"।
फलों का वजन
तीसरी तिमाही में, शिशु सक्रिय रूप से वजन बढ़ा रहा है। वह हर दिन इसे बढ़ाता है। इसलिए, अंतर्निहित स्कैनर कार्यक्रमों का उपयोग करके अल्ट्रासाउंड केवल भ्रूण के अनुमानित वजन की गणना करता है। व्यवहार में अनुमानित द्रव्यमान वास्तविक वजन (चरण - प्लस या माइनस 500-700 ग्राम) से काफी भिन्न होता है।
समय सीमा (पूर्ण सप्ताह) | अनुमानित वजन (छ) |
30 | 1500-1600 |
31 | 1600-1800 |
32 | 1800-1950 |
33 | 1950-2100 |
34 | 2100-2250 |
35 | 2250–2500 |
36 | 2500–2600 |
37 | 2600-2800 |
38 | 2800-3000 |
39 | 3000-3200 |
40 | 3200-3500 |
ये डेटा बहुत सशर्त हैं, क्योंकि 38 सप्ताह के कुछ बच्चों का वजन 4 किलोग्राम से अधिक है, और कुछ के लिए यह 3 किलोग्राम तक नहीं पहुंचता है। अधिक सटीक, विचित्र रूप से पर्याप्त, अजन्मे बच्चे का वजन अनुभवी दाइयों द्वारा "भविष्यवाणी" किया जाता है, जो परामर्श में प्रत्येक निर्धारित प्रवेश पर एक मापने वाले टेप के साथ गर्भवती महिला को मापते हैं। उनके मान्यताएँ बहुत बार सच होती हैं.
प्लेसेंटा, पानी, गर्भनाल
"बच्चों के लिए जगह" या, चिकित्सकों की भाषा में, प्लेसेंटा, तीसरे अल्ट्रासाउंड स्कैन के समय परिपक्वता का एक ही डिग्री हो सकता है। 30 सप्ताह तक - यह शून्य है। यदि डॉक्टर पहली डिग्री को इंगित करता है, तो इसमें कुछ भी रोग-संबंधी नहीं है - प्रकृति ने कल्पना की है कि अंग अस्थायी है, और यह धीरे-धीरे बच्चे के जन्म के करीब "बढ़ता है", क्योंकि दुनिया में एक बच्चे के जन्म के बाद, नाल को अब ज़रूरत नहीं होगी।
यदि 32-34 सप्ताह में नाल की परिपक्वता की डिग्री दूसरी या तीसरी है, तो यह संकेत दे सकता है कि "बेबी सीट" समय से पहले बूढ़ा है, और इसका मतलब है कि बच्चे को माँ के शरीर से पोषक तत्व और विटामिन प्राप्त नहीं होता है, क्योंकि उम्र बढ़ने के कारण प्लेसेंटा अपना काम बहुत खराब कर देता है। ।
इस मामले में, रखरखाव उपचार निर्धारित किया जाता है, अगर गंभीर अपरा अपर्याप्तता विकसित होती है, तो समय से पहले प्रसव पर निर्णय लिया जा सकता है।
तीसरे नियोजित अल्ट्रासाउंड पर, नाल की स्थिति का भी आकलन किया जाता है। यदि यह गर्भाशय के बाहर निकलने के लिए बहुत कम है - आंतरिक गले - या इसे आंशिक या पूरी तरह से कवर करता है, तो निष्कर्ष को संकेत दिया जाएगा - "कम प्लेसेंटेशन" या "प्लेसेंटा प्रीविया।" इन दोनों स्थितियों में अस्पताल में भर्ती होने और अस्पताल में भर्ती होने की आवश्यकता होती है।
डॉक्टर "बच्चों के स्थान" की निगरानी करेंगे, यदि यह 36-37 सप्ताह तक नहीं बढ़ता है, तो 38-39 सप्ताह में एक महिला को सिजेरियन सेक्शन दिखाया जाएगा।
बच्चे के आसपास के पानी की मात्रा का एक महत्वपूर्ण निदान मूल्य भी है। इस राशि में कमी या इसमें वृद्धि बच्चे की स्थिति पर प्रतिकूल प्रभाव डाल सकती है। गर्भ में और बच्चे के जन्म की प्रक्रिया को जटिल करता है, जो कोने के चारों ओर है। अधिक लंबी अवधि, एम्नियोटिक द्रव का सूचकांक कम है, क्योंकि भ्रूण का आकार पहले से ही इतना बड़ा है कि वे लगभग सभी जगह लेते हैं, पानी के लिए कम जगह है।
प्रसूति (पूर्ण सप्ताह) | एमनियोटिक द्रव सूचकांक (मिमी), औसत मूल्य - उतार-चढ़ाव |
30 | 145 (90-234) |
31 | 144 (88-238) |
32 | 144 (86-242) |
33 | 143 (83-245) |
34 | 142 (81-248) |
35 | 140 (79-248) |
36 | 138 (77–249) |
37 | 135 (75–244) |
38 | 132 (73 -239) |
39 | 129 (72-226) |
40 | 123 (71 -214) |
गर्भनाल में, सामान्य रूप से तीन वाहिकाएँ होती हैं।
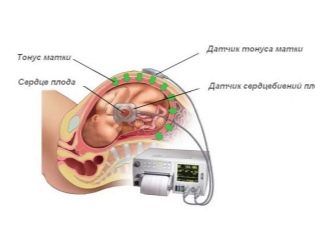
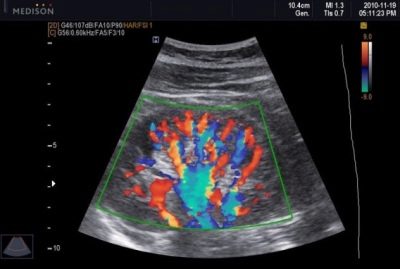
डॉपलर
यह तीसरा अल्ट्रासाउंड है जिसे एक विस्तारित अध्ययन के साथ किया जा सकता है, जिसे यूएसडीजी के रूप में संक्षिप्त किया गया है, और लोगों में इसे डॉपलर के साथ एक अल्ट्रासाउंड कहा जाता है। डिवाइस-स्कैनर सेंसर पर एक विशेष कार्यक्रम की मदद से गर्भाशय के जहाजों और नाल में रक्त प्रवाह की गति और मात्रा को मापा जाता है। इससे यह पता चलता है कि बच्चा कितनी अच्छी तरह से "खाता है", चाहे वह ऑक्सीजन की कमी की स्थिति का सामना कर रहा हो।
यह अध्ययन उन सभी गर्भवती महिलाओं के लिए अनिवार्य है, जिनके बच्चे औसत मानक से पिछड़ रहे हैं, जिनके पास आरएच-संघर्ष के विकास के साथ-साथ कई गर्भधारण वाली महिलाओं के लिए डर का कारण है। हाल ही में, हालांकि, तीसरे निर्धारित परीक्षा के दौरान सभी महिलाओं को डॉपलर अल्ट्रासाउंड किया जा रहा है।
रक्त प्रवाह वेग का वर्णन करने के लिए, एक विशेष संकेतक का उपयोग किया जाता है - संवहनी प्रतिरोध सूचकांक। आमतौर पर, गर्भावस्था के 30 से 34 सप्ताह तक, यह सूचकांक 0.34-0.61 की सीमा में होता है। जन्म के 35 वें सप्ताह से, यह मूल्य नीचे की ओर बदल जाता है और 0.33-0.57 के भीतर होता है।
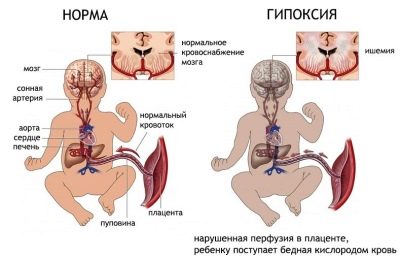
निदानकर्ता के लिए गर्भनाल में रक्त प्रवाह का विशेष महत्व है। इस मूल्य से संभव के बारे में एक निष्कर्ष निकाला जाता है भ्रूण हाइपोक्सिया, जो बच्चे के जीवन को बचाने के लिए एक महिला के समय से पहले प्रसव का आधार भी बन सकता है। गर्भनाल में रक्त के प्रवाह का सामान्य मान 0.54 से 0.77 तक 30 सप्ताह के गर्भ में, 31-32 सप्ताह में हो सकता है, बच्चे के सामान्य विकास के लिए स्वीकार्य सीमा निम्नानुसार है - 0.52-0.76।
33-34 सप्ताह के गर्भ में, एक सेंसर जो गर्भनाल को गर्भ में जाने के लिए दर को मापता है, 0.49 से 0.73 तक की सीमा में एक संख्या दिखाता है। 35-36 सप्ताह पर, यह मान 0.47-0.71 की सीमा में है। 37-38 सप्ताह पर, संवहनी प्रतिरोध सूचकांक 0.44-0.69 है।
यदि सूचकांक बढ़ता है, तो रक्त का प्रवाह कम हो जाता है। यह बच्चों के लिए बहुत खतरनाक है। आदर्श रूप से, इस तरह के एक अध्ययन को गर्भावस्था के दौरान कई बार किया जाना चाहिए, 28 वें सप्ताह से शुरू होता है, खासकर अगर इसके लिए सबूत हो। डॉपलर सोनोग्राफी की मदद से, विकृति का पता उनके प्रारंभिक चरण में लगाया जा सकता है, और समय पर ढंग से, गर्भवती महिला को आवश्यक चिकित्सा देखभाल प्राप्त हो सकती है।