गर्भावस्था की दूसरी तिमाही में अल्ट्रासाउंड: समय और मानक
मध्य-गर्भावस्था सबसे सुंदर समय है। भावी मां अभी भी अपनी "दिलचस्प स्थिति" से थक नहीं रही है, लेकिन पहले से ही बच्चे की प्रतीक्षा अवधि का आनंद लेने में कामयाब रही है। यह इस अवधि के दौरान है कि दूसरा नियोजित सर्वेक्षण, जिसे द्वितीय-ट्राइमेस्टर स्क्रीनिंग कहा जाता है, गिरता है। इसमें अल्ट्रासाउंड डायग्नोस्टिक्स और रक्त जैव रासायनिक विश्लेषण शामिल हैं। तथ्य यह है कि बच्चे को इस समय अल्ट्रासाउंड पर दिखाया जा सकता है और इस सामग्री में परीक्षा प्रोटोकॉल को कैसे परिभाषित किया जाए।
आपको इसकी आवश्यकता क्यों है?
दूसरी तिमाही में अल्ट्रासाउंड परीक्षा स्क्रीनिंग का हिस्सा है, जिसका कार्य आनुवंशिक और अन्य विकृति और विसंगतियों वाले बच्चे के होने के बढ़ते जोखिमों की पहचान करना है। रूस के स्वास्थ्य मंत्रालय के आदेश से, पहली और दूसरी तिमाही में आयोजित होने वाले अध्ययन, अनिवार्य माना जाता है। महिलाएं उन्हें अपने स्थानीय परामर्श पर मुफ्त में ले जाती हैं।
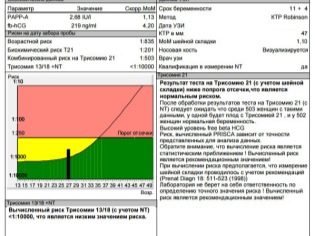
संकेतक जो डॉक्टर अल्ट्रासाउंड निदान प्राप्त करते हैं, एक विशेष कंप्यूटर प्रोग्राम का उपयोग करके रक्त परीक्षण के परिणामों के साथ मिलकर कार्रवाई की जाती है, जो हार्मोन और प्रोटीन निर्धारित करता है, जिनमें से स्तर बच्चे में संभावित विकृति और गर्भधारण की समस्याओं के बारे में बात कर सकता है।
पहले त्रैमासिक में, एचसीजी और पीएपीपी-ए की सामग्री रक्त में स्थापित होती है, दूसरे में, तथाकथित ट्रिपल परीक्षण किया जाता है - एचसीजी, एस्ट्रिओल, अल्फा-भ्रूणप्रोटीन।
यह कार्यक्रम दो स्रोतों से प्राप्त आंकड़ों को "एक साथ लाता है", व्यक्तिगत जोखिमों का विश्लेषण करता है - महिला की आयु, बुरी आदतों और पुरानी बीमारियों की उपस्थिति, भविष्य के माता और पिता के परिवारों में आनुवांशिक विकृति विज्ञान की उपस्थिति के तथ्य और एक परिणाम देता है जो इस बात की संभावना दर्शाता है कि यह महिला है डाउन सिंड्रोम, एडवर्ड्स, पतौ और अन्य लाइलाज और यहां तक कि घातक विकृति
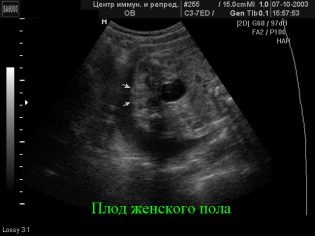
पहली तिमाही की स्क्रीनिंग, जो सप्ताह 10 से सप्ताह 13 तक चलती है, सबसे जानकारीपूर्ण माना जाता है। दूसरा अध्ययन आनुवंशिक विकृति मार्करों पर बहुत कम जानकारी प्रदान करता है, लेकिन यह गर्भवती माँ को अल्ट्रासाउंड स्कैनर मॉनिटर पर उसके बड़े हो चुके बच्चे को देखने की अनुमति देता है, यह पता लगाएं कि बच्चा कैसे विकसित होता है, और बच्चे के लिंग को भी निर्दिष्ट करता है। यह दूसरी तिमाही में है कि अल्ट्रासाउंड पर सेक्स निर्धारित करना सबसे आसान है।
बच्चा अभी तक इतना बड़ा नहीं है कि वह एक गांठ में अनुबंध करे और इस तरह अंतरंग स्थानों के दृश्य को बंद कर दे, लेकिन इतना छोटा नहीं जितना कि जननांगों को न देखें।
विशेष सुविधाएँ
दूसरे नियोजित अल्ट्रासाउंड का समय पहले स्क्रीनिंग अध्ययन के मामले में उतना तंग नहीं है। स्वास्थ्य मंत्रालय ने 18 से 21 सप्ताह की अवधि में एक परीक्षा आयोजित करने की सिफारिश की। व्यवहार में, इन शर्तों को ऊपर और नीचे दोनों में स्थानांतरित किया जा सकता है।अक्सर, गर्भवती महिला की 16-17 सप्ताह की अवधि के लिए जांच की जाती है, और 10–24 सप्ताह की अवधि भी प्रसूति और स्त्री रोग विशेषज्ञों के साथ काफी आम और लोकप्रिय है।
बहुत पहले नहीं, दूसरी योजनाबद्ध अल्ट्रासाउंड स्कैन नहीं भेजा जा सकता था यदि पहली स्क्रीनिंग में परिणाम दिखाई देते थे जो चिकित्सक की चिंता का कारण नहीं था। दूसरा अल्ट्रासाउंड स्कैन जोखिम में महिलाओं के लिए अनिवार्य था - 35 वर्ष की आयु के बाद गर्भवती, ऐसी महिलाएं जिनके पास पहले से ही आनुवंशिक विकृति वाले बच्चे थे, और कुछ अन्य श्रेणियों में गर्भवती माताएं। अभी दूसरा सर्वेक्षण बिना किसी अपवाद के सभी के लिए किया गया है, इसलिए आपको चिंता नहीं करनी चाहिए कि क्या चिकित्सक दूसरी स्क्रीनिंग परीक्षा को दिशा देता है।
दूसरी तिमाही में अल्ट्रासाउंड की पहचान के लिए किया जाता है:
बच्चों की संख्या (ऐसा होता है कि पहली परीक्षा के दौरान दूसरा भ्रूण दिखाई नहीं देता है और केवल दूसरी परीक्षा में डॉक्टर के विचार पर खुलता है);
गर्भाशय में टुकड़ों की स्थिति, इसका अनुमानित वजन, ऊंचाई;
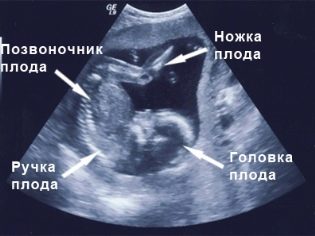
बच्चे के अंगों, सिर, पेट का आकार अलग-अलग (शरीर के प्रत्येक भाग का विकास, बच्चे के विकास के अनुपात और विशेषताओं को निर्धारित करने के लिए बहुत महत्व का है);
बच्चे की हृदय गति और उसके दिल की संरचना;
चेहरे की हड्डियों, छाती, रीढ़ की संरचनात्मक विशेषताएं;
सभी महत्वपूर्ण आंतरिक अंगों की संरचनात्मक विशेषताएं - गुर्दे, यकृत, फेफड़े, मस्तिष्क);
एमनियोटिक द्रव (बच्चे के आसपास के पानी) की मात्रा;
नाल की परिपक्वता, मोटाई और स्थान की डिग्री;
ग्रीवा नहर की स्थिति, गर्भाशय ग्रीवा, गर्भाशय की दीवार टोन की उपस्थिति या अनुपस्थिति।
यदि टुकड़ों का लिंग अभी तक ज्ञात नहीं है, या माता-पिता को पहले अल्ट्रासाउंड के परिणामों के बारे में संदेह है, तो अब डॉक्टर से यह सवाल पूछने का समय है कि "ट्यूमर में कौन रहता है" - एक लड़का या लड़की। लेकिन आपको पता होना चाहिए कि मानक परीक्षा प्रोटोकॉल में बच्चे का लिंग शामिल नहीं है डॉक्टर के पास इस अनुरोध को अस्वीकार करने का अधिकार है या आपको इस सेवा के लिए भुगतान करना होगा। कई परामर्शों में आधिकारिक तौर पर पेड सेवाओं की सूची में शिशु के लिंग का निर्धारण शामिल था।
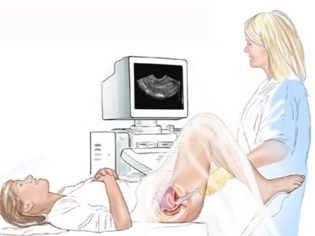
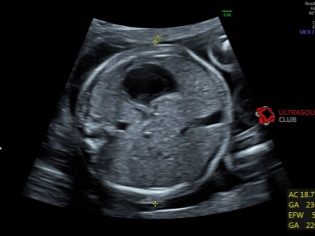
अल्ट्रासाउंड परीक्षा की प्रक्रिया पेट की दीवार के माध्यम से - पेट की विधि द्वारा की जाती है। हालांकि, कुछ मामलों में, डॉक्टर ट्रांसवाजिनल विधि का उपयोग करता है। योनि संवेदक बच्चे की स्पष्ट तस्वीर प्राप्त करना आसान बनाता है, अगर मां के पास अतिरिक्त वजन है, पेट पर एक घनी वसायुक्त परत है, जिससे पेरिटोनियम के माध्यम से कल्पना करना मुश्किल हो जाता है। कभी-कभी अनुसंधान के दोनों तरीकों का उपयोग एक बार में किया जाता है।
निदान लगभग 10 मिनट तक रहता है, यह है दर्द रहित और पूरी तरह से सुरक्षित महिलाओं और उसके बच्चे दोनों के लिए।
अध्ययन की तैयारी
यदि पहले अल्ट्रासाउंड से पहले महिला को तैयार करने की सिफारिश की गई थी - संचित गैसों सहित, डॉक्टर के कार्यालय का दौरा करने से पहले आंतों को खाली करने के लिए, तो दूसरे नियोजित अल्ट्रासाउंड से पहले, किसी विशिष्ट तैयारी की आवश्यकता नहीं है। यदि आंत में भी गैसों का संचय होता है, तो अल्ट्रासाउंड परीक्षा के परिणामों पर बिल्कुल भी प्रभाव नहीं पड़ेगा। आकार में विकसित, गर्भाशय पृष्ठभूमि में आंतों के छोरों को खींचता है।
मूत्राशय को भरना भी आवश्यक नहीं है।
आप परीक्षा से पहले सब कुछ खा सकते हैं, लेकिन इससे पहले कि आप अल्ट्रासाउंड कक्ष में जाएं, एक महिला एक छोटा सा चॉकलेट बार खा सकती है। उसके अंदर का छोटा व्यक्ति जल्दी से मिठाई का जवाब देगा और अधिक सक्रिय रूप से चलना शुरू कर देगा, जो डॉक्टर को बच्चे के मोटर कार्यों का मूल्यांकन करने और विभिन्न अनुमानों में बेहतर विचार करने की अनुमति देगा।
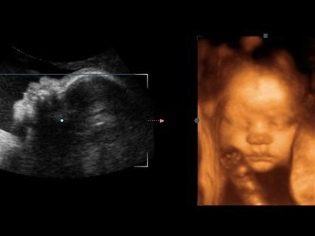
दूसरे अल्ट्रासाउंड के लिए निदानकर्ता के साथ समझौते में, आप अपने साथ और अजन्मे बच्चे के पिता को ले जा सकते हैं। स्कैनर के मॉनिटर पर यह कुछ दिलचस्प होने की प्रतीक्षा कर रहा है, क्योंकि अब फल स्पष्ट रूप से दिखाई देता है, आप इसकी प्रोफ़ाइल की प्रशंसा कर सकते हैं, हथियार और पैर, उंगलियां, नाक, मुंह, आंखों के सॉकेट, जननांग देख सकते हैं। यदि अल्ट्रासाउंड 3 डी-प्रारूप में किया जाता है, तो भविष्य के माता-पिता भी देख सकेंगे कि बच्चा कैसा दिखता है।
प्रक्रिया के बाद, महिला को एक परीक्षण प्रोटोकॉल दिया जाता है जिसमें वह बहुत सारे संक्षिप्त और संख्यात्मक मान पाती है।परामर्श में प्रत्येक डॉक्टर के पास निदान की प्रक्रिया में प्रत्येक गर्भवती मां को बताने का अवसर नहीं है, जिसका अर्थ है एक विशेष संकेतक, जो वह कहता है। इसलिए, संख्याओं और अक्षरों के ढेर को समझने के लिए अपने दम पर होगा। हम इसमें मदद करेंगे।
डिकोडिंग परिणाम
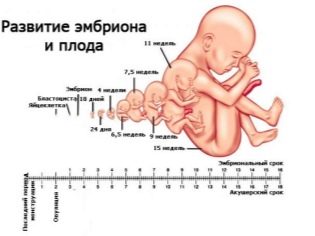
दूसरी तिमाही तक, महिला ने पहले से ही अच्छी तरह से जान लिया था कि एक ऐसी अवधि है जो वह खुद (गर्भाधान के क्षण से) की गणना करती है, और आमतौर पर स्वीकृत प्रसूति शब्द है - यह अंतिम मासिक धर्म के पहले दिन से गणना करने के लिए प्रथागत है। अल्ट्रासाउंड डायग्नॉस्टिक्स के डॉक्टर, साथ ही प्रसूति-विज्ञानी और स्त्रीरोग विशेषज्ञ, प्रसूति-संबंधी शर्तों का उपयोग करते हैं, इसलिए कुछ शर्तों के साथ मापदंडों के अनुपालन पर सभी डेटा गणना (गर्भाधान के दिन + लगभग 2 सप्ताह) में इंगित किए जाते हैं।
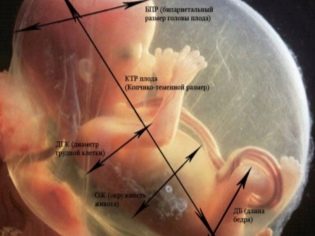
भ्रूण के फेटोमेट्रिक संकेतक, जो अल्ट्रासाउंड को देखते हैं और प्रोटोकॉल में वर्णन करते हैं, निम्नलिखित शामिल हैं।
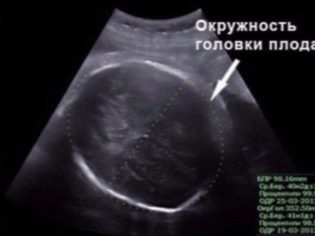
BPR (द्विभाजक आकार)
यह दो पार्श्विका हड्डियों के बीच की दूरी है। दूसरी तिमाही में गर्भावस्था की सटीक अवधि निर्धारित करने में इस सूचक को सबसे अधिक सूचनात्मक माना जाता है। यदि यह समय सीमा को पूरा नहीं करता है, तो यह टुकड़ों के विलंबित विकास का लक्षण हो सकता है।
LZR (ललाट-पश्चकपाल आकार)
यह दूरी खोपड़ी की दो हड्डियों के बीच एक खंड है - ललाट और पश्चकपाल। अपने आप में इस सूचक का मूल्यांकन कभी नहीं किया जाता है और कुछ भी नहीं कहता है। यह केवल ऊपर वर्णित बीपीआर के साथ संयोजन के रूप में माना जाता है। साथ में, ये आयाम गर्भकालीन आयु का संकेत देते हैं।
दूसरी तिमाही में BPR और LZR की तालिका:
प्रसूति शब्द | BPR आदर्श है मिमी | बीपीआर- अनुमेय उतार-चढ़ाव मिमी | LZR आदर्श मिमी | एलजेडआर - स्वीकार्य कंपन, मिमी |
16 सप्ताह | 34 | 31-37 | 45 | 41-49 |
17 सप्ताह | 38 | 34-42 | 50 | 46-54 |
18 सप्ताह | 42 | 37-47 | 54 | 49-59 |
19 सप्ताह | 45 | 41-69 | 58 | 53-63 |
20 सप्ताह | 48 | 43-53 | 62 | 56-68 |
21 सप्ताह | 51 | 46-56 | 66 | 60-72 |
22 सप्ताह | 54 | 48-60 | 70 | 64-76 |
23 सप्ताह | 58 | 52-64 | 74 | 67-81 |
24 सप्ताह | 61 | 55-67 | 78 | 71-85 |
25 सप्ताह | 64 | 58-70 | 81 | 73-89 |
26 सप्ताह | 67 | 61-73 | 85 | 77-93 |
27 सप्ताह | 70 | 64-76 | 88 | 80-96 |
28 सप्ताह | 73 | 67-79 | 91 | 83-99 |
यदि सिर का आकार थोड़ा संकेतक के मानदंड से थोड़ा अलग है, तो यह भ्रूण की संवैधानिक विशेषताओं के कारण हो सकता है - माँ और पिताजी छोटी खोपड़ी के मालिक हो सकते हैं। हालांकि, अगर बीपीआर या एलजेडआर महत्वपूर्ण रूप से पिछड़ रहा है (वास्तविक अवधि से 2 सप्ताह से अधिक), तो डॉक्टर को बच्चे के विकास के बारे में सवाल हो सकते हैं - क्या विकास में देरी हो रही है, क्या बच्चे को पर्याप्त पोषक तत्व और विटामिन हैं।
इन संकेतकों में कमी अक्सर गर्भवती महिलाओं में होती है, जो बच्चे को ले जाने के दौरान, बुरी आदतों (शराब, धूम्रपान) को अलविदा नहीं कह सकती, साथ ही साथ जुड़वा या ट्रिपल के साथ गर्भावस्था के दौरान भी। भ्रूण के बाकी हिस्सों में बीडीपी का अनुपात महत्वपूर्ण है। यदि सिर आनुपातिक रूप से कम हो जाता है और अन्य आयाम भी आदर्श के निम्नतम सीमा तक नहीं पहुंचते हैं, तो हम संवैधानिक ख़ासियत (पतले बच्चे) और विकास के सममित मंदता दोनों के बारे में बात कर सकते हैं।
यदि अन्य पैरामीटर सामान्य हैं और केवल सिर को कम किया जाता है, तो अतिरिक्त परीक्षाएं निर्धारित की जाएंगी, जिसमें अल्ट्रासाउंड अल्ट्रासाउंड शामिल है, जिसमें डायनामिक्स, मस्तिष्क पैथोलॉजी, माइक्रोसेफली और अन्य असामान्यताएं शामिल नहीं हैं।
आदर्श मानों की ऊपरी सीमा से अधिक होने पर, यदि यह बच्चे के बाकी आकार के लिए सममित है, तो अवधि की गणना में त्रुटि का संकेत हो सकता है, उदाहरण के लिए, देर से ओव्यूलेशन के कारण, बड़े भ्रूण की ओर झुकाव। बच्चे के सिर में असममित वृद्धि को एक अलग परीक्षा की आवश्यकता होती है, क्योंकि यह मस्तिष्क के एडिमा के बारे में बात कर सकता है, केंद्रीय तंत्रिका तंत्र के अन्य विकारों के बारे में, जो मस्तिष्क की सूजन का कारण बना।
ओजी (सिर परिधि) और शीतलक (पेट परिधि)
एक बच्चे के विकास का आकलन करने के लिए सिर परिधि को आकार देने के लिए महत्वपूर्ण है। इस पैरामीटर के लिए गर्भधारण की अवधि अलग से गणना नहीं की जाती है, ओजी को बीपीआर और एलजेडआर (मुख्य रूप से सिर के अनुपात को समझने के लिए) के संबंध में माना जाता है। बच्चे का सिर दूसरी तिमाही में सबसे अधिक सक्रिय रूप से बढ़ता है, और इसलिए यह आकार तेजी से बदल रहा है।
निकास गैस तालिका - दूसरी तिमाही (औसत मानदंड और सहनशीलता):
प्रसूति शब्द (सप्ताह)। | निकास गैस - सामान्य, मिमी | सामान्य की निचली सीमा, मिमी | सामान्य की ऊपरी सीमा, मिमी |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
2 सप्ताह या उससे अधिक के लिए निकास गैस के मानक से अधिक होने पर अतिरिक्त परीक्षा की आवश्यकता होगी, क्योंकि यह जलशीर्ष का संकेत दे सकता है। प्रसूति अवधि की गणना में त्रुटि के कारण थोड़ी अधिकता हो सकती है। 2 सप्ताह से अधिक की अनुमेय दर से नीचे निकास गैस को कम करने से बच्चे के शरीर के अन्य मापदंडों में कमी होने पर अंतर्गर्भाशयी विकास मंदता का संकेत मिलता है।
यदि केवल सिर आदर्श से कम है, तो बच्चे की जांच मस्तिष्क के विकास और केंद्रीय तंत्रिका तंत्र के विकृति विज्ञान के लिए की जाएगी।
पेट की परिधि - एक महत्वपूर्ण पैरामीटर जो संदिग्ध विकास संबंधी देरी के मामले में डॉक्टर को बच्चे की स्थिति को स्पष्ट करने में मदद करता है। सबसे अधिक बार दूसरी तिमाही में देरी का एक ऐसा रूप होता है, जिसमें बच्चे के अनुपात सममित नहीं होते हैं। दूसरे शब्दों में, सभी माप घटने की बात नहीं करते हैं। इस मामले में, पेट के परिधि के साथ लैगिंग मानकों की तुलना की जाती है ताकि यह समझने के लिए कि क्या एक रोग संबंधी अंतराल है, या पतली और छोटी ऊंचाई है - किसी विशेष बच्चे का वंशानुगत संकेत।
दूसरी तिमाही शीतलक तालिका:
प्रसूति अवधि (सप्ताह) | कूलेंट, मिमी |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
क्षुद्र से थोड़ा पीछे पैथोलॉजिकल नहीं माना जाता है, डॉक्टरों का करीबी ध्यान ऐसी स्थिति के लिए योग्य है, जहां पेट का घेरा 2 सप्ताह से अधिक समय तक आदर्श से पीछे रह जाता है। इस मामले में, पैरामीटर की तुलना बीपीआर, ओजी, एलजेडआर के साथ-साथ बच्चे के अंगों की लंबाई के साथ की जाती है, और गर्भनाल और नाल की जांच ऑक्सीजन भुखमरी और बच्चे के अपर्याप्त पोषण को खत्म करने के लिए की जाती है।
अकेले इस पैरामीटर का विचलन, यदि अन्य सभी गर्भावधि अवधि के अनुरूप हैं, तो इसका मतलब कुछ भी खतरनाक नहीं है, बस बच्चे दूसरे तिमाही में सहज और असमान रूप से बढ़ते हैं।
यह संभव है कि एक असाधारण अल्ट्रासाउंड पर कुछ हफ़्ते के बाद (और वह डेटा को दोबारा जांचने के लिए नियुक्त किया जाएगा), कॉलम ओ जे में "सामान्य" इंगित किया जाएगा।
हड्डी की लंबाई
अल्ट्रासाउंड प्रोटोकॉल में, ये आयाम निम्नलिखित हैं: डीबीके (फीमर की लंबाई), डीकेजी (टिबिया बोन लेंथ), डीकेपी (फोरआर्म बोन लेंथ), डब्ल्यूपीसी (ह्यूमरस लेंथ), डीटीसी (नाक की हड्डी की लंबाई)। इन सभी हड्डियों को जोड़ा जाता है, इसलिए प्रोटोकॉल दोहरे संख्यात्मक मूल्यों को इंगित करेगा, उदाहरण के लिए, DBK - 17 बाएं, 17 दाएं
दूसरी तिमाही में अंगों की लंबाई आनुवंशिक विकारों का एक मार्कर है। उदाहरण के लिए, कई लाइलाज सिंड्रोम (पटाऊ, कॉर्नेलिया डी लैंग और अन्य) अंगों को छोटा कर चुके हैं। हालांकि मानदंडों और विचलन को स्पष्ट रूप से आंकने के लिए कोई भी, ज़ाहिर है, नहीं होगा। पहली स्क्रीनिंग के नकारात्मक परिणामों से संदेह का समर्थन किया जाना चाहिए, साथ ही जैव रासायनिक रक्त परीक्षण।
अक्सर, युग्मित हड्डियों की लंबाई में विचलन लड़कियों में मनाया जाता है, क्योंकि वे एक अलग गति से विकसित होते हैं, और ज्यादातर मामलों में लड़कों की तुलना में अधिक लघु पैरामीटर होते हैं, और अल्ट्रासाउंड डेटा को सत्यापित करने के लिए डॉक्टरों द्वारा उपयोग की जाने वाली तालिकाओं को लिंग के बिना संकलित किया जाता है।
दूसरी तिमाही में DBK (जांघ की लंबाई):
प्रसूति शब्द, सप्ताह | DBK - औसत दर, मिमी | सामान्य की निचली सीमा, मिमी | सामान्य की ऊपरी सीमा, मिमी |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
दूसरी तिमाही में DKG (पैर की हड्डियों की लंबाई):
प्रसूति शब्द, सप्ताह | डीकेजी - सामान्य, मिमी | सामान्य की निचली सीमा, मिमी | सामान्य की ऊपरी सीमा, मिमी |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
दूसरी तिमाही में ग्रहणी (ह्यूमरस लंबाई) और DKP (अग्र भाग की हड्डी की लंबाई):
प्रसूति शब्द, सप्ताह | ह्यूमरस - सामान्य, मिमी | स्वीकार्य कंपन, मिमी | प्रकोष्ठ की हड्डी - सामान्य, मिमी | स्वीकार्य कंपन, मिमी |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
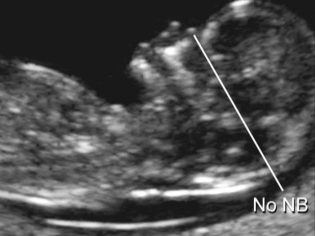
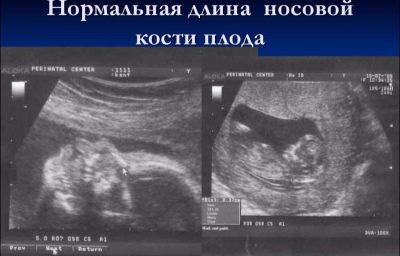
दूसरी तिमाही में नाक की हड्डी की लंबाई उतनी महत्वपूर्ण नहीं है जितनी पहली स्क्रीनिंग के दौरान। इसे अब एक मार्कर नहीं माना जा सकता है जो एक बच्चे में संभावित डाउन सिंड्रोम का संकेत देता है। मध्य-गर्भावस्था तक, बच्चे की नाक का आकार और अनुपात होता है जो प्रकृति द्वारा उसमें निहित होता है, और यह आकार व्यक्तिगत होता है। कुछ परामर्शों में, डॉक्टरों दूसरे अल्ट्रासाउंड पर वे नाक की हड्डियों को मापते नहीं हैं, लेकिन बस प्रोटोकॉल में संकेत मिलता है कि इन हड्डियों की कल्पना की जाती है या लिखते हैं कि नाक की हड्डियां सामान्य हैं।
फिर भी, भविष्य की माताएं जिनके पास "नाक की हड्डियों" कॉलम में अल्ट्रासाउंड प्रोटोकॉल में नंबर हैं, यह जानने के लिए इच्छुक होंगे कि उनका बच्चा कैसे "नास" होगा।
दूसरे तिमाही में भ्रूण की नाक की हड्डियों का औसत आकार:
प्रसूति अवधि, सप्ताह (अवधि) | नाक की हड्डी की लंबाई - मतलब मान | सामान्य की निचली सीमा, मिमी | सामान्य की ऊपरी सीमा, मिमी |
16-17 सप्ताह | 5,4 | 3,6 | 7,2 |
18-19 सप्ताह | 6,6 | 5,2 | 8,0 |
20-21 सप्ताह | 7,0 | 5,7 | 8,3 |
22-23 सप्ताह | 7,6 | 6,0 | 9,2 |
24-25 सप्ताह | 8,5 | 6,9 | 10,1 |
26-27 सप्ताह | 9,4 | 7,5 | 11,3 |
28-29 सप्ताह | 10,9 | 8,4 | 13,4 |
आंतरिक अंग, चेहरा और मस्तिष्क
यदि शिशु में कोई स्थूल विरूपता नहीं है, तो निदानकर्ता बहुत अधिक नहीं होते हैं, जो कि टुकड़ों के आंतरिक अंगों के विवरण में होते हैं। प्राप्त प्रोटोकॉल में, भविष्य की मां एक सरल सूची देख पाएगी: गुर्दे आदर्श हैं, हृदय में 4 कैमरे और इतने पर हैं।
यदि विकृति विज्ञान पर ध्यान दिया जाता है, तो पता चला विसंगति के प्रकार को संबंधित कॉलम में संकेत दिया जाएगा, उदाहरण के लिए, पुटी या अविकसित गठन।
मस्तिष्क की स्थिति का आकलन करते हुए, निदानकर्ता लोब के आकार, उनकी रूपरेखा, निलय की संरचना, सेरिबैलम के आकार पर ध्यान देते हैं। चेहरे की हड्डियों पर 5 महीने की गर्भवती अच्छी तरह से गठित, और डॉक्टर आसानी से कक्षाओं की जांच कर सकते हैं, उन्हें माप सकते हैं, सुनिश्चित करें कि बच्चे ने सामान्य रूप से ऊपरी और निचले जबड़े विकसित किए हैं, साथ ही ध्यान दें, यदि कोई हो, तो दरारें - तथाकथित "भेड़िया का मुंह" और फांक होंठ।
रीढ़ की जांच करते समय, डॉक्टर उसकी सामान्य स्थिति का आकलन करेंगे, संभावित क्लीफ़ के लिए उसकी जांच करेंगे। फेफड़ों के निदान में, डॉक्टर उनकी परिपक्वता की डिग्री पर ध्यान देंगे, दूसरी तिमाही में, यह सामान्य रूप से तीसरा है
नाल
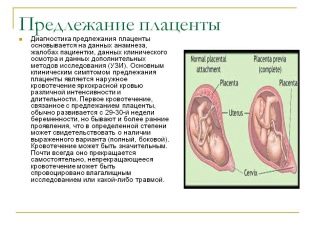
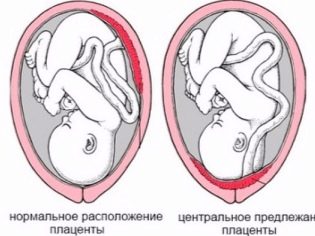
विशेष महत्व के "बच्चों के स्थान" का स्थान है। सबसे आम स्थान पिछली दीवार पर है, हालांकि सामने की तैनाती को एक विसंगति नहीं माना जाता है। बच्चे को खिलाने वाले इस अस्थायी अंग का स्थान बच्चे के जन्म की रणनीति की पसंद को प्रभावित करता है। उदाहरण के लिए, एक नियोजित सिजेरियन सेक्शन की नियुक्ति के लिए गर्भाशय की पूर्वकाल की दीवार के साथ एक कम स्थान या स्थान एक पूर्व शर्त हो सकता है।
आंतरिक ग्रसनी से 5.5 सेंटीमीटर नीचे "बेबी सीट" स्थित होने पर एक कम प्लेसेन्टेशन स्थापित किया जाता है, लेकिन अगर यह अस्थायी अंग ग्रसनी को ओवरलैप करता है, तो निष्कर्ष में संकेत मिलता है कि प्लेसेंटा प्रीविया है। यह किसी भी तरह से एक गर्भवती महिला में घबराहट का कारण नहीं होना चाहिए, क्योंकि जैसे-जैसे गर्भाशय बढ़ता है, अपरा अधिक बढ़ सकती है, और अक्सर यह बच्चे के गर्भावस्था के अंत के करीब होता है और तीसरी तिमाही में अल्ट्रासाउंड परीक्षा द्वारा इसकी पुष्टि की जाती है।
स्थान के अलावा, डॉक्टर पहचान करता है "बच्चों की जगह" की मोटाई और इसकी परिपक्वता की डिग्री। मध्य-गर्भावस्था के लिए एक सामान्य मोटाई 4.5 सेमी है। यदि नाल मोटा हो जाता है, तो एक अतिरिक्त परीक्षा का संकेत दिया जाता है, क्योंकि अस्थायी अंग में इस तरह की वृद्धि रोग प्रक्रियाओं का संकेत दे सकती है, उदाहरण के लिए, मां और भ्रूण के डिसस संघर्ष का विकास, साथ ही साथ कुछ आनुवंशिक विकार भी। , अंतर्गर्भाशयी संक्रमण।
दूसरी तिमाही में प्लेसेंटा की परिपक्वता की डिग्री शून्य होनी चाहिए। अगर डॉक्टर इसे पहले के रूप में आंकते हैं, तो यह "बच्चों की जगह" की समय से पहले होने वाली उम्र, उसके कुछ कार्यों की हानि और बच्चे के लिए संभावित खतरे का सवाल हो सकता है। इससे मोटाई भी बदल जाती है - नाल पतली हो जाती है, आमतौर पर गर्भावस्था के बीच में उम्र बढ़ने के साथ, इसकी मोटाई 2 सेंटीमीटर या उससे कम होने का अनुमान है।
30 सप्ताह तक, नाल को आदर्श रूप से परिपक्वता का शून्य डिग्री होना चाहिए। लगभग 27 वें सप्ताह से वह पहली बन सकती है, और दूसरी 34 से। जन्म से, यह शरीर "बूढ़ा हो जाता है" तीसरी डिग्री तक।
एमनियोटिक द्रव (पानी)
पारदर्शिता, निलंबन की उपस्थिति या अनुपस्थिति, साथ ही भ्रूण मूत्राशय के अंदर बच्चे के आसपास पानी की मात्रा, महान नैदानिक मूल्य है। अल्ट्रासाउंड का प्रोटोकॉल एम्नियोटिक द्रव के सूचकांक को इंगित करता है, जो यह अनुमान लगाता है कि पानी की मात्रा सामान्य है या नहीं। पॉलीहाइड्रमनिओस और उथले पानी से संकेत हो सकता है कि बच्चे को एक विकृति है, एक संक्रमण हुआ है।इन स्थितियों में आवश्यक रूप से चिकित्सा पर्यवेक्षण, सहायक उपचार और प्रसव के लिए सही रणनीति की पसंद की आवश्यकता होती है।
दूसरी तिमाही में एमनियोटिक द्रव सूचकांक (IAG) की औसत दरें:
प्रसूति शब्द, सप्ताह | सामान्य IAG, मिमी | स्वीकार्य कंपन, मिमी |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
उबटन की नाल
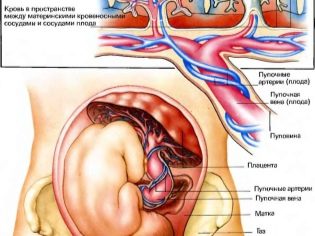
गर्भनाल के अध्ययन से यह पता चलता है कि बच्चे को ऑक्सीजन और पोषक तत्व कैसे प्रदान किए जाते हैं, इसके अलावा, कनेक्टिंग "कॉर्ड" की संरचना की विकृति बच्चे में संभावित आनुवंशिक विकृति का संकेत दे सकती है।
आमतौर पर सामान्य एक स्वस्थ गर्भनाल में 3 वाहिकाएँ होती हैं, जिनमें से दो धमनियां हैं और एक - एक नस। यह उनके लिए है कि एक महिला और बच्चे के बीच आदान-प्रदान होता है। माँ बच्चे को पोषण और ऑक्सीजन की आपूर्ति करती है, और बच्चा चयापचय के अपशिष्ट उत्पादों को "भेजता" है जो माँ के शरीर के माध्यम से समाप्त हो जाते हैं।
वाहिकाओं की एक अपर्याप्त संख्या एक बच्चे में डाउन सिंड्रोम के संभावित विकास का संकेत दे सकती है, लेकिन एक अनिवार्य मार्कर नहीं है। कभी-कभी गर्भनाल में एक धमनी की अनुपस्थिति को एक और धमनी के काम से मुआवजा दिया जाता है, और बच्चा स्वस्थ पैदा होता है, भले ही कम वजन के साथ।
सिर्फ एक बर्तन की उपस्थिति भ्रूण की असामान्यता का संकेत है, और यहां विस्तृत आनुवंशिक अनुसंधान और आक्रामक निदान की आवश्यकता होती है।
अंत में, एक अल्ट्रासाउंड स्कैन, गर्भवती माँ इस प्रकार डॉक्टर द्वारा पाए गए गर्भनाल वाहिकाओं की संख्या, साथ ही ध्यान दें कि उनके माध्यम से रक्त का प्रवाह सामान्य है (या इसकी गति में कमी है)।
गर्भाशय
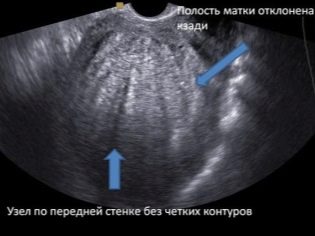
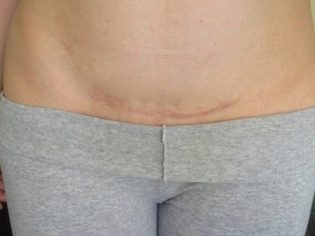
एक अल्ट्रासाउंड स्कैन पर डॉक्टर रुचि रखते हैं कि क्या गर्भवती महिला को रुकावट या समय से पहले जन्म का खतरा है। इसलिए, वह गर्भाशय की दीवार टोन की उपस्थिति या अनुपस्थिति का आकलन करता है। यदि एक महिला प्रजनन अंग पर सिजेरियन सेक्शन या अन्य ऑपरेशन से गुजरती थी, तो मूल्यांकन करना सुनिश्चित करें संगति पश्चात का निशान।
यदि सब कुछ उसके साथ क्रम में है, तो अल्ट्रासाउंड प्रोटोकॉल इंगित करता है कि निशान में कोई विशेषता नहीं है, और निशान ऊतक की मोटाई भी इंगित करता है। सुविधाओं में निचे, निशान का पतला होना, गर्भाशय के टूटने और भ्रूण और मां की मृत्यु का जोखिम पैदा करना शामिल है।
इसके अलावा, गर्भाशय ग्रीवा, गर्भाशय ग्रीवा नहर की स्थिति का वर्णन किया गया है। यह इंगित करता है कि क्या गर्भपात या समय से पहले जन्म का खतरा है।
अंतिम भाग
प्रोटोकॉल का अंतिम भाग इंगित करता है कि क्या भ्रूण का डेटा प्रसूति शर्तों के अनुरूप है। फल का आकार अपने अनुमानित वजन की गणना करने के लिए कई सूत्रों का उपयोग करने की अनुमति देता है। वास्तविक वजन पर्याप्त बड़ी त्रुटि के साथ इस मूल्य से भिन्न हो सकता है। वजन की गणना अल्ट्रासाउंड स्कैनर में स्थापित प्रोग्राम द्वारा की जाती है। यदि आपके परामर्श में पुराने नमूने के उपकरण स्थापित हैं, तो प्रोटोकॉल में ऐसा कोई आइटम नहीं हो सकता है
दूसरी तिमाही में भ्रूण का वजन (औसत मूल्य):
16-17 सप्ताह - 50-75 ग्राम।
18-19 सप्ताह - 160-250 ग्राम।
20-21 सप्ताह - 215-320 जीआर।
22-23 सप्ताह - 410-490 जीआर।
24-25 सप्ताह - 580-690 जीआर।
26-27 सप्ताह - 800-910 जीआर।
28 सप्ताह 980-1000 जीआर।
सामान्य प्रश्न
आईवीएफ के बाद
आईवीएफ से गर्भवती होने वाली महिलाओं के लिए, अल्ट्रासाउंड निदान अधिक बार किया जाता है, इसलिए दूसरी तिमाही में वे दूसरे, लेकिन चौथे या पांचवें अल्ट्रासाउंड का इंतजार नहीं कर रहे हैं। ऐसी भविष्य की माताओं के संबंध में, वे अधिक गहन शोध करने की कोशिश कर रहे हैं, उनके निष्कर्ष में ऐसी जानकारी होगी जो मानक प्रक्रिया में शामिल नहीं है - गर्भाशय और अपरा वाहिकाओं में रक्त प्रवाह वेग का निर्धारण। यह समझना महत्वपूर्ण है कि क्या बच्चा अच्छी तरह से महसूस कर रहा है "टेस्ट ट्यूब से।"
गर्भावस्था में, जुड़वाँ (ट्रिपल)
इस मामले में, दूसरी स्क्रीनिंग के अल्ट्रासाउंड में प्रत्येक फल का विस्तृत विवरण शामिल है। इस तथ्य से डरो मत कि बच्चों के पैरामीटर अलग-अलग होंगे, क्योंकि दो या तीन छोटे आदमी एक योजना के अनुसार विकसित नहीं कर सकते हैं, इस तथ्य के बावजूद कि वे एक मां द्वारा नस्ल हैं।
लिंग निर्धारण में असमर्थता
यदि दूसरे अल्ट्रासाउंड पर डॉक्टर भविष्य के बच्चे के माता-पिता को नहीं बता सकते हैं, तो इसका मतलब यह नहीं है कि अध्ययन खराब तरीके से आयोजित किया गया था। यह दुर्लभ है, लेकिन यह संभव है सर्वेक्षण के समय शिशु समीक्षा के लिए सिर्फ असहज स्थिति में था या सेंसर को वापस कर दिया।
इस मामले में, विशेषज्ञ सटीक परिणाम की गारंटी नहीं दे सकता है।