गर्भावस्था के दौरान कितनी बार और किस समय अल्ट्रासाउंड करें?
किसी भी गर्भावस्था के प्रबंधन में डॉक्टरों के लिए अल्ट्रासाउंड निदान एक महत्वपूर्ण उपकरण है। यह विधि आपको बच्चे की स्थिति, विकास और विकास के बारे में एक बड़ी मात्रा में जानकारी प्राप्त करने की अनुमति देती है, यह सुनिश्चित करने के लिए कि उसके पास कोई विकृति नहीं है, और यह भी पता लगाने के लिए कि उसकी माँ का प्रजनन स्वास्थ्य क्रम में है या नहीं।
भविष्य के माताओं के लिए, अनुभवी प्रसूति विशेषज्ञों के अनुसार, अल्ट्रासाउंड सबसे अच्छी दवा है, क्योंकि एक बच्चे के साथ इस तरह की प्रत्येक "बैठक" मूड में सुधार करती है और यहां तक कि कल्याण में सुधार करती है।
बच्चे को ले जाने की अवधि में आप कितनी बार अल्ट्रासाउंड कर सकते हैं, हम इस सामग्री में बताएंगे।
विधि का सार
अल्ट्रासाउंड, जिसे सोनोग्राफी भी कहा जाता है, परीक्षा की एक सौम्य गैर-आक्रामक विधि है, जिसमें अल्ट्रासाउंड तरंगें मानव शरीर के आंतरिक अंगों की जांच करने में मदद करती हैं।
अनुसंधान के लिए उपयोग किए जाने वाले उपकरण अल्ट्रासोनिक तरंग जनरेटर से लैस हैं। ये तरंगें अलग-अलग गति के कपड़े और तरल पदार्थ से होकर गुजरती हैं और अलग-अलग गति में स्थिरता होती हैं। कपड़े अल्ट्रासाउंड के प्रवेश को बाधित करते हैं।
तरल पदार्थ से टकराने वाली तरंगें आसानी से उनके माध्यम से गुजरती हैं, और ऊतकों और अंगों में टकराते हुए विभिन्न गति से परिलक्षित होती हैं, जो ऊतकों के घनत्व पर निर्भर करती हैं। तो सेंसर द्वारा भेजा गया संकेत सेंसर पर वापस जाता है और एक तस्वीर में बदल जाता है। यह कैसे स्कैनर मॉनिटर पर छवि प्राप्त की है।
उपकरण स्वयं अलग हैं - दोनों प्रवेश स्तर और विशेषज्ञ वर्ग। डायग्नोस्टिक डॉक्टर भी अलग होते हैं।जिसका कार्य मॉनिटर छवि पर दिखाई देने वाले को समझने और मापने का है। अल्ट्रासाउंड निदान आज एक विदेशी तरीका नहीं माना जाता है, इसे हर जगह किया जाता है। गर्भावस्था के दौरान, अल्ट्रासाउंड विभिन्न प्रकार की चिकित्सा समस्याओं को हल करने में मदद करता है।
गर्भावस्था के दौरान अल्ट्रासाउंड के प्रकार
गर्भावस्था के प्रबंधन में अल्ट्रासाउंड निदान के प्रकार अलग-अलग उपयोग किए जाते हैं। यह सब अध्ययन के विशिष्ट उद्देश्य और परिस्थितियों पर निर्भर करता है।
यहाँ अनुसंधान के मुख्य प्रकार हैं:
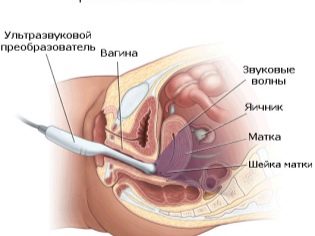
इंट्रावागिनल (ट्रांसवैजिनल)
लोगों में जानकारी प्राप्त करने की इस पद्धति को केवल आंतरिक अल्ट्रासाउंड कहा जाता है। परीक्षा के लिए, योनि आयताकार सेंसर का उपयोग किया जाता है। निरीक्षण एक अपेक्षाकृत पतली योनि दीवार के माध्यम से किया जाता है। इस अध्ययन का उपयोग तब किया जाता है जब आपको किसी महिला के श्रोणि अंगों की जांच करने की आवश्यकता होती है।किसी भी स्त्री रोग संबंधी समस्याओं की पहचान करें।
गर्भावस्था के दौरान, इस पद्धति का उपयोग प्रारंभिक अवस्था में एक "दिलचस्प स्थिति" के निदान में एक परीक्षा आयोजित करने और गर्भपात की धमकी के साथ किया जाता है, ताकि बेहतर ढंग से माँ के आंतरिक जननांग अंगों की स्थिति का आकलन किया जा सके।
एक अनुप्रस्थ तरीके से, उन महिलाओं को अल्ट्रासाउंड किया जाएगा जिनके पेट पर अतिरिक्त वजन और शरीर के विभिन्न वसा जमा हैं, जो बाद की गर्भावस्था में कल्पना करना मुश्किल बनाते हैं।
transabdominal
डॉक्टर गर्भावस्था के दूसरे और तीसरे तिमाही में इस पद्धति का उपयोग करते हैं, साथ ही प्रसव से पहले और बाद में भी। एक अल्ट्रासोनिक तरंग संवेदक को पेरिटोनियम की बाहरी दीवार के साथ रखा जाता है, पहले पेट को एक विशेष जेल के साथ चिकनाई करने के बाद, आणविक स्तर पर सेंसर और त्वचा के बीच तंग संपर्क प्रदान करता है।
ऐसी परीक्षा के शुरुआती चरणों में अव्यवहारिक है क्योंकि गर्भाशय द्रव की अच्छी तरह से प्रवाहित लहर से भरा नहीं है, योनि की दीवार के माध्यम से स्थिति का आकलन करना बहुत आसान है।
जैसे-जैसे एक बच्चा बढ़ता है, एमनियोटिक द्रव की मात्रा बढ़ जाती है, जो अल्ट्रासोनिक तरंगों के लिए एक उत्कृष्ट वातावरण है।
3 डी
यह एक आधुनिक विधि है, जिसे डॉक्टरों और विशेष रूप से भविष्य के माता-पिता के बीच व्यापक लोकप्रियता मिली है, जो इस तरह के एक अध्ययन से अजन्मे बच्चे को अपनी महिमा में देखने का अवसर मिलता है। और यह भी समझें कि वह किसकी तरह दिखता है - माँ या पिताजी।
वास्तव में, ऐसा अल्ट्रासाउंड मानक दो-आयामी से भिन्न नहीं होता है, दूसरा केवल सेंसर है, जो स्क्रीन पर एक फ्लैट दो-आयामी नहीं, बल्कि तीन-आयामी त्रि-आयामी छवि बनाता है।
इस तरह के एक अल्ट्रासाउंड को 20 सप्ताह की अवधि में सबसे अच्छा किया जाता है, क्योंकि यह इस अवधि के बाद है कि बच्चा स्पष्ट रूप से दिखाई दे रहा है, उसने चेहरे की विशेषताओं का गठन किया है, अपने लिंग का निर्धारण करने में कोई कठिनाई नहीं है।
4D
यह एक और भी आधुनिक तरीका है, जो न केवल एक छवि को दो-आयामी समकक्ष के साथ प्राप्त करने की अनुमति देता है, और न केवल इसे तीन-आयामी पाने के लिए, जैसा कि 3 डी-डायग्नोस्टिक्स में किया जाता है, बल्कि न केवल एक स्थिर तस्वीर, बल्कि वास्तविक समय में एक बच्चा देखें। यही है, अल्ट्रासाउंड डायग्नोस्टिक्स की सभी विशेषताओं में एक और महत्वपूर्ण पैरामीटर जोड़ा जाता है - समय।
परिणामस्वरूप माता-पिता को परिवार के एल्बम में न केवल बच्चे की एक सुंदर तस्वीर मिल सकती है, बल्कि वीडियो भी - एक बेटे या बेटी के अंतर्गर्भाशयी जीवन के बारे में एक छोटी सी फिल्म।
इस तरह की एक "फिल्म" बच्चे के लिए एक अच्छा उपहार होगा, उदाहरण के लिए, अपने बहुमत पर।
5D
यह एक अभिनव विकास है जो पहले से ही चिकित्सा पद्धति में सक्रिय रूप से शुरू किया जा रहा है। 5 डी समर्थन वाले विशेष उपकरण-स्कैनर किसी भी प्रारूप में अनुसंधान कर सकते हैं - दो-आयामी, तीन-आयामी, चार-आयामी। अंतर यह है कि छवि केवल वास्तविक समय के आंदोलन के साथ नहीं होगी, लेकिन कार्यक्रम खुद मुख्य संकेतकों को मापेगा - हड्डियों की लंबाई, टीवीपी, आदि।
यह डेटा निर्दिष्ट करने के लिए सुविधाजनक है, निदान के लिए, यदि बच्चा गर्भाशय में स्थित है ताकि एक साधारण दो-आयामी सेंसर उसके शरीर के कुछ हिस्सों को न दिखा सके। 5डी इस मामले में, यह बड़ी सटीकता के साथ दिखाएगा और मापेगा।
UZDG
यह एक पारंपरिक दो आयामी या तीन आयामी अल्ट्रासाउंड है, जो गर्भाशय के जहाजों के माध्यम से रक्त के प्रवाह की दर, नाल का माप और इसकी संरचना का अध्ययन निर्धारित करता है। लोगों में, इस निदान को "डॉपलर अल्ट्रासाउंड" कहा जाता था और ऐसा अध्ययन गर्भावस्था के लगभग 20-22 सप्ताह से निर्धारित किया जाता है, जब नाल पहले से ही अच्छी तरह से विकसित होती है। एक अध्ययन आयोजित किया जाता है, हमेशा की तरह, दो आयामी, निष्पादन की तकनीक में कोई मतभेद नहीं हैं।
यूएसडीजी का उपयोग तब किया जाता है जब बिगड़ा हुआ गर्भाशय रक्त प्रवाह, बच्चे की विकृतियों, हाइपोक्सिया, भ्रूण की अपर्याप्तता या विकास में शिशु की शिथिलता का संदेह होता है।
सभी महिलाएं कम से कम एक बार गर्भावस्था के दौरान ऐसी परीक्षा नियुक्त की जाती है। कुछ इसे अधिक बार करते हैं यदि गर्भावस्था समस्याग्रस्त है, और बच्चे की स्थिति के बारे में चिंताएं हैं।
अनिवार्य निदान की तारीखें
गर्भावस्था के दौरान अनिवार्य अल्ट्रासाउंड केवल सशर्त रूप से माना जा सकता है। रूस के स्वास्थ्य मंत्रालय ने भविष्य की माताओं को इस तरह के अध्ययन का संचालन करने की सिफारिश की, और इसलिए उन्हें नियोजित माना जाता है।
एक महिला को बिना कारण बताए किसी भी समय अल्ट्रासाउंड स्कैन से इनकार करने का अधिकार है।। लेकिन इस तरह का निर्णय लेने से पहले, सभी संभावित जोखिमों को सावधानीपूर्वक तौलना आवश्यक है, क्योंकि अल्ट्रासाउंड से इनकार यह स्थापित करने में असमर्थता है कि क्या बच्चा सही ढंग से विकसित हो रहा है, या यदि उसके पास सकल विसंगतियां हैं
एक असुरक्षित इतिहास वाली एक स्वस्थ महिला को एक बच्चे को ले जाने की अवधि के दौरान, तीन नियोजित अध्ययन दिखाए गए थे।
पहली तिमाही
अल्ट्रासाउंड स्कैन को पहले प्रीनेटल स्क्रीनिंग के एक भाग के रूप में किया जाता है जिसका उद्देश्य सकल आनुवंशिक और गुणसूत्र असामान्यताओं वाले बच्चे के जन्म के जोखिमों की पहचान करना है। स्कैनिंग के अलावा, एक महिला को जैव रासायनिक विश्लेषण के लिए एक नस से रक्त दान करना पड़ता है।
अल्ट्रासाउंड स्कैन 10 से 13 सप्ताह तक आयोजित किया जाता है। यह आपको कुछ लक्षणों को देखने की अनुमति देता है (डॉक्टर उन्हें संभावित दोषों के "मार्कर" कहते हैं, जैसे कि डाउन सिंड्रोम, पतौ, टर्नर रोग, कॉर्नेलिया डी लैंग सिंड्रोम, और मस्तिष्क और रीढ़ की हड्डी के विभिन्न विकृति) (तंत्रिका ट्यूब)।
दूसरी तिमाही
गर्भावस्था के बीच में अल्ट्रासोनोग्राफी दूसरी प्रसव पूर्व जांच का हिस्सा है, जिसमें रक्त परीक्षण और अल्ट्रासाउंड स्कैन भी शामिल है। स्क्रीनिंग के कार्य समान हैं - संभावित विकृति के मार्करों की खोज।
इसके अलावा, दूसरा नियोजित अध्ययन बच्चे के विकास की गति और गर्भावस्था की विशेषताओं का आकलन करता है। ऐसा एक सर्वेक्षण किया जाता है। 18 से 21 सप्ताह की अवधि के लिए.
तीसरी तिमाही में
तीसरा नियोजित अल्ट्रासाउंड अंतिम एंटेना स्क्रीनिंग है जिसे निष्पादित किया जाता है। गर्भावस्था के 30 से 34 सप्ताह तक। यह बच्चे के विकास और विकास का आकलन भी करता है, इसके इच्छित वजन, इसके बाहर निकलने के सापेक्ष गर्भाशय में स्थिति, आखिरकार, प्रसव दूर नहीं होता है, और डॉक्टरों को प्रसव की रणनीति पर निर्णय लेने की आवश्यकता होती है।
अनिर्धारित अल्ट्रासाउंड के लिए संकेत
यदि आवश्यक हो, तो किसी भी समय अल्ट्रासाउंड निदान का उपयोग किया जा सकता है। उदाहरण के लिए, बहुत शुरुआत में - गर्भावस्था के तथ्य को स्वयं स्थापित करने के लिए, कई गर्भावस्था के तथ्य को स्थापित करने के लिए, जब एक महिला के दिल में दो या तीन बच्चे होते हैं।
महिलाएं अक्सर अपने स्वयं के अनुरोध पर एक अल्ट्रासाउंड पर जाती हैं - बच्चे के लिंग का पता लगाने के लिए, यह देखने के लिए कि वह कैसे बड़ा हुआ। अनिर्धारित अल्ट्रासाउंड अध्ययन के लिए डॉक्टरों के कुछ संकेत हैं।
उनमें से हैं:
- विस्तार गर्भावधि उम्र। यदि महिला को अंतिम मासिक धर्म की शुरुआत की तारीख याद नहीं है, अगर उसके पास एक अनियमित चक्र है, तो प्रसूति विशेषज्ञ को अपेक्षित जन्म की अवधि स्थापित करने के लिए एक अल्ट्रासाउंड विशेषज्ञ के निष्कर्ष की आवश्यकता होगी।
- रुकावट का खतरा। यदि एक महिला को दर्द की शिकायत होती है, जननांगों से स्राव होता है, जो सामान्य नहीं होना चाहिए, पेट में तनाव, टोन, यदि स्त्री रोग संबंधी कुर्सी की एक मैनुअल परीक्षा गर्भाशय ग्रीवा की चिकनाई और छोटा होना निर्धारित करती है, तो उसके बाहरी ओएस का उद्घाटन, अल्ट्रासाउंड स्कैन तत्काल किया जाता है।
- संदिग्ध बच्चे के विकास में देरी, अंतर्गर्भाशयी मृत्यु। इस मामले में रेफरल प्रसूति-चिकित्सक द्वारा गर्भाशय के आकार, इसके तल की ऊंचाई, जो रिसेप्शन पर निर्धारित किए जाते हैं, और गर्भधारण की वास्तविक अवधि के बीच अंतर के आधार पर जारी किया जाता है। इसके अलावा, समय-समय पर होने वाले अल्ट्रासाउंड गर्भवती महिलाओं को भेजते हैं जिन्होंने अचानक बच्चे के आंदोलनों के चरित्र को बदल दिया है - यह अधिक आक्रामक और लगातार, दुर्लभ और उदासीन हो गया, या मां के गर्भ में टुकड़ों की चाल पूरी तरह से बंद हो गई।
- आईवीएफ। जो महिलाएं इन विट्रो निषेचन के माध्यम से गर्भवती हो सकती हैं, उन्हें अपनी गर्भावस्था के लिए लगातार निगरानी करने की आवश्यकता होती है। वे अल्ट्रासाउंड को अधिक बार लिख सकते हैं, बस यह सुनिश्चित करने के लिए कि सब कुछ ठीक हो जाता है।
- रोग और उपचार के प्रभावों का मूल्यांकन। यदि एक महिला को बच्चे को ले जाने की अवधि में एक संक्रामक बीमारी हुई है, अगर उसे डॉक्टर द्वारा निर्धारित उपचार प्राप्त हुआ है, तो यह निर्धारित करने के लिए एक नियंत्रण अल्ट्रासाउंड स्कैन किया जाता है कि क्या बच्चा घायल नहीं है और उसके साथ सब कुछ ठीक है। यदि कोई महिला किसी भी ऑपरेशन से गुजरती है, उदाहरण के लिए, गर्भाशय ग्रीवा बंद, आवधिक अल्ट्रासाउंड नियंत्रण लगभग जन्म को दिखाया गया है।
सर्वेक्षण की तैयारी कैसे करें?
जैसे, अल्ट्रासाउंड की तैयारी केवल प्रारंभिक गर्भावस्था में, 10-12 सप्ताह तक की आवश्यकता होती है। जैसा कि पहले ही उल्लेख किया गया है, अल्ट्रासाउंड तरल में बेहतर तरीके से प्रवेश करता है, और इसलिए, जब पेट की विधि द्वारा किए गए बाहरी अध्ययन की तैयारी करते हैं, तो इसे ध्यान में रखा जाना चाहिए।
एक महिला को अपने मूत्राशय को भरने के लिए निदान से लगभग एक घंटे पहले लगभग आधा लीटर पानी पीने की आवश्यकता होती है। बाद की अवधि में यह आवश्यक नहीं होगा, चूंकि अल्ट्रासोनिक संकेत का संचालन करने के लिए एमनियोटिक द्रव पर्याप्त से अधिक होगा।
शुरुआती चरणों में, इस बात की परवाह किए बिना कि किस प्रकार की परीक्षा की जानी है - बाहरी या योनि - देखभाल की जानी चाहिए कि आंत फेकल मास और आंतों के गैसों से अधिक नहीं है।
सूजन आंत्र लूप श्रोणि अंगों को निचोड़ सकता है, बाद के सही आकार को विकृत कर सकता है। इसलिये कुछ दिनों के लिए अल्ट्रासाउंड से पहले यह उन खाद्य पदार्थों को खाने की सिफारिश नहीं की जाती है जो गैस गठन को बढ़ावा देते हैं। इनमें फलियां और मटर, सेम, मीठी पेस्ट्री, काली रोटी, किसी भी मिठाई, विशेष रूप से कारखाने का उत्पादन, स्पार्कलिंग पानी, बड़ी मात्रा में डेयरी उत्पाद शामिल हैं।
निर्धारित परीक्षा की सुबह, आपको अपनी आंतों को खाली करने की आवश्यकता है, यदि शौच करने का कोई आग्रह नहीं है, तो आपको एक माइक्रोसेस्टर का उपयोग करना चाहिए, उदाहरण के लिए, "microlax“साथ ही साथ एक ड्रिंक भी सक्रिय कार्बन या "smektu"(इसके अलावा उपयुक्त"Espumizanआंतों को गैस के बुलबुले से मुक्त करने के लिए "और" सिमेथिकॉन ")।
इस तरह की प्रारंभिक तैयारी दूसरी तिमाही में और देर से गर्भावस्था में आवश्यक नहीं होगी, जब गर्भाशय इतना बढ़ जाता है कि यह आंतों को खुद ही स्थानांतरित कर देगा। फिर कोई भी गैस बच्चे की सच्ची तस्वीर को विकृत नहीं कर सकती है।
पेट से अतिरिक्त नैदानिक जेल को हटाने के लिए आपको एक विनिमय कार्ड, पासपोर्ट, चिकित्सा नीति, पेपर नैपकिन लेना चाहिए, साथ ही साथ आपके पास एक ट्रांसवैजिनल विधि भी है।
किसी भी तरह के अल्ट्रासाउंड स्कैन पर अपने साथ एक साफ डायपर लाना चाहिएजिसे स्त्री रोग संबंधी कुर्सी (प्रारंभिक तिथि पर ट्रांसवाजिनल परीक्षा के साथ), सोफे पर (अन्य शर्तों पर अन्य प्रकार के अल्ट्रासाउंड के साथ) रखा जा सकता है। यह सलाह दी जाती है कि आपके साथ जूतों के जूते और कुछ पैसे होने की स्थिति में बच्चे के फोटो इस कार्यालय में सशुल्क आधार पर छपें।
एक डॉक्टर द्वारा निर्धारित योजनाबद्ध अल्ट्रासाउंड और अनिर्धारित परीक्षाएं नि: शुल्क की जाती हैं। लेकिन कुछ सेवाएं चिकित्सा नीति द्वारा प्रदान किए गए बीमा दावों में शामिल नहीं हैं। उदाहरण के लिए, स्क्रीनिंग के समय स्क्रीनिंग - भुगतान सेवा, साथ ही एक फोटो प्रिंट करना या डिवाइस से इलेक्ट्रॉनिक मीडिया में एक वीडियो फ़ाइल की प्रतिलिपि बनाना।
आप इन अल्ट्रासाउंड संभावनाओं के लिए दरों का पता लगा सकते हैं जो एक विशेष चिकित्सा सुविधा में भविष्य की माताओं के लिए महत्वपूर्ण हैं जहां उसकी जांच की जाएगी।
गर्भावस्था कब निर्धारित की जा सकती है?
यह सवाल उन सभी महिलाओं के लिए दिलचस्पी रखता है जो बच्चा होने का सपना देखती हैं और इसकी योजना बना रही हैं। ओव्यूलेशन के दो सप्ताह बाद एक महिला के रक्त में, विशिष्ट हार्मोन एचसीजी का स्तर पहले से ही बढ़ रहा है, और कोरियोनिक गोनाडोट्रोपिक हार्मोन के लिए रक्त के फार्मेसी परीक्षण और प्रयोगशाला परीक्षण सकारात्मक परिणाम देने लगे हैं। मगर इस अवधि में अल्ट्रासाउंड कुछ भी नहीं दिखाता है, भले ही परीक्षण एक डबल पट्टी से प्रसन्न हो।
इस समय बच्चे का आकार केवल 1 मिलीमीटर है, और कोई भी आधुनिक उपकरण या उच्चतम श्रेणी का डॉक्टर इसे नहीं देख सकता है। लेकिन एक हफ्ते के बाद यह संभावना सैद्धांतिक रूप से प्रकट होती हैहालाँकि, इसका बहुत कुछ स्कैनर की गुणवत्ता और निदानकर्ता की तत्परता के स्तर पर निर्भर करता है।
बेबी 4 मिलीमीटर तक बढ़ता है, उसके पास है दिल धड़कने लगता है। अल्ट्रासाउंड पर, शब्द के पूर्ण अर्थ में अभी भी दिल की धड़कन नहीं है, लेकिन धड़कन को एक अनुभवी चिकित्सक की दृष्टि से बचना नहीं चाहिए।
इस प्रकार, जिस समय पर गर्भावस्था देखी जा सकती है, वह ओव्यूलेशन के तीन-सप्ताह बाद या 7-10 दिनों के बाद होती है, निश्चित रूप से, यदि यह समय पर हुई और गर्भाशय गुहा में बच्चे के आरोपण में देरी नहीं हुई।
आमतौर पर, अल्ट्रासाउंड 5-6 प्रसूति सप्ताह से देरी के 4 सप्ताह बाद से गर्भाशय में डिंब की उपस्थिति को दर्शाता है।
सामान्य महिला जिज्ञासा के अलावा, जिसे हम जानते हैं, सामान्य ज्ञान से अधिक मजबूत है, गर्भावस्था के पहले हफ्तों में, अल्ट्रासाउंड स्कैन अच्छी तरह से स्थापित चिकित्सा कारणों के लिए भी आवश्यक हो सकता है।
यह यदि रक्तस्राव के साथ देरी हो रही है तो आवश्यकता उत्पन्न होती हैजो नियमित मासिक धर्म, दर्द से संबंधित नहीं हैं। गर्भाधान के बाद, आईवीएफ द्वारा किया जाता है, पहले हफ्तों में अल्ट्रासाउंड नियंत्रण भी आवश्यक है।
यह सुनिश्चित करने के लिए कि गर्भावस्था आ गई है, और निषेचित अंडा गर्भाशय में डूब गया है, क्योंकि यह प्रकृति के नियमों द्वारा निर्धारित किया गया है, यह भी आवश्यक है अगर महिला को पहले चरण में गर्भपात हो चुका है, तो अस्थानिक गर्भधारण, गर्भधारण की शुरुआत में गर्भावस्था से चूक गए, और सर्जिकल हस्तक्षेप, ट्यूमर और अन्य स्त्रीरोग संबंधी समस्याएं भी जो गर्भावस्था के सामान्य विकास को प्रभावित कर सकती हैं।
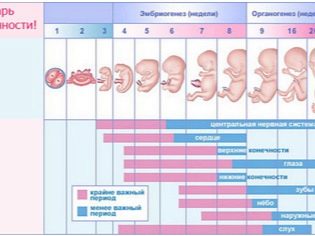
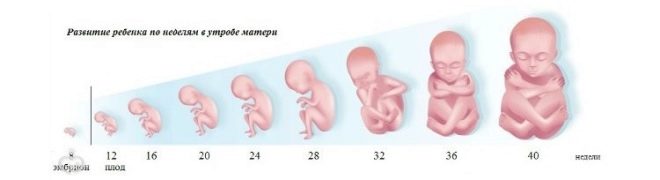
सप्ताह के द्वारा बच्चे का विकास
अगर भविष्य की मां ने हर हफ्ते एक अल्ट्रासाउंड किया, तो गर्भावस्था के पहले सप्ताह से, जब बच्चे की अभी तक कल्पना नहीं की गई थी, तो वह एक बच्चे के उदाहरण पर मानवता के पूरे विकास को देख पाएगी।
ओव्यूलेशन से पहले, अल्ट्रासाउंड दिखाता है कि कूप कैसे परिपक्व होता है, इसके बाद - अंडाशय में कॉर्पस ल्यूटियम कैसे बनता है - एक अस्थायी ग्रंथि, जिसका कार्य एक सदमे हार्मोनल पृष्ठभूमि के साथ अपने विकास के पहले हफ्तों में भ्रूण की मदद करना है।
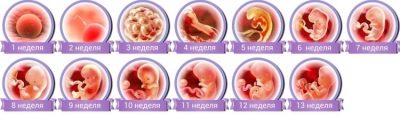
आप गर्भावस्था के 5 सप्ताह से निषेचित अंडे का निर्धारण कर सकते हैं। गर्भाधान के 3 सप्ताह बाद बच्चे के दिल की धड़कन पहले ही सुनी जा सकती है। इस समय, आंतरिक अंगों का बिछाने शुरू होता है, लेकिन वे अभी तक दिखाई नहीं देंगे। 5-6-7 सप्ताह के गर्भधारण पर, एक अल्ट्रासाउंड स्कैन केवल एक निषेचित अंडा दिखाता है - एक या दो, अगर कई बच्चे हैं। डॉक्टर इसे माप सकते हैं, व्यवहार्यता का आकलन कर सकते हैं।
8 सप्ताह बच्चे की गर्भावस्था पहले से ही एक छोटे आदमी की तरह दिखती है, हालांकि यह केवल एक अंगूर का आकार है। उसके पास एक बड़ा सिर है और जल्द ही भ्रूण की पूंछ गिर जाएगी। चेहरा सक्रिय रूप से बनता है, कान, जननांग अंगों का गठन शुरू होता है, लेकिन अल्ट्रासाउंड स्कैन पर उन्हें देखना असंभव है, क्योंकि यह सब आंतरिक सेक्स ग्रंथियों के गठन के बारे में है।
9 सप्ताह पर बच्चे के सभी अंग हैं, हालांकि वे अपनी प्रारंभिक अवस्था में हैं। इस समय एक अल्ट्रासाउंड परीक्षा में उन्हें विस्तार से जांचना मुश्किल हो जाता है, लेकिन सामान्य शब्दों में यह स्पष्ट हो जाता है कि बच्चे के दो हाथ, दो पैर, एक सिर, एक बड़ा पेट है, एक काफी अच्छी तरह से गठित हृदय, यकृत, गुर्दे और फेफड़े हैं।
10 सप्ताह अल्ट्रासाउंड स्कैनर बच्चे के आंदोलन को अच्छी तरह से पकड़ लेता है। वे अभी भी अराजक हैं, कभी-कभी अनैच्छिक, लेकिन एक अच्छा सेंसर आपको पहले से ही "झांकने" की अनुमति देता है कि गर्भ में एक टुकड़ा क्या करता है।
सप्ताह 11 पर बच्चे ने अभी भी शरीर और सिर के असंतुलन का उच्चारण किया है - सिर बड़ा है, और शरीर इसकी तुलना में छोटा और बहुत पतला दिखता है। उच्च छवि विवरण के साथ एक अच्छा उपकरण इस अवधि के दौरान बच्चे का चेहरा देखने की अनुमति देगा। आंखों के साथ अभी भी व्यापक, कान हमारे सामान्य धारणा के स्तर से नीचे गिर रहे हैं। हर दिन बच्चे के चेहरे की विशेषताएं बदल जाती हैं, जल्द ही कान और आंखें गिर जाएगी।
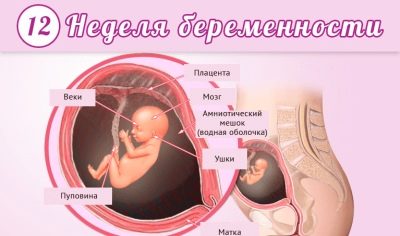
सप्ताह में 12 बजे बच्चा एक औसत नींबू का आकार है। वह अब भ्रूण नहीं है, बल्कि एक भ्रूण है। अब टुकड़ा डॉक्टर और भविष्य की मां को खुश कर सकता है, जो अल्ट्रासाउंड मशीन की निगरानी के माध्यम से उसे देख रहा है, और अधिक सक्रिय चेहरे के भाव, अधिक "जागरूक" और सटीक आंदोलनों के साथ। यदि स्कैनर अच्छा है, तो आप उंगलियों को बच्चे की कलम पर गिन सकते हैं।
13 सप्ताह पर बच्चा यौन विशेषताओं को प्राप्त करना शुरू कर देता है। जननांग ट्यूबरल, लड़कों और लड़कियों दोनों में इस बिंदु तक बिल्कुल समान है, या तो लिंग या लेबिया बन जाता है। सैद्धांतिक रूप से, इस अवधि के दौरान अल्ट्रासाउंड डायग्नोस्टिक्स का उपयोग करके बच्चे के लिंग का निर्धारण करना काफी संभव है, लेकिन सेक्स अंतर अभी भी बहुत छोटा दिखता है, और लड़के या लड़की को सटीक रूप से पहचानना हमेशा संभव नहीं होता है।
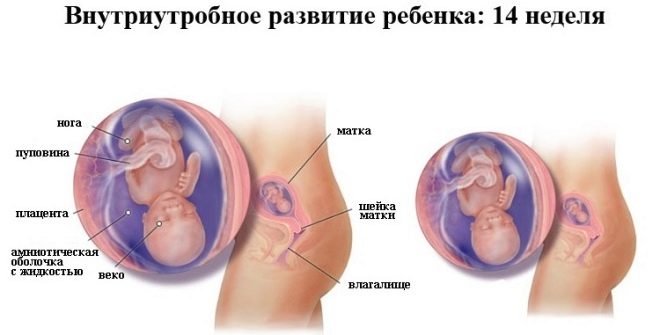
14 सप्ताह परयदि गर्भवती को अल्ट्रासाउंड आता है, तो उसका बच्चा वह सब कुछ दिखा सकता है जो उसने पहले ही सीखा है। और वह बहुत कुछ कर सकता है - वह अपनी उंगली चूसता है, गर्भनाल के साथ खेलता है, तेज आवाज, अपरिचित आवाजों पर प्रतिक्रिया करता है। इसके अलावा, बच्चे के चरित्र को निर्धारित करना पहले से ही संभव है। एक डॉक्टर की आवाज़ की आवाज़ में से एक, उसके लिए अलग-थलग, तेज चलना शुरू कर देता है, जबकि दूसरा बंद हो जाता है, छिपाने की कोशिश करता है।
15 सप्ताह पर सेरेब्रल कॉर्टेक्स का गठन शुरू होता है, खांचे और दृढ़ संकल्प दिखाई देते हैं। अब हर दिन छोटे लोग "समझदार होंगे"। इस बीच, बच्चा अपने फेफड़ों को सक्रिय रूप से प्रशिक्षित करने में व्यस्त है - वह एमनियोटिक द्रव को बाहर निकालता है और थूकता है। उसी समय, पाचन तंत्र "गाड़ियों", बच्चे को पीता है, पेशाब करता है, आंतों में मूल मल का गठन शुरू होता है।
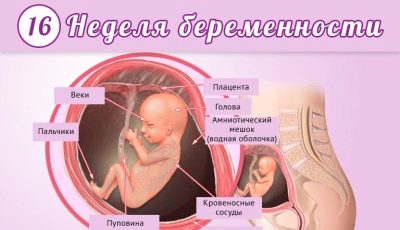
16 सप्ताह पर बच्चा प्रभावशाली आकार तक पहुंचता है - इसकी ऊंचाई अब लगभग 11 सेंटीमीटर है। अल्ट्रासाउंड स्कैन के साथ, डॉक्टर हो सकता है बच्चे के सभी आंतरिक अंगों पर स्पष्ट रूप से विचार करेंउनका मूल्यांकन करें और यदि कोई है तो कुछ विकृतियों का पता लगाएं।
माँ यह देखने में सक्षम होगी कि बच्चा अपने सिर को कैसे घुमाता है और तैराकी की गतिविधियाँ करता है। उनकी हड्डी और मांसपेशियों की प्रणाली लगभग बन चुकी है, और अब मांसपेशियों और मस्तिष्क के बीच तंत्रिका संबंध स्थापित होते हैं। जल्द ही बच्चे को अपनी गतिविधियों के समन्वय का अवसर मिलेगा।
17-18 सप्ताह पर गर्भावस्था पहले से ही संभव है बच्चे के लिंग का निर्धारण करें अल्ट्रासाउंड पर। इसके अलावा, इस परिभाषा की सटीकता पहले से कहीं अधिक होगी।। पहले की अवधि में, जननांग लगभग अदृश्य थे, बाद के लोगों में, बच्चा ऐंठन हो जाएगा, और वह अपने पैरों को अपने पेट से टकराकर बैठ जाएगा या बैठ जाएगा, और सेक्स अंतर पर विचार करना और भी मुश्किल हो जाएगा।
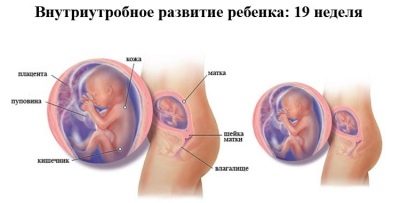
19 सप्ताह पर गर्भावस्था, बच्चे को एक सुरक्षात्मक स्नेहक के साथ कवर किया जाना शुरू हो जाता है जो उसकी त्वचा को जन्म तक और जन्म के बाद पहले घंटों के दौरान उसकी रक्षा करेगा। उसके बाल बढ़ रहे हैं, उसके नाखून और पैर बढ़ गए हैं। वह सुनता है, सपने देखता है, मुस्कुराता है, जम्हाई लेता है, हिचकी लेता है, अपने पैरों या नाभि के साथ खेलता है जब वह सो नहीं रहा होता है। अगर इस अवधि में अल्ट्रासाउंड स्कैन किया जाता है, तो माता-पिता स्वयं इनमें से किसी भी क्रिया को देख पाएंगे।
20-21 सप्ताह टुकड़ा पूरी तरह से बनता है और पहले से ही एक नवजात शिशु जैसा दिखता है। अब उसके सभी अंग और उसके शरीर के अंग केवल विकसित होंगे, कोई नया नहीं होगा। अब तेजी से बढ़ता हुआ बच्चा यह मुकुट से एड़ी तक 25 सेंटीमीटर तक पहुंचता है.
इस अवधि के दौरान अल्ट्रासाउंड डायग्नोस्टिक्स पर, शिशु का लिंग लगभग निर्धारित नहीं किया गया है। यदि आप एक वॉल्यूमेट्रिक रंग का अल्ट्रासाउंड बनाते हैं, तो आप बच्चे की अद्भुत मिमिक्री देख सकते हैं, जो इसकी अभिव्यक्तियों में अद्भुत है - वह इतने सारे किराने जानता है कि आप उन्हें बहुत लंबे समय तक प्रशंसा कर सकते हैं।
22-23 सप्ताह एक बच्चा एक मस्तिष्क का प्रदर्शन कर सकता है जो दस गुना बड़ा है। इसका गठन पूरा हो गया, अब केंद्रीय तंत्रिका तंत्र का "डीबगिंग" पूरे जोरों पर होगा।
बेबी धीरे-धीरे उपचर्म वसा जमा करना शुरू कर देता है, लेकिन फिर भी काफी पतला दिखता है। इससे भविष्य की मां को डरना नहीं चाहिए, बहुत जल्द दोनों "गाल" और "डिम्पल" होंगे।
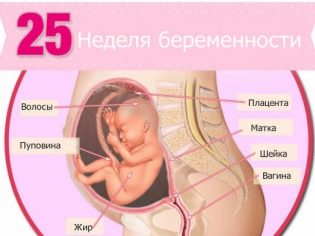
24-25 सप्ताह अल्ट्रासाउंड पर गर्भावस्था आप एक पूर्ण विकसित, बड़े बच्चे को देख सकते हैं, जिसका वजन किलोग्राम के करीब पहुंच रहा है। इस समय यह निर्धारित किया जाता है कि बच्चा बाएं हाथ का है या दाएं हाथ का।, क्योंकि वह पहले से ही एक चाल को वरीयता देता है, जिससे उसकी चाल-ढाल बनती है।
अल्ट्रासाउंड से पता चलता है कि बच्चा मुट्ठी कैसे जकड़ता है, उन्हें एक सपने में गाल के नीचे रखता है, इन समय में डॉक्टर पहले से ही प्लेसेंटा की संरचना का अधिक बारीकी से अध्ययन कर रहे हैं ताकि इसकी शुरुआती उम्र बढ़ने पर पहचान हो सके।
26-27 सप्ताह बच्चा सक्रिय रूप से बढ़ रहा है और वजन बढ़ा रहा है। उनकी अंतःस्रावी प्रणाली लगभग स्वायत्त रूप से काम करती है। प्रतिरक्षा का गठन शुरू होता है। अल्ट्रासाउंड स्कैन के पारित होने के दौरान, बच्चा अब somersaults और somersaults नहीं दिखाएगा, क्योंकि वह गर्भाशय में भीड़ बन जाता है।
28-30 सप्ताह पर पहली बार बच्चा गलफुला गाल के साथ मां को खुश कर सकता है, क्योंकि वह पहले से ही पर्याप्त मात्रा में चमड़े के नीचे की वसा जमा कर चुका है।आनंद लें यह तमाशा पारंपरिक, दो आयामी अल्ट्रासाउंड पर हो सकता है, लेकिन तीन आयामी से प्राप्त इंप्रेशन किसी भी तुलना में नहीं जाते हैं। टुकड़ा बड़ा हो गया है, इसका वजन एक किलोग्राम से अधिक है, और ऊंचाई पहले से ही लगभग 40 सेंटीमीटर है।
30-33 सप्ताह यह देखने के लिए कि बच्चे की त्वचा कैसे बदल गई है, यह एक रंगीन अल्ट्रासाउंड पर जाने लायक है। यह लाल होना बंद हो गया, चमड़े के नीचे के वसा ऊतकों के कारण झुर्रियां समाप्त हो गईं। इस शब्द पर अनुसंधान का बहुत महत्व है, क्योंकि 33 वें सप्ताह तक अधिकांश बच्चे पहले से ही गर्भाशय में उस स्थिति पर कब्जा कर लेते हैं, जिससे वे जल्द ही दुनिया में एकत्रित हो जाएंगे।
34-37 सप्ताह पर बच्चा अधिक सोता है, शक्ति के साथ इकट्ठा होता है, जल्द ही उसके लिए एक महत्वपूर्ण घटना आ रही है - उसका अपना जन्म। बाह्य रूप से, इस समय बच्चा थोड़ा बदल जाता है, इसकी वृद्धि धीमी हो जाती है, केवल वजन बढ़ने की तीव्रता बनी रहती है। एक अल्ट्रासाउंड नाल, गर्भनाल की जांच करता है, और गर्भावस्था के अंतिम हफ्तों में उनकी स्थिति पर बहुत कुछ निर्भर करता है।
38-40 सप्ताह बच्चा जन्म के समय बिल्कुल वैसा ही दिखता है। कई मम्मियां इस अवधि में 3 डी अल्ट्रासाउंड के साथ फ़ोटो को बचाती हैं और बच्चे के जन्म के बाद पहले दिनों में तस्वीरों के साथ तुलना करती हैं।
बच्चे से परीक्षा पर मोटर गतिविधि को इंतजार नहीं करना पड़ता है, वह बहुत बारीकी से है। लेकिन यहां मिमिक्री और ग्रिम्स वास्तव में स्थिति को बचाते हैं - यदि आप उन्हें तस्वीर में कैप्चर करने का प्रबंधन करते हैं, तो यह पारिवारिक एल्बम में सबसे अच्छे शॉट्स में से एक होगा।
अल्ट्रासाउंड की व्याख्या - मूल नियम और शर्तें
अल्ट्रासाउंड के परिणामों की व्याख्या करने वाले प्रश्न बिना किसी अपवाद के सभी गर्भवती महिलाओं को उत्तेजित करते हैं। आप हमेशा यह सुनिश्चित करना चाहते हैं कि बच्चा शब्द के अनुसार विकसित हो, कि उसके साथ सब कुछ क्रम में हो।
प्रोटोकॉल अल्ट्रासाउंड को समझने के लिए, आपको चिकित्सा के क्षेत्र में महान ज्ञान रखने की आवश्यकता नहीं है। यह समझने के लिए पर्याप्त है कि निदानकर्ता किन शब्दों का उपयोग करता है, और उनका क्या मतलब है। हम केवल सूचना के उद्देश्यों के लिए सभी प्रस्तुत किए गए डेटा को प्रकाशित करते हैं, यह भविष्य की माताओं के लिए खुद के लिए निदान करने के लिए अनुशंसित नहीं है। अल्ट्रासाउंड केवल एक डॉक्टर द्वारा डिकोड किया जाना चाहिए।
पहली तिमाही
अल्ट्रासाउंड प्रोटोकॉल में गर्भावधि अवधि के पहले तीसरे में डिंब के स्थान और आकार को एक विशेष भूमिका सौंपी जाती है। यह प्रारंभिक अवस्था में उसका विकास है जो गर्भावस्था के पाठ्यक्रम की सबसे सटीक तस्वीर देता है।
इस पैरामीटर को चिह्नित करने के लिए, एक निश्चित मूल्य का उपयोग किया जाता है - एसवीडी (डिंब का आंतरिक व्यास)। यह गर्भावस्था के लगभग 10 सप्ताह तक मापा जाता है, इस अवधि के बाद, मुख्य पैरामीटर एक अलग आकार है - केटीआर।
एसवीडी गैर-विकासशील गर्भावस्था, एनाब्रीनी के निदान में बहुत महत्वपूर्ण हैजब गर्भावस्था के बहुत शुरुआती चरणों में किसी कारण से बच्चे की मृत्यु हो गई, अगर भ्रूण के अंडे में कोई भ्रूण नहीं है, साथ ही साथ गर्भपात या गर्भपात की धमकी भी शुरू हो गई है।
भ्रूण का कोक्सीक्स-पार्श्विका आकार टेलबोन से मुकुट तक का एक खंड है। यह 15-16 सप्ताह तक टुकड़ों की वृद्धि दर का संकेत देने वाला मुख्य पैरामीटर है। शुरुआती चरणों में, जर्दी थैली का व्यास भी मापा जाता है, जो बच्चे के लिए भोजन भंडार के रूप में कार्य करता है।
एक बच्चे को ले जाने के कार्यकाल के पहले तीसरे में अल्ट्रासाउंड स्कैनिंग का मुख्य कार्य संभावित समस्याओं की पहचान करना है। बच्चे के गठन और विकास में, ताकि महिला के पास एक विकल्प हो - बच्चे को छोड़ने के लिए या चिकित्सा कारणों से गर्भपात हो, अगर बच्चे में विकृति का पता चला है।
ऐसा करने के लिए, नाक की हड्डियों की लंबाई (डीएनए) और कॉलर स्पेस (टीवीपी) की मोटाई को मापें। ये बहुत ही मार्कर हैं जो विकृति के जोखिम के बारे में बात कर सकते हैं।
दूसरे और तीसरे तिमाही में
प्रोटोकॉल में दूसरी तिमाही से अल्ट्रासाउंड में नई अवधारणाएं और पहली नज़र में अस्पष्ट, संक्षिप्त रूप शामिल हैं - बीपीआर, डीबीके, इत्यादि ये संक्षिप्त रूप मुख्य आयामों को दर्शाते हैं, क्योंकि बच्चा बड़ा हो गया है, और डॉक्टर अब टेलबोन से लेकर पूरे के मुकुट तक अपनी ऊंचाई को मापते हैं। शिशु के शरीर के अनुपात का अंदाजा उसके व्यक्तिगत अंगों पर हो सकता है।
मुख्य पैरामीटर सिर के अनुदैर्ध्य और अनुप्रस्थ आयाम हैं।वे गर्भावस्था की शर्तों की जांच करते हैं, अपेक्षित जन्म की तारीख निर्दिष्ट करते हैं, उनके अनुपात बच्चे के स्वास्थ्य के साथ संभावित समस्याओं के बारे में बात कर सकते हैं।
ललाट से पश्चकपाल हड्डी तक के अनुदैर्ध्य आयाम को ललाट-पश्चकपाल हड्डी (LZR) कहा जाता है, और अनुप्रस्थ आयाम, मंदिर से मंदिर तक, द्विभाजित (BPR) कहा जाता है। उन्हें अलग से नहीं माना जा सकता है, जब प्रोटोकॉल अल्ट्रासाउंड को डिकोड करते हैं, तो दोनों आकारों को सामूहिक रूप से ध्यान में रखा जाता है।
इसके अलावा, युग्मित हड्डियों को मापा जाना है - ये जांघ (DBK), टिबिया (DKG) की हड्डियां हैं, और ह्यूमरस (KDP) और प्रकोष्ठ की हड्डी (DKP) भी हैं। बच्चे के विकास पर अप्रत्यक्ष रूप से बच्चे के ट्यूमर (ओजे) की परिधि, और उसके सीने के व्यास के बारे में बात कर सकते हैं।
ये सभी आयाम एक साथ भ्रूण के अनुमानित वजन की गणना करने के लिए स्कैनर में एम्बेडेड प्रोग्राम की अनुमति देते हैं, जिसे संक्षिप्त नाम बीएमपी के तहत प्रोटोकॉल में निर्दिष्ट किया जा सकता है।
यह नाल की मोटाई, एमनियोटिक इंडेक्स - पानी की मात्रा (आईएजी) की भी जांच करता है। पर सातवाँ महीना यूएसडीजी की मदद से, गर्भाशय के जहाजों और प्लेसेंटा में रक्त के प्रवाह की जांच की जाती है।
बच्चे के जन्म के करीब, ये पैरामीटर महत्वपूर्ण हो जाते हैं, साथ ही एक महिला की शारीरिक विशेषताओं - जघन सिम्फिसिस की विशेषताएं, श्रोणि का आकार।
दर कैसे निर्धारित की जाती है?
मानदंडों के साथ बच्चे के आकार का अनुपालन या गैर-अनुरूपता सभी नैदानिक चिकित्सकों द्वारा उपयोग किए जाने वाले विशेष नैदानिक तालिकाओं द्वारा निर्धारित की जाती है। अधिकांश आधुनिक स्कैनर में, यह जानकारी प्रोग्राम में अंतर्निहित होती है, इसलिए वह स्वयं इंगित करती है कि कौन से शब्द पद के अनुरूप हैं, और कौन से मूल्य नहीं हैं।
संकेतित मूल्यों से छोटे विचलन में आमतौर पर नैदानिक वजन नहीं होता है।। यह कहने के लिए कि शिशु की वृद्धि दर औसत मापदंडों से पीछे है, बैकलॉग महत्वपूर्ण होना चाहिए - दो या अधिक सप्ताह। इसलिए, यदि बच्चा एक सप्ताह के लिए अल्ट्रासाउंड स्कैन के पीछे है, तो कोई भी अलार्म को नहीं हराएगा, और गर्भवती माताओं को ऐसा करने के लिए प्रोत्साहित किया जाता है।
पहचान किए गए विचलन और दोषों की पुष्टि की आवश्यकता है, केवल अल्ट्रासाउंड के आधार पर, कोई निदान नहीं किया जाता है।। यदि डॉक्टर को एक बच्चे में नाक की हड्डियों के हाइपोप्लेसिया का संदेह है, तो आनुवंशिकी के परामर्श और अधिक सटीक, उदाहरण के लिए, आक्रामक निदान प्रक्रियाओं की आवश्यकता होगी।
यदि अध्ययन में पिंडली की हड्डियों की लंबाई या सिर के दोहरे समोच्च को दिखाया गया है, तो एक और आवश्यक है - मानव कारक और पुरानी तकनीक की प्रतिबंधात्मक त्रुटियों को बाहर करने के लिए एक विशेषज्ञ अल्ट्रासाउंड।
यह निर्धारित करते समय कि कोई बच्चा सामान्य है, उसकी उपस्थिति के संभावित वंशानुगत विशेषताओं को ध्यान में रखा जाता है, क्योंकि बड़े और लघु माता-पिता होते हैं, क्रमशः, लंबे या स्नब नाक के साथ, और बच्चे सभी अलग-अलग होते हैं, और यह अंतर गर्भावस्था के दूसरे और तीसरे तिमाही में विशेष रूप से ध्यान देने योग्य हो जाता है।
इसलिए, एक लंबी या छोटी नाक, लंबी या छोटी टांगें एक व्यक्तिगत विशेषता है, मुख्य बात यह है कि बच्चे के शरीर को आनुपातिक होना चाहिए, और आंतरिक अंगों को बिना किसी रुकावट के काम करना चाहिए। स्वयं तालिकाएं, जिसके अनुसार डेटा की तुलना की जाती है, नीचे प्रस्तुत की गई हैं।
तालिका में सप्ताह के अनुसार मापदंडों की दरें
अवधि सप्ताह | बीपीआर, मिमी | एलजेडआर, मिमी | DBK, मिमी | डीकेजी, मिमी | ह्यूमरस, मिमी | प्रकोष्ठ की हड्डी, मिमी | कूलेंट, मिमी | सिर परिधि, मिमी |
14 | 18-26 | 17-33 | 8-14 | 4-11 | 7-15 | परिभाषित नहीं है | 66-90 | 83-110 |
15 | 21-32 | 25-38 | 10-17 | 7-17 | 10-18 | परिभाषित नहीं है | 78-90 | 90-111 |
16 | 26-38 | 32-49 | 13-24 | 11-21 | 13-23 | 12-17 | 88-116 | 112-135 |
17 | 29-42 | 37-58 | 16-27 | 14-25 | 16-26 | 15-20 | 93-130 | 121-148 |
18 | 32-46 | 43-65 | 18-32 | 16-27 | 19-31 | 17-22 | 104-144 | 131-160 |
19 | 36-51 | 48-70 | 21-34 | 19-31 | 21-33 | 20-25 | 114-153 | 142-173 |
20 | 39-55 | 53-75 | 23-37 | 21-34 | 24-36 | 22-29 | 124-165 | 154-186 |
21 | 42-59 | 57-78 | 26-41 | 24-35 | 26-38 | 24-32 | 137-176 | 165-200 |
22 | 45-63 | 61-82 | 28-44 | 26-38 | 28-41 | 26-34 | 148-190 | 177-212 |
23 | 48-65 | 65-86 | 31-47 | 28-40 | 30-33 | 29-36 | 160-202 | 189-224 |
24 | 51-68 | 69-90 | 33-50 | 39-42 | 33-45 | 31-38 | 172-224 | 201-236 |
25 | 53-70 | 72-93 | 36-52 | 32-44 | 35-48 | 33-41 | 183-229 | 214-249 |
26 | 56-74 | 75-95 | 38-55 | 34-46 | 37-49 | 35-42 | 194-240 | 224-261 |
27 | 59-75 | 79-98 | 40-57 | 36-48 | 38-51 | 37-44 | 205-253 | 235-272 |
28 | 62-78 | 82-102 | 43-59 | 38-51 | 40-52 | 39-47 | 217-265 | 245-285 |
29 | 64-81 | 85-104 | 45-60 | 40-53 | 42-56 | 40-48 | 228-279 | 255-295 |
30 | 67-83 | 88-108 | 47-62 | 42-55 | 44-55 | 42-50 | 238-290 | 365-305 |
31 | 69-85 | 90-110 | 50-66 | 43-56 | 46-58 | 44-52 | 247-301 | 273-315 |
32 | 72-87 | 93-112 | 52-67 | 45-57 | 47-60 | 45-52 | 258-314 | 283-324 |
33 | 74-89 | 96-115 | 54-68 | 47-59 | 49-61 | 46-53 | 267-325 | 289-333 |
34 | 76-90 | 99-116 | 57-70 | 48-61 | 51-63 | 48-56 | 276-336 | 295-339 |
35 | 79-92 | 101-120 | 56-73 | 50-63 | 52-63 | 49-56 | 285-343 | 299-345 |
36 | 81-94 | 104-122 | 61-74 | 50-64 | 53-65 | 50-57 | 292-354 | 303-349 |
37 | 83-96 | 106-124 | 63-76 | 53-65 | 55-67 | 51-59 | 299-361 | 307-352 |
38 | 86-97 | 109-126 | 95-78 | 55-67 | 55-68 | 52-60 | 304-367 | 309-356 |
39 | 88-100 | 111-128 | 68-79 | 56-68 | 59-70 | 53-60 | 310-373 | 311-358 |
40 | 90-101 | 113-129 | 70-82 | 57-70 | 60-71 | 54-62 | 313-380 | 312-362 |
पहली तिमाही में मानदंडों की तालिका
अवधि सप्ताह | एसवीडी, मिमी | केटीआर, मिमी |
5 | 18 | निर्धारित नहीं है |
6 | 22 | निर्धारित नहीं है |
7 | 24 | 6-10 |
8 | 30 | 8-18 |
9 | 33 | 18-27 |
10 | 39 | 24-38 |
11 | 47 | 34-50 |
12 | 56 | 42-59 |
13 | 65 | 51-75 |
पहली तिमाही में नाक और टीवीपी की हड्डियों की लंबाई
अवधि सप्ताह | नाक की हड्डियों, मिमी | टीवीपी, मिमी |
10 | lotsiruetsja | 1,5-2,2 |
11 | lotsiruetsja | 1,6-2,4 |
12 | 3 मिमी से अधिक | 1,6 -2,5 |
13 | 3 मिमी से अधिक | 1,7-2,6 |
खतरों और जटिलताओं के बारे में
गर्भवती महिलाओं के लिए अल्ट्रासाउंड के खतरों के बारे में, एक दर्जन से अधिक वर्षों से विवाद चल रहे हैं। यह कहा जाना चाहिए कि इस नैदानिक पद्धति के नुकसान या हानिरहितता के आधिकारिक प्रमाण प्रकृति में मौजूद नहीं हैं।
कई सालों से, डॉक्टर ऐसी प्रक्रियाओं से गुजरने वाली गर्भवती महिलाओं को देख रहे हैं, और अभी तक वे बच्चे के विकास पर नकारात्मक प्रभाव के तथ्यों को स्थापित करने में सक्षम नहीं हैं। इसलिए, यह माना जाता है कि अल्ट्रासाउंड को कई बार किया जा सकता है क्योंकि स्थिति की आवश्यकता होती है।
हालांकि, इस दिन तक, बच्चे के आगे के विकास पर अल्ट्रासोनिक तरंगों का प्रभाव, जन्म के 20, 30, 50 साल बाद, अस्पष्टीकृत रहता है। वैज्ञानिक तरीकों से इसकी जांच करना संभव नहीं है, यह इस तथ्य से ठीक है कि गर्भावस्था के दौरान अल्ट्रासाउंड निदान के विरोधियों को देखें।
पारंपरिक चिकित्सा का हर चीज पर अपना दृष्टिकोण होता है। जब तक नुकसान साबित नहीं होता है, तब तक विधि सशर्त रूप से सुरक्षित मानी जाती है।
इंटरनेट पर महिलाओं और माता-पिता मंचों में भविष्य की माताओं की कई समीक्षाएं और प्रश्न इस प्रकार के निदान को पारित करने के बाद जटिलताओं की समस्याओं से संबंधित हैं। आम तौर पर महिला और उसके बच्चे की स्थिति पर ट्रांसबॉम्बेरी अल्ट्रासाउंड का कोई नकारात्मक प्रभाव नहीं पड़ता है।
शायद ही कभी, एक बाहरी परीक्षा के बाद, एक छोटा और संक्षेप में ऊंचा गर्भाशय स्वर दिखाई देता है।जो जल्दी से गुजरता है। उनके विशेषज्ञ इसे अल्ट्रासाउंड के साथ जोड़ने के लिए इच्छुक नहीं हैं, सबसे अधिक बार बढ़े हुए स्वर का कारण - उत्तेजना और घबराहट के अनुभवों में जिसके साथ गर्भवती मां को शोध के लिए भेजा गया था।
ट्रांसवजाइनल अल्ट्रासाउंड कुछ "साइड" घटनाएं पैदा कर सकता है। आमतौर पर भविष्य की माताओं की शिकायत है कि परीक्षा के बाद पेट में दर्द होता है, भूरे रंग के निर्वहन होते हैं, साथ ही साथ डरावना गुलाबी और स्पष्ट निर्वहन।
यदि उनकी संख्या छोटी है, और वे निदान के कुछ घंटों बाद ही रहते हैं, तो चिंता की कोई बात नहीं है। डॉक्टर के पास अनिर्धारित उपचार का कारण अल्ट्रासाउंड के बाद खून बह रहा है, एक खींच, काटने या ऐंठन प्रकृति के दर्द की उपस्थिति।
ऐसे "परिणामों" के साथ क्या जोड़ा जा सकता है, इसका उत्तर देना मुश्किल है। विशेषज्ञों का मानना है कि अधिकांश दोष गर्भावस्था है। हार्मोन प्रोजेस्टेरोन के प्रभाव में योनि के श्लेष्म झिल्ली अधिक ढीले, कमजोर हो जाते हैं। यहां तक कि एक अल्ट्रासोनिक सेंसर भी माइक्रोटेमा का कारण बन सकता है।.
अध्ययन के बाद या गर्भपात के लिए अल्ट्रासाउंड स्कैन को दोष देना गलत होगा यदि नैदानिक उपायों के पारित होने के बाद रक्तस्राव दो या अधिक दिनों तक नहीं रुकता है। यदि ऐसा हुआ, तो, अधिकांश डॉक्टरों के अनुसार, अल्ट्रासाउंड डायग्नॉस्टिक्स केवल गर्भवती महिला के शरीर में रोग परिवर्तनों की शुरुआत के साथ मेल खाते हैं।
महिलाओं के मंचों पर, भयभीत गर्भवती, ज़ाहिर है, वे तुरंत वास्तविक और काल्पनिक पात्रों के बारे में भयावह बताना शुरू कर देंगे, साथ ही साथ इंटरनेट पर एक उदाहरण लेख के रूप में उद्धृत करते हुए कि अल्ट्रासाउंड का डीएनए पर हानिकारक प्रभाव पड़ता है। आधिकारिक विज्ञान, ऐसे डेटा ज्ञात नहीं हैं। और क्योंकि दर्द और स्राव के बीच एक समानांतर खींचने के लिए और अल्ट्रासाउंड परीक्षा के एक दिन पहले पूरा किया जाना इसके लायक नहीं है.
नैदानिक सटीकता
अल्ट्रासाउंड, हालांकि इसे गर्भवती महिलाओं की जांच के लिए सबसे अधिक जानकारीपूर्ण तरीकों में से एक माना जाता है, इसे उच्च-सटीक निदान विधि नहीं माना जाता है। उपकरण की गुणवत्ता और निदानकर्ता की योग्यता के आधार पर इसकी सटीकता, 70 और 90% के बीच भिन्न होती है। यह मत समझो कि ऐसा निदान उन सभी सवालों का जवाब देगा जो उत्पन्न हो सकते हैं।
चाहे भ्रूण हाइपोक्सिया दिखाई दे रहा है, चाहे मस्तिष्क पक्षाघात या मधुमेह भ्रूण की अल्ट्रासाउंड पर दिखाई दे रहा है - ये सभी ऐसे प्रश्न हैं जिनका अध्ययन के वास्तविक लक्ष्यों से कोई लेना-देना नहीं है। अल्ट्रासाउंड एक निदान नहीं करता है। तकनीक केवल कुछ चेतावनी संकेतों का पता लगाने की अनुमति देती है जो विकारों, विकृति, विसंगतियों की उपस्थिति का संकेत दे सकती हैं। और यह बिल्कुल भी नहीं है कि संदेह की पुष्टि की जाती है।
किसी भी अस्पष्ट या खतरनाक निष्कर्ष को अन्य नैदानिक उपायों, प्रयोगशाला डायग्नोस्टिक्स, इनवेसिव प्रक्रियाओं का उपयोग करके विशेषज्ञों द्वारा जांच और पुन: जांचना चाहिए।
अगले वीडियो में आपको अल्ट्रासाउंड के बारे में अधिक जानकारी मिलेगी।