दूसरी तिमाही की स्क्रीनिंग: तारीखें और संकेतक
अध्ययनों की एक श्रृंखला के बिना एक भ्रूण कैसे बढ़ता है और विकसित होता है, यह निर्धारित करना केवल असंभव है। इस तरह के निदान के लिए एक बहुत महत्वपूर्ण चिकित्सा पद्धति गर्भावस्था के दूसरे तिमाही के लिए स्क्रीनिंग है।
यह क्या है?
डॉक्टर परीक्षाओं की एक पूरी श्रृंखला की जांच करते हैं, जो भ्रूण में विभिन्न विकासात्मक असामान्यताओं का पता लगाने के लिए आवश्यक है, साथ ही यह निर्धारित करने के लिए कि गर्भ में यह कितनी अच्छी तरह विकसित होता है। हर महिला के जीवन में गर्भावस्था एक अनोखी अवधि है। इस समय, हार्मोनल पृष्ठभूमि में काफी बदलाव होता है। यह इस तथ्य की ओर जाता है कि बेसल हार्मोन का स्तर बदल जाता है। इसके अलावा रक्त में विशिष्ट जैव रासायनिक मार्कर दिखाई दे सकते हैं जो आनुवंशिक और गुणसूत्र विकृति के संभावित विकास का संकेत देते हैं।
प्रसव के प्रत्येक अवधि में, पैथोलॉजी विभिन्न तरीकों से खुद को प्रकट करती है। वे केवल प्रयोगशाला निदान और अल्ट्रासाउंड की विधि द्वारा निर्धारित किए जा सकते हैं। ऐसे अध्ययनों को प्रसूति-स्त्रीरोग विशेषज्ञ नियुक्त किया। भविष्य की माँ सीखती है कि स्क्रीनिंग क्या है, आमतौर पर महिलाओं के क्लिनिक में बहुत पहले दौरे पर। गर्भावस्था के दौरान स्क्रीनिंग एक अनुशंसित प्रक्रिया है। सभी महिलाएं उसके निधन पर निर्णय नहीं लेती हैं।
अक्सर, केवल भविष्य की माताओं को आंतरिक अंगों की कोई भी संबंधित बीमारी होती है जो प्रसव पूर्व जांच से गुजरती हैं।
हमारे देश में प्रसव पूर्व जांच की शुरुआत अपेक्षाकृत हाल ही में हुई। डॉक्टरों की ऐसी सिफारिशों के विकास से भयावह जनसांख्यिकीय स्थिति पैदा हुई। डॉक्टरों ने ध्यान दिया कि प्रसव पूर्व जांच की शुरूआत से मातृ मृत्यु दर में काफी कमी आई है। इस नैदानिक परिसर के लिए धन्यवाद, डॉक्टरों ने अपने गठन के बहुत शुरुआती चरणों में खतरनाक आनुवंशिक विसंगतियों की पहचान करना शुरू कर दिया।
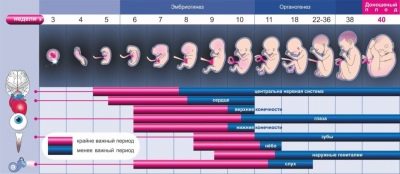
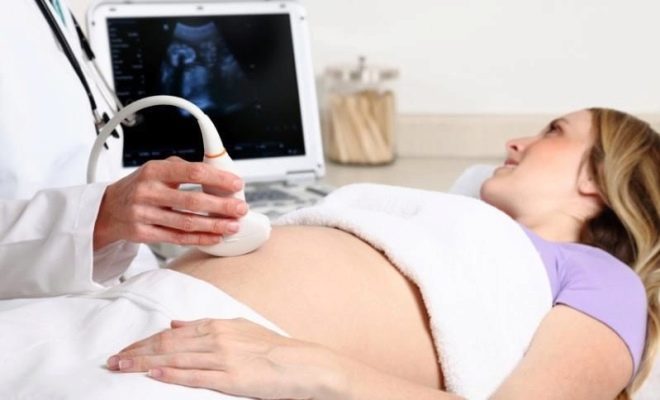
दूसरी तिमाही वह अवधि होती है जब भ्रूण अपने विकास के अगले चरण में चला जाता है। इस समय, भविष्य के बच्चे डॉक्टर पहले से ही यह निर्धारित करते हैं कि भ्रूण कैसे। बच्चा शरीर के सभी महत्वपूर्ण प्रणालियों के भेदभाव से गुजरता है। यह समय गर्भावस्था की पहली तिमाही से कम महत्वपूर्ण नहीं है। पूर्ण दूसरी स्क्रीनिंग सामान्य नैदानिक और जैव रासायनिक विश्लेषण, हार्मोनल अध्ययन का एक सेट शामिल है, और अनिवार्य अल्ट्रासाउंड द्वारा भी पूरक है। कुछ मामलों में, डॉक्टर आवश्यक परीक्षणों की सूची का थोड़ा विस्तार कर सकते हैं।
काफी बार, यह ऐसी स्थिति में होता है जहां गर्भावस्था के पहले तिमाही के दौरान स्क्रीनिंग के दौरान आदर्श मां से किसी भी विचलन पाया गया।
कई मम्मियों का मानना है कि स्क्रीनिंग उनके शिशुओं में जन्मजात आनुवंशिक रोगों के गठन को रोक सकती है। तुरंत यह ध्यान देने योग्य है कि, दुर्भाग्य से, यह नहीं है। बच्चे में गुणसूत्र संबंधी असामान्यताओं की उपस्थिति को रोकने के लिए गर्भावस्था की तैयारी के स्तर पर हो सकता है.
यदि गर्भाधान पहले से ही हुआ है, तो एक विशिष्ट आनुवंशिक रोग के गठन को प्रभावित नहीं किया जा सकता है। हालांकि, स्क्रीनिंग की मदद से कुछ विकृति की अक्सर पहचान करना संभव है।डाउन सिंड्रोम, एडवर्ड्स सिंड्रोम, पटौ सिंड्रोम और कई अन्य बीमारियों के रूप में ऐसी खतरनाक बीमारियों की पहचान डायग्नोस्टिक्स के एक निश्चित परिसर की मदद से की जा सकती है, जो गर्भावस्था के दूसरे तिमाही के दौरान किया जाता है। स्क्रीनिंग आपको ट्यूबलर हड्डियों की संरचना के विभिन्न विकृतियों और विसंगतियों की पहचान करने की भी अनुमति देता है।
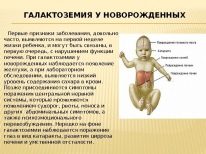
अक्सर, इन परीक्षणों से जन्मजात चयापचय संबंधी बीमारियां भी सामने आती हैं, इस तरह के खतरनाक विकृति में गैलेक्टोसिमिया, फेनिलकेटोनुरिया, सिस्टिक फाइब्रोसिस और कई अन्य शामिल हैं।
दिनांक
डॉक्टरों ने गर्भावस्था के कई कम अवधि की स्थापना की है, जिसमें स्क्रीनिंग सबसे तर्कसंगत है। एक बच्चे को ले जाने के ट्रिमेस्टर्स में से प्रत्येक में, एक ऐसा नैदानिक परिसर है। समय सीमा सभी महिलाओं के लिए निर्धारित की जाती है। कुछ नैदानिक स्थितियां भी हैं जहां उन्हें कुछ हद तक स्थानांतरित किया जा सकता है।
इस मामले में, स्क्रीनिंग की विशिष्ट तिथियां प्रसूति-स्त्री रोग विशेषज्ञ द्वारा निर्धारित की जाती हैं जो रोगी को देख रही हैं।
ज्यादातर स्थितियों में, गर्भावस्था के 16-20 सप्ताह में एक जटिल अध्ययन किया जाता है। एक अपवाद के रूप में, स्क्रीनिंग 21 सप्ताह के बाद आयोजित की जा सकती है। आमतौर पर यह स्थिति तब होती है जब गर्भवती महिला के अंडाशय में कोई ट्यूमर होता है। इन विकृति के साथ, हार्मोनल महत्वपूर्ण रूप से बदलता है। अधिक सटीक जैव रासायनिक विश्लेषण परिणामों के लिए, स्क्रीनिंग में 1-2 सप्ताह की देरी होती है।
कई मम्मियों का मानना है कि प्रयोगशाला में जाने के साथ ही उसी दिन अल्ट्रासाउंड करने की आवश्यकता होती है। ऐसा करने के लिए आवश्यक नहीं है।
यहां तक कि रक्त परीक्षण और अल्ट्रासाउंड परीक्षा के बीच कुछ सप्ताह बीत सकते हैं, यह स्थिति काफी सामान्य है।
किसकी जांच की जानी चाहिए?
प्रसूति और स्त्री रोग विशेषज्ञ बच्चों को ले जाने वाली सभी महिलाओं के लिए इस तरह के एक जटिल को पारित करने की सलाह देते हैं, लेकिन कुछ समूह हैं जिन्हें बस जांच करने की आवश्यकता है। जिन महिलाओं के पास अध्ययन करने के लिए संकेत हैं, उन्हें प्रसव पूर्व निदान के जटिल को याद नहीं करना चाहिए। यह इस तथ्य को जन्म दे सकता है कि डॉक्टरों को भविष्य की माँ और उसके बच्चे में खतरनाक रोग स्थितियों की उपस्थिति के बारे में समय पर पता नहीं चलता है। डॉक्टर उन महिलाओं की कई कम श्रेणियों को भेद करते हैं जिन्हें जांच करने की आवश्यकता होती है।
इन समूहों में निम्नलिखित शामिल हैं:
- भविष्य की माताओं ने 35 साल बाद एक बच्चे की कल्पना की है;
- जन्मजात विकृतियों या आनुवांशिक या क्रोमोसोमल बीमारियों के परिवार के इतिहास के साथ गर्भवती महिलाएं;
- भविष्य की माताओं को पहले गर्भावस्था की जांच के दौरान परीक्षण में या अल्ट्रासाउंड द्वारा आदर्श से विचलन होता है;
- आंतरिक अंगों की गंभीर बीमारियों से पीड़ित गर्भवती महिलाएं;
- भविष्य की मां, जो सहज गर्भपात के लगातार खतरों के साथ गर्भावस्था के 1 तिमाही का बोझ रखती हैं;
- गर्भवती महिलाएं जिन्हें शिशु को ले जाते समय चिकित्सकीय कारणों से इम्यूनोसप्रेस्सिव या हार्मोनल ड्रग्स लेने के लिए मजबूर किया जाता है।
यदि भविष्य की माँ पहली स्क्रीनिंग के दौरान या बाद में एक अल्ट्रासाउंड स्कैन पर, डॉक्टर भ्रूण के विकास के खतरनाक विकृति की पहचान करते हैं, तो इस मामले में उसे प्रसव के केंद्र में अतिरिक्त निदान के लिए भेजा जाता है। वहां, अधिक अनुभवी डॉक्टर विशेषज्ञ स्तर की अल्ट्रासाउंड परीक्षा आयोजित करते हैं।
कुछ स्थितियों में, कुछ चिकित्सीय स्थितियों वाली गर्भवती महिलाओं की जांच केवल ऐसे प्रसव केंद्रों में की जाती है।
ट्रेनिंग
विश्वसनीय और सटीक परिणाम प्राप्त करने के लिए, भविष्य की माँ को ठीक से तैयार करने के लिए बहुत महत्वपूर्ण है। जैव रासायनिक विश्लेषण के वितरण से कुछ दिन पहले, उसे निश्चित रूप से लिपिड कम करने वाले आहार का पालन करना चाहिए। इसका अर्थ है सभी वसायुक्त और तले हुए खाद्य पदार्थों के दैनिक आहार में प्रतिबंध। फास्ट फूड, स्मोक्ड मीट और मसालेदार व्यंजन भी पूरी तरह से बाहर रखा गया है। अध्ययन की पूर्व संध्या पर डिनर हल्का होना चाहिए। यह इष्टतम है यदि इसमें प्रोटीन पकवान होता है, जो किसी भी अनाज के साइड डिश द्वारा पूरक होता है।अल्ट्रासाउंड से पहले सब्जियों और फलों को सीमित किया जाना चाहिए, वे गैस गठन में वृद्धि कर सकते हैं, और पेट में गैस की उपस्थिति अल्ट्रासाउंड चिकित्सक को भ्रूण और सभी झिल्ली की जांच करने की अनुमति नहीं देगा।
इसके अलावा, अल्ट्रासाउंड परीक्षा से 2-3 दिन पहले, फलियां और सभी प्रकार की गोभी को आवश्यक रूप से बाहर रखा गया है। क्वास या कार्बोनेटेड पेय पीने से भी गैस निर्माण में काफी वृद्धि होती है। यह बेहतर है कि नियोजित परीक्षण और अल्ट्रासाउंड की पूर्व संध्या पर सभी भोजन जितना संभव हो उतना हल्का था, लेकिन पौष्टिक।
एक गर्भवती महिला के लिए प्रयोगशाला परीक्षणों को पूरा करने से पहले ही पर्याप्त प्रोटीन खाना बहुत महत्वपूर्ण है।
गलत परिणाम शारीरिक परिश्रम से परिणाम कर सकते हैं। डॉक्टरों ने लंबे समय से देखा है कि सीढ़ियों पर एक सरल चढ़ाई जैव रासायनिक मापदंडों में बदलाव को ट्रिगर कर सकती है। क्रम में ताकि प्रयोगशाला अध्ययन के परिणाम सटीक हों, गर्भवती माँ को सभी शारीरिक गतिविधियों को सीमित करना चाहिए। एक अपार्टमेंट की सफाई या दौरा गर्भवती महिलाओं के लिए योग इस मामले में, स्क्रीनिंग के बाद कई दिनों के लिए स्थगित करना बेहतर है।
जैव रासायनिक परीक्षण किया जाना चाहिए एक खाली पेट पर आवश्यक। कुछ विशेषज्ञ शोध से पहले भविष्य की माताओं को कुछ पानी पीने की अनुमति देते हैं। प्रयोगशाला में जाने से पहले नाश्ता नहीं करना चाहिए।
सुबह परीक्षण किया जाना है। शाम को किए गए अध्ययन कम सत्य परिणाम देते हैं।
वर्तमान में, डॉक्टर सलाह देते हैं कि भविष्य की माताओं को जैव रासायनिक परीक्षणों को पारित करने से पहले सभी अत्यधिक एलर्जीनिक उत्पादों को सीमित करना चाहिए। यह इस तथ्य के कारण है कि हर दिन वैज्ञानिक अनुसंधान की बढ़ती मात्रा होती है, जो बताती है कि ऐसे भोजन विश्वसनीय परिणाम प्राप्त करने को प्रभावित कर सकते हैं।
दूसरी तिमाही के लिए स्क्रीनिंग के लिए परीक्षण करने से पहले एक सप्ताह के लिए, अपने मेनू से सभी खट्टे फल, समुद्री भोजन, चॉकलेट और शहद को बाहर करना बेहतर होता है।
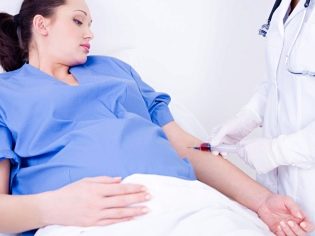
परीक्षण मानक
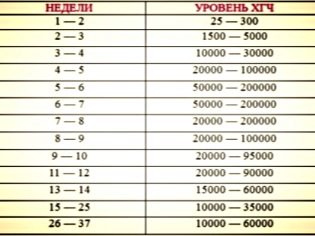
दूसरी तिमाही के लिए बायोकेमिकल स्क्रीनिंग एक बहुत ही महत्वपूर्ण नैदानिक मूल्य है। प्राप्त रक्त परीक्षणों के परिणाम बिल्कुल भी निदान नहीं हैं, वे केवल अपने अंतर्गर्भाशयी विकास के इस स्तर पर गर्भावस्था के गर्भावस्था के असामान्य विकृति और भ्रूण के असामान्य विकास में खुद को उन्मुख करने में डॉक्टरों की मदद करते हैं। एचसीजी एक महत्वपूर्ण प्रयोगशाला मार्कर है जो आपको कुछ "छिपी" रोग स्थितियों की पहचान करने की अनुमति देता है। गर्भावस्था के दौरान इसकी गतिशीलता अलग-अलग होती है। भ्रूण के विकास के पहले हफ्तों में, रक्त में इस हार्मोन की एकाग्रता अधिकतम होती है। फिर समय के साथ इसमें गिरावट आने लगती है।
जन्म देने से पहले, रक्त में एचसीजी की एकाग्रता तेजी से घट जाती है।
गर्भावस्था के 16 वें सप्ताह में, एचसीजी के लिए सामान्य रक्त की मात्रा 4.7-50 एनजी / एमएल तक पहुंच जाती है। सप्ताह 20 तक, यह मान पहले से 5.3 एनजी / एमएल से ऊपर हो जाता है। अक्सर, एचसीजी में वृद्धि कई गर्भधारण में होती है। इस सूचक की एक महत्वपूर्ण अतिरिक्त डाउन की बीमारी या एडवर्ड्स सिंड्रोम के संभावित विकास का संकेत दे सकती है।
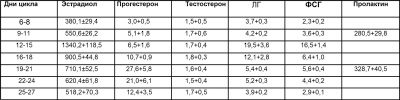
अल्फाफेटोप्रोटीन एक और विशिष्ट गर्भावस्था हार्मोन है जिसका उपयोग भविष्य के बच्चे के अंतर्गर्भाशयी विकास का आकलन करने के लिए किया जाता है। यह भ्रूण के जठरांत्र संबंधी मार्ग और यकृत द्वारा बनता है। 10-11 सप्ताह के अंत तक, यह सामान्य गर्भाशय रक्त प्रवाह प्रणाली और मातृ जीव में प्रवाह करना शुरू कर देता है। गर्भावस्था के 16-19 सप्ताह में इस सूचक के सामान्य मूल्य 15-95 यूनिट / एमएल हैं।
नि: शुल्क एस्ट्राडियोल तीसरा संकेतक है जो दर्शाता है कि एक विशेष गर्भावस्था कितनी अच्छी तरह से जाती है। अधिक हद तक, यह नाल की कार्यात्मक क्षमता को दर्शाता है। गर्भावस्था के सामान्य पाठ्यक्रम के साथ गर्भवती माँ के रक्त में हार्मोन में क्रमिक वृद्धि होती है। सप्ताह 16 तक, इस हार्मोन का मान 1.17-5.5 एनजी / एमएल है।
विभिन्न गुणसूत्र असामान्यताएं के जोखिम का आकलन करने के लिए, डॉक्टर तेजी से गैर-आक्रामक हेमोफिलस को गर्भवती माताओं को दे रहे हैं। यह आपको भ्रूण के डीएनए की पहचान करने और किसी भी आनुवंशिक रोगों की उपस्थिति का आकलन करने की अनुमति देता है।इस अध्ययन के महत्वपूर्ण नुकसान केवल सबसे बड़े रूसी शहरों और उच्च लागत में इसका संचालन करने की संभावना है।
इस तरह के अध्ययन केवल सख्त आनुवंशिक चिकित्सा संकेतों के तहत निर्धारित हैं।
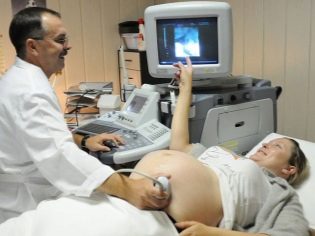
अल्ट्रासाउंड परिणामों की व्याख्या
गर्भावस्था का दूसरा त्रैमासिक वह समय है जब भ्रूण के शरीर की न केवल रूपरेखा निर्धारित करना पहले से ही संभव है, बल्कि इसके आंतरिक अंगों के काम का मूल्यांकन करना भी है। इसके लिए, डॉक्टरों ने कई विशेष संकेतक विकसित किए हैं। वे डॉक्टरों को अधिक व्यापक मूल्यांकन करने में मदद करते हैं। गर्भवती माताओं को यह याद रखना चाहिए कि अल्ट्रासाउंड का निष्कर्ष निदान नहीं है। यह केवल उन सभी दृश्य परिवर्तनों का वर्णन करता है जो विशेषज्ञ ने इस अध्ययन के दौरान देखा था।
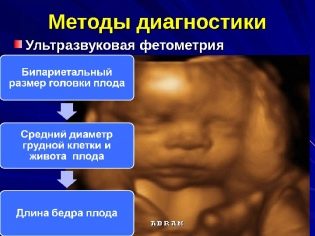
फेटोमेट्री अल्ट्रासाउंड निदान के तरीकों में से एक है, जिसकी मदद से डॉक्टर भ्रूण के मुख्य संरचनात्मक तत्वों के आकार को निर्धारित करता है। अध्ययन के दौरान, डॉक्टर भविष्य के बच्चे के सिर, कंधे, अंगों का माप लेता है। साथ ही आवश्यक रूप से निर्धारित किया गया और उसकी प्रस्तुति। हालांकि, यह ध्यान देने योग्य है कि अक्सर बच्चे गर्भावस्था के तीसरे तिमाही में सक्रिय रूप से चलना शुरू करते हैं। यह इस तथ्य में योगदान देता है कि प्रीविया बदल सकता है।
बच्चे के कंकाल के सामान्य विकास का आकलन करने के लिए, डॉक्टर निम्न संकेतक का उपयोग करते हैं:
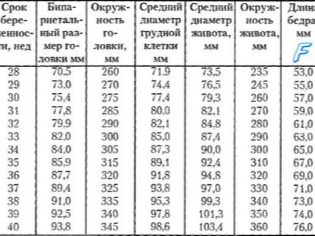
- द्विध्रुवीय भ्रूण के सिर का आकार। सप्ताह 16 में यह 26-37 मिमी है, और सप्ताह 20 तक यह 39-56 मिमी में बदल जाता है।
- ललाट-नलिका का आकार। सप्ताह 16 में, इसके मूल्य 32-49 मिमी हैं, सप्ताह 20 में वे 53-75 मिमी तक बदलते हैं।
- फीमर की लंबाई। गर्भावस्था के 16 वें सप्ताह में, संकेतक मान 13-23 मिमी हैं। सप्ताह 20 तक, वे 23-38 मिमी तक बढ़ जाते हैं।
- छाती का व्यास। गर्भावस्था के 16 वें सप्ताह में, सूचकांक के सामान्य मूल्य 11-21 मिमी हैं। 20 वें सप्ताह तक, वे 21-34 मिमी तक बढ़ जाते हैं।
- ह्यूमरस की लंबाई। गर्भावस्था के 16 वें सप्ताह में, सूचकांक के सामान्य मूल्य 13-23 मिमी हैं। सप्ताह 20 तक, वे 24-36 मिमी तक बढ़ जाते हैं।
- छाती परिधि। गर्भावस्था के 16 वें सप्ताह में, सूचकांक का सामान्य मान 112-136 मिमी है। 20 वें सप्ताह तक, वे 154-186 मिमी तक बढ़ जाते हैं।
- पेट की परिधि। गर्भावस्था के 16 वें सप्ताह में, सूचकांक के सामान्य मूल्य 88-116 मिमी हैं। 20 वें सप्ताह तक, वे 124-164 मिमी तक बढ़ जाते हैं।
भ्रूण के विकास का आकलन करने में अगला कदम उसके आंतरिक अंगों की शारीरिक रचना का निर्धारण करना है। ऐसा करने के लिए, विशेषज्ञ यकृत, पेट, आंतों, हृदय, पित्ताशय की सीमाओं और मापदंडों को निर्धारित करता है। भ्रूण के विकास के इस समय, इसके दिल की धड़कन का मूल्यांकन करना पहले से ही संभव है। यह सूचक अंतर्गर्भाशयी विकास के मूल्यांकन के लिए भी काफी महत्वपूर्ण है।
2 अल्ट्रासाउंड स्क्रीनिंग पर भ्रूण के मस्तिष्क के मापदंडों का मूल्यांकन करना बहुत महत्वपूर्ण है। सप्ताह 16 में सेरिबैलम का सामान्य आकार 12-15 मिमी है। 20 वें सप्ताह के अंत तक, यह पहले से ही 18-22 मिमी है। इसके अलावा अध्ययन के दौरान, एक अल्ट्रासाउंड विशेषज्ञ पार्श्व वेंट्रिकल और सिस्टर्न के आकार का मूल्यांकन करता है। बच्चे के विकास के इस स्तर पर इन संकेतकों के मूल्य 10-11 मिमी हैं।
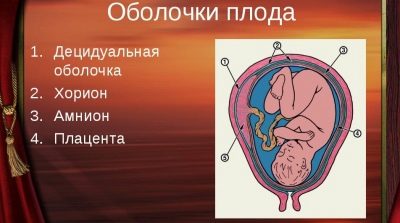
भ्रूण झिल्ली बहुत महत्वपूर्ण संरचनात्मक संरचनाएं हैं। वे भ्रूण को विभिन्न बाहरी कारकों से बचाते हैं। दूसरी तिमाही में, एम्नियोटिक द्रव के सूचकांक का निर्धारण करें, इस सूचक को एमनियोटिक द्रव सूचकांक भी कहा जाता है। यह डॉक्टरों को यह आकलन करने में मदद करता है कि गर्भवती महिला में तरल पदार्थ का स्तर कम है या नहीं।
आम तौर पर, गर्भावस्था के 16 वें सप्ताह में, एम्नियोटिक द्रव सूचकांक 73-201 मिमी होना चाहिए।
दूसरी तिमाही स्क्रीनिंग में क्या शामिल है, इस बारे में अधिक जानकारी के लिए, आप निम्न वीडियो देखकर पता लगा सकते हैं।