गर्भावस्था के दौरान ऑलिगोहाइड्रामनिओस के कारण, उपचार और प्रभाव
प्रत्येक महिला अपनी गर्भावस्था के सपने आसानी से और स्वाभाविक रूप से आगे बढ़ती है, ताकि कोई भी और कुछ भी भविष्य की मां को भविष्य के बच्चे के बारे में सुखद विचारों से विचलित न कर सके। हालांकि, वास्तव में, सब कुछ इतना सहज नहीं है।
गंभीर जटिलताओं में से एक पानी की कमी हो सकती है। कि यह कैसे है और इसका इलाज कैसे किया जाता है, हम इस लेख में बताएंगे।
यह क्या है?
एक व्यापक अर्थ में, कम प्रवाह वाला पानी किसी दिए गए गर्भावधि उम्र के मानदंडों की विशेषता से एमनियोटिक द्रव की मात्रा में कमी को संदर्भित करता है। हालांकि, शब्द के शास्त्रीय अर्थ में, कम पानी को बच्चे के जन्म की पूर्व संध्या पर लगभग 39-40 सप्ताह में एक छोटी मात्रा में एमनियोटिक द्रव माना जाता है।
जब कोई अल्ट्रासाउंड नहीं था, और पानी की मात्रा का केवल अनुमान लगाया जा सकता था, तो पानी की कमी वास्तव में जन्म से ठीक पहले निर्धारित की गई थी। अब, निदान के विकास के लिए धन्यवाद, पहचानें भ्रूण मूत्राशय में पानी की कमी की प्रवृत्ति पहले से ही 16 सप्ताह से हो सकती है
बच्चे के सामान्य विकास के लिए पानी आवश्यक है। वे झटके अवशोषक द्वारा प्रदान की जाने वाली प्रकृति भी हैं, जो हिलती-डुलती, नरम होती हैं, जिसे बच्चे को चलने या गर्भवती महिला के अन्य कार्यों के दौरान काफी महसूस हो सकता है, अगर पानी ने इसे रोका नहीं।
अम्निओटिक तरल पदार्थ लगभग 8 सप्ताह के गर्भ में विकसित होना शुरू होता है, और गर्भ की अवधि में वृद्धि के साथ, यह मात्रा में भी बढ़ जाता है। तीसरे त्रैमासिक में, द्रव में थोड़ी कमी होती है, क्योंकि बढ़ते बच्चे द्वारा गर्भाशय पहले से ही बहुत फैला हुआ होता है।
प्रसवपूर्व विकास के अध्ययन के लंबे वर्षों ने चिकित्सकों और वैज्ञानिकों को प्रत्येक अवधि के लिए निर्धारित एम्नियोटिक द्रव की सामान्य मात्रा की गणना करने की अनुमति दी है। तरल उपायों के लिए मानक के साथ उन्हें मापने के लिए - मिलीलीटर, उदाहरण के लिए, स्वीकार नहीं किया जाता है।
उनकी संख्या का आकलन करने के लिए, एक विशेष पैरामीटर है - एमनियोटिक द्रव सूचकांक। अल्ट्रासाउंड स्कैन के पारित होने के दौरान गर्भावधि अवधि के 16 वें सप्ताह से इसे मिलीमीटर में निर्धारित करना संभव है।
मानक IAG - तालिका:
|
प्रसूति अवधि (सप्ताह) |
IAG (सीमाएं), मिमी |
प्रसूति अवधि (सप्ताह) |
IAG (सीमाएं), मिमी |
|
16 |
73 -201 |
30 |
82-258 |
|
17 |
77-211 |
31 |
79-263 |
|
18 |
80-220 |
32 |
77-269 |
|
19 |
83-225 |
33 |
74-274 |
|
20 |
86-230 |
34 |
72-278 |
|
21 |
88-233 |
35 |
70-279 |
|
22 |
89-235 |
36 |
68-279 |
|
23 |
90-237 |
37 |
66-275 |
|
24 |
90-238 |
38 |
65-269 |
|
25 |
89-240 |
39 |
64-255 |
|
26 |
89-242 |
40 |
63-240 |
|
27 |
85-245 |
41 |
63-216 |
|
28 |
86-249 |
42 |
63-192 |
|
29 |
84-254 |
चूंकि भ्रूण के मूत्राशय में पानी की मात्रा स्थिर नहीं होती है, इसलिए अलग-अलग समय पर एक ही समान मां को पानी की कमी हो सकती है, और कुछ हफ्तों के बाद इसका पता नहीं चलता है। ऐसी प्राकृतिक घटना को कार्यात्मक कम पानी कहा जाता है। यह इस प्रकार की जटिलता का सबसे हानिरहित है।
आमतौर पर "उथले पानी" के मेडिकल फैसले में एक महिला स्तूप में गिर जाती है। स्वास्थ्य मंत्रालय के निम्नलिखित आधिकारिक आंकड़ों में भविष्य की माताओं को आश्वस्त करना चाहिए:
- कम पानी सभी गर्भधारण के लगभग 4% के साथ है;
- केवल 0.5-1.2% ऐसे मामलों में रोग संबंधी कारण होते हैं;
- अन्य सभी महिलाएं (और भारी बहुमत) पूरी तरह से समाप्त हो जाती हैं और स्वस्थ बच्चों को जन्म देती हैं, क्योंकि उनकी पानी की कमी शारीरिक थी।
मालोवोडियम पैथोलॉजिकल को अम्निओटिक तरल पदार्थ की लगातार अपर्याप्त मात्रा माना जाता है, जो सप्ताह 16 से शुरू होने वाले विभिन्न प्रकार के शब्दों के लिए बार-बार पंजीकरण करने का प्रबंधन करता है।
वर्गीकरण
मैलोवोडी तीव्र हो सकता है, अगर यह अचानक नकारात्मक कारकों के प्रभाव में दिखाई दिया, और धीरे-धीरे और लगभग अपूर्ण रूप से विकसित हो सकता है, और फिर इसे पुरानी के रूप में वर्गीकृत किया जाएगा।
पानी की तीव्र कमी के साथ, एक गर्भवती महिला का शरीर एक वायरल बीमारी, फ्लू या एआरवीआई पर प्रतिक्रिया कर सकता है, जो कि गर्भ की अवधि के दौरान गर्भवती मां खुद की रक्षा नहीं कर सकती थी। ऐसा उल्लंघन आमतौर पर अस्थायी होता है और इसका मतलब यह नहीं है कि बच्चे को एक विकृति है।
अधिक खतरनाक पुरानी उथले पानी।यह आमतौर पर उन समस्याओं के कारण विकसित होता है जिन्हें त्वरित सुधार नहीं कहा जा सकता है - माँ का मधुमेह, मोटापा, साथ ही बच्चे की विकृतियाँ और उसके दीर्घकालिक हाइपोक्सिया। अपने आप में ऐसा उल्लंघन पारित नहीं होता है, इसके लिए आवश्यक रूप से उपचार की आवश्यकता होती है। इसके अलावा, उल्लंघन जल्दी हो सकता है यदि यह 16 वें और 20 वें सप्ताह के बीच के समय में प्रकट हुआ था और बाद में, यदि समस्या केवल 26 वें सप्ताह के बाद पाई गई थी।
पानी की शुरुआती कमी के मामले में, डॉक्टरों का पूर्वानुमान कम आशावादी है, क्योंकि बच्चे के आंतरिक अंगों और प्रणालियों के गठन की प्रक्रिया अभी तक पूरी नहीं हुई है।
प्रारंभिक अवधि में गंभीर कुपोषण एक बच्चे में सकल आनुवंशिक असामान्यताओं का संकेतक हो सकता है, और इसलिए अल्ट्रासाउंड पर इस तरह के "खोज" के लिए अन्य नैदानिक विधियों का उपयोग करके विस्तृत अध्ययन की आवश्यकता होती है। बाद की अवधि में, उल्लंघन अक्सर कार्यात्मक होता है, काफी स्वाभाविक है, यह आसानी से सुधार के अधीन है या अपने दम पर गुजरता है।
कभी-कभी इस तरह के विकार का विकास झिल्ली से प्रभावित होता है, या उनकी अखंडता से प्रभावित होता है:
- अगर वे बदल नहीं रहे हैं, घायल नहीं हैं, तो डॉक्टर पानी की प्राथमिक कमी के बारे में बात करते हैं;
- यदि गोले क्षतिग्रस्त हैं और पानी लीक हो रहा है, तो यह एक माध्यमिक उल्लंघन है।
80% मामलों में प्राथमिक कुपोषण होता है। तालिका में इंगित मानदंडों से विचलन के मात्रात्मक संकेतक के अनुसार, मध्यम और गंभीर निम्न-जल स्तर प्रतिष्ठित हैं।
गलत गिनती oligohydramnios (यह ऑलिगोहाइड्रामनिओस का वैज्ञानिक नाम है) एक स्वतंत्र बीमारी है। यह गर्भावस्था के दौरान एक रोग संबंधी स्थिति है, जो केवल एक सच्चे उल्लंघन का लक्षण है।
कारणों
एम्नियोटिक द्रव की कमी के कारण, जो बच्चे के लिए बहुत महत्वपूर्ण हैं, विविध हैं। यह बच्चे की दुर्भावना, उसकी बीमारी, नाल का विकृति, साथ ही साथ, तीव्र और पुरानी दोनों तरह की माँ की बीमारियों का कारण हो सकता है।
गुणसूत्रीय असामान्यताएं सहित कुछ आनुवंशिक, जो गर्भाधान की अवधि के दौरान उत्पन्न हुए हैं, आनुवंशिक कोड के गठन में, भ्रूण के कैरियोटाइप, एम्नियोटिक द्रव की मात्रा में कमी की पृष्ठभूमि के खिलाफ ठीक से होते हैं।
विशेष रूप से, मूत्रमार्ग और उसके वाल्वों के असामान्य विकास के साथ-साथ शिशु के मूत्रमार्ग की असामान्य संकीर्णता या उसकी अनुपस्थिति के कारण ऐसे दोष, मूत्रमार्ग की एकजुटता या विसंगति उनकी संरचना में ओलिगोहाइड्रमनिओस के विकास को जन्म देती है।
गर्भवती महिलाओं में पानी की गंभीर कमी देखी जाती है, अगर बच्चे को प्रकृति की "गलती" के कारण गुर्दे नहीं हैं।
पॉलीसिस्टिक किडनी रोग (पॉटर सिंड्रोम) भी एक गर्भावस्था विकार का एक स्पष्ट कारण है। गुणसूत्र असामान्यताओं के बीच, पानी की कमी सबसे अधिक बार डाउन सिंड्रोम और टर्नर की बीमारी के साथ होती है।
यदि शिशु का आनुवांशिकी ठीक है, और अन्य नैदानिक तरीकों की मदद से इसकी पुष्टि की गई, तो डॉक्टर भ्रूण के संक्रमण की संभावना पर विचार करते हैं। जोखिम oligohydramnion के संदर्भ में सबसे खतरनाक - साइटोमेगालोवायरस संक्रमण और क्लैमाइडिया। मानदंडों से पानी का बैकलॉग अक्सर ऐसा होता है जब भ्रूण के विकास में देरी होती है।
मुख्य मातृ बीमारी जो ऑलिगॉहाइड्रमनिओस को जन्म दे सकती है, वह है। इसके अलावा, यह स्थिति शिरापरक अपर्याप्तता, रक्त के थक्के बनाने की प्रवृत्ति, हृदय प्रणाली के रोग पैदा कर सकती है।
प्रत्याशित मां, और मधुमेह के पानी और गुर्दे की गड़बड़ी के प्रतिकूल प्रभाव को प्रभावित करते हैं। निर्जलीकरण भी अम्निओटिक तरल पदार्थ में कमी का कारण बन सकता है, साथ ही साथ धूम्रपान भी कर सकता है, जिसके साथ कुछ अपेक्षित माताओं को भी "दिलचस्प स्थिति" में अलविदा नहीं कहा जा सकता है।
नाल की विकृति - अपर्याप्तता, "बच्चों के स्थान" के दिल के दौरे, इसके विकास में कोई असामान्यताएं जो इस प्रारंभिक अंग के निर्माण के दौरान बहुत ही प्रारंभिक चरणों में पानी की कमी की ओर ले जाती हैं।
गर्भावस्था के इस तरह के एक अप्रिय जटिलता के कारण हो सकता है अन्य कारणों में, पेरिस्वेनी है, जिसमें प्लेसेंटा की एक प्राकृतिक उम्र बढ़ने, झिल्लीदार झिल्ली के झिल्ली पर चोट, लंबे समय तक बड़ी संख्या में दवाएं प्राप्त करने वाली मां, साथ ही साथ भ्रूण की मृत्यु और कई गर्भावस्था है।
लक्षण और संकेत
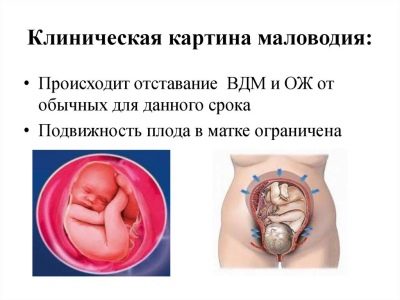
किसी महिला के लिए खुद में ओलिगोहाइड्रामेनिओन निर्धारित करना व्यावहारिक रूप से असंभव है, यह विशेषज्ञों का काम है। केवल कुछ संकेत अप्रत्यक्ष रूप से एम्नियोटिक द्रव की मात्रा में कमी की संभावना को इंगित कर सकते हैं।
आमतौर पर कम पानी वाली महिलाओं में पेट का आकार समय से कम होना चाहिए। उल्लंघन स्थापित करने के लिए गर्भाशय के दिन की ऊंचाई के माप के कारण संभव हो जाता है, जो कि एंटीनाटल क्लिनिक में प्रत्येक नियमित परीक्षा में किया जाता है।
जब अपेक्षित मां को अपने बच्चे के आंदोलनों को महसूस करना शुरू होता है, जब थोड़ा सा पानी होता है, तो वे एक महिला के लिए काफी दर्दनाक हो सकते हैं।
ऐसी संवेदनाएं चुप नहीं हो सकती हैं, यदि लक्षण पहले से निदान नहीं किया गया है, तो आपको निश्चित रूप से अपने संदेह को डॉक्टर को रिपोर्ट करना चाहिए, जो इस मामले में आवश्यक सभी निदान बताएंगे।
निदान
एम्नियोटिक द्रव सूचकांक अल्ट्रासाउंड चिकित्सक द्वारा निर्धारित किया जाता है। यह बच्चे के अंगों और गर्भनाल से बच्चे और पूर्वकाल पेट की दीवार, इसकी आंतरिक सतह के बीच की दूरी को मापता है। इस माप को ऊर्ध्वाधर पॉकेट कहा जाता है।
यदि तालिकाओं के साथ तुलनात्मक विश्लेषण के बाद माप का परिणाम दिखाता है कि पानी की मात्रा कम हो गई है, तो उल्लंघन की डिग्री का पता चला है। मध्यम कम पानी के साथ, उपरोक्त मानदंड की तुलना में सूचकांक 10-15% कम हो जाता है, और ऊर्ध्वाधर जेब, जो सामान्य मात्रा में पानी के साथ 5-8 सेमी होती है, 5 सेमी से कम आकार में कम हो जाती है।
व्यक्त किया गया उल्लंघन है जिसमें ऊर्ध्वाधर जेब 2 सेमी से अधिक नहीं होती है, और एमनियोटिक द्रव सूचकांक 15-20% तक आदर्श से विचलन करता है। उपरोक्त सभी के बारे में अधिक विस्तार से कल्पना करने के लिए, हम एक तुलनात्मक तालिका प्रस्तुत करते हैं।
एम्नियोटिक द्रव के उल्लंघन:
|
प्रसूति शब्द, सप्ताह |
मध्यम कम प्रवाह - एम्नियोटिक द्रव सूचकांक, मिमी |
गंभीर पानी की कमी - एम्नियोटिक द्रव सूचकांक, मिमी |
|
16 |
62-84 |
62 |
|
17 |
65-89 |
65 |
|
18 |
68-92 |
68 |
|
19 |
71-95 |
71 |
|
20 |
73-99 |
73 |
|
21 |
75-101 |
75 |
|
22 |
76-102 |
76 |
|
23 |
76-103 |
76 |
|
24 |
76-103 |
76 |
|
25 |
76-102 |
76 |
|
26 |
76-102 |
76 |
|
27 |
72-98 |
72 |
|
28 |
73-99 |
73 |
|
29 |
71-97 |
71 |
|
30 |
70-94 |
70 |
|
31 |
67-91 |
67 |
|
32 |
65-89 |
65 |
|
33 |
63-85 |
63 |
|
34 |
61-83 |
61 |
|
35 |
59-81 |
59 |
|
36 |
58-78 |
58 |
|
37 |
56-76 |
56 |
|
38 |
55-75 |
55 |
|
39 |
54-74 |
54 |
|
40 |
54-72 |
54 |
|
41 |
54-72 |
54 |
|
42 |
54-71 |
54 |
यदि अल्ट्रासाउंड विशेषज्ञ निष्कर्ष में इंगित करता है कि एक महिला में मध्यम कम प्रवाह, एक प्रसूति-स्त्री रोग विशेषज्ञ के संकेत हैं इसे डोपलरोमेट्री और विशेषज्ञ अल्ट्रासाउंड को भेजना सुनिश्चित करें, अधिक सटीक रूप से बच्चे की स्थिति को जानने के लिए, गर्भाशय के जहाजों में नाल और रक्त प्रवाह।
जब अल्ट्रासाउंड प्रोटोकॉल इंगित करता है कि गर्भवती महिला को पानी की गंभीर कमी है, तो उसे अधिक गहन जांच के लिए अस्पताल में भर्ती कराया गया है।
यदि कारण शिशु के जन्मजात विकृति में निहित है, तो चिकित्सा कारणों से गर्भावस्था को समाप्त करने की सिफारिश की जाती है। सहमत होने या न होने के लिए, केवल सबसे गर्भवती का फैसला करें। यदि वह इनकार करती है, तो बच्चे को बहुत जन्म तक बनाए रखा जाता है, वे उसे आवश्यक दवा सहायता प्रदान करते हैं।
माँ के लिए संभावित परिणाम
एक महिला जो पानी की कमी से पीड़ित है, बाद के समय में गर्भावस्था को समाप्त करने की धमकी देती है, मानस और प्रजनन प्रणाली के शारीरिक स्वास्थ्य दोनों को आघात पहुंचाती है। यदि बच्चा मर जाता है, तो कोई अन्य विकल्प नहीं है। लंबे समय तक रुकावट के बाद, एक महिला में एक तंत्रिका टूटने हो सकती है, माध्यमिक बांझपन का विकास हो सकता है।
एमनियोटिक द्रव की एक छोटी मात्रा बच्चे के जन्म की प्रक्रिया को बढ़ाती है। श्रम बलों में कमजोरी अक्सर विकसित होती है, एक महिला को सीजेरियन सेक्शन की धमकी दी जाती है। ऐसी महिलाओं में प्रसवोत्तर अवधि अधिक गंभीर होती है, और जटिलताओं की संभावना होती है।
गर्भावस्था ही गर्भवती माँ को कई अप्रिय संवेदना पहुँचा सकती है: जितना अधिक बच्चा होता है, उतना ही मुश्किल होता है कि महिला उसकी हरकतों को झेलती है।
कम पानी के साथ गर्भावस्था के दौरान गर्भपात की संभावना अधिक है, समय से पहले जन्म का खतरा और भी अधिक है - यह 26% तक पहुंच जाता है।
बच्चे के लिए संभावित परिणाम
उथले पानी के साथ गर्भावस्था के बाद पैदा होने वाले शिशुओं का वजन कम होता है, वे अपने साथियों की तुलना में कमजोर होते हैं, भले ही गर्भधारण जन्म की अपेक्षित तारीख से पहले हो।
लंबे समय तक उच्च पानी के सबसे गंभीर परिणाम भ्रूण की त्वचा और अम्निओटिक मूत्राशय की झिल्ली के विभिन्न आसंजन हैं। इस तरह के आसंजनों के परिणामस्वरूप, गर्भाशय की खाली जगह डोरियों को भर सकती है। वे बच्चे को उलझा सकते हैं।
इस दबाव के कारण कि भ्रूण के ऊतक पर किस्में फैल जाएंगी, अपरिवर्तनीय विकृति का गठन होता है - बच्चे आत्म-विच्छेदन करते हैं या गंभीर रूप से घुमावदार अंग होते हैं, चेहरे, छाती में दोष होते हैं। बच्चे की उपस्थिति पूरी तरह से भंग हो जाती है। ऐसे प्रभावों की आवृत्ति छोटी है, लेकिन इसे बाहर नहीं किया जा सकता है।
इस तरह के परिणामों की संभावना बढ़ जाती है अगर ऑलिगोहाइड्रोएम्नियन का निदान 16-20 सप्ताह में किया जाता है, और गर्भावस्था के दौरान बनी रहती है।
प्रसव में, एमनियोटिक द्रव की एक छोटी मात्रा से जुड़ी अन्य परेशानियां हो सकती हैं - गर्भनाल की हानि, अम्निओन की अखंडता का समय से पहले उल्लंघन और, परिणामस्वरूप, एक लंबी निर्जल अवधि जो हाइपोक्सिया और संक्रमण में बदल सकती है।
कई महिलाएं गलती से मानती हैं कि पानी की कमी डाउन सिंड्रोम के रूप में ऐसी बीमारियों के विकास का कारण है, साथ ही साथ अन्य गुणसूत्र असामान्यताएं भी हैं। यहां तार्किक संबंध एक विपरीत प्रकृति का है - डाउन सिंड्रोम में, ऑलिगोहाइड्रामनिओस अक्सर विकसित होता है, और इसके विपरीत नहीं।
लगभग हमेशा, लंबे समय तक ऑलिगोहाइड्रैमोन बच्चे के अंतर्गर्भाशयी विकास मंदता का कारण बनता है। यह इस मामले में खतरनाक है कि फेफड़े के अविकसितता, जिसके साथ माताओं ऐसे बच्चों को जन्म देती हैं।
हालांकि, अगर सही तरीके से और समय पर crumbs को मदद दी गई थी, तो बच्चा जल्दी से फिर वजन हासिल करना शुरू कर देता है और जल्द ही शारीरिक विकास में अपने साथियों के साथ पकड़ लेता है। हालांकि, बौद्धिक रूप से, शिशु लंबे समय तक देर से विकसित हो सकता है।
जटिलताओं की संभावना के संदर्भ में पानी की कमी का पता लगाने के खतरनाक मामले भी खतरनाक हैं। 30 सप्ताह की गर्भवती, लेकिन केवल इस शर्त के तहत कि रोग की स्थिति 4-6 सप्ताह या उससे अधिक के लिए बनी रहती है।
एक नियमितता बच्चे के स्वास्थ्य के लिए कम पानी के किसी भी नकारात्मक परिणामों की विशेषता है - पहले यह स्थिति होती है, और अधिक गंभीर परिणाम हो सकते हैं।
इलाज
ऑलिगोहाइड्रामनिओस की चिकित्सा हमेशा व्यापक होती है। और यह सटीक कारण के निर्धारण से शुरू होता है जिसने एमनियोटिक द्रव की मात्रा में पैथोलॉजिकल कमी का कारण बना।
सबसे पहले क्रोमोसोमल असामान्यताओं के साथ जाँच संस्करण। इसके लिए, एक महिला, अवधि के आधार पर, इनवेसिव प्रीनेटल निदान के तरीकों में से एक को भेजा जाता है।
ऑलिगोहाइड्रमनिओस के साथ 16 सप्ताह में पता चला, एक कोरियोनिक बायोप्सी की जा सकती है। यदि कम पानी का तथ्य बाद में ज्ञात हो गया, तो एक महिला को कॉर्डोसेन्टेसिस, एमनियोसेंटेसिस भेजा जा सकता है।
ये प्रक्रियाएं बच्चे के उपकला, गर्भनाल से रक्त के साथ अम्नियोटिक द्रव के नमूने प्राप्त करने में मदद करेंगी। आनुवांशिक प्रयोगशाला में एक विश्लेषण किया जाएगा जो हमें डाउन सिंड्रोम की उपस्थिति या अनुपस्थिति के बारे में उच्च सटीकता के साथ बात करने की अनुमति देता है, कार्नेलिया डे लैंग सिंड्रोम और अन्य असामान्यताएं जो कि कैरियोटाइप में गुणसूत्रों की संख्या के उल्लंघन से जुड़ी हैं और पानी की कमी का कारण बनती हैं। इस तरह के अध्ययन आमतौर पर आयोजित किए जाते हैं मुफ्त में।
हाल ही में, गैर-इनवेसिव प्रीनेटल डीएनए टेस्ट करना संभव हो गया है, जो अभी भी महंगा है। यह बच्चे के लिए बिल्कुल सुरक्षित है और एक गर्भवती महिला के शिरापरक रक्त से बच्चे के डीएनए के अलगाव पर आधारित है। यह परीक्षण 99.9% की संभावना के साथ गुणसूत्र संबंधी असामान्यताओं का पता लगाता है और आक्रामक परीक्षणों का एक आदर्श विकल्प है जो गर्भवती महिला और भ्रूण दोनों के लिए खतरनाक हो सकता है।
गुणसूत्र संबंधी असामान्यताओं के कारण ओलिगोहाइड्रामनिओस के कारण की पुष्टि करते समय, गर्भपात की सिफारिश की जाती है।
यदि, आगे, परीक्षा बच्चे को नहीं दिखाती है कि सकल गुणसूत्र असामान्यताएं हैं, तो विशेषज्ञ वर्ग अल्ट्रासाउंड के विशेषज्ञ शारीरिक विकास के दोषों को देखेंगे। ऐसा करने के लिए, बच्चे की मूत्र प्रणाली - मूत्रमार्ग, मूत्रमार्ग, गुर्दे की सावधानीपूर्वक जांच करें। नाल के स्वास्थ्य पर विशेष ध्यान दिया जाएगा। गर्भाशय के जहाजों में रक्त प्रवाह का आकलन करने के लिए USDG खर्च करते हैं।
उपस्थित चिकित्सक एक महिला को रक्त परीक्षण के लिए भेजेंगे जो संक्रमण की उपस्थिति की पुष्टि या इनकार कर सकती है, जिसमें यौन संचारित संक्रमण भी शामिल है।
अपनी प्रोटीन सामग्री के लिए चीनी और मूत्र के लिए रक्त दान करना सुनिश्चित करें। डॉक्टर भविष्य की मां के रक्तचाप को मॉनिटर करता है, प्रीक्लेम्पसिया को कम पानी के कारण के रूप में समाप्त करने के लिए।
यदि कारण पाया जाता है, तो डॉक्टर यह तय करते हैं कि अंतर्निहित बीमारी का इलाज कैसे किया जाए, उनमें से लगभग सभी भ्रूण और गुणसूत्र विकृति के जन्मजात विकृतियों को छोड़कर, उपचार के लिए उत्तरदायी हैं। इसी समय, भ्रूण की स्थिति पर नियंत्रण बढ़ाया जाता है।
ऑलिगोहाइड्रामनिओस की एक मध्यम डिग्री घर पर इलाज की जा सकती है, ज्यादातर मामलों में, अस्पताल में भर्ती होने की आवश्यकता नहीं होती हैअगर डॉक्टर की सभी सिफारिशों का अनुपालन करने वाली माँ की उम्मीद है।
पानी की गंभीर कमी, अगर शुरुआती समय में इसका पता चल जाता है, तो यह गर्भपात के लिए भी एक संकेत है, कोई भी डॉक्टर इसके परिणाम के बारे में भविष्यवाणियां करने का फैसला नहीं करेगा। 26 सप्ताह के बाद निदान की गई गंभीर कमी में, महिला को अस्पताल में भर्ती कराया जाता है।
दवा उपचार
स्पष्ट उथले पानी के साथ भविष्य की मां ने इंट्रामस्क्युलर रूप से विटामिन के समाधान का इंजेक्शन लगाया। इसके अलावा, उसे दवाओं के साथ एक ड्रॉपर दिया जाता है जो गर्भाशय के रक्त प्रवाह में सुधार करता है। आमतौर पर इसके लिए इस्तेमाल किया जाता है «aktovegin». इसके अतिरिक्त, डॉक्टर सलाह देते हैं "Kurantil"इस दवा की खुराक और आवृत्ति डॉक्टर द्वारा निर्धारित की जाती है।
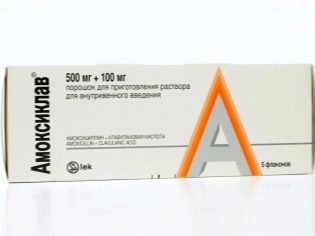
एक व्यापक स्पेक्ट्रम एंटीबायोटिक एक गर्भवती महिला को संक्रमण से निपटने के लिए निर्धारित किया जा सकता है, यदि मौजूद हो। इन उद्देश्यों के लिए बच्चे को ले जाने की अवधि में, अक्सर इसकी सिफारिश की जाती है «amoxiclav». एक महिला के शरीर में चयापचय प्रक्रियाओं में सुधार करने के लिए, जैसे ड्रग्स «Hofitol», साथ ही मल्टीविटामिन कॉम्प्लेक्स, विशेष रूप से गर्भवती महिलाओं के लिए डिज़ाइन और बनाए गए।
इसके साथ ही हर दिन या हर दूसरे दिन अस्पताल में दवाओं के सेवन के साथ ही शिशु की स्थिति की जाँच की जाती है। एक महिला को सीटीजी दिया जाता है, यदि गर्भावस्था पहले से ही 28 सप्ताह से ऊपर है, तो प्लेसेंटा की कार्यक्षमता की निगरानी यूएसडीजी की मदद से की जाती है, समय के साथ पानी की मात्रा का आकलन करने के लिए किसी भी समय अल्ट्रासाउंड स्कैनिंग की जा सकती है।
कोई भी परेशान करने वाले लक्षण जो किसी भी समय भ्रूण की नाखुशी की बात कर सकते हैं, डॉक्टरों के लिए समय से पहले सिजेरियन सेक्शन करने का निर्णायक कारण हो सकता है।
मध्यम उथलेपन पर, जो, चिकित्सक के अनुसार, शारीरिक उत्पत्ति का है, महिला को छुट्टी दे दी जाती है "क्यूरेंटिल", "aktovegin» गोलियों और मल्टीविटामिन की तैयारी में, उसे सप्ताह में एक बार रिसेप्शन पर आना होगा, प्रत्येक रिसेप्शन कार्डियोटोकोग्राफी (सीटीजी) के साथ होगा, जब तक कि डॉक्टर अतिरिक्त अल्ट्रासाउंड के परिणामों के अनुसार एम्नियोटिक द्रव सूचकांक के सामान्य मूल्यों के आधार पर निदान नहीं करता है।
सामान्य सिफारिशें
उथले पानी वाली महिला को शारीरिक गतिविधि तक सीमित होना चाहिए। यह सिफारिश आउट पेशेंट और इनपटिएंट ट्रीटमेंट दोनों पर लागू होती है। किसी भी भारी भार को सख्ती से contraindicated है।
प्रारंभिक अवस्था में आहार और पीने के शासन की समीक्षा करने की सिफारिश की जाती है। आंकड़ों के अनुसार, तरल नशे की मात्रा में वृद्धि, एम्नियोटिक द्रव की मात्रा को 20-25% तक बढ़ाने की अनुमति देती है।
लंबे समय तक चलना, ऐसी जटिल गर्भावस्था के साथ खेल खेलना अवांछनीय है। साथ ही सेक्स को सीमित करना होगा। अधिक वजन वाले वजन को बाहर करने के लिए गर्भवती को अधिक वजन, मोटापे के कारण विशेष आहार पर जाने की सलाह दी जाती है।
ऑलिगोहाइड्रमनिओस के साथ पोषण में बड़ी मात्रा में फल और सब्जियां शामिल होनी चाहिए, प्रोटीन और वसा संतुलित होनी चाहिए, और तेज कार्बोहाइड्रेट (मिठाई और पेस्ट्री) को पूरी तरह से छोड़ देना चाहिए।
यदि सूजन हो, आपको अपने डॉक्टर से सलाह लेनी चाहिए, एक साथ सही और पर्याप्त पीने के शासन का काम करना। प्रीक्लेम्पसिया और उच्च रक्तचाप के साथ, दिन में दो बार धमनी रक्तचाप को मापना महत्वपूर्ण है। इसमें एक महत्वपूर्ण वृद्धि के साथ, एक महिला को योग्य चिकित्सा सहायता की आवश्यकता होती है।
उपचार के पारंपरिक तरीके
वैकल्पिक दवा गर्भवती महिलाओं को मध्यम उथले पानी के साथ बहुत सारे उपयोगी और सुखद व्यंजनों और उत्पादों की पेशकश करने के लिए तैयार है जो अगर पानी की मात्रा में वृद्धि नहीं करते हैं, तो वे आवश्यक खनिजों और विटामिनों में कमी वाले एमनियोटिक द्रव के साथ भविष्य की मां की जरूरतों को पूरा करने में सक्षम होंगे।
लोक उपचार को कम-प्रवाह गंभीर डिग्री का इलाज करने की कोशिश नहीं करनी चाहिए। लेकिन आदर्श से मामूली विचलन के साथ, एक महिला अच्छी तरह से कुछ सलाह का उपयोग कर सकती है अगर उसके डॉक्टर के पास इसके खिलाफ कुछ भी नहीं है।
Oligohydramnio के लिए खनिज आवश्यकताएं अंजीर, तरबूज और अंगूर को बहाल करने में मदद करती हैं। भविष्य की माताओं की समीक्षा के अनुसार भी अच्छा है, तोरी और ताजा टमाटर मदद करते हैं।
एक असली भंडार, एक प्राकृतिक महिला के लिए "फार्मेसी", जिसमें एमनियोटिक द्रव की कमी होती है काली राख एक महिला प्रति दिन 50 ग्राम रस या प्रति दिन लगभग 100 ग्राम जामुन ले सकती है।
उथले पानी के लिए एक और पसंदीदा उपाय - स्ट्रॉबेरी। गुर्दे के सामान्य कामकाज को बेहतर बनाने के लिए उनके साथ घर का बना फलों के रस के साथ ताजा या पीसा जाता है। यदि गर्भावस्था सर्दियों में गिर गई और स्ट्रॉबेरी लेने के लिए कहीं नहीं है, तो आप स्ट्रॉबेरी जाम के साथ एक कमजोर चाय पी सकते हैं। यदि यह स्टॉक में नहीं है, तो इसे खरीदा जा सकता है।
निवारण
गर्भावस्था के दौरान कम जन्म से बचें बच्चे की उचित और जिम्मेदार योजना में मदद मिलेगी। विभिन्न विशिष्टताओं के डॉक्टरों द्वारा एक महिला की अग्रिम जांच की जानी चाहिए।जो उसके स्वास्थ्य की स्थिति और पुरानी बीमारियों की उपस्थिति या अनुपस्थिति के बारे में सवालों के जवाब देने में सक्षम होगा।
बेशक, एक पूर्ण चिकित्सा परीक्षा आयोजित करना आवश्यक नहीं है, लेकिन एक महिला जो एक बच्चे का सपना देखती है उसे एक हृदय रोग विशेषज्ञ, एक चिकित्सक और एक नेफ्रोलॉजिस्ट का दौरा करना पड़ता है। इन विशेषज्ञों के दौरे से यह सुनिश्चित करने में मदद मिलेगी कि हृदय, गुर्दे और सामान्य स्वास्थ्य महिला को जटिलताओं के बिना बच्चे को ले जाने में मदद करेंगे।
यदि भविष्य की मां की उम्र 35 वर्ष से अधिक है, तो यह एक आनुवंशिकीविद् के साथ परामर्श करने के लायक है, क्योंकि मां की उम्र के अनुपात में डाउन सिंड्रोम या पताउ के साथ गर्भ धारण करने और होने की संभावना बढ़ जाती है।
गर्भाधान से पहले ही सेक्स और अन्य संक्रमणों के लिए परीक्षण करना सही होगा, और यदि ऐसा कुछ पाया जाता है, तो बच्चे के गर्भ धारण करने से पहले उनका इलाज करना।
गर्भधारण से पहले धूम्रपान छोड़ना, अंतिम उपाय के रूप में, जैसे ही यह गर्भावस्था के बारे में जाना जाता है। धूम्रपान, और यह साबित हो चुका है, बहुत बार ऑलिगोहाइड्रामनिओस के उत्तेजक कारक के रूप में कार्य करता है।
निवारक उद्देश्यों के लिए गर्भावस्था के दौरान यह महत्वपूर्ण है कि अनिवार्य स्क्रीनिंग अध्ययन से गुजरना मना न करें। पहली, दूसरी और तीसरी तिमाही में, अल्ट्रासाउंड और उन या अन्य डॉक्टर द्वारा अनुशंसित परीक्षणों की डिलीवरी को न छोड़ें।
बीमारी के बाद कम पानी के विकास से बचने के लिए, खासकर माताओं को एआरवीआई और फ्लू की व्यापक घटनाओं के दौरान वायरल संक्रमणों से बचाया जाना चाहिए। ऐसा करने के लिए, आपको मौसमी महामारी के दौरान शॉपिंग सेंटर और सार्वजनिक परिवहन पर जाने से बचना चाहिए, व्यक्तिगत स्वच्छता के नियमों का पालन करना चाहिए।
यदि चिकित्सक अस्पताल में भर्ती होने पर जोर देता है, तो आपको उसे छोड़ना नहीं चाहिए, भले ही महिला को खुद महसूस हो कि वह ठीक है, और उसके पास अस्पताल में रहने के लिए बिल्कुल समय नहीं है।
समीक्षा
ज्यादातर मामलों में, इंटरनेट पर छोड़ी गई गर्भवती महिलाओं की समीक्षाओं के अनुसार, कम पानी के साथ गर्भावस्था काफी अच्छी तरह से समाप्त हो गई है, बच्चे समय पर या कुछ दिन पहले दिखाई दिए, जिनका वजन 3 से 3.5 किलोग्राम था।
कभी-कभी एक दूसरे के साथ व्यावहारिक रूप से असंगत निदान के बारे में कहानियां होती हैं, जब एक अल्ट्रासाउंड स्कैन एक महिला को कम पानी और एक बड़ा भ्रूण दोनों देता है। लगभग ऐसे सभी मामले एक नियोजित सीजेरियन सेक्शन के साथ समाप्त हो गए।
कुछ मामलों में, डॉक्टरों को दवाओं के साथ श्रम गतिविधि की उत्तेजना का सहारा लेना पड़ा या सिजेरियन सेक्शन करना पड़ा।
कई गर्भवती महिलाएं अनुमानों की अस्पष्टता और उल्लंघन के मानदंड के बारे में शिकायत करती हैं। एक परामर्श में, उनका निदान किया जाता है, और दूसरे या भुगतान किए गए क्लिनिक में, अल्ट्रासाउंड स्कैनिंग का कहना है कि पानी की मात्रा आदर्श की निचली सीमा से मेल खाती है, और इसलिए किसी भी उपचार की आवश्यकता नहीं है।
वास्तव में, दृष्टिकोण और उपकरण हर जगह अलग-अलग हैं, और 2-3 मिलीमीटर का अंतर एक महिला को बहुत सारी भावनाएं दे सकता है, जब उनके लिए कोई कारण नहीं है।
कम पानी के कारणों, उपचार और परिणामों के बारे में अधिक जानकारी के लिए, अगला वीडियो देखें।