गर्भावस्था के दौरान पॉलीहाइड्रमनेज के कारण और लक्षण, उपचार और प्रभाव
गर्भवती महिलाओं में, प्रसूति अभ्यास कम आम है। इस विकृति को विशेष ध्यान और उपचार की आवश्यकता है, क्योंकि यह महिलाओं और बच्चों दोनों के लिए एक गंभीर खतरा हो सकता है। इस बारे में कि एमनियोटिक द्रव की मात्रा क्यों बढ़ जाती है, और अगर ऐसा होता है, तो हम इस सामग्री में बताएंगे।
यह क्या है?
एम्नियोन (भ्रूण मूत्राशय) की दीवारों द्वारा सीमित एम्नियोटिक द्रव, प्रकाश में पैदा होने से पहले बच्चे के विकास और विकास के लिए एक आदर्श पोषक माध्यम है। वे चोट से रक्षा करते हैं, एक विश्वसनीय सदमे अवशोषक के रूप में कार्य करते हैं। वे बच्चे के अपशिष्ट उत्पाद लेते हैं और उन्हें हटाते हैं, बच्चे को पोषण देते हैं और उसकी नाजुक त्वचा की रक्षा करते हैं।
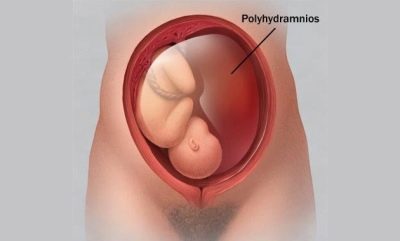
यदि किसी कारण से एमनियोटिक द्रव की मात्रा आदर्श के सापेक्ष बढ़ जाती है, तो हम पॉलीहाइड्रमनिओस के बारे में बात कर रहे हैं - खतरनाक स्थिति जिससे दुखद परिणाम हो सकते हैं। पानी धीरे-धीरे आ सकता है, फिर अतिरिक्त चिकना होगा, और तेजी से मात्रा में बढ़ सकता है।
मेडिकल भाषा में, समस्या को पॉलीहाइड्रमोनियन कहा जाता है। इस तरह की विकृति गर्भधारण की कुल संख्या का लगभग 1-2% दर्ज की जाती है। एक स्वस्थ गर्भावस्था में पानी की मात्रा धीरे-धीरे आती है, और 15-16 सप्ताह तक यह पहले से ही अल्ट्रासाउंड मशीन का उपयोग करके निर्धारित और मापा जा सकता है।
चूंकि वे सूखा नहीं जा सकता है और मात्रा को माप सकता है, यह निर्धारित करने के लिए कि एमनियोटिक द्रव की मात्रा का उपयोग एक विशेष संकेतक - एमनियोटिक द्रव सूचकांक (आईएजी) किया जाता है। सामान्य गर्भावस्था में, विकृति का बोझ नहीं, ऐसा दिखता है:
एमनियोटिक द्रव सूचकांक (IAG) के मानदंड - तालिका:
|
प्रसूति अवधि (सप्ताह) |
IAG (सीमाएं), मिमी |
प्रसूति अवधि (सप्ताह) |
IAG (सीमाएं), मिमी |
|
16 |
73 -201 |
30 |
82-258 |
|
17 |
77-211 |
31 |
79-263 |
|
18 |
80-220 |
32 |
77-269 |
|
19 |
83-225 |
33 |
74-274 |
|
20 |
86-230 |
34 |
72-278 |
|
21 |
88-233 |
35 |
70-279 |
|
22 |
89-235 |
36 |
68-279 |
|
23 |
90-237 |
37 |
66-275 |
|
24 |
90-238 |
38 |
65-269 |
|
25 |
89-240 |
39 |
64-255 |
|
26 |
89-242 |
40 |
63-240 |
|
27 |
85-245 |
41 |
63-216 |
|
28 |
86-249 |
42 |
63-192 |
|
29 |
84-254 |
एक निश्चित अवधि के लिए मानदंडों की ऊपरी सीमा से अधिक होना और महिलाओं में पॉलीहाइड्रमनिओस की उपस्थिति का न्याय करने का आधार है। सबसे अधिक बार, गर्भावस्था के 2 और 3 trimesters में समस्या स्पष्ट हो जाती है।
वर्गीकरण
Polyhydramnion सशर्त रूप से मध्यम और स्पष्ट में विभाजित है। यदि पानी की मात्रा सामान्य मानों की ऊपरी सीमा 10% से अधिक नहीं है, तो हम एक मध्यम डिग्री के बारे में बात कर रहे हैं। लेकिन गर्भावस्था के दौरान पॉलीहाइड्रमनिओस के मूल्यांकन के लिए, भूमिका बहुत अधिक पानी की सटीक मात्रा नहीं है, बल्कि जिस गति से आती है।
डायनामिक्स में निर्धारित एमनियोटिक द्रव का सूचकांक आपको इस गति को निर्धारित करने की अनुमति देता है। यदि वृद्धि धीमी है, तो हम पुरानी पॉलीहाइड्रमनिओस के बारे में बात कर रहे हैं। इस विकृति के साथ, अधिकांश मामलों में पूर्वानुमान सबसे अनुकूल हैं गर्भावस्था को नियत समय पर लाया जा सकता है और पूरी तरह से सामान्य बच्चे को जन्म दे सकता है।
यदि पानी बहुत जल्दी पहुंचता है, तो उनकी मात्रा तेजी से बढ़ जाती है, सचमुच कुछ घंटों या दिनों के भीतर, फिर ऐसे उच्च पानी को तीव्र माना जाता है। यह एक विकट विकृति है।
यदि यह शुरुआती अवधि (गर्भावस्था के 14-16 सप्ताह) में विकसित होता है, तो यह आमतौर पर गर्भपात की ओर जाता है, क्योंकि एमनियोटिक झिल्लियाँ बस बड़ी मात्रा में पानी के दबाव का सामना नहीं कर सकती हैं। यदि अंतर नहीं होता है, तो बच्चे के जन्मजात विकृतियों के जोखिम बढ़ जाते हैं। एक्यूट पॉलीहाइड्रमनिओस भी बाद की अवधि में हो सकता है, और फिर बच्चे को खोने का जोखिम भी महत्वपूर्ण होगा।
इसके अलावा, पॉलीहाइड्रमनिओस हल्का (थोड़ा अधिक), मध्यम (3-5 लीटर के एमनियोटिक द्रव की अनुमानित मात्रा के साथ) और भारी हो सकता है (यदि पानी की मात्रा 5 लीटर से अधिक हो)।
प्रत्येक विशेष मामले में, पूर्वानुमान विशुद्ध रूप से व्यक्तिगत हैं: यह भविष्यवाणी करना बहुत मुश्किल है कि मां और बच्चे के जीव कैसे व्यवहार करेंगे, अम्निओन और नाल की स्थिति क्या होगी।
के कारण
यहां तक कि चिकित्सा और विज्ञान के विकास के वर्तमान स्तर के साथ, पॉलीहाइड्रमियम की घटना के सही कारणों का पता लगाना अभी तक संभव नहीं है। लेकिन कई वर्षों के अवलोकन और अभ्यास प्रसूति-स्त्रीरोग विशेषज्ञ को यह बताने का कारण देते हैं: पॉलीहाइड्रमनिओस एक बहुत ही विवादास्पद विकृति है।
एक ओर, अतिरिक्त तरल पदार्थ के कारण एमनियोटिक झिल्ली के विली की स्रावी क्षमता परेशान है। दूसरी ओर, इस तथ्य के कारण अतिरिक्त द्रव जमा होने लगता है कि झिल्ली तरल को बदतर रूप से चूसना शुरू कर देती है।
पानी अपडेट किया गया हर तीन घंटे में। तरल पदार्थ के पूर्व भाग को बदलने के लिए, जो एमनियोटिक झिल्ली द्वारा लगभग पूरी तरह से अवशोषित होता है, साथ ही साथ बच्चे के फेफड़े और आंतों में एक नया भाग उत्पन्न होता है। यदि पुराना पूरी तरह से अवशोषित नहीं होता है, तो यह द्रव की मात्रा में वृद्धि का कारण बनता है। इस तरह, अगर संक्षेप में बात की जाए, तो पैथोलॉजी के विकास का तंत्र है। इस तंत्र को ट्रिगर करने वाले कारणों के बारे में अभी भी गर्म वैज्ञानिक बहसें हैं।
बहुधा पॉलीहाइड्रमनिओस विकृति से पीड़ित महिलाओं में विकसित होता है:
- मधुमेह मेलेटस और गर्भकालीन मधुमेह (यह पॉलीहाइड्रमनिओस के सभी मामलों के लगभग 30% का कारण बनता है);
- संक्रामक रोग, जिसमें क्रोनिक और यौन संचारित रोग (हर्पस वायरस, रूबेला रोगजनकों, टोक्सोप्लाज़मोसिज़ और साइटोमेगालोवायरस संक्रमण के संक्रमण सबसे आम हैं) शामिल हैं;
- प्रजनन प्रणाली की सूजन संबंधी बीमारियां;
- दिल और रक्त वाहिकाओं के पुराने और तीव्र रोग;
- गुर्दे और मूत्र प्रणाली के पुराने या तीव्र रोग;
- विभिन्न मूल के एनीमिया।
पॉलीहाइड्रमनिओस के विकास का कारण गर्भावस्था की कुछ विशेषताएं हो सकती हैं:
- प्राक्गर्भाक्षेपक;
- कई गर्भावस्था;
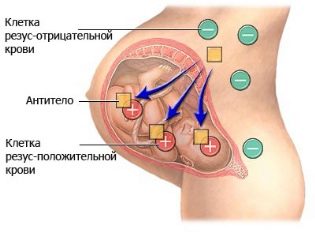
- मां और भ्रूण के बीच प्रतिरक्षात्मक असंगति (आमतौर पर आरएच कारकों में अंतर के कारण)।
बच्चे के विकास के कुछ विकृति भी पॉलीड्रामियन को जन्म दे सकती हैं:
- जन्मजात विकृति (मस्तिष्क और रीढ़ की सबसे अधिक बार असामान्य विकास - एनेस्थली, हाइड्रोसिफ़लस, माइक्रोसेफाली, आदि, साथ ही पेट, आंतों के पाचन तंत्र के विभिन्न हिस्सों की आर्टीरिया);
- आनुवंशिक गुणसूत्र संबंधी असामान्यताएं (डाउन सिंड्रोम, पटौ सिंड्रोम, आदि)।
पॉलीहाइड्रमनिओस की घटना की संभावना भी नाल के कुछ विकृति से प्रभावित होती है, विशेष रूप से horionangioma।
पुरानी बीमारियों से पीड़ित महिलाओं को एआरवीआई और इन्फ्लूएंजा सहित प्रारंभिक संकेत मिला है, साथ ही वंचित सामाजिक परिस्थितियों में महिलाओं को पॉलीहाइड्रमनिओस के विकास के लिए खतरा है - खराब पोषण, आवश्यक विटामिन और खनिजों की कमी। अक्सर शराब, मादक पदार्थों और धूम्रपान का दुरुपयोग करने वाली महिलाओं में गर्भावस्था के साथ पॉलीहाइड्रमनिऑन होता है।
जोखिम में विशेषज्ञ महिलाओं में शामिल हैं, जिनके पास क्रोमोसोमल असामान्यताएं वाले बच्चे होने का उच्च जोखिम है (जो 35 साल के बाद गर्भवती हो जाती हैं, क्रोमोसोमल बीमारियों वाले बच्चों को अक्षम कर दिया है, आनुवांशिक विकृति वाले रिश्तेदार हैं, और एक पंक्ति में कई गर्भपात होते हैं)।
गर्भवती महिलाओं में पॉलीहाइड्रामाइड के सभी पहचाने गए मामलों में लगभग 20% पोलीड्रामियन पर पड़ता हैभ्रूण की असामान्यता के कारण।
उपरोक्त सभी कारक एमनियोटिक द्रव के संचय का कारण बन सकते हैं। यदि किसी महिला को प्रजनन अंगों के संक्रमण या सूजन संबंधी बीमारियां हैं, तो अम्निओन एमनियोटिक द्रव के घटकों को भी सक्रिय कर सकता है, और उनके उत्सर्जन में देरी होगी।
यदि बच्चे में अन्नप्रणाली का एक विकृति है, तो यह कम सक्रिय रूप से पानी को निगल जाएगा या इसे बिल्कुल भी नहीं निगल जाएगा, जिससे एमनियोटिक मूत्राशय का अतिप्रवाह भी होगा।
लक्षण और संकेत
पॉलीहाइड्रमनिओस में लक्षणों की गंभीरता पैथोलॉजी के प्रकार पर निर्भर करती है। यदि पुरानी पॉलीहाइड्रमनीयन मनाया जाता है, तो महिला का शरीर एमनियोटिक द्रव के क्रमिक संचय के लिए अनुकूल हो जाता है, प्रतिपूरक तंत्र काम करना शुरू कर देता है।
नतीजतन, भविष्य की मां कोई स्पष्ट नैदानिक चित्र नहीं हैलक्षण "स्मूथ आउट" हैं, कभी-कभी लगभग किसी का भी ध्यान नहीं जाता है। यह आमतौर पर दूसरी तिमाही के मध्य में पाया जाता है, पहले नहीं।
एक्यूट पॉलीहाइड्रमनीयन अक्सर कम होता है, और एक महिला की शिकायत लगभग तुरंत दिखाई देती है। वह हालत बिगड़ने, दर्द और पेट में "फटने" की भावना के बारे में शिकायत करती है।
गर्भावस्था के 14 वें से 24 वें सप्ताह तक अधिकतर तीव्र विकृति विकसित होती है, जो अक्सर 20 वें सप्ताह तक होती है। इस तरह के उल्लंघन के साथ, लगभग 95% मामलों में, सबसे भयानक संदेह की पुष्टि की जाती है - भ्रूण क्रोमोसोमल असामान्यताएं, जबकि पुरानी पॉलीहाइड्रमिनेशन में, दोष और विसंगतियां हमेशा मौजूद नहीं होती हैं।
अपने स्वयं के भविष्य की मां में पुरानी पॉलीहाइड्रमनिओस का निर्धारण करने के लिए व्यावहारिक रूप से नहीं कर सकते हैं। पॉलीहाइड्रमनिऑन की विशेषता लक्षण, तीव्र हानि में अधिक स्पष्ट हैं। लेकिन कभी-कभी एक शांत रूप में, वे धीरे-धीरे विकसित होने वाले विकृति विज्ञान में मौजूद हो सकते हैं।
पानी के मामले में:
- फल भी सक्रिय रूप से चलता है;
- एक महिला अक्सर पेट में भारीपन और परिपूर्णता महसूस करती है;
- पेट में तीव्र दर्द होता है (तीव्र पॉलीहाइड्रमनिओस में);
- मामूली व्यायाम के बाद भी महिला को सांस की गंभीर कमी होती है;
- यदि भविष्य में गर्भावस्था के अंतिम महीनों में समस्या की पहचान की गई है तो भविष्य की मां को समय से पहले जन्म या गर्भपात के सभी लक्षण दिखाई देंगे।
तीसरे तिमाही में, देर से विषाक्तता पॉलीहाइड्रमनिओस का सबसे प्रमुख और विशेषता संकेत है। शुरुआती के विपरीत, यह उग्र हो जाता है - कभी-कभी पॉलीहाइड्रमनिओस के साथ, गर्भवती महिला में उल्टी की आवृत्ति प्रति घंटे कई एपिसोड तक पहुंच जाती है।
बाद की अवधि में, पूर्वकाल पेट की दीवार की सूजन ध्यान देने योग्य हो जाती है। उच्च पानी वाले रोगियों में से आधे ने मनाया अस्थिरता। इस तरह के एक शब्द में अलग-अलग स्थितियों में एक विशिष्ट ध्वनि की विशेषता है - एमनियोटिक द्रव की "स्क्लेचिंग", जब शरीर की स्थिति बदलती है।
पॉलीहाइड्रमाइन की उपस्थिति में एक बहुत बड़ा आकार वाला गर्भाशय, डायाफ्राम पर दबाव डालता है, इस वजह से साँस लेने में कठिनाई होती है, कार्डियक गतिविधि के साथ समस्याओं को महसूस करना शुरू हो सकता है - महिलाओं को अक्सर टैचीकार्डिया होता है।
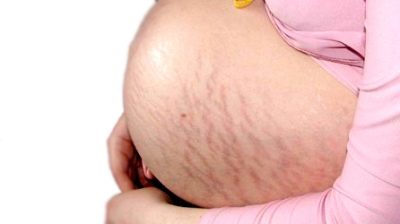
पॉलीहाइड्रमनीयन की एक और विशेषता बाहरी विशेषता पेट की त्वचा पर व्यापक और मोटे खिंचाव के निशान का गठन है।
खतरे और परिणाम
प्लूटोनाइजेशन खतरनाक गर्भपात है। पानी के साथ-साथ बच्चे के आसपास के एमनियोटिक झिल्ली लोचदार और टिकाऊ होते हैं, लेकिन इस हद तक नहीं कि बहुत अधिक तरल पदार्थ का सामना करना पड़े।
सबसे दुखद परिदृश्य झिल्ली का टूटना और बच्चे की मृत्यु है। पॉलीहाइड्रमनिओस के साथ लगभग हर तीसरी गर्भावस्था में सहज रुकावट समाप्त होती है।
फैला हुआ भ्रूण मूत्राशय और उसके अंदर बड़ी मात्रा में तरल पदार्थ बच्चे के आंदोलन के लिए एक बड़ी जगह बनाएं, और वह सक्रिय रूप से इसका उपयोग करता है। इस वजह से, सौहार्दपूर्ण उलझाव, श्रोणि या अनुप्रस्थ प्रस्तुति, जिसे प्रसव के लिए एक विशेष दृष्टिकोण की आवश्यकता होगी, अक्सर पाया जाता है। ज्यादातर, एक बच्चे का जन्म सिजेरियन सेक्शन का उपयोग करके किया जाता है।
प्रसव में पॉलीहाइड्रामाइड बड़े पैमाने पर रक्तस्राव में बदलने की धमकी देता है। चिकित्सा सांख्यिकी रिपोर्ट करते हैं कि पॉलीहाइड्रमनिओस की पुष्टि निदान के साथ लगभग आधे गर्भवती महिलाओं में काफी भारी प्रसवोत्तर रक्तस्राव देखा जाता है।
7-8% महिलाओं में, समय से पहले पानी का टूटना देखा जाता है, जो एक लंबी निर्जल अवधि और बच्चे के हाइपोक्सिया या संक्रमण की शुरुआत के साथ धमकी देता है। पॉलीहाइड्रमनेज के साथ गर्भवती महिलाओं के 5% में, नाल का समयपूर्व टुकड़ी मनाया जाता है।
एक निश्चित अवधि में हर पांचवीं उम्मीद की मां में एक रुग्ण स्थिति मतली और उल्टी, रक्तचाप में वृद्धि का कारण बनती है। 6% मामलों में, बच्चे में अंतर्गर्भाशयी विकास मंदता है।
निदान
संभावित पॉलीहाइड्रमनिओस के बारे में पहला संदेह आमतौर पर प्रसूति-स्त्री रोग विशेषज्ञ पर होता है। एक गर्भवती महिला की जांच करने पर, प्रत्येक निर्धारित यात्रा पर, गर्भाशय की ऊंचाई (यूडीएस) को मापा जाता है। पॉलीहाइड्रमनिओस के साथ भविष्य की मां इस आकार, जो आम तौर पर अवधि (18 सप्ताह - 18 सेमी, 38 सप्ताह - 38 सेमी) से मेल खाती है, काफी अधिक है। पेट की परिधि में भी वृद्धि हुई।
"मैनुअल" स्त्रीरोग संबंधी परीक्षा से पता चलता है कि गर्भाशय में एक तुगलकी स्थिरता है, इसकी दीवारें "फैला" हैंडॉक्टर ने भ्रूण के शरीर के कुछ हिस्सों की जांच करने की कोशिश में हेरफेर किया है, जिससे "गुरलिंग" और "स्क्वीचिंग" होता है, और शिशु की जांच करना मुश्किल होता है क्योंकि बढ़े हुए गर्भाशय के बड़े स्थान में उसके लिए इस तरह की परीक्षा से छिपना आसान होता है।
काफी बार, बच्चा श्रोणि या अनुप्रस्थ प्रस्तुति में गर्भाशय गुहा में स्थित होता है, जो उसके शरीर के वर्तमान भाग के साथ श्रोणि के प्रवेश द्वार के ऊपर उच्च होता है। बच्चे का दिल का स्वर, जो रिसेप्शन पर किसी भी प्रसूति-विशेषज्ञ को आसानी से सुन सकता है, उसे अविवेकी, बहरापन सुना जाता है। आसपास के तरल की एक बड़ी मात्रा के साथ हस्तक्षेप करके बच्चे के दिल को सुनना सामान्य है।
यदि किसी महिला में पॉलीहाइड्रमनीयन के अन्य लक्षण हैं, तो एक अनुभवी चिकित्सक की समस्या लगभग तुरंत स्पष्ट हो जाती है। लेकिन इस तरह का निदान करने के लिए, उसे अपनी मान्यताओं की शुद्धता के बारे में सुनिश्चित होना चाहिए। लेकिन क्योंकि एक महिला अल्ट्रासाउंड डायग्नोस्टिक्स के कार्यालय के लिए एक रेफरल प्राप्त करती है।
सोमोलोग चिकित्सक ने एमनियोटिक द्रव की मात्रा की जांच की। यह एक बहुत ही दिलचस्प विधि द्वारा किया जाता है। चिकित्सक नेत्रहीन पेट को चार समान क्षेत्रों में विभाजित करता है। उनमें से प्रत्येक में एक अल्ट्रासोनिक सेंसर की मदद से, एम्नियोटिक द्रव की मात्रा को मापा जाता है, लूप-फ्री गर्भनाल और शरीर के अंगों के टुकड़े। द्रव की मात्रा को इन "जेब" की गहराई से मापा जाता है।
फिर सभी चार परिणामों को जोड़ दिया जाता है, और एमनियोटिक द्रव का एक ही सूचकांक प्राप्त किया जाता है, जो आदर्श या विकृति का मुख्य मानदंड है। बॉर्डर ओवरशूट पॉलीहाइड्रमनिओस की ओर एक प्रवृत्ति है। इस स्थिति का भी विस्तार से अध्ययन किया जाता है और सावधानीपूर्वक निगरानी की जाती है।
यदि आईएएच आदर्श से अधिक है, तो अल्ट्रासाउंड पर डॉक्टर बच्चे की सावधानीपूर्वक जांच करते हैं, आनुवंशिक विकृति के संभावित संकेतों, आंतरिक अंगों के विकृतियों का पता लगाने की कोशिश कर रहे हैं। फिर नाल और गर्भाशय के रक्त के प्रवाह की स्थिति का एक विस्तृत अध्ययन किया जाता है। इसके लिए, यूएसडीजी का उपयोग किया जाता है, जिसे "डॉपलर अल्ट्रासाउंड" के रूप में जाना जाता है।
पहली और दूसरी तिमाही के स्क्रीनिंग अध्ययनों द्वारा बहुत सी जानकारी दी जा सकती है। यदि उन्होंने क्रोमोसोमल असामान्यताओं वाले बच्चे के होने का अधिक जोखिम नहीं दिखाया है, तो डॉक्टर पॉलीहाइड्रमनिओस के विकास के अन्य कारणों पर विचार करेंगे। कुछ मामलों में, गर्भवती मां को हार्मोन के लिए रक्त दान करने की सिफारिश की जा सकती है, विशेष रूप से, प्रोलैक्टिन की एकाग्रता। इस हार्मोन के स्तर में गिरावट के साथ अक्सर एमनियोटिक द्रव में वृद्धि होती है।
यह नियुक्ति की जा करने के लिए सुनिश्चित है सामान्य नैदानिक रक्त और मूत्र परीक्षण की अनिर्धारित डिलीवरी, और योनि से एक स्मीयर भी लेता है ताकि संभव संक्रमणों की पहचान की जा सके जो एमनियोटिक द्रव के साथ समस्याओं का मूल कारण हो सकता है।
यदि एक महिला और उसके बच्चों के आरएच कारक अलग-अलग हैं, तो यदि आपको पॉलीहाइड्रमनिओस पर संदेह है, तो उम्मीद की गई मां भी एंटीबॉडी के लिए रक्त दान करने के लिए जाएगी। जब पानी की मात्रा में वृद्धि मातृ जीव द्वारा भ्रूण की प्रतिरक्षा अस्वीकृति से जुड़ी होती है, जो रीसस संघर्ष के दौरान होती है, एंटीबॉडी टिटर भी विकास को दर्शाता है।
इनवेसिव डायग्नोस्टिक तरीके, विशेष रूप से एमनियोसेंटेसिस या कॉर्डोसेन्टेसिस, शायद ही कभी पॉलीहाइड्रमनिओस के लिए निर्धारित हैं।
यदि ऐसी कोई आवश्यकता है, तो आपको प्रक्रिया को नहीं छोड़ना चाहिए। यह महान सटीकता के साथ जानने की अनुमति देगा कि क्या वंशानुगत या गुणसूत्र विकृति विज्ञान के टुकड़ों।
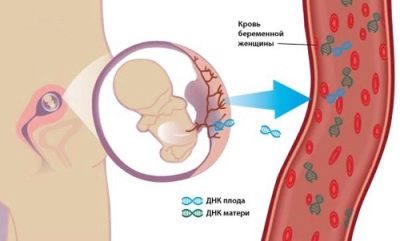
असुरक्षित और अस्पष्ट इनवेसिव डायग्नोसिस का विकल्प एक गैर-इनवेसिव डीएनए परीक्षण है, जिसमें माताएं आनुवंशिक प्रयोगशाला में मां के शिरापरक रक्त के नमूने से भ्रूण की रक्त कोशिकाओं को निकालती हैं और डीएनए का उपयोग करके बच्चे के स्वास्थ्य की स्थिति पर एक निष्कर्ष निकालती हैं। ऐसा विश्लेषण महंगा है - कई दसियों हजार रूबल, और इसलिए हर कोई उपलब्ध नहीं है।
इलाज
पुष्टि किए गए उच्च पानी के लिए डॉक्टरों को अपेक्षा करने वाली मां के लिए अधिक चौकस होना पड़ता है। पॉलीहाइड्रमनिओस की डिग्री के आधार पर उसे प्रति सप्ताह 1 बार तक - रिसेप्शन में जाने की आवश्यकता होती है।
गर्भावस्था के 28 वें सप्ताह से शुरू होकर, वह साप्ताहिक सीटीजी प्राप्त करेंगी, परिणामों के अनुसार बच्चे की भलाई, उसके दिल की लय, हाइपोक्सिया की संभावित स्थिति की निगरानी करना संभव होगा।
अस्पताल में ली गई पॉलीसीड का उपचार करें। गर्भवती मां को निर्देश दिया जाता है कि वह अपने कार्यों और शारीरिक गतिविधियों द्वारा समय से पहले जन्म या पानी के टूटने को उत्तेजित न करें।
घर के सदस्यों के साथ संबंधों को सुलझाने के लिए उसे घबराहट, चिंता करने की सख्त मनाही है। यदि आवश्यक हो, तो चिकित्सक एक प्राकृतिक आधार पर हल्के सुखदायक दवाओं को निर्धारित करता है जो गर्भवती महिला को चिंता और भावनाओं से निपटने में मदद करेगा।
प्रतिबंध सेक्स पर भी लगाया जाता है, क्योंकि एक संभोग के साथ गर्भाशय की मांसपेशियों के संकुचन से अम्निओन का टूटना भड़क सकता है।
पॉलीहाइड्रमनिओस का इलाज करना असंभव है, लेकिन आप दवा के साथ एक महिला और उसके बच्चे का समर्थन कर सकते हैं। यह वही है जो डॉक्टर कर रहे हैं। उपचार अंतर्निहित बीमारी के उपचार पर आधारित है, जिससे पानी में वृद्धि हुई।
यदि ये मां के प्रजनन अंगों की भड़काऊ प्रक्रियाएं हैं, तो स्त्री रोग विशेषज्ञ द्वारा उपचार का कोर्स चुना जाता है, यदि कारण हृदय रोग है, तो मुख्य चिकित्सा एक हृदय रोग विशेषज्ञ है। मधुमेह मेलेटस या गर्भकालीन मधुमेह में, एंडोक्रिनोलॉजिस्ट कुछ दवाओं के नुस्खे पर फैसला करेगा।
यदि एक बच्चे में विकृतियों का पता चला है, तो एक महिला को चिकित्सा कारणों से गर्भावस्था को समाप्त करने की पेशकश की जाती है। यदि वह ऐसा करने से इनकार करती है, तो डॉक्टर शिशु के जीवन और उसकी माँ के स्वास्थ्य को बनाए रखने के लिए हर संभव कोशिश करेंगे। जब नाल के विकृति को दवाओं का एक कोर्स निर्धारित किया जाता है जो कि अपरा रक्त प्रवाह, और मल्टीविटामिन में सुधार करता है।
यदि एमनियोटिक द्रव में वृद्धि के सही कारण अज्ञात हैं, तो पॉलीहाइड्रमनिओन के लिए चिकित्सा देखभाल की मानक योजना का उपयोग किया जाता है - एंटीबायोटिक उपचार। इस थेरेपी का उद्देश्य है अंतर्गर्भाशयी संक्रमण के विकास से बचें।
जीवाणुरोधी दवाओं के बीच, सबसे अधिक बार गर्भवती माताओं को निर्धारित किया जाता है «cefotaxime», «vilprafen"और"Ceftriaxone»। टेट्रासाइक्लिन समूह की एंटीबायोटिक्स गर्भावस्था के दौरान निर्धारित नहीं की जाती हैं।
उसी समय, यह रिसेप्शन की सिफारिश की जाती है "कुरंटिला" और "aktovegina» मल्टीविटामिन परिसरों को गर्भाशय के रक्त के प्रवाह में सुधार के लिए भी निर्धारित किया जाता है। मानक उपचार में शरीर से अतिरिक्त द्रव को हटाने के लिए मूत्रवर्धक शामिल हैं - एक मूत्रवर्धक प्रभाव के साथ इसका मतलब है।
यदि गतिशीलता सकारात्मक है, तो गर्भावस्था 37-38 सप्ताह तक रहेगी। भविष्य की मां को शिशु के हालत बिगड़ने पर किसी भी समय उसे दूर करने के लिए तैयार, घड़ी के आसपास विशेषज्ञों की देखरेख में 37 सप्ताह से पहले प्रसूति अस्पताल में आने की आवश्यकता होगी।
प्रसव के किस तरीके को रोकना है, डॉक्टर गर्भावस्था के अंतिम हफ्तों के दौरान निर्णय लेते हैं। प्राकृतिक तरीके से जन्म देने की सिफारिश नहीं की जाती है, क्योंकि उनके द्रव्यमान के दबाव में पानी की प्रचुर मात्रा में फैलने से भ्रूण के छोटे हिस्से गर्भाशय से सचमुच धो सकते हैं। इसके अलावा, कमजोर आदिवासी ताकतों के विकास की संभावना अधिक है। यदि प्राकृतिक प्रसव और अनुमति है, तो कृत्रिम तरीकों से बुलबुला खोलें।
पॉलीहाइड्रमनिओस के साथ 90% महिलाएं एक नियोजित सिजेरियन सेक्शन करके जन्म देती हैं। तो बच्चे के जन्म में जोखिम, एमनियोटिक द्रव की एक बड़ी मात्रा के साथ जुड़ा हुआ है, कम से कम किया जा सकता है।
यदि एक महिला पॉलीहाइड्रमनिओसा के तीव्र चरण के साथ अस्पताल में प्रवेश करती है, तो उसे गर्भावस्था को समाप्त करने की सलाह दी जाती है। जब यह तीसरी तिमाही में होता है, विशेष रूप से एक बड़े भ्रूण के साथ, गर्भावस्था को रखना अनुचित है, क्योंकि बच्चा पहले से ही व्यवहार्य है।
समय में किया गया सिजेरियन सेक्शन महिला और उसके बच्चे दोनों की जान बचाएगा।
जन्म देने के बाद, डॉक्टर शिशु पर विशेष ध्यान देते हैं। इन नवजात शिशुओं की मृत्यु बच्चों के अन्य समूहों की तुलना में दो गुना अधिक है। पहले दिन, बच्चा संक्रमण के लिए रक्त लेता है, समूह और आरएच कारक (संघर्ष के मामले में) का निर्धारण करने के लिए, और यदि आवश्यक हो तो आवश्यक चिकित्सा भी करता है।
लोक उपचार
लोक उपचार पॉलीहाइड्रमनेज का इलाज नहीं किया जाता है। ऐसा कोई खरपतवार और जड़ नहीं है, जो एमनियोटिक झिल्ली में आंतरिक प्रक्रियाओं को प्रभावित कर सकता है। एकमात्र उचित उपचार आहार को शास्त्रीय चिकित्सा चिकित्सा माना जाता है।
हालांकि, कुछ मामलों में, एक महिला पारंपरिक चिकित्सा व्यंजनों की ओर रुख कर सकती है, लेकिन केवल एक वैकल्पिक विधि के साथ रोगसूचक गोली को बदलने के लिए। उदाहरण के लिए, एक छोटे से क्रोनिक पॉलीहाइड्रमनिओस के साथ मूत्रवर्धक दवाओं को क्रैनबेरी रस या अजमोद के साथ बदला जा सकता है, जिसमें मूत्रवर्धक प्रभाव भी होता है।
बढ़ते दबाव के साथ, अपेक्षित मां पी सकती है गाजर का रस या कमजोर कैमोमाइल चाय कम मात्रा में। मधुमेह के साथ, उसे एक सख्त आहार का पालन करना होगा। हालांकि, ये सभी तरीके एंटीबायोटिक्स सहित पारंपरिक चिकित्सा उपचार को रद्द नहीं करते हैं।
उपचार करने से इनकार करना नहीं हो सकता है, क्योंकि कोई भी लोक उपचार शिशु के आरएच-संघर्ष या जन्मजात विकृतियों को प्रभावित नहीं कर सकता है, और विशेष रूप से प्लांटैन और बिछुआ टीओआरएचसी-संक्रमण और हृदय प्रणाली के रोगों के साथ इलाज नहीं किया जाता है।
पूर्वानुमान और रोकथाम
यदि प्रारंभिक अवस्था में पॉलीहाइड्रमनिओस का पता लगाया जाता है, और यह एक तीव्र प्रकृति का नहीं है, आनुवंशिक दोष और भ्रूण की असामान्यताओं से जुड़ा नहीं है, तो पूर्वानुमान काफी अनुकूल हैं। शीघ्र उपचार पूरी तरह से जटिलता को खत्म करने में मदद करता है।
तीव्र पॉलीहाइड्रमनिओस में प्रतिकूल भविष्यवाणियां होती हैं, विशेषकर प्रारंभिक अवस्था में - इनमें से अधिकांश बच्चे गर्भाशय में मर जाते हैं। एक समय पर तीव्र पॉलीहाइड्रमनिओस के मामले में मृत्यु को बाहर नहीं किया गया है।
उल्लंघन की रोकथाम के लिए विशिष्ट उपाय मौजूद नहीं हैं। हालांकि, एम्नियोटिक द्रव में एक पैथोलॉजिकल वृद्धि की संभावना को कम करने के लिए, यदि आप पहले से एक बच्चे को गर्भ धारण करने की योजना बनाते हैं।
एक महिला को हृदय रोग विशेषज्ञ, एक एंडोक्रिनोलॉजिस्ट और एक नेफ्रोलॉजिस्ट द्वारा पहले से ही जांच की जानी चाहिए, और प्रजनन प्रणाली के रोगों का शासन करने के लिए एक महिला चिकित्सक का दौरा करना चाहिए।
गर्भ धारण करने से पहले, आपको संक्रमण के लिए रक्त परीक्षण करने की आवश्यकता होती है, जिसमें यौन संचारित संक्रमण, बेकपोसा के लिए मूत्र, रक्त और चीनी के लिए मूत्र शामिल हैं। यदि पैथोलॉजी पाई जाती है, तो एक बेटे या बेटी को गर्भ धारण करने से पहले इलाज किया जाना चाहिए। यदि आनुवांशिक विकृति के जोखिम हैं, तो आनुवांशिकी पर अग्रिम में जाना और उसके साथ परामर्श करना उचित है।
पॉलीसीड के विकास से बचने के लिए महिलाओं को चाहिए यथाशीघ्र पंजीकरण करें प्रसवपूर्व क्लिनिक में और पहले और दूसरे trimesters में अनिवार्य स्क्रीनिंग अध्ययन से गुजरने से इनकार नहीं करते हैं।
नियमित परीक्षण, उचित पोषण के सिद्धांतों का पालन, बड़े वजन की रोकथाम और प्रीक्लेम्पसिया के विकास - ये भविष्य की मां का सामना करने वाले मुख्य कार्य हैं। यदि उसकी बुरी आदतें हैं, जैसे कि धूम्रपान, और उसने बच्चे के नियोजन चरण में इसे करना नहीं छोड़ा, तो आपको जल्द से जल्द एक सिगरेट को अलविदा कह देना चाहिए, क्योंकि, डॉक्टरों के अनुसार, धूम्रपान करने वाली गर्भवती महिला में पॉलीहाइड्रमनिअन की संभावना तीन गुना अधिक है एक स्वस्थ जीवन शैली का नेतृत्व करने वाली महिलाएं।
एमनियोटिक द्रव की मात्रा में वृद्धि को रोकने के लिए, महिला "स्थिति में" है नींद और आराम का अनुपालन करने की आवश्यकता हैआराम करने के लिए पर्याप्त है, अत्यधिक शारीरिक परिश्रम के साथ खुद को बोझ न करने के लिए, नर्वस होने के लिए, पीने के शासन का पालन करने के लिए (नमी पर्याप्त होना चाहिए, लेकिन यह बहुत अधिक नहीं होना चाहिए), साथ ही ताजी हवा में अधिक चलना।
समीक्षा
लगभग 50-60% मामलों में, दवा और नैदानिक क्षमताओं के विकास के स्तर के बावजूद, प्रसवपूर्व क्लीनिक में डॉक्टर पॉलीहाइड्रमनिओस का सही कारण स्थापित नहीं कर सकते हैं। यह खुद गर्भवती महिलाओं द्वारा सूचित किया जाता है, जो इस जटिलता के बारे में पहले से जानते हैं। इस स्थिति में, भविष्य की माताओं, उनकी समीक्षाओं के अनुसार, संभावित संक्रमणों के लिए एंटीबायोटिक दवाओं को निर्धारित करने से बहुत डरते हैं।
कई भी जीवाणुरोधी दवाओं लेने से इनकार करते हैं, लेकिन यह एक बुनियादी रूप से गलत रणनीति है।। भविष्य की माताओं की समीक्षाओं के अनुसार, इंटरनेट पर विशेष माता-पिता मंचों में उनके द्वारा छोड़ी गई, प्रत्येक महिला में बड़ी मात्रा में एमनियोटिक द्रव से जुड़ी एक या अन्य समस्याएं देखी गईं। किसी से भी नहीं पूछा गया।
सबसे अधिक बार, महिलाओं ने बच्चे को ले जाने के कार्यकाल के अंतिम हफ्तों के बारे में शिकायत की, क्योंकि गर्भकाल की अवधि के अंत तक, पैरों और पेट में से बहुत से सूजन हो गई, स्वतंत्र रूप से चलने और स्थानांतरित करने की शारीरिक क्षमता गायब हो गई।
प्राकृतिक प्रसव का परिप्रेक्ष्य कई लोगों को सबसे आदर्श विकल्प लगता है। पॉलीहाइड्रमनिओस के मामले में बच्चे के जन्म की सकारात्मक समीक्षाएं हैं, और यहां तक कि गर्भनाल द्वारा उलझाव से जटिल भी। उच्च पानी की समस्या के लिए डॉक्टर के रवैये पर बहुत कुछ निर्भर करता है।
महिलाओं के अनुसार, सभी डॉक्टर कारणों की खोज शुरू करने और प्रसव की विधि का चयन करने की जल्दी में नहीं हैं। इस पैथोलॉजी के प्रति कुछ हद तक "ट्रेजरी" रवैया बनाया गया है, जिसमें डॉक्टर चिकित्सीय योजना की सीमाओं से परे नहीं जाने की कोशिश करते हैं। और भविष्य की माताओं को एक व्यक्तिगत दृष्टिकोण की आवश्यकता होती है।
अगले वीडियो में उच्च पानी और कम पानी के बारे में और पढ़ें।